No resulta infrecuente que pacientes con una insuficiencia renal estabilizada o individuos sanos desarrollen un deterioro brusco de la función renal que precise de diálisis y no cuenten con un acceso vascular adecuado. En estas situaciones, el implante de un catéter tunelizado de doble luz por acceso de vena yugular interna resulta la opción adecuada que permitirá aplicar el tratamiento de hemodiálisis.
El abordaje yugular debe practicarse preferentemente en el lado derecho, con control ecográfico y con guía y visión de fluoroscopia que verifique la correcta ubicación del extremo distal del catéter a nivel de la aurícula derecha. Los catéteres empleados habitualmente presentan diámetros de 13,5-15,5Fr, que proporcionan flujos de sangre adecuados para la hemodiálisis. Antes de proceder al implante es preciso conocer el estado de la hemostasia del paciente mediante un estudio de coagulación y un recuento plaquetario. El uso de diferentes tipos de fármacos anticoagulantes y antiagregantes se encuentra extendido y requiere de la adecuada valoración y, en su caso, del establecimiento de medidas correctoras concretas que eviten la aparición de complicaciones hemorrágicas durante el implante del catéter.
El acceso vascular puede entrañar complicaciones. Los cuadros de infección o incluso sepsis no son una rareza, y su prevención se basa en la práctica escrupulosa y aséptica del implante y en el cuidado y limpieza posteriores del catéter tras su uso rutinario. El empleo de soluciones antimicrobianas para el sellado de las luces también es efectiva en este ámbito, pero ante un cuadro de infección será preciso retirar el catéter y establecer la adecuada pauta antibiótica. Otras situaciones que pueden implicar la retirada del catéter son: mal funcionamiento, rotura, trombosis venosa y estenosis u oclusión venosa central. En los casos de trombosis venosa puede plantearse la realización previa de fibrinólisis directa del trombo. De este modo se solucionará el cuadro clínico y es posible además mantener el acceso central. En el caso de las estenosis u oclusiones venosas centrales deberán establecerse además tratamientos intervencionistas más complejos. En general, la dilatación neumática con catéter-balón, angioplastia (APT), es un procedimiento que permitirá restablecer el calibre venoso en uno o varios tiempos. Finalmente, en las muy infrecuentes situaciones en las que fracasa la APT, es posible implantar una malla metálica (stent) que resuelva la estenosis. Esta opción se tomará como último recurso pues con frecuencia tampoco resulta efectiva a medio plazo.
En conclusión, el acceso yugular para diálisis en pacientes sin una fístula arteriovenosa interna competente resulta una opción óptima. Aunque presenta un amplio abanico de complicaciones, su conocimiento permitirá establecer el tratamiento eficaz y adecuado. Además, las complicaciones que pueden implicar una instrumentalización más compleja tales como la práctica de APT o el implante de malla, muestran una frecuencia de aparición baja, menor al 3%. El acceso yugular, por tanto, permitirá la realización del procedimiento de hemodiálisis de un modo seguro, cómodo y eficaz.
It is not an uncommon event that patients with stabilized kidney failure or healthy individuals develop a sudden deterioration in their kidney function requiring dialysis, while lacking an adequate vascular access. In these situations, the implant of a double-lumen tunneled catheter within the internal jugular vein should be considered the best option to start hemodialysis.
The vascular approach must be practiced preferentially on the right side, under ultrasound control and fluoroscopy guidance to verify the correct location of the tip of the catheter in the right atrium. Catheters with outer caliber between 13.5 and 15.5Fr can provide adequate blood flow for hemodialysis.
As the use of different types of anticoagulants and antiplatelet drugs is so widely extended, it is necessary, before implanting the catheter, to check the coagulation parameters and platelet count; and, when required, the establishment of specific corrective actions to prevent hemorrhagic complications during the implant of the catheter should be undertaken.
Gaining vascular access may involve complications. Infection or sepsis is not a rarity, and its prevention requires carrying out the procedure with strict adherence to the rules for an aseptic insertion of the implant, and performing an adequate care and cleaning after every use of the catheter. Anti-microbial solutions for sealing the lumen are also effective in this context, but if an infection develops, the catheter must be removed and an appropriate antibiotic regimen must be established. Other situations that may involve removal of the catheter are: malfunction, breaking, venous thrombosis and central venous stenosis or occlusion. However, there are cases of venous thrombosis in which, before removing the catheter, direct fibrinolysis may be tried. Similarly, in selected cases of central venous stenosis or occlusion, pneumatic dilatation with balloon catheter (angioplasty, APT) may be tried (once or more) to restore the venous caliber. Finally, in very infrequent situations in which APT fails, it is possible to implant a stent to resolve the stenosis; however, as it is frequently not effective in the medium term, it should only be considered as a last resort.
In conclusion, jugular access for dialysis in patients without a competent internal arterio-venous fistula is an optimum choice. Although it presents a wide range of complications, if being expected, an effective and appropriate treatment may be safely established. As complications involving complex instrumentation, such as APT or stenting, show a low frequency (below 3%), jugular access can be considered a safe, comfortable and effective access for dialysis procedures.
Con cierta frecuencia se plantea el problema clínico del paciente que precisa de diálisis de un modo más o menos urgente y no cuenta con una vía de acceso vascular adecuada. Estas situaciones aparecen en individuos previamente sanos o con una insuficiencia renal estabilizada, que desarrollan un deterioro súbito de la función renal y no cuentan con una fístula arteriovenosa interna (FAVi) madura y funcional. Además, también pueden presentarse en pacientes portadores de FAVi, pero que por diferentes motivos experimentan una brusca disminución o incluso cese del flujo vascular en la misma, lo cual anula su competencia como acceso vascular para los procedimientos de hemodiálisis. Es en estas, y en otras situaciones menos frecuentes (tabla 1), en las que el acceso venoso central de abordaje yugular constituye la alternativa apropiada1–6.
Indicaciones de implante de catéter venoso central para hemodiálisis
| Pacientes sin FAVi o en fase de maduración |
| Mal funcionamiento de la FAVi |
| Imposibilidad de creación de FAVi |
| Pacientes en espera de diálisis peritoneal |
| Paciente en diálisis peritoneal que requiere de cirugía abdominal (carcinoma, eventración, hernia…) |
| Deseo expreso del paciente |
| Previsión de periodo breve de hemodiálisis ante espera de trasplante, o corta expectativa de vida, o enfermedad irreversible |
Un acceso vascular es una vía de abordaje percutáneo al sistema circulatorio arterial o venoso, que según interese a vasos de mayor o menor calibre se denominará central o periférico. Un acceso venoso central hace referencia, por tanto, a los abordajes de venas de gran calibre tales como la femoral común, la subclavia, la axilar o la vena yugular interna. Es esta última vía la que presenta unas características especialmente útiles para conseguir y mantener un adecuado acceso vascular para hemodiálisis.
Antes de practicar el acceso yugular, y para prevenir complicaciones hemorrágicas, es preciso valorar el estado de la hemostasia del paciente mediante la determinación del international normalized ratio (INR) que evalúa el tiempo de protrombina, del tiempo de tromboplastina parcial activada y del recuento plaquetario.
En condiciones fisiológicas, los valores del INR oscilan entre 0,8 y 1,2. El límite superior a partir del cual la práctica del implante del acceso venoso central puede implicar complicaciones, se establece en un INR superior a 1,5. En nuestro medio, el uso del acenocumarol (Sintrom®) se encuentra muy extendido y puede ser causa frecuente de INR prolongado que contraindique la realización del acceso antes de establecer medidas correctoras. En situación de urgencia es posible revertir el INR a cifras normales mediante la administración de vitamina K, plasma fresco u Octaplex®. En pacientes de menor urgencia o programados, el acenocumarol deberá ser sustituido por heparina de bajo peso molecular los 4días previos al procedimiento; la heparina también será suspendida 12h antes del acceso vascular.
En lo referente al tiempo de tromboplastina parcial activada, sus valores normales oscilan entre 20 y 40seg, y una causa frecuente de que se encuentre prolongado es el tratamiento con heparina no fraccionada. Dado que la heparina de bajo peso molecular (de administración subcutánea) y la heparina no fraccionada (de administración intravenosa) presentan respectivamente una vida media de 6h y 90min, antes de realizarse el acceso vascular deberán ser suspendidas con una anterioridad de 12 y 3h respectivamente.
Una mención especial merecen los nuevos fármacos anticoagulantes orales tales como dabigatran, apaxiban, edoxaban y rivaroxaban. Este tipo de fármacos no alteran los valores de tiempo de tromboplastina parcial activada o INR, lo cual impide su monitorización, no cuentan con un antídoto farmacológico directo y presentan eliminación renal7. Su uso, por tanto, no está indicado en pacientes con insuficiencia renal avanzada o en hemodiálisis. Sin embargo, y con respecto a la relación de estos fármacos y la diálisis, es de destacar que la hemodiálisis es una herramienta excelente para eliminar los nuevos fármacos anticoagulantes orales del torrente circulatorio, en aquellos pacientes que requieran de la reversión rápida de su actividad anticoagulante.
Respecto al recuento plaquetario, cifras inferiores a 50.000/μl suponen una contraindicación absoluta a la realización del acceso venoso central, sin embargo, esta contingencia podrá solventarse con la administración de concentrados de plaquetas. Una situación diferente es la de aquellos pacientes antiagregados con clopidogrel (Plavix®) o ticlopidina (Ticlid®). En ellos, el recuento plaquetario mostrará cifras normales pero se trata de plaquetas con una alteración irreversible de su funcionalidad. En estas situaciones será preciso demorar el procedimiento una semana, tiempo requerido para que se renueve el torrente sanguíneo con plaquetas plenamente funcionales y que sustituyan a las alteradas por estos fármacos.
Técnica del acceso y tipos de catéteresEntre las inserciones esternal y clavicular del músculo esternocleidomastoideo se delimita anatómicamente el denominado triángulo de Sédillot, en cuya profundidad se localiza habitualmente la vena yugular interna. Bien por técnica de punción directa o mejor, con punción guiada por ecografía, es posible abordar dicha estructura para posteriormente implantar un catéter en su interior8,9. El procedimiento de implante del catéter se practica mediante técnica Seldinger, y para dirigir apropiadamente los dilatadores fasciales de diferentes calibres con los que se creará el tracto de inserción, y el introductor coaxial del catéter, se empleará una guía rígida cuyo extremo distal procurará situarse en cava inferior. Todo el procedimiento debe practicarse bajo control de fluoroscopia, lo cual garantizará la correcta ubicación intravenosa del catéter y permitirá posicionar el extremo distal del mismo en la aurícula derecha.
Los catéteres tunelizados son de elección para conseguir un acceso yugular temporal que permita flujos adecuados para hemodiálisis10–12. El tunelizado es un catéter que discurre bajo un trayecto subcutáneo creado entre su inserción externa y el punto de abordaje de la vena central. En el caso de los catéteres tunelizados yugulares, la inserción en superficie quedará en la vertiente superior y lateral de la pared torácica. Estos catéteres llevan un rodete de dacrón o poliéster (cuff) que situado en el túnel subcutáneo provocará una fibrosis al objeto de anclar y fijar el catéter, e impedir la contaminación del túnel por agentes infecciosos. En general, los catéteres tunelizados se implantan por vía yugular interna derecha, pero si este abordaje no es posible pueden insertarse por la vena yugular izquierda o incluso por vía femoral13,14.
Los catéteres centrales se fabrican de materiales inertes y arreactivas para con el organismo, de alta resistencia al desgaste, la abrasión o la tracción. Resultan ideales los fabricados con materiales elastómeros tales como los polímeros de silicona o de poliuretano termoplástico. Los empleados para diálisis deben permitir flujos de sangre superiores a 250-300ml/min, lo que en general se consigue con dispositivos de doble luz y diámetro transverso de entre 13,5 y 15,5Fr. En la actualidad, para prevenir o disminuir el efecto trombogénico de los catéteres y la posibilidad de infección, comienzan a fabricarse también nuevos dispositivos cubiertos de sustancias tales como heparina, iones de plata o antibióticos15,16.
Complicaciones del acceso yugularPara evitar la infección del lecho quirúrgico, o incluso un cuadro de infección sistémica, el procedimiento del implante del catéter tunelizado requiere de las adecuadas medidas de higiene y asepsia. Al finalizar este procedimiento, y en general tras el empleo de un catéter central, es conveniente el sellado de sus luces con un líquido que contenga heparina y/o combine sustancias que impidan el crecimiento de microorganismos patógenos. Esta precaución ayudará a reducir el riesgo de contaminación del catéter y las complicaciones que de la misma puedan derivarse17,18.
Además de la infección ya comentada, otras posibles complicaciones relacionadas con el implante del catéter son: neumotórax por punción inadvertida del vértice pulmonar, punción arterial, sangrado y mal posicionamiento extravascular o intravascular del catéter. El mal posicionamiento del catéter resulta identificado habitualmente durante el control fluoroscópico que se sigue durante su inserción, pero en ocasiones es útil la administración de una pequeña cantidad de contraste yodado transcatéter para establecer apropiadamente su ubicación, y reposicionar en caso necesario.
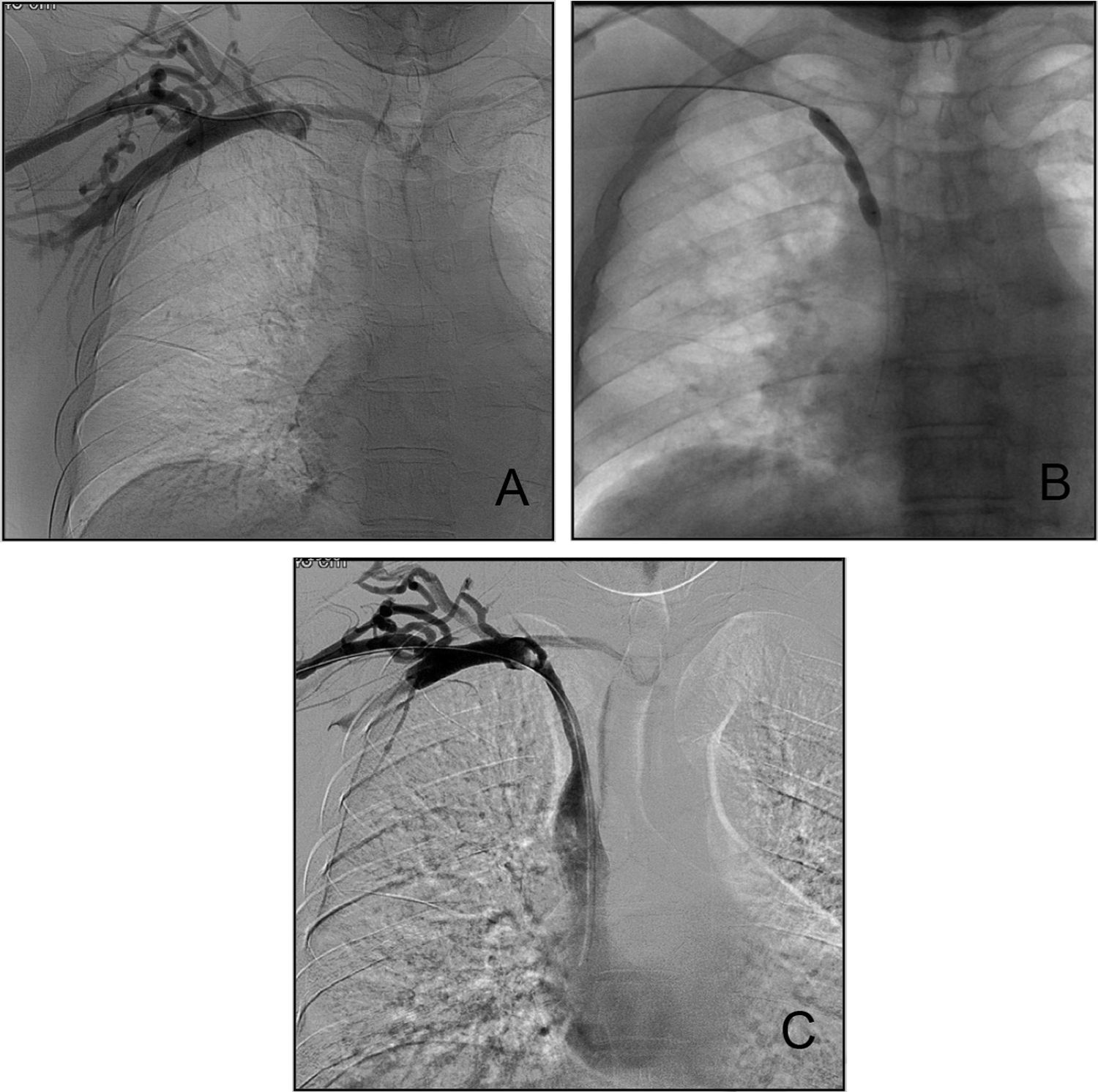
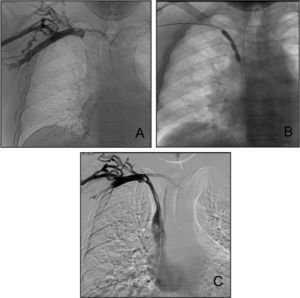
Por otro lado, también pueden desarrollarse complicaciones más tardías, tras un mes del procedimiento de implante, tales como: mal funcionamiento del catéter (flujo sanguíneo no adecuado) en relación o no con formación de vaina de fibrina, infección y sepsis, trombosis venosa central (pericatéter), rotura del catéter y estenosis/oclusión venosa. En general, las complicaciones derivadas de mal funcionamiento o trombosis del catéter se solventan con la retirada del mismo y su sustitución, empleando si es preciso una diferente vía de abordaje. En el caso de los cuadros infecciosos, además de la retirada del catéter, será preciso establecer un adecuado tratamiento antibiótico. En aquellas situaciones en las que se desarrolla una trombosis venosa alrededor del catéter, antes de la retirada del mismo debe intentarse un tratamiento trombolítico mediante fibrinólisis local. En estos casos, la infusión de urocinasa a través de un pequeño catéter intravenoso implantado en el interior del propio trombo suele ser una terapia efectiva que permite además conservar el acceso yugular. La estenosis/oclusión venosa secundaria al implante de un acceso venoso central yugular puede provocar un severo edema braquial y cervicofacial que requerirá de técnicas terapéuticas intervencionistas más complejas. Este cuadro se manifiesta en individuos portadores o con antecedente de haber portado un catéter central. Mediante procedimientos de angioplastia (APT), dilatación neumática con catéter-balón de diferentes diámetros, será posible restaurar en uno o varios procedimientos un calibre vascular suficiente para solventar el cuadro clínico19,20 (fig. 1). Sin embargo, hay situaciones en las que la APT no logra resolver adecuadamente la estenosis. Así, en aquellos pacientes en los que la estenosis previamente tratada con APT recurra en un periodo inferior a 3meses, o cuando la estenosis residual tras APT sea superior al 30%, puede plantearse el implante de una malla (stent) en el interior de la vena críticamente afectada. En la actualidad las mallas más usadas son las de tipo autoexpandible, fabricadas de acero inoxidable 316L o de nitinol (una aleación de níquel y titanio). Aunque el implante de una malla (stenting) soluciona inmediatamente la estenosis, lleva aparejado el desarrollo de un proceso de hiperplasia intimal progresivo e inexorable que puede condicionar una reestenosis por sobrecrecimiento de tejido hacia la luz vascular. Si este evento aparece será preciso practicar nuevos procedimientos de APT en el interior de la malla para mantenerla permeable. En un intento de disminuir el riesgo de oclusión secundaria al stenting y a la hiperplasia intimal, en la actualidad se ha propuesto el empleo de mallas recubiertas (stent-graft) con politetrafluoroetileno (Teflón® y Gore-Tex®) o tereftalato de polietileno (Dacron®), e incluso el uso de mallas liberadoras de fármacos (sirolimus/rapamicina) que bloqueen o ralenticen la proliferación celular y tisular21,22.
A. Flebografía de extremidad superior derecha en la que se observa una oclusión de la vena subclavia a nivel de la confluencia con la vena yugular, y desarrollo de circulación colateral. B. Angioplastia del tronco yugulosubclavio con catéter-balón de 8mm de diámetro. Tras sobrepasar la zona de oclusión y acceder a la aurícula derecha se realiza dilatación neumática de la estenosis, durante la cual se aprecian varias muescas en el contorno del balón. C. Flebografía tras APT. Se observa repermeabilización del tronco yugulosubclavio y paso de contraste hacia vena cava superior y aurícula derecha. La circulación colateral ha disminuido.
Presentamos un breve estudio retrospectivo de la actividad relativa al implante de accesos yugulares para hemodiálisis y las complicaciones derivadas de los mismos en nuestro hospital. En un periodo de 20meses implantamos en la sala de Radiología Intervencionista un total de 85 accesos venosos centrales tunelizados para hemodiálisis, catéteres de poliuretano de 14,5Fr, a través de vena yugular interna. En este periodo se realizaron además 18 procedimientos de recambio de catéter en 14 pacientes, 5 pacientes requirieron de más de un procedimiento. Las causas por las que fue preciso recambiar los catéteres fueron: mal funcionamiento(13), infección (1), trombosis venosa (1), extrusión del catéter por ausencia de fibrosis del rodete (2) y estenosis venosa con trombosis (1).
En este periodo se diagnosticaron además 7 casos de estenosis en territorio de vena cava superior, tronco innominado o tronco yugulosubclavio. Sin embargo, solo 3 pacientes fueron sintomáticos y precisaron de un procedimiento de APT que resultó suficiente para resolver el cuadro clínico. Este dato supone que alrededor de un 3% del total de catéteres tunelizados implantados condicionaron una lesión venosa que hizo necesaria la práctica de terapias intervencionistas complementarias.
Por otro lado, durante el periodo contemplado se implantaron también 3 mallas metálicas, 2 en tronco innominado y una en tronco yugulosubclavio. Sin embargo, estos procedimientos se practicaron en pacientes a los que se les venían realizando múltiples procedimientos de APT, desde un periodo sustancialmente anterior al de la presente revisión.
ConclusionesEl acceso yugular en pacientes que requieren de hemodiálisis y no cuentan con una FAVi competente es una opción óptima que permitirá la realización del procedimiento de diálisis de un modo cómodo y eficaz.
Pese al significativo número de complicaciones descritas y relacionadas con el acceso venoso, en nuestra experiencia, la posibilidad de aparición de las más severas (infección sistémica) o complejas (estenosis u oclusiones que requieran de procedimientos intervencionistas de APT o stenting), resulta sustancialmente baja. Creemos, por tanto, que el acceso yugular es una alternativa terapéutica que demuestra un alto grado de seguridad para aquellos pacientes que requieran de hemodiálisis con un cierto grado de urgencia.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.