Dentro de la enfermedad trofoblástica gestacional encontramos el coriocarcinoma, un tumor raro de gran agresividad local y a distancia, a pesar de lo cual presenta una alta tasa de curación.
Presentamos el caso de una paciente joven con una perforación uterina y hemoperitoneo, secundario a un coriocarcinoma, surgido a partir de un aborto espontáneo que se transformó en mola invasiva. Tras intervenir quirúrgicamente a la paciente y tras un exhaustivo control, se consiguió la recuperación total de la misma, sin necesidad de añadir quimioterapia a su tratamiento.
Realizamos una revisión de la literatura científica analizando los factores de riesgo de coriocarcinoma, sus técnicas diagnósticas y las opciones terapéuticas.
Gestational trophoblastic disease includes choriocarcinoma, a singular and highly aggressive tumor both at local and distant sites. Nevertheless, the recovery rate is high.
We report the case of a young patient with uterine perforation and hemoperitoneum secondary to a choriocarcinoma that developed after a spontaneous abortion and progressed to an invasive mole. After surgery and exhaustive follow-up, complete recovery was achieved with no need for chemotherapy.
We review the scientific literature and analyze the risk factors for choriocarcinoma, diagnostic techniques and therapeutic options.
El coriocarcinoma es una entidad que se engloba dentro del grupo de las enfermedades trofoblásticas gestacionales y se caracteriza por una predisposición del trofoblasto normal a crecer en forma invasora y a erosionar los vasos sanguíneos de forma exagerada. Una característica diagnóstica importante, a diferencia de mola hidatiforme, es la ausencia del patrón vellositario. Se trata de uno de los pocos tumores altamente curables en los seres humanos, incluso en un grado avanzado de la enfermedad y la presencia de metástasis a distancia1.
La incidencia de coriocarcinoma es más alta en los países asiáticos, donde la frecuencia de esta patología es de 3 a 10 veces mayor que en Norteamérica o Europa2. Se puede considerar que una gestación molar aparece en 1:1.500 embarazos normales y el coriocarcinoma en 2,5:100.000 en Europa. El factor de riesgo más influyente es el antecedente de un embarazo molar. Otro factor determinante es la edad materna; es más frecuente en torno a las edades extremas de la época reproductiva.
Se considera que el 50% de los coriocarcinomas procede de una gestación molar anterior, el 25% de un aborto o embarazo ectópico y el 25% restante de un embarazo normal. En casi el 90% de los casos se suele presentar en forma de metrorragia del primer trimestre3. A partir de la imagen ecográfica y los niveles de B-HCG podemos establecer un diagnóstico de sospecha, que se confirmará con un estudio de Anatomía Patológica.
A continuación se expone el caso de una paciente que presentó un coriocarcinoma tras un aborto espontáneo y evolucionó hacia mola invasiva.
Caso clínicoPaciente de 25 años que ingresa por hemorragia genital mayor que regla. Como antecedente destaca la realización de un legrado evacuador un mes antes por gestación interrumpida de 8+3 semanas (Anatomía Patológica: restos abortivos).
Se realiza nuevo legrado evacuador por persistencia de restos/coágulos en la ecografía precisando taponamiento intrauterino por hemorragia abundante. El estudio anatomopatólogo del material obtenido durante el legrado es informado como restos deciduales y proliferación trofoblástica muy sugestiva de coriocarcinoma. La determinación de B-HCG en sangre 72 h tras el legrado es de 72.200 mUI/ml y 48 h después de la primera determinación de 89.230 mUI/ml.
Ante la confirmación de una neoplasia trofoblástica gestacional se solicita un estudio de extensión. La radiografía de tórax no presenta alteraciones. Las pruebas tiroideas y la analítica general son normales, excepto por una anemia moderada. Se realiza una TAC cerebro-toraco-abdómino-pélvico que muestra un útero aumentado de tamaño con captación anómala de contraste, con posible afectación del anejo izquierdo y sin signos de enfermedad a distancia. La ecografía ginecológica muestra un endometrio de 5 mm. Ante la estabilidad clínica y hemodinámica de la paciente es dada de alta, siendo citada en una semana en la consulta de Oncología Ginecológica tras la realización de una nueva ecografía y solicitud de B-HCG.
La paciente acude cuatro días después del alta a Urgencias por dolor agudo en hipogastrio de varias horas de evolución junto con náuseas, mareo y dolor torácico con dificultad respiratoria. A la exploración presenta un abdomen blando y depresible, doloroso y con defensa voluntaria. Movilización cervical y palpación bimanual dolorosas. La ecografía de urgencia muestra un útero con un endometrio muy adelgazado, apenas visible. Se visualizan múltiples formaciones econegativas de pequeño tamaño intrauterinas con un diámetro anteroposterior de 54 mm, con importante aumento de la vascularización. Ambos anejos son normales. Se observa líquido libre en Douglas, ambas fosas ilíacas y ángulo costodiafragmático izquierdo en cantidad escasa-moderada compatible con hemoperitoneo.
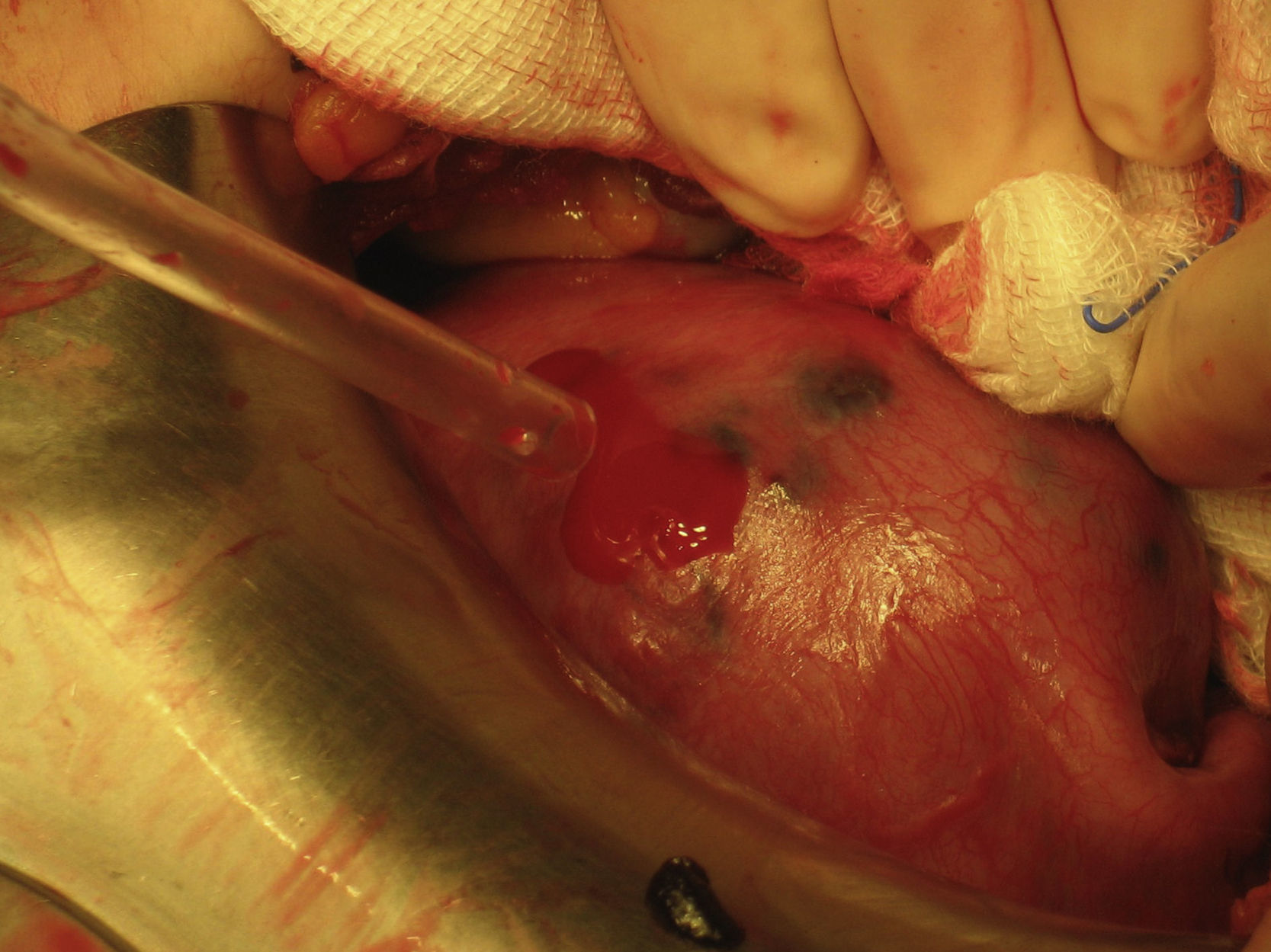
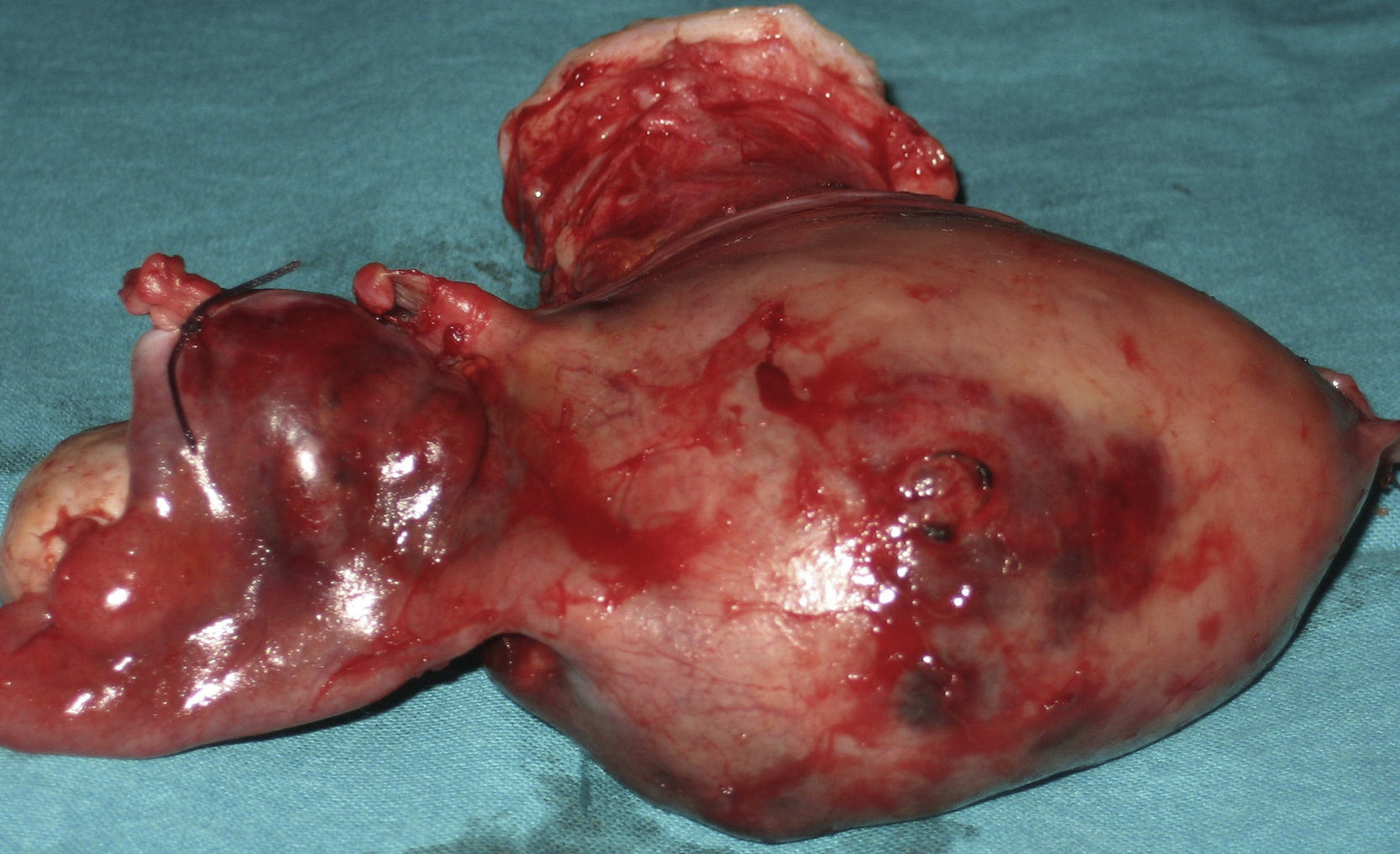
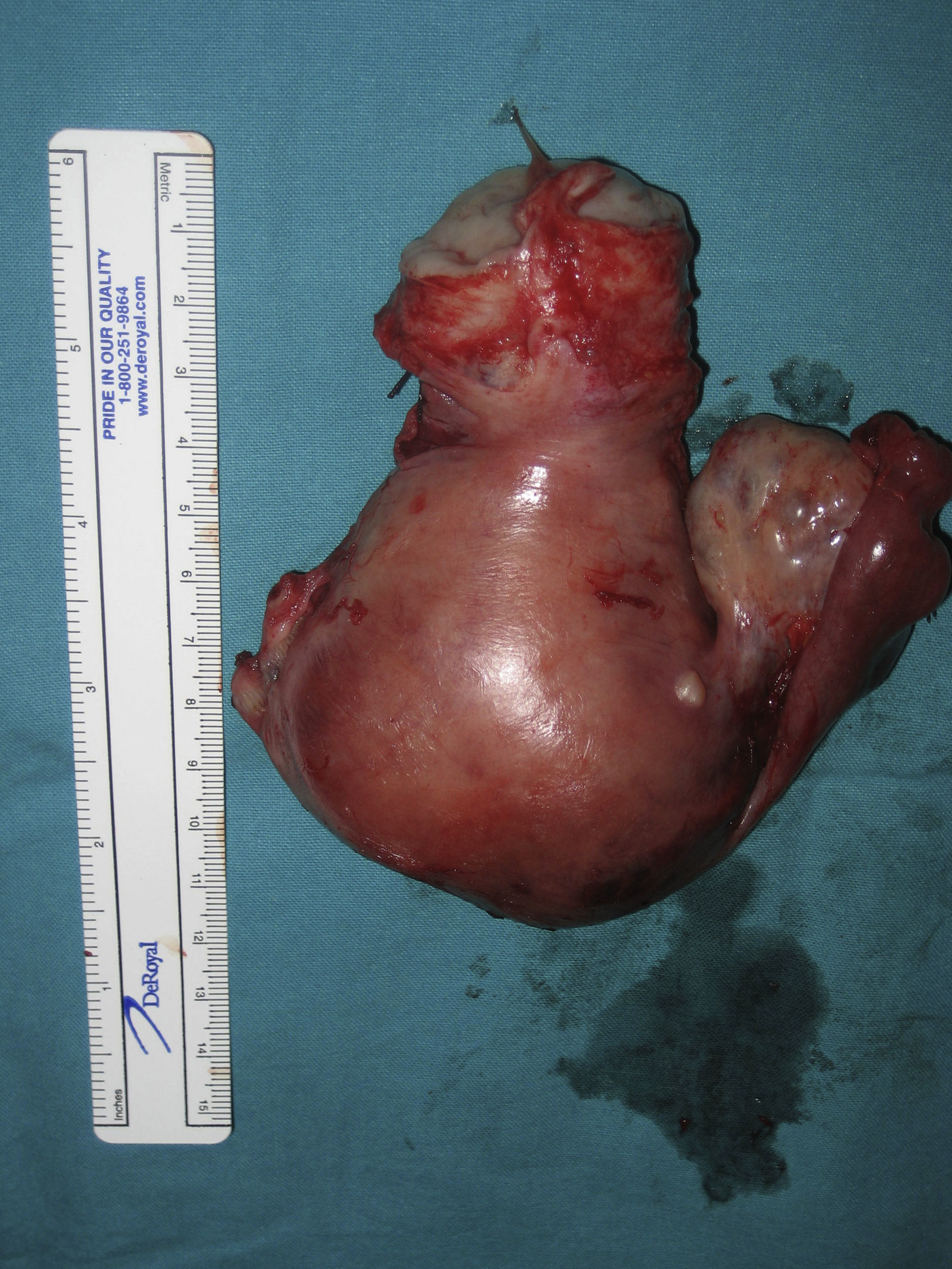
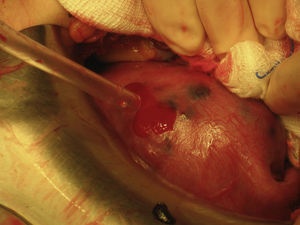
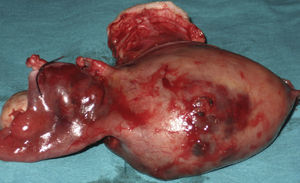
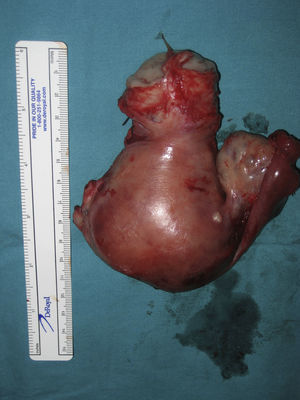
Ante la sospecha de perforación uterina se interviene quirúrgicamente de urgencia a la paciente. Se visualiza un hemoperitoneo de 1,5 l y un útero aumentado de tamaño como 10 semanas de gestación de consistencia blanda, con implantes en serosa y un sangrado activo por una perforación en fondo (fig. 1). El ovario derecho es normal, pero el ligamento ancho izquierdo se encuentra perforado y el ovario izquierdo engrosado (fig. 2). Se procede a una histerectomía total abdominal más anexectomía izquierda (fig. 3). El postoperatorio cursa dentro de la normalidad.
La Anatomía Patológica de la intervención es informada como histerectomía con coriocarcinoma sobre mola invasiva.
Tras ser dada de alta, la paciente es seguida semanalmente en la consulta de Oncología Ginecológica junto con el comité de tumores (integrado por Ginecología, Oncología, Anatomía Patológica y Radioterapia), con niveles de B-HCG en descenso, por lo que se decide no pautar tratamiento quimioterápico. En la actualidad, la paciente se encuentra asintomática y su último nivel de B-HCG fue negativo (< 20 mUI/ml).
DiscusiónLa enfermedad trofoblástica gestacional engloba un amplio espectro de entidades, desde las que podemos considerar benignas como la mola completa/parcial hasta la mola invasiva y el coriocarcinoma o neoplasia gestacional trofoblástica, que serían la fase más agresiva de un embarazo molar.
La enfermedad trofoblástica tiene una distribución geográfica concreta, con predominio en países menos desarrollados, en especial los del sudeste asiático. Entre los factores de riesgo comentados anteriormente, como el antecedente de embarazo molar y la edad materna, también encontramos una dieta deficitaria en carotenos (vitamina A) y grasas animales, que podría explicar que sea más frecuente en países en vías de desarrollo4. Con respecto a la edad materna, no sólo se encuentra incrementado el riesgo de presentar una gestación molar en las edades extremas de la vida reproductiva, sino que además un 37% de las mujeres mayores de 40 años que presentan una gestación molar desarrollará una neoplasia trofoblástica gestacional y lo hará un 56% de las mayores de 50 años. En nuestro caso no se encuentra el antecedente de un embarazo molar y se trata de una mujer joven de 25 años.
La mola invasora se considera una eventual complicación de una mola hidatiforme. Anatomopatológicamente representa una penetración de las vellosidades coriales con degeneración hidrópica y estructuras trofoblásticas en la profundidad del miometrio o invasión de los vasos uterinos. Pueden desencadenar una hemorragia uterina severa, perforación uterina con hemoperitoneo que secundariamente produce un cuadro grave de abdomen agudo e hipovolemia y progresión a coriocarcinoma. También pueden metastatizar a distancia o regresar espontáneamente. Este cuadro de hemoperitoneo secundario a una perforación uterina es el que ocurrió en nuestro caso; sin embargo, nuestra paciente no presentó metástasis a distancia.
Según el New England Trophoblastic Disease Center, con la introducción de la ecografía la aparición de síntomas clásicos como el hipertiroidismo o un distress respiratorio no son frecuentes en la actualidad. El síntoma que aparece de manera casi constante en todas las pacientes es un sangrado vaginal escaso, como en nuestro caso clínico, por lo que en las metrorragias del primer trimestre además de descartar un aborto o una gestación ectópica, hay que tener en cuenta un embarazo molar. Además, debemos tener en cuenta el papel del doppler color para confirmar la presencia de una masa hipervascularizada, así como su utilidad en el seguimiento de la enfermedad, hecho avalado por varios autores5. Las técnicas de diagnóstico por imagen como la resonancia magnética nuclear y la TAC nos ayudan a valorar el grado de infiltración miometrial, la extensión parametrial y las metástasis de pequeño tamaño6.
Una vez que la paciente es diagnosticada de una neoplasia trofoblástica gestacional, esta a su vez se divide en no metastástica y metastásica, y esta última en alto o bajo grado, según la puntuación creada por la FIGO. La histerectomía puede ser una opción razonable para pacientes con los deseos genésicos cumplidos, en las que el riesgo de desarrollar una neoplasia gestacional trofoblástica está incrementado. Sin embargo, esta intervención elimina el riesgo de invasión local, pero no el riesgo de metástasis a distancia. Los sitios más comunes de metástasis son el pulmón (80%), la vagina (30%), el cerebro (10%) y el hígado (10%)7. El seguimiento de estas pacientes es realizado por un equipo multidisciplinario, en el que el oncólogo junto con el ginecólogo y anatomopatólogo deciden la necesidad de instaurar tratamiento quimioterápico posterior. En nuestro caso, este último paso no se consideró necesario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.