El objetivo de este trabajo es evaluar la literatura científica actual sobre el papel de las modalidades de fisioterapia en mujeres con dispareunia, independientemente de su causa. La búsqueda se realizó en las bases de datos Medline, Pubmed, Cinahl, Scopus y Web of Science. Después de tener en cuenta los criterios de inclusión y exclusión fueron seleccionados 12 artículos para la realización de la revisión. El tratamiento se lleva a cabo con dilatadores, biofeedback, ejercicios de fortalecimiento, técnicas de relajación y estiramientos entre otros. Dichas intervenciones, tienen períodos de tiempo variables y utilizan múltiples escalas y cuestionarios. La fisioterapia del suelo pélvico se utiliza como herramienta para el tratamiento de la dispareunia pero los resultados se deben tomar con precaución. Se necesitan ensayos clínicos controlados aleatorizados con tamaños muestrales más grandes que aumenten la calidad de la literatura científica.
A review of the current scientific literature was performed on the role of physiotherapy modalities in women with dyspareunia, regardless of the cause. The search for article was carried out in Medline, PubMed, Cinahl, Scopus, and Web of Science databases. After taking into account the inclusion and exclusion criteria, 12 articles were selected for the creation of the literature review. The reviewed articles describe different interventions, such as the use of vaginal dilators, biofeedback, strengthening exercises, relaxation techniques, and stretching exercises, among others. Furthermore, these interventions were carried out during varying periods of time, and multiple scales and questionnaires were used. Pelvic floor physiotherapy is used as a tool for the treatment of dyspareunia but the results should be taken with caution. Randomised controlled clinical trials with larger sample sizes that increase the quality of the scientific literature are needed.
Las disfunciones sexuales se definen como trastornos en el deseo, la excitación, el orgasmo y/o el dolor durante la relación sexual, que genera estrés personal y tiene un impacto negativo en la calidad de vida y las relaciones personales de quien lo padece1.
La dispareunia está clasificada como un tipo de disfunción sexual y se define como la presencia de dolor en los genitales y/o en la estructura pélvica antes, durante o hasta 24 h después de una relación sexual con penetración o mediante la estimulación del canal vaginal digitalmente o juguetes sexuales. En mujeres de edad reproductiva la prevalencia de dispareunia se encuentra en un rango comprendido entre el 10 y el 15% mientras que en mujeres en etapa premenopáusica este varía del 3 al 33%2.
Puede clasificarse según el momento de la aparición del dolor en primaria, cuando el dolor aparece en la primera experiencia sexual o secundaria, después de haber tenido relaciones sexuales no dolorosas. Además, en función de la localización anatómica del dolor se diferencia en dispareunia superficial o profunda. Existen otras clasificaciones como la diferenciación entre generalizada cuando aparece en cualquier tipo de contexto o situacional cuando aparece en un contexto concreto2.
Su etiología va desde el ámbito anatómico hasta modificaciones fisiológicas, psicológicas y psicosociales. El dolor sexual puede ser de carácter nociceptivo producto de una enfermedad o lesión en curso y neuropático cuando ocurre por daños directos del nervio o actividad neuronal anormal, este tipo de dolor sexual persiste incluso en ausencia de un compromiso orgánico específico. Dentro de las principales causas orgánicas que se han encontrado en dicha patología se describen las infecciones vaginales recurrentes, uso de anticonceptivos orales, endometriosis, deficiencias estrógenicas, prolapso de los órganos pélvicos y malformaciones anatómicas entre otras2.
Las pautas de tratamiento actualmente en marcha para el dolor genital en mujeres se realizan mediante una combinación de educación sobre el manejo del dolor, la fisioterapia del suelo pélvico, la terapia sexual y los consejos médicos siempre desde un enfoque multidimensional3.
Los programas de reeducación fisioterapéutica de la región perineal deben basarse en una completa entrevista clínica y valoración funcional de la esfera abdominopelvicoperineal. A partir de los datos obtenidos, se establecen los objetivos de tratamiento y la selección de las técnicas manuales e instrumentales para alcanzar los objetivos planteados. Además de la anamnesis, se realiza una exploración física exhaustiva del suelo pélvico, que comprenderá la exploración visual y palpatoria, la valoración muscular, la valoración de la estática de los órganos pélvicos y la exploración neurológica. Se completa la valoración específica del suelo pélvico con la valoración abdominal, del diafragma y de la región lumbopélvica4.
El tratamiento de fisioterapia del suelo pélvico utiliza la movilización y estabilización pélvica para disminuir las restricciones tisulares y mejorar el flujo sanguíneo, los estiramientos y ejercicios de relajación para conseguir la longitud adecuada de los músculos, disminuyendo la tensión neural y los ejercicios de fortalecimiento para lograr una buena contracción de dichos músculos5. Por otro lado, teniendo en cuenta que las estructuras óseas de la pelvis, los ligamentos, el tejido conjuntivo, la fascia, la musculatura y los órganos tienen entre ellos una influencia mutua, de manera que una dolencia en una parte, puede provocar dolencias en otras partes del suelo pélvico conduciendo a problemas de salud funcionales, también se pueden llegar a realizar técnicas de desbloqueo diafragmático o de liberación miofascial6.
En este contexto, el objetivo de esta revisión bibliográfica es evaluar la literatura científica actual sobre el papel de las modalidades de fisioterapia en mujeres con dispareunia.
Material y métodosPara la realización de la búsqueda bibliográfica se incluyeron artículos que estudian las modalidades de fisioterapia dirigidas a tratar la dispareunia o bien la patología de base de las mujeres que la sufren, publicados en los últimos 5 años. Se excluyeron revisiones bibliográficas, cartas al editor, comunicaciones cortas, artículos que no se ajusten al objetivo de estudio, y artículos repetidos en otras bases de datos.
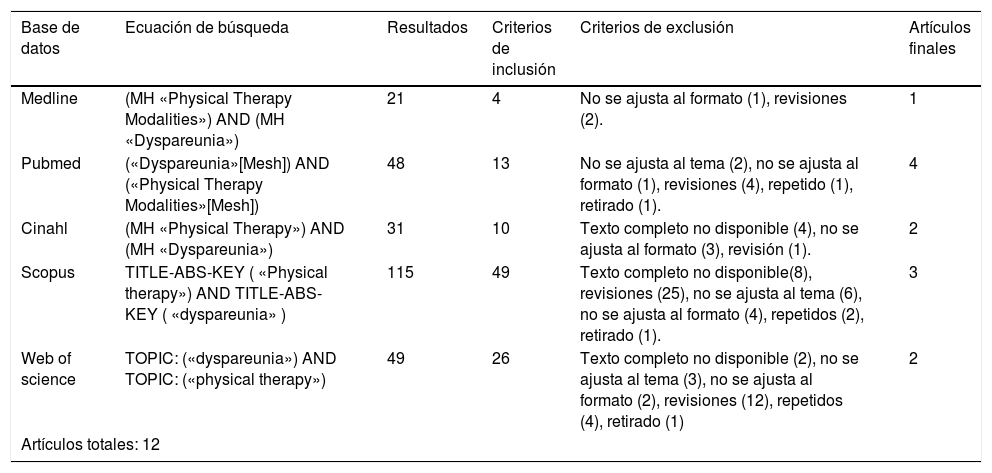
En la tabla 1, se representan las ecuaciones de búsqueda en las respectivas bases de datos con los diferentes términos empleados en cada una de ellas. Cabe decir que los descriptores empleados según la Medical Subject Headings (MeSH) del Index Medicus fueron: «Physical Therapy Modalities» y «Dyspareunia» y que en todas las bases de datos se utilizó el operador boleano AND. Además, se muestran los resultados después de haber introducido los criterios de inclusión y exclusión, quedando en una columna final el número total de artículos válidos.
Desenvolvimiento de la búsqueda
| Base de datos | Ecuación de búsqueda | Resultados | Criterios de inclusión | Criterios de exclusión | Artículos finales |
|---|---|---|---|---|---|
| Medline | (MH «Physical Therapy Modalities») AND (MH «Dyspareunia») | 21 | 4 | No se ajusta al formato (1), revisiones (2). | 1 |
| Pubmed | («Dyspareunia»[Mesh]) AND («Physical Therapy Modalities»[Mesh]) | 48 | 13 | No se ajusta al tema (2), no se ajusta al formato (1), revisiones (4), repetido (1), retirado (1). | 4 |
| Cinahl | (MH «Physical Therapy») AND (MH «Dyspareunia») | 31 | 10 | Texto completo no disponible (4), no se ajusta al formato (3), revisión (1). | 2 |
| Scopus | TITLE-ABS-KEY ( «Physical therapy») AND TITLE-ABS-KEY ( «dyspareunia» ) | 115 | 49 | Texto completo no disponible(8), revisiones (25), no se ajusta al tema (6), no se ajusta al formato (4), repetidos (2), retirado (1). | 3 |
| Web of science | TOPIC: («dyspareunia») AND TOPIC: («physical therapy») | 49 | 26 | Texto completo no disponible (2), no se ajusta al tema (3), no se ajusta al formato (2), revisiones (12), repetidos (4), retirado (1) | 2 |
| Artículos totales: 12 | |||||
En la búsqueda se han encontrado un total de 264 artículos. Tras introducir los criterios de inclusión y exclusión, 12 han sido los artículos seleccionados para la realización de dicha revisión bibliográfica.
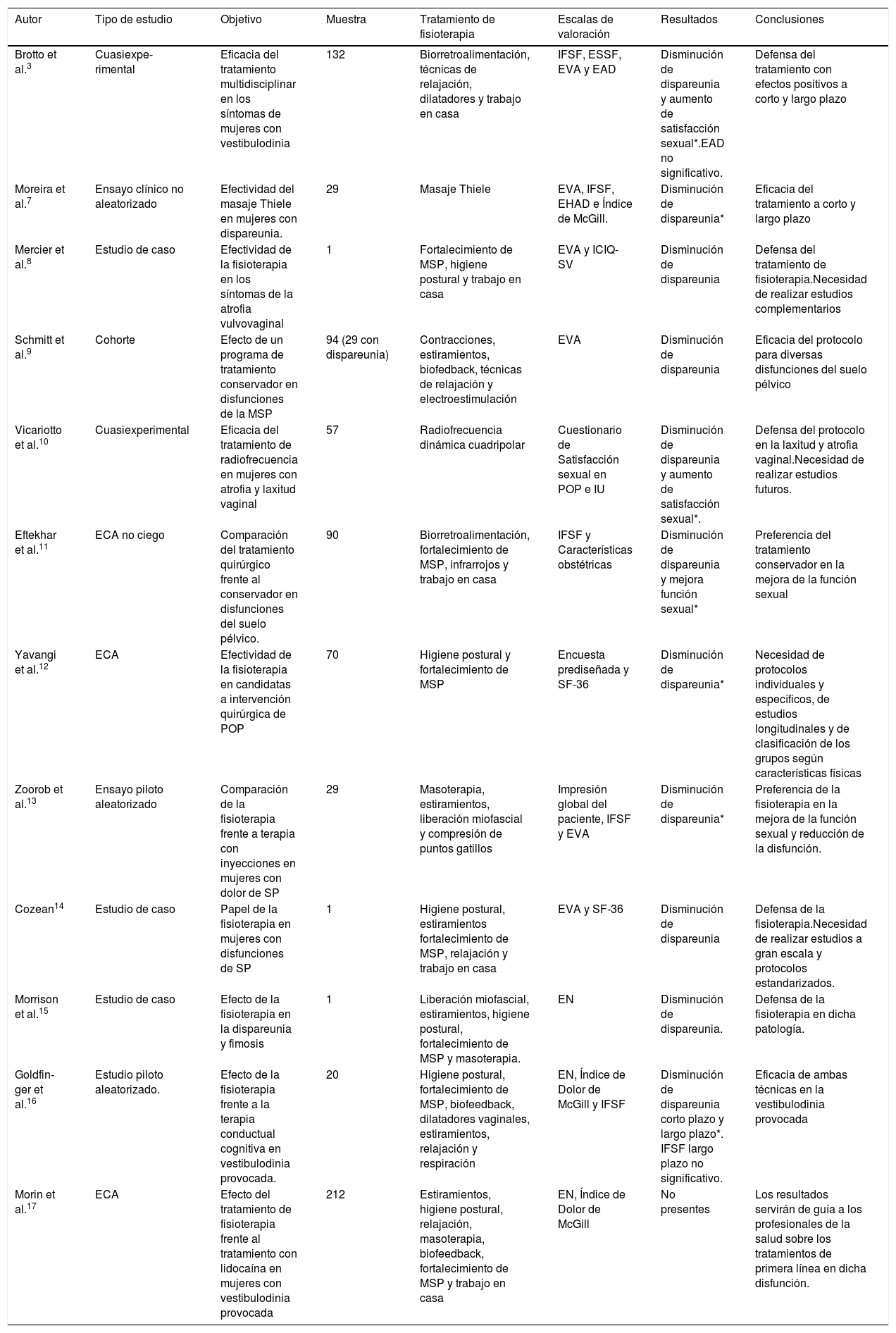
ResultadosTras la búsqueda bibliográfica se procede al análisis de los 12 artículos seleccionados. En este apartado se indican las características metodológicas de las diferentes investigaciones analizadas3,7–17, como el tipo de estudio, la muestra, el objetivo, la intervención y los resultados obtenidos (tabla 2).
Características generales de los diferentes estudios analizados
| Autor | Tipo de estudio | Objetivo | Muestra | Tratamiento de fisioterapia | Escalas de valoración | Resultados | Conclusiones |
|---|---|---|---|---|---|---|---|
| Brotto et al.3 | Cuasiexpe-rimental | Eficacia del tratamiento multidisciplinar en los síntomas de mujeres con vestibulodinia | 132 | Biorretroalimentación, técnicas de relajación, dilatadores y trabajo en casa | IFSF, ESSF, EVA y EAD | Disminución de dispareunia y aumento de satisfacción sexual*.EAD no significativo. | Defensa del tratamiento con efectos positivos a corto y largo plazo |
| Moreira et al.7 | Ensayo clínico no aleatorizado | Efectividad del masaje Thiele en mujeres con dispareunia. | 29 | Masaje Thiele | EVA, IFSF, EHAD e Índice de McGill. | Disminución de dispareunia* | Eficacia del tratamiento a corto y largo plazo |
| Mercier et al.8 | Estudio de caso | Efectividad de la fisioterapia en los síntomas de la atrofia vulvovaginal | 1 | Fortalecimiento de MSP, higiene postural y trabajo en casa | EVA y ICIQ-SV | Disminución de dispareunia | Defensa del tratamiento de fisioterapia.Necesidad de realizar estudios complementarios |
| Schmitt et al.9 | Cohorte | Efecto de un programa de tratamiento conservador en disfunciones de la MSP | 94 (29 con dispareunia) | Contracciones, estiramientos, biofedback, técnicas de relajación y electroestimulación | EVA | Disminución de dispareunia | Eficacia del protocolo para diversas disfunciones del suelo pélvico |
| Vicariotto et al.10 | Cuasiexperimental | Eficacia del tratamiento de radiofrecuencia en mujeres con atrofia y laxitud vaginal | 57 | Radiofrecuencia dinámica cuadripolar | Cuestionario de Satisfacción sexual en POP e IU | Disminución de dispareunia y aumento de satisfacción sexual*. | Defensa del protocolo en la laxitud y atrofia vaginal.Necesidad de realizar estudios futuros. |
| Eftekhar et al.11 | ECA no ciego | Comparación del tratamiento quirúrgico frente al conservador en disfunciones del suelo pélvico. | 90 | Biorretroalimentación, fortalecimiento de MSP, infrarrojos y trabajo en casa | IFSF y Características obstétricas | Disminución de dispareunia y mejora función sexual* | Preferencia del tratamiento conservador en la mejora de la función sexual |
| Yavangi et al.12 | ECA | Efectividad de la fisioterapia en candidatas a intervención quirúrgica de POP | 70 | Higiene postural y fortalecimiento de MSP | Encuesta prediseñada y SF-36 | Disminución de dispareunia* | Necesidad de protocolos individuales y específicos, de estudios longitudinales y de clasificación de los grupos según características físicas |
| Zoorob et al.13 | Ensayo piloto aleatorizado | Comparación de la fisioterapia frente a terapia con inyecciones en mujeres con dolor de SP | 29 | Masoterapia, estiramientos, liberación miofascial y compresión de puntos gatillos | Impresión global del paciente, IFSF y EVA | Disminución de dispareunia* | Preferencia de la fisioterapia en la mejora de la función sexual y reducción de la disfunción. |
| Cozean14 | Estudio de caso | Papel de la fisioterapia en mujeres con disfunciones de SP | 1 | Higiene postural, estiramientos fortalecimiento de MSP, relajación y trabajo en casa | EVA y SF-36 | Disminución de dispareunia | Defensa de la fisioterapia.Necesidad de realizar estudios a gran escala y protocolos estandarizados. |
| Morrison et al.15 | Estudio de caso | Efecto de la fisioterapia en la dispareunia y fimosis | 1 | Liberación miofascial, estiramientos, higiene postural, fortalecimiento de MSP y masoterapia. | EN | Disminución de dispareunia. | Defensa de la fisioterapia en dicha patología. |
| Goldfin-ger et al.16 | Estudio piloto aleatorizado. | Efecto de la fisioterapia frente a la terapia conductual cognitiva en vestibulodinia provocada. | 20 | Higiene postural, fortalecimiento de MSP, biofeedback, dilatadores vaginales, estiramientos, relajación y respiración | EN, Índice de Dolor de McGill y IFSF | Disminución de dispareunia corto plazo y largo plazo*. IFSF largo plazo no significativo. | Eficacia de ambas técnicas en la vestibulodinia provocada |
| Morin et al.17 | ECA | Efecto del tratamiento de fisioterapia frente al tratamiento con lidocaína en mujeres con vestibulodinia provocada | 212 | Estiramientos, higiene postural, relajación, masoterapia, biofeedback, fortalecimiento de MSP y trabajo en casa | EN, Índice de Dolor de McGill | No presentes | Los resultados servirán de guía a los profesionales de la salud sobre los tratamientos de primera línea en dicha disfunción. |
DPC: dolor pélvico crónico; EAD: escala de ajuste diádico; ECA: ensayo clínico aleatorizado; EDP: escala de dispareunia profunda; EHAD: escala hospitalaria de ansiedad y depresión; EHP-30: perfil de salud de la endometriosis; EN: escala numérica; ESSF: escala de socorro sexual femenino; EVA: escala visual analógica; ICIQ-SV: Consulta Internacional sobre el Cuestionario de Incontinencia acerca de los Síntomas Vaginales; IFSF: índice función sexual femenino; IU: incontinencia urinaria; MSP: musculatura del suelo pélvico; POP: prolapso órganos pélvicos; SP: suelo pélvico; SF-36: Short Form 36 Healthy Survey.
El objetivo de esta revisión bibliográfica es evaluar la literatura científica actual sobre el papel de las distintas modalidades de fisioterapia en mujeres con dispareunia.
En cuanto al tipo de estudio, de los 12 artículos válidos, se han encontrado tres ECA11,12,17, tres estudios de caso8,14,15, dos cuasiexperimentales3,10, dos ensayos piloto aleatorizados13,16, un ensayo cínico no aleatorizado7 y un estudio de cohorte9. Debido al tipo de estudios, esta revisión bibliográfica tiene poca fuerza de evidencia ya que solo se han revisado tres ECA y el resto de estudios son de poca calidad científica18. Además, esto hace que las conclusiones extraídas de la revisión deban tomarse con precaución.
El tamaño de la muestra es muy variable, oscila desde un paciente en los estudios de caso8,14,15 hasta los 132 del estudio cuasiexperimental de Brotto et al.3.
La edad de las participantes también es muy diversa, va desde los 25,48 años16 hasta los 77 años8. La mayoría de los estudios revisados se centran en pacientes con pre-7,9–16 o posmenopausia8–10, lo cual frecuentemente viene marcado por la patología de base de las mujeres incluidas en el estudio.
En el caso de las mujeres posmenopáusicas, una causa frecuente de dispareunia puede ser la atrofia vulvovaginal que se produce como resultado de una disminución de estrógenos en los tejidos vulvovaginales, que conduce a la reducción del flujo sanguíneo y la degeneración de las fibras de colágeno y elastina, así como cambios en el pH y en las células epiteliales. Estas modificaciones provocan una reducción de la lubricación y las secreciones de las glándulas sebáceas, una pérdida de elasticidad del tejido vulvovaginal y un entorno más receptivo a la colonización por bacterias patógenas8.
En las mujeres premenopáusicas hay múltiples causas de dispareunia como pueden ser la vestibulodia3, la laxitud vaginal9 o el POP12 entre otros. Además, el parto y el embarazo pueden contribuir a la aparición de dispareunia generando isquemia, lesiones nerviosas, daño muscular y edema en el cóccix, en la piel y en los tejidos superficiales19.
En cuanto al tratamiento de fisioterapia empleado se puede destacar el uso del biofeedback3,9,11,16,17, la realización de ejercicios de fortalecimiento de la MSP a través de diferentes tipos de contracción8,9,11,12,14–17, los estiramientos9,13–15,17 y la conciencia respiratoria14,16. En menor medida también se utilizan los dilatadores vaginales3,16, las técnicas de liberación miofascial13,14 y la electroestimulación vaginal9.
El masaje transvaginal7,10,13,15,17 también fue un método utilizado, los estudios de Moreira et al.7 y Morrison et al.15 lo llevaron a cabo a través de la técnica Thiele que se realiza en las fibras musculares del elevador del ano y de los músculos coccígeos con un movimiento de barrido, al mismo tiempo que el paciente presiona hacia abajo para relajar los músculos20.
Como se puede observar, existe una gran multitud de técnicas para abordar la dispareunia. Todas estas herramientas de tratamiento intentan desensibilizar el área dolorosa del periné, disminuir el miedo a sentir dolor durante la penetración y paliar las diferentes disfunciones músculo-esqueléticas que puedan aparecer, mejorando así la función sexual y la calidad de vida de las mujeres al tener un mayor estado de bienestar físico y mental y aumento de su autoestima11.
Además, es importante tener en cuenta que, exceptuando el artículo de Vicariotto et al.10 que aplica masaje transvaginal de forma aislada, los demás estudios llevan a cabo un tratamiento de fisioterapia combinando más de una técnica. Esto no permite saber qué técnicas de las combinadas es la efectiva, o si es la combinación de las mismas lo que ofrece los mejores resultados.
En cuanto a la duración de los protocolos, el número de sesiones y las semanas de tratamiento son muy diversas. El intervalo de tiempo oscila desde los tres meses8,12,14 a las cuatro semanas en el estudio de Moreira et al.7. Con respecto al número de sesiones, se pueden hablar desde las 8 sesiones en el estudio de Goldfinger et al.16 hasta las 100 sesiones de tratamiento (10 sesiones semanales durante 10 semanas consecutivas) en el estudio de Morin et al.17. En este apartado, cabe destacar dos estudios: en primer lugar, el estudio de Schmitt et al.9 que varía el número de sesiones en función de los síntomas de los pacientes y, en segundo lugar, la investigación de Zoorob et al.13 que no menciona ni el número ni la duración del tratamiento de fisioterapia, simplemente dice que es más largo que el tratamiento con inyecciones.
Referente a las valoraciones de fisioterapia, todos los artículos realizan una evaluación inicial de las pacientes que participaron en los diferentes estudios. Sin embargo, no todos realizan la comparación postratamiento de la misma forma. En primer lugar, algunos estudios solo realizan la revaloración de los síntomas inmediatamente después de finalizar el tratamiento8,9,13–15. En segundo lugar, otros de los artículos realizan dicha revaloración inmediatamente después y a largo plazo3,7,10–12,16,17. Dentro de las investigaciones que revalúan la sintomatología a largo plazo, está el estudio de Eftekhar et al.11 que realiza dicha revaloración a los dos meses, los artículos de Brotto et al.3 Mercier et al.8 y Yavangi et al.12, a los tres meses, los estudios de Morrison et al. 15, Goldfinger et al.16 y Morin et al.17, a los seis meses y la investigación de Vicariotto et al.10 que la realiza un año después. Es importante destacar, que varios de estos estudios, no realizan solo una revaloración a largo plazo si no que lo hacen en diferentes semanas7,17 o meses3,10 después de haber finalizado el tratamiento.
Como se ha dicho anteriormente, la dispareunia afecta tanto al ámbito físico como psicológico. Los problemas de dispareunia suelen afectar a las relaciones conyugales, que se viven de manera insatisfactoria y acaban generando sentimientos de temor y malestar en ambos miembros de la pareja. En el ámbito personal una persona que sufre dispareunia suele padecer problemas de ansiedad y depresión. Además, puede llegar a experimentar sentimientos de culpabilidad e inadecuación personal, lo que genera una baja autoestima sintiéndose insatisfechas con su imagen corporal6. Por este motivo, todos los artículos utilizan métodos de medición subjetiva siendo necesario que todos ellos estén validados21. Dicho esto, los métodos de medición más utilizados fueron la EVA3,7–10,13,14 y el IFSF3,7,11,13,16,17, ambos validados22,23. En menor medida, las participantes también completaron otros cuestionarios como el SF-3612,14, la EN15–17 o el Índice de Dolor de McGill7,16 también validados22,24.
Por otra parte, en muchos de los artículos se pide a los participantes que realicen ejercicios en casa los días que no acuden a las sesiones pautadas con el fisioterapeuta3,8,11,12,14,17. La Confederación Mundial de la Fisioterapia define que la fisioterapia como el conjunto de métodos, actuaciones y técnicas que, mediante la aplicación de medios físicos, curan, previenen, recuperan y adaptan a personas afectadas de disfunciones somáticas o a las que se desea mantener en un nivel adecuado de salud. Una de las herramientas empleadas en la readaptación del paciente es el ejercicio terapéutico, que se define como la prescripción de un programa de ejercicios que, además de aumentar la adherencia al tratamiento, involucra al paciente en la tarea voluntaria de realizar una contracción muscular y/o movimiento corporal con el objetivo de aliviar los síntomas, mejorar la función y mantener o frenar el deterioro de la salud25.
Un aspecto a tener en cuenta es que la desinformación, las actitudes negativas, los tabúes que permanecen en algunas culturas en relación con la sexualidad y el desconocimiento del cuerpo, especialmente de los propios genitales, son factores que influyen en la evolución de esta disfunción. Por dicho motivo, en el tratamiento de fisioterapia no solo se le da importancia al abordaje físico de la dispareunia6. Las charlas acerca de la anatomía y fisiología estuvieron presentes en algunos de los estudios3,7,8,12,14,17, la educación sexual fue un aspecto importante para Brotto et al.3, Moreira et al.7 y Morin et al.17 y los hábitos de vida saludable estuvieron presentes en el estudio de Cozean.14.
Los profesionales de la salud encargados de ejecutar los diversos protocolos de tratamiento son fisioterapeutas en todos los artículos, exceptuando el estudio de Schmitt et al.9 que es llevado a cabo por enfermeros. Por otra parte, ciertas investigaciones también cuentan con la aportación de un ginecólogo para realizar la valoración inicial y/o hacer parte del tratamiento3,12,16,17.
Con relación a los resultados, en todos los artículos se observa una disminución de la dispareunia después del tratamiento aplicado. Sin embargo, a pesar de esta mejoría en todas investigaciones, no todos los resultados alcanzan significación estadística. Aquellos artículos que sí la alcanzaron al observar todos los cuestionarios y escalas utilizadas7,10–13, demuestran una disminución de la dispareunia a corto y largo plazo después del tratamiento de fisioterapia. Los estudios de Brotto et al.3 y Goldfinger et al.16 demostraron una disminución significativa de la dispareunia en casi todas las pruebas empleadas, exceptuando las puntuaciones de la EAD y del IFSF respectivamente que no alcanzaron dicha significación. Por otra parte, el estudio de Schmitt et al.9 no alcanzó significación estadística en las diferentes escalas utilizadas. Esto puede ser debido a la separación temporal entre sesiones puesto que las pacientes solo recibían entre 1 y 2 sesiones de tratamiento cada dos semanas y, además no todas tuvieron el mismo número de sesiones ya que variaba en función de su sintomatología. A pesar de esto, las participantes reflejaron mejoría de los síntomas y aumento de la satisfacción sexual. Además es importante tener en cuenta que, en los estudios de caso8,14,15, a pesar de que las participantes reconocen haber tenido una mejoraría en la sintomatología es imposible obtener una significancia estadística.
Dicho esto, no existen similitudes destacables entre los estudios que alcanzaron cambios significativos puesto que cada uno utiliza diferentes protocolos de tratamiento que incluyen diversos periodos de tiempo y múltiples técnicas y métodos de actuación. Además, el tamaño muestral de los artículos también es muy dispar. Por otra parte, los estudios de Brotto et al.3 y Goldfinger et al.16 difieren en el tiempo de tratamiento y en algunas de las técnicas utilizadas como las charlas y el ejercicio terapéutico en casa en el caso de Brotto et al.3 o la corrección postural y la respiración profunda en el artículo de Goldfinger et al.16. Sin embargo, estas dos investigaciones comparten la edad media muestral y las evaluaciones a corto y largo plazo.
Tras analizar los resultados obtenidos, todos los estudios defienden la utilización del tratamiento de fisioterapia, incluso el estudio Morin et al.17 respalda el uso de la fisioterapia en la valoración y tratamiento de dicha disfunción a pesar de no tener todavía resultados destacables. Además, se ha visto que la mejoría de la dispareunia conlleva a su vez a un aumento del perfil de salud8 y del bienestar11 y a la disminución de la angustia sexual en este tipo de pacientes3. Por último, es importante tener en cuenta que en cuatro de los artículos revisados8,10,12,14 resaltan la necesidad de realizar estudios futuros que aumenten la evidencia científica en dicho campo.
Durante la realización de la revisión se han encontrado una serie de limitaciones:
En primer lugar, se deberían haber introducido más términos MeSH para incluir de forma más global el término de fisioterapia ya que al incluir solo dos conceptos la búsqueda de artículos ha sido muy limitada.
Otro aspecto a tener en cuenta es que, exceptuando el artículo de Moreira et al.7 que se centra exclusivamente en el tratamiento de fisioterapia para disminuir la dispareunia de forma aislada, los demás, analizan la disminución de los síntomas de diversas disfunciones del suelo pélvico por lo que, evalúan la dispareunia como una variable secundaria asociada a otros síntomas o a otras patologías. Entre las patologías de base a las que se asocia la dispareunia destaca la vestibulodinia3,13,16,17, la atrofia vulvovaginal8,10 o el POP11,12. Es importante tener en cuenta que todas ellas constituyen un síndrome doloroso. Además, que en la mayoría de los artículos no se analice la fisioterapia en el tratamiento exclusivo de la dispareunia, supone una limitación a la hora de valorar si las diferentes modalidades de fisioterapia mejoran dicha disfunción o, si por el contrario, la fisioterapia mejora la patología de base de cada uno de los estudios revisados y, de forma secundaria, también genera efectos positivos sobre la dispareunia.
Por último, en tres de los artículos sometidos a estudio, la fisioterapia se combina con otros tratamientos lo cual constituye una limitación para determinar el impacto real de la fisioterapia: Brotto et al.3 llevan a cabo un abordaje multidisciplinar, Cozean14 un tratamiento multimodal y Morrison et al.15 asocia la fisioterapia al Clobetasol.
ConclusiónLa fisioterapia del suelo pélvico, a través de sus múltiples técnicas, es una herramienta muy útil para el tratamiento de la dispareunia, independientemente de cuál haya sido la causa que la provoque. Sin embargo, se ha observado que la mejoría de la sintomatología se obtiene utilizando una gran multitud de tratamientos. Por eso, es necesario realizar protocolos de tratamiento más concretos para poder determinar la validez de las técnicas por separado y no en su conjunto.
Además, se necesitan estudios con tamaños muestrales más grandes para poder establecer una mayor precisión y un efecto estadístico en los resultados así como la realización de más ECA que aumenten la validez científica en esta materia.
Por último, la dispareunia es una patología que afecta al ámbito físico como psicológico de quien lo padece por eso es fundamental que el tratamiento se realice desde un punto de vista multidisciplinar siempre teniendo en cuenta que el trabajo de la MSP es una labor que deben realizar los fisioterapeutas.
FinanciaciónLas autoras declaran no tener financiación.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.