Los métodos anticonceptivos reversibles de larga duración (LARC) proporcionan una anticoncepción larga y reversible. Incluyen dispositivos intrauterinos (DIU) e implantes subdérmicos.
Material y métodosEstudio observacional longitudinal retrospectivo desde enero de 2017 a diciembre de 2019 incluyendo usuarias de LARC del Departamento de Salud de Elche. Se realizaron análisis descriptivos de: características de las pacientes, complicaciones postinserción, efectos no deseados y motivo de abandono, utilizando Kruskal-Wallis, ANOVA o chi-cuadrado en los análisis comparativos según la variable. Se analizaron las probabilidades de abandono tras 18meses mediante curvas Kaplan-Meier y se compararon mediante test Log-Rank. Se evaluó la razón de riesgo de las alteraciones del patrón de sangrado en las probabilidades de abandono mediante modelo de riesgos proporcionales de Cox.
ResultadosSe incluyeron 605 usuarias de LARC, generalmente de raza blanca, multíparas y con pareja sexual estable. Las complicaciones más observadas fueron expulsión del DIU (4%) y hematoma cutáneo en la zona de inserción del implante (42,1%). El efecto no deseado más notificado fue el cambio del patrón de sangrado (26,8%) y su aparición aumentó el riesgo de interrupción del método (HR=1,76; IC95%: 1,15-2,68). Tras 18meses de uso, la tasa de continuidad fue del 86,9% (mayor para DIU-LNG 52mg) y la efectividad fue del 99,60% (resultado de 2embarazos con el uso de DIU-Cu).
ConclusionesDado que los LARC son los métodos anticonceptivos reversibles más efectivos y con mayores tasas de continuación, deberían ser los métodos de primera línea ofrecidos a todas las mujeres que no presenten contraindicaciones.
Long-Acting Reversible Contraceptive (LARC) methods provide long and reversible contraceptive effects. They include intrauterine devices (IUDs) —copper-containing IUD or levonorgestrel-releasing IUDs— and subdermal implant.
Material and methodsA longitudinal observational retrospective study between January 2017 and December 2019 in which clinical records of users of LARC methods of the Elche Health Department were reviewed. Descriptive analyses were performed to describe user characteristics, post insertion problems, unwanted effects, and reasons for discontinuation; Kruskal-Wallis, ANOVA, and Chi-square were performed to compare these variables among different LARC methods, where appropriate. Kaplan-Meier survival curves were constructed to estimate continuation rates and the logrank test was applied for statistical comparisons. Cox proportional hazard models were used to estimate the hazard ratio (HR) for risk of contraceptive method discontinuation due to abnormal bleeding patterns.
ResultsWere included 605 LARC method users. These women were generally white, multiparous, and in stable relationships. The most common complications were IUD expulsion (4%) and haematoma at the implant site (42.1%). The main side effect was a change in bleeding patterns (26.8%) and was associated with premature removal (HR=1.76; 95%CI: 1.15-2.68). After 18months of use, the continuation rate was 86.9% (significantly higher for LNG-IUD 52mg) and effectiveness was 99.60% (result of 2 unintended pregnancies with use of copper-containing IUDs).
ConclusionsGiven that LARC methods have the highest rates of contraceptive efficacy and continuation, these methods should be the first-line contraceptive methods offered to patients without contraindications.
Los métodos anticonceptivos reversibles de larga duración (Long-Acting Reversible Contraceptive [LARC]) proporcionan una anticoncepción de 3 o más años de duración1 y pueden ser retirados fácilmente, a indicación del médico o de la paciente, recuperando la fertilidad de manera inmediata2. Incluyen los dispositivos intrauterinos (DIU) —que pueden ser hormonales o de cobre— y los implantes subdérmicos3.
Son los métodos anticonceptivos reversibles más eficaces en la prevención de embarazos no planificados4. Se caracterizan por no requerir la participación de la paciente en el uso a largo plazo, por lo que su eficacia no depende de la adherencia o el buen uso del método5, logrando que la eficacia (uso teórico) y la efectividad (uso típico) sean muy similares6.
A pesar de su alta efectividad, tienen un uso marginal en nuestro país; del 70,3% de las mujeres en edad fértil que utilizaban algún método anticonceptivo en España en el año 2020, solo el 7,4% utilizaban un LARC (el 4% un DIU hormonal, el 4,3% un DIU de cobre, y el 1,4% un implante subdérmico)7. Esta falta de uso parece deberse a los mitos y la falta de conocimiento de los profesionales de la salud y de las mujeres sobre estos métodos8,9.
Los embarazos no deseados afectan a las mujeres en edad fértil de todo el mundo, independientemente del nivel socioeconómico, del país o del estatus legal de la interrupción voluntaria del embarazo (IVE)10. En España hubo un total de 88.269IVE en el año 202011. El elevado del número de embarazos no deseados que finalizan en IVE pone de manifiesto la necesidad de introducir nuevas opciones de anticoncepción eficaces con una posología cómoda que permita una buena adherencia. Una de las estrategias para minimizar el impacto social y económico que tiene la tasa de IVE es incrementar del uso de LARC.
Material y métodosEl estudio realizado es de tipo observacional, longitudinal retrospectivo. Se incluyeron aquellas mujeres que acudieron libremente al Centro de Salud Sexual y Reproductiva de San Fermín (Departamento de Salud de Elche) para el inicio o la reinserción de un método LARC (DIU-LNG 52mg Mirena®, DIU-LNG 19,5mg Kyleena®, DIU-Cu EFFI-T 380® o implante subdérmico IMPLANON NXT®) con finalidad principal anticonceptiva desde enero de 2017 hasta diciembre de 2019. Se incluyó a las usuarias con historias clínicas completas y que habían acudido a los controles posteriores indicados por el profesional de la salud.
Se recogieron de las historias clínicas las características sociodemográficas, médicas y gineco-obstétricas de las usuarias y los eventos acontecidos tras la inserción del LARC: complicaciones, efectos no deseados, continuidad a los 18meses, motivo y tiempo transcurrido en meses en caso de abandono del método y presencia de embarazo durante los primeros 18meses de uso.
El análisis estadístico se realizó utilizando el software IBM® SPSS® Statistics V25.0. (SPSS Inc, Chicago, Illinois, EE.UU.). En primer lugar, en el análisis descriptivo los datos se expresaron como números y porcentaje (%, entre paréntesis) o como medias y desviaciones estándar (±DE, entre paréntesis). Para la comparación entre las usuarias de los diferentes métodos LARC se utilizó Kruskal-Wallis, ANOVA o chi-cuadrado según el tipo de variable. En segundo lugar, mediante curvas de Kaplan-Meier se analizaron gráficamente las probabilidades de abandono en un periodo de seguimiento de 18meses y se compararon en función del LARC mediante el test de Log-Rank. Por último, se evaluó la razón de riesgo (hazard ratio [HR]) de las alteraciones en el patrón de sangrado en las probabilidades de abandono de los métodos LARC mediante modelo de riesgos proporcionales de Cox. Los valores de p se consideraron significativos por debajo de 0,05.
ResultadosSe incluyeron 605 mujeres, de las cuales 151 optaron por un DIU-LNG 52mg (Mirena®), 61 por un DIU-LNG 19,5mg (Kyleena®), 151 por un DIU-Cu (EFFI-T 380®) y 242 por un implante subdérmico (IMPLANON NXT®). Las características sociodemográficas, médicas y gineco-obstétricas de las usuarias se describen en la tabla 1.
Características sociodemográficas, médicas y gineco-obstétricas de las usuarias de LARC
| (n=605) | Total | Tipo de LARC | pa | |||
|---|---|---|---|---|---|---|
| DIU-LNG52 mg(n=151) | DIU-LNG19,5 mg(n=61) | DIU-Cu(n=151) | Implante subdérmico(n=242) | |||
| Edad | 33,4±8,5 | 38,7±6,2 | 31,5±8,7 | 35,3±7,2 | 29,5±8,4 | <0,001 |
| Raza/Etnia | 0,001 | |||||
| Blanca | 472 (78%) | 130 (86,1%) | 54 (88,5%) | 108 (71,5%) | 180 (74,4%) | |
| Negra | 47 (7,8%) | 11 (7,3%) | 3 (4,9%) | 17 (11,3%) | 16 (6,6%) | |
| Asiática | 10 (1,7%) | 1 (0,7%) | 0 (0%) | 6 (4,0%) | 3 (1,2%) | |
| Latina | 76 (12,6%) | 9 (6,0%) | 4 (6,6%) | 20 (13,2%) | 43 (17,8%) | |
| Antecedente uso LARC | <0,001 | |||||
| No ha utilizado LARC | 413 (68,3%) | 83 (55,0%) | 51 (83,6%) | 77 (51,0%) | 202 (83,5%) | |
| DIU-LNG 52 mg | 51 (8,4%) | 43 (28,5%) | 3 (4,9%) | 0 (0%) | 5 (2,1%) | |
| DIU-LNG 19,5 mg | 3 (0,5%) | 2 (1,3%) | 1 (1,6%) | 0 (0%) | 0 (0%) | |
| DIU-Cu | 104 (17,2%) | 21 (13,9%) | 3 (4,9%) | 71 (47,0%) | 9 (3,7%) | |
| Implante subdérmico | 34 (5,6%) | 2 (1,3%) | 3 (4,9%) | 3 (2,0%) | 26 (10,7%) | |
| Contraindicación médica para el uso de estrógenos | <0,001 | |||||
| Ninguna conocida | 389 (64,3%) | 80 (53,0%) | 32 (52,5%) | 91 (60,3%) | 186 (76,9%) | |
| Migraña | 45 (7,4%) | 18 (11,9%) | 10 (16,4%) | 5 (3,3%) | 12 (5,0%) | |
| FRCV | 75 (12,4%) | 19 (12,6%) | 12 (19,7%) | 26 (17,2%) | 18 (7,4%) | |
| Tabaquismo | 56 (9,3%) | 26 (17,2%) | 0 (0%) | 15 (9,9%) | 15 (6,2%) | |
| Trombofilia | 21 (3,5%) | 3 (2,0%) | 2 (3,3%) | 7 (4,6%) | 9 (3,7%) | |
| AP TV | 8 (1,3%) | 0 (0%) | 3 (4,9%) | 5 (3,3%) | 0 (0%) | |
| AF TV | 11 (1,8%) | 5 (3,3%) | 2 (3,3%) | 2 (1,3%) | 2 (0,8%) | |
| Patología ginecológica | <0,001 | |||||
| Ninguna conocida | 500 (82,6%) | 87 (57,6%) | 49 (80,3%) | 139 (92,1%) | 225 (93,0%) | |
| SUA | 56 (9,3%) | 39 (25,8%) | 7 (11,5%) | 1 (0,7%) | 9 (3,7%) | |
| Cáncer de mama | 6 (1,0%) | 0 (0%) | 1 (1,6%) | 4 (2,6%) | 1 (0,4%) | |
| AP EPI | 1 (0,2%) | 1 (0,7%) | 0 (0%) | 0 (0%) | 0 (0%) | |
| Endometriosis | 6 (1,0%) | 5 (3,3%) | 0 (0%) | 1 (0,7%) | 0 (0%) | |
| Mioma uterino | 31 (5,1%) | 14 (9,3%) | 4 (6,6%) | 6 (4,0%) | 7 (2,9%) | |
| Pólipo endometrial | 5 (0,8%) | 5 (3,3%) | 0 (0%) | 0 (0%) | 0 (0%) | |
| Paridad | <0,001 | |||||
| Nuliparidad | 150 (24,8%) | 4 (2,6%) | 29 (47,5%) | 19 (12,6%) | 98 (40,5%) | |
| Multiparidad | 455 (75,2%) | 147 (97,4%) | 32 (52,5%) | 132 (87,4%) | 144 (59,5%) | |
| IVE previas | 0,011 | |||||
| 0 | 540 (89,3%) | 142 (94%) | 55 (90,2%) | 139 (92,1%) | 204 (84,3%) | |
| ≥ 1 | 65 (10,7%) | 9 (6%) | 6 (9,8%) | 12 (7,9%) | 38 (15,7%) | |
AF: antecedente familiar; AP: antecedente personal; Cu: cobre; DIU: dispositivo intrauterino; EPI: enfermedad pélvica inflamatoria; FRCV: factor de riesgo cardiovascular; IVE: interrupción voluntaria del embarazo; LARC: método anticonceptivo de larga duración; LNG: levonorgestrel; mg: miligramos; SUA: sangrado uterino anormal; TV: trombosis venosa.
La edad media fue 33,4años (DE±8,5), siendo las usuarias de DIU-LNG 19,5mg y el implante subdérmico de edad similar (p=0,735) y más jóvenes. Las usuarias de DIU-LNG 52mg y de DIU-Cu tendieron más a ser multíparas, mientras que las de DIU-LNG 19,5mg e implante subdérmico tendieron a ser nulíparas (p<0,001). El antecedente de IVE fue más frecuente en las mujeres que eligieron utilizar el implante subdérmico (p=0,0013).
La elección del LARC varió según la raza/etnia: las mujeres blancas optaron más por un DIU hormonal (p=0,0004), mientras que las latinas prefirieron el implante subdérmico (p=0,0018) al DIU hormonal (p=0,0003).
No se encontraron diferencias significativas según el método LARC utilizado para el estado ponderal, el hábito tabáquico, la menarquia, el hecho de tener pareja sexual estable o estar dando lactancia materna en el momento de la inserción del LARC.
Las usuarias de DIU-LNG 52mg (p=0,001) y DIU-Cu (p<0,001) tendían a haber utilizado un LARC alguna vez en su vida; de hecho, habían utilizado mayormente estos mismos DIU (63,2% y 95,9%, respectivamente, p<0,001), mientras que las usuarias de implante subdérmico tendían a no haber utilizado nunca un LARC (p<0,001). La tasa de satisfacción por el LARC utilizado anteriormente fue mayor al 80% para todos los LARC, salvo para el caso del DIU-LNG 19,5mg, que fue del 66,7% (solo 3 mujeres incluidas en el estudio habían utilizado este DIU anteriormente).
La presencia de alguna contraindicación médica para el uso de estrógenos o de alguna patología ginecológica fue más habitual en las usuarias de DIU-LNG 52mg (p=0,008 y p<0,001, respectivamente) y menos habitual en las usuarias de implante subdérmico (p<0,001 para ambas variables). Analizando las patologías ginecológicas de forma individual, aunque no se encontraron diferencias estadísticamente significativas, se puede observar que el DIU-LNG 52mg tendió a ser más elegido por las pacientes que padecen endometriosis, miomas uterinos o pólipos endometriales.
Los eventos acontecidos tras la inserción del método LARC se describen en la tabla 2. Las complicaciones postinserción fueron más reportadas por las mujeres que optaron por un implante subdérmico (p<0,001) y menos por las que optaron por un DIU (p<0,05).
Eventos tras la inserción del método LARC
| (n=605) | Total | Tipo de LARC | pa | |||
|---|---|---|---|---|---|---|
| DIU-LNG52 mg(n=151) | DIU-LNG19,5 mg(n=61) | DIU-Cu(n=151) | Implante subdérmico(n=242) | |||
| Complicación postinserción | <0,001 | |||||
| Ninguna reportada | 484 (80,0%) | 142 (94,0%) | 59 (96,7%) | 143 (94,7%) | 140 (57,9%) | |
| Hematoma cutáneo | 102 (16,9%) | 0 (0%) | 0 (0%) | 0 (0%) | 102 (42,1%) | |
| EPI | 2 (0,3%) | 1 (0,7%) | 1 (1,6%) | 0 (0%) | 0 (0%) | |
| Desplazamiento o expulsión de DIU | 17 (2,8%) | 8 (5,3%) | 1 (1,6%) | 8 (5,3%) | 0 (0%) | |
| Efectos no deseados | <0,001 | |||||
| Ninguno referido | 407 (67,3%) | 108 (71,5%) | 45 (73,8%) | 123 (81,5%) | 131 (54,1%) | |
| Dolor local (pélvico o en miembro superior) | 11 (1,8%) | 2 (1,3%) | 4 (6,6%) | 2 (1,3%) | 3 (1,2%) | |
| Ausencia de sangrado menstrual | 60 (9,9%) | 25 (16,6%) | 4 (6,6%) | 1 (0,7%) | 30 (12,4%) | |
| SUA frecuente y/o abundante | 102 (16,9%) | 10 (6,6%) | 7 (11,5%) | 24 (15,9%) | 61 (25,2%) | |
| Acné | 10 (1,7%) | 1 (0,7%) | 1 (1,6%) | 1 (0,7%) | 7 (2,9%) | |
| Alteraciones del peso | 5 (0,8%) | 2 (1,3%) | 0 (0%) | 0 (0%) | 3 (1,2%) | |
| Cambios de humor y/o disminución de la libido | 6 (1,0%) | 2 (1,3%) | 0 (0%) | 0 (0%) | 4 (1,7%) | |
| Cansancio | 1 (0,2%) | 0 (0%) | 0 (0%) | 0 (0%) | 1 (0,4%) | |
| Cefalea | 3 (0,5%) | 1 (0,7%) | 0 (0%) | 0 (0%) | 2 (0,8%) | |
| Continuidad 18 meses | 0,002 | |||||
| No | 91 (15,0%) | 12 (7,9%) | 5 (8,2%) | 23 (15,2%) | 51 (21,1%) | |
| Sí | 514 (85,0%) | 139 (92,1%) | 56 (91,8%) | 128 (84,8%) | 191 (78,9%) | |
| Tiempo de seguimiento hasta el abandono | 9,0±4,6 | 7,7±3,9 | 6,0±5,2 | 8,0±5,0 | 10,1±4,3 | 0,063 |
| Motivo del abandono | 0,002 | |||||
| No abandono del método | 514 (85,0%) | 139 (92,1%) | 56 (91,8%) | 128 (84,8%) | 191 (78,9%) | |
| Desplazamiento o expulsión de DIU | 17 (2,8%) | 8 (5,3%) | 1 (1,6%) | 8 (5,3%) | 0 (0%) | |
| Efectos no deseados | 43 (7,1%) | 2 (1,3%) | 3 (4,9%) | 8 (5,3%) | 30 (12,4%) | |
| Deseo gestacional | 9 (1,5%) | 1 (0,7%) | 0 (0%) | 3 (2,0%) | 5 (2,1%) | |
| Deseo MAC irreversible | 3 (0,5%) | 1 (0,7%) | 0 (0%) | 0 (0%) | 2 (0,5%) | |
| No RRSS actualmente | 6 (1,0%) | 0 (0%) | 0 (0%) | 0 (0%) | 6 (2,5%) | |
| Otros/no especifica | 11 (1,8%) | 0 (0%) | 1 (1,6%) | 2 (1,3%) | 8 (3,3%) | |
| Embarazo con el método | 2 (0,3%) | 0 (0%) | 0 (0%) | 2 (1,3%) | 0 (0%) | |
| Embarazo 18 meses | > 0,05 | |||||
| No | 603 (99,7%) | 151 (100%) | 61 (100%) | 149 (98,7%) | 242 (100%) | |
| Sí | 2 (0,3%) | 0 (0%) | 0 (0%) | 2 (1,3%) | 0 (0%) | |
Cu: cobre; DIU: dispositivo intrauterino; EPI: enfermedad pélvica inflamatoria; LARC: método anticonceptivo de larga duración; LNG: levonorgestrel; MAC: método anticonceptivo; mg: miligramos; RRSS: relaciones sexuales; SUA: sangrado uterino anormal.
Los efectos no deseados secundarios al uso de los LARC fueron notificados más por las pacientes que se insertaron un implante subdérmico (p<0,001) y menos en las que se insertaron un DIU-Cu (p<0,001), y causaron el abandono del método en 43 usuarias (7,1% del total de mujeres que abandonaron el método). El efecto no deseado más reportado fue la alteración del patrón de sangrado: las usuarias de DIU-LNG 52mg notificaron menos sangrados uterinos frecuentes y/o abundantes (p<0,001) y más ausencia de sangrado menstrual (p=0,016), las usuarias de DIU-Cu notificaron menos ausencia de sangrado menstrual (p<0,001) y las usuarias de implante subdérmico notificaron más sangrados uterinos frecuentes y/o abundantes (p<0,001). Las usuarias de DIU-LNG 19,5mg notificaron diversas alteraciones del patrón del sangrado, sin ser ninguna de ellas más frecuente a otras de forma estadísticamente significativa.
Tuvieron lugar un total de 2 embarazos durante el uso de LARC en los primeros 18meses de seguimiento. Ambos embarazos fueron intrauterinos y se produjeron con el uso de DIU-Cu, uno a los 14meses y que finalizó en IVE y otro a los 15meses y que finalizó en aborto espontáneo; en ambos casos se retiró el dispositivo. Por consiguiente, la tasa de embarazo no deseado tras 18meses de uso típico fue del 1,3% para el DIU-Cu (efectividad del 99,6%) y del 0% para el resto de LARC (efectividad del 100%).
La tasa de continuidad global a los 18meses de los métodos LARC fue del 86,9%, significativamente mayor en las usuarias de DIU-LNG 52mg (92,1%, p=0,005) y menor en las usuarias de implante subdérmico (78,9%, p<0,001). El tiempo medio hasta el abandono fue de 9,0meses (DE±4,6), sin encontrar diferencias en función del LARC utilizado (p=0,063).
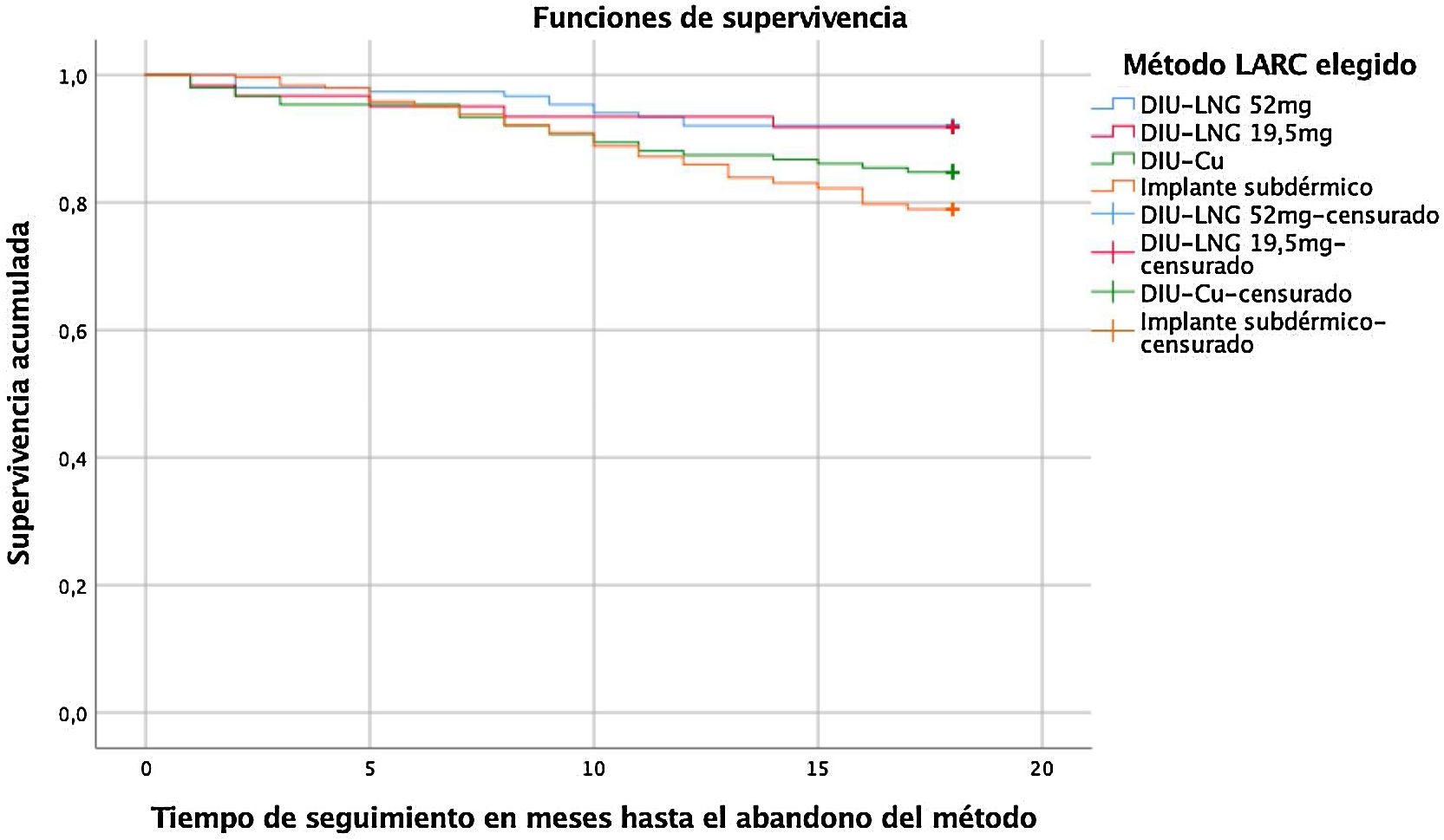
La probabilidad de abandono en función del método LARC también se analizó mediante un análisis de supervivencia (fig. 1), en el que se muestran gráficamente las diferencias en función del método elegido. El análisis de estas curvas reitera que las probabilidades mayores de abandono son para el implante subdérmico y las menores para el DIU-LNG 52mg. Además, de ellas también podemos inferir que las probabilidades de abandono son similares entre los DIU hormonales (p=0,932) y entre el DIU-Cu y el implante subdérmico (p=0,182).
En última instancia, se utilizó un modelo de riesgos proporcionales de Cox para estimar la razón de riesgo de las alteraciones en el patrón de sangrado en las probabilidades de abandono de los métodos LARC. Se objetivó que las mujeres con alteraciones del patrón de sangrado tenían más probabilidades de abandonar el método LARC (HR=1,76; IC95%: 1,15-2,68).
DiscusiónLas características de las usuarias de LARC en nuestra muestra son similares a las evaluadas por otros investigadores4,12. Estas mujeres son, con mayor frecuencia, de raza blanca, de una edad media de 33años, en normopeso, no fumadoras, multíparas, sin antecedente de IVE, con pareja sexual estable, sin contraindicación médica para el uso de estrógenos y sin patología ginecológica conocida. La tabla 1 resume las características de las usuarias según el método LARC elegido al inicio del estudio.
Las participantes que eligieron DIU-LNG 19,5mg e implante subdérmico, en comparación con las que eligieron DIU-LNG 52mg y DIU-Cu, tenían más probabilidades de ser más jóvenes, nulíparas y no haber utilizado un LARC anteriormente. Estos hallazgos coinciden con los reportados en otros estudios previamente13,14, en los que además se expone la inclinación a insertar DIU en mujeres más mayores, con pareja sexual estable e hijos. Esto puede deberse a los sesgos del personal sanitario durante la oferta de los LARC debido a sus falsas creencias respecto a las preferencias de las pacientes12 y a los mitos arraigados en ellas sobre el posible dolor asociado a la inserción y a la extracción del dispositivo y/o al hecho de querer evitar el examen pélvico14. Pese a ello, hay que tener en cuenta que esto es contrario a la evidencia y a las recomendaciones actuales, que defienden que los DIU deben ofrecerse como método anticonceptivo a todas las mujeres que no presenten contraindicaciones, independientemente de su edad o de su paridad3.
Las participantes que eligieron DIU-LNG 52mg, respecto a las usuarias de DIU-Cu e implante subdérmico, tenían más probabilidades de presentar alguna patología ginecológica. Esta tendencia probablemente sea secundaria al asesoramiento del personal sanitario, debido al conocimiento de los beneficios no-anticonceptivos de los DIU hormonales asociados a la liberación intrauterina de levonorgestrel3, lo cual podría suponer un claro sesgo de prescripción; esta posible influencia convendría ser analizada en estudios posteriores. Se ha demostrado su efecto beneficioso, proporcional a la dosis de progestágeno, en la disminución o desaparición del dolor pélvico frecuentemente asociado a endometriosis15 y en la reducción progresiva de la duración y de la cantidad de sangrado menstrual, habitualmente aumentado en mujeres con miomas uterinos16; también sería interesante de cara a futuro objetivar la mayor probabilidad de estas mujeres a aceptar los cambios en el patrón de sangrado.
La tasa de complicaciones asociadas a los DIU fue aproximadamente del 5%. La complicación más frecuentemente observada durante el seguimiento habitual de las pacientes fue el desplazamiento o expulsión del DIU; dicha tasa fue del 5,3% para los DIU-LNG 52mg y DIU-Cu y del 1,3% para el DIU-LNG 19,5mg. Esta incidencia coincide con la reportada en la literatura17. La complicación más frecuentemente asociada al implante subdérmico fue el hematoma cutáneo en la zona de inserción observado en la revisión semanal realizada de forma programada a todas las pacientes, que estuvo presente en el 42,1% de las mujeres que habían elegido este método. Las reacciones locales en el lugar de inserción del implante incluyen enrojecimiento, hematoma e hinchazón18. Sin embargo, estos eventos no han sido ampliamente estudiados, pues suelen ser complicaciones menores que se resuelven espontáneamente en un corto periodo de tiempo y no requieren actuación médica en la mayoría de los casos. Otras complicaciones descritas en la bibliografía no reportadas fueron la perforación uterina asociada a los DIU17 y la infección local en el lugar de inserción del implante o el desplazamiento del mismo18.
Con todo, a la hora de interpretar los efectos no deseados secundarios al uso de los LARC hay que ser cautos, pues se trata de problemas multifactoriales, y el más frecuentemente notificado por las pacientes del estudio fue el cambio en el patrón de sangrado menstrual (26,8%). En mujeres usuarias de DIU-LNG 52mg el patrón de sangrado más notificado fue la ausencia de sangrado menstrual (16,6%), patrón que puede presentarse hasta en el 20-40% de las usuarias al cabo del primer año de uso19; esta tasa fue inferior (6,6%) en usuarias de DIU-LNG 19,5mg por la menor dosis de progestágeno (5% según la bibliografía20). En cambio, en las usuarias de implante subdérmico predominó la notificación del sangrado frecuente y/o abundante (25,2%), tasa que coincide con las reportadas en estudios previos21; si bien es cierto que el patrón de sangrado con este método resulta impredecible, el que aparece durante los primeros tres meses suele mantenerse a lo largo de su uso en muchas mujeres21. Por último, aunque en el presente estudio no se confirmó, el uso de DIU-Cu suele asociarse con más frecuencia a sangrado doloroso, abundante y/o prolongado, sobre todo durante los primeros meses de uso22.
Cabe reiterar que las mujeres con alteraciones del patrón de sangrado tenían casi el doble de probabilidades de abandonar los métodos LARC, llegando a ser la razón principal de abandono en aproximadamente el 7% de las usuarias. En todos los estudios la insatisfacción con el patrón de sangrado fue la causa más común de interrupción de los diferentes métodos LARC12. En concreto, son los sangrados frecuentes y/o prolongados los que causan más insatisfacción y ocasionan la interrupción de los LARC23,24, llegando a casi triplicar las probabilidades de abandono (RR=2,77; IC95%: 2,51-3,07)25. Por el contrario, el sangrado menstrual ausente se relaciona directamente con el grado de satisfacción con el método25.
Esto podría explicar que las usuarias de implante subdérmico y DIU-Cu tuvieran más probabilidades de abandonar el método (21,1% y 15,2%, respectivamente) que las usuarias de DIU-LNG 52mg (7,9%), hecho apoyado por la bibliografía26,27. La tasa de continuidad global de los métodos LARC a los 18meses fue del 86,9%. Dicha tasa para cada método de forma individual fue discretamente superior a las referidas en estudios anteriores12,23; esta disimilitud, tal y como aluden Weisberg et al.12 en un estudio de 2014, podría deberse a la diferente tolerancia hacia las irregularidades menstruales según el origen étnico de las usuarias.
Nuestros hallazgos, respaldados por estudios previos6, confirman la alta efectividad de los métodos LARC. La efectividad global a los 18meses de los LARC fue del 99,6%, a consecuencia de 2embarazos intrauterinos que tuvieron lugar a los 14 y 15meses de uso de DIU-Cu. No se reportó ningún embarazo ectópico, aunque están descritos en la literatura3. La tasa de embarazo no deseado tras 18meses de uso típico de DIU-Cu fue de 1,3%, ligeramente superior a la descrita previamente para los DIU liberadores de cobre de alta carga (≥300mm2) (0,8% al año de uso típico)6. Se conoce que el DIU-Cu es el menos efectivo de los métodos LARC; no obstante, sus tasas de embarazo no deseado con el uso típico son sustancialmente menores a las de otros métodos anticonceptivos de acción más corta4, debido, en parte, a que no se requiere ninguna acción después de su inserción por parte de la usuaria para su adecuado cumplimiento5.
ConclusionesDado que los LARC son los métodos anticonceptivos reversibles más efectivos en la prevención de embarazos no planificados4 y poseen mayores tasas de continuación debido al elevado grado de satisfacción de las usuarias asociado a su uso28, deberían ser los métodos anticonceptivos de primera línea ofrecidos a todas las mujeres que no presenten contraindicaciones, independientemente de su edad o de su paridad3.
Sin embargo, no existe un único método que satisfaga las necesidades específicas de todas las mujeres, sino que hay que individualizar su elección teniendo en cuenta sus preferencias, el momento particular de su vida reproductiva y sus objetivos de maternidad13. Para garantizar el adecuado asesoramiento es necesario contribuir a la formación continuada de aquellos profesionales de la salud entre cuyas competencias se incluya el consejo contraceptivo y la provisión de métodos anticonceptivos8.
Los profesionales deben ofertar todos los métodos LARC a las mujeres susceptibles de usar contracepción, de modo que estas puedan tomar una decisión informada con pleno conocimiento de todas sus opciones. Para ello es de vital importancia brindar información veraz y contrastada, no solo sobre los beneficios, sino también sobre los posibles efectos no deseados secundarios a su uso. Es evidente que la interrupción temprana de los LARC es, en la mayoría de ocasiones, debida a un sangrado inaceptable para las usuarias, por lo que será menester advertir sobre la variedad de patrones de sangrado asociados a los diferentes métodos y así asegurar su uso continuado12.
Recordemos que el objetivo último de promover el uso de LARC es minimizar el impacto social y económico que tiene la tasa de IVE. De hecho, se ha revelado que resulta más rentable financiar los métodos anticonceptivos que los gastos públicos derivados de tratar los embarazos no deseados29. Incluso si los LARC no se utilizan durante todo su periodo de eficacia, el gasto de financiación se neutraliza dentro de los 3años posteriores al inicio en comparación con los métodos anticonceptivos de acción corta30. En consecuencia, es aconsejable, desde el punto de vista médico y fiscal, que los programas de salud pública ofrezcan todos los métodos anticonceptivos para aumentar las posibilidades de que las mujeres encuentren la opción que mejor se adapte a sus necesidades29.
Consentimiento del pacienteLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Responsabilidades éticasProtección de personas y animales.Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos.Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado.Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNo se declara ningún conflicto de intereses por parte de los autores.