Estudio prospectivo de 1 año sobre leucorreas, líquidas y cremosas, diferenciando sus características clínicas y microbiológicas.
Diseño y métodoSe clasifican las leucorreas en líquidas y cremosas según su aspecto y características en la exploración vaginal con espéculo. Se toman muestras para citología cervicovaginal y muestra con escobillón a medio de transporte para cultivo microbiológico.
ResultadosLa edad media de las mujeres fue 30 años (rango, 16-62 años). Eran nuligestas el 50%. En 60% las leucorreas se dieron en la 2.a fase del ciclo. Mayor frecuencia de casos en primavera (meses III y IV). En 50% las leucorreas eran blancas y en 25% amarillas. Había prurito en 25%. Estaban depiladas en 25%. No usaban contracepción en 60%. Eran extranjeras el 23%.
La citología fue positiva en 35%. El diagnóstico más frecuente fue la vaginosis bacteriana en 17%.
El cultivo fue negativo en 88%. En los cultivos positivos, los gérmenes más frecuentemente encontrados fueron: Gardnerella vaginalis en 37% y Candida albicans en 31%.
ConclusionesLas leucorreas líquidas son más fisiológicas, tienen cultivo negativo en 50%. Los gérmenes más frecuentemente encontrados fueron: Gardnerella vaginalis y Candida albicans en 17,30%, respectivamente.
Las leucorreas cremosas son más patológicas, con cultivo positivo en 61,42%. Los gérmenes más frecuentemente encontrados fueron: Gardnerella vaginalis en 22,85%, Candida spp. en 21,25% y Candida albicans en 14,28%.
We performed a prospective 1-year study to identify the clinical and microbiological characteristics of liquid and creamy leukorrheas.
Design and methodWe classified leukorrheas into liquid and creamy, according to their appearance and characteristics in vaginal examination with a speculum. Samples were taken for cervicovaginal cytology. A further sample was taken with a cotton-swab for transfer to a medium for microbiological culture.
ResultsThe mean age of the women was 30 years (range, 16-62 years). Fifty percent were nulligravidas. The leukorrheas were found in the second phase of the menstrual cycle in 60% of the women and were more frequent in spring (March and April). The leukorrheas were white in 50% and yellow in 25%. Pruritus was found in 25%. The vulvas were depilated in 25%. Sixty percent of the women used no contraception. Twenty-three percent were foreigners. Cytology was positive in 35%. The most frequent diagnosis was bacterial vaginosis in 17%. Culture was negative in 88%. In positive cultures, the most frequent organisms were Gardnerella vaginalis in 37% and Candida albicans in 31%.
ConclusionsLiquid leukorrheas were more physiologic as cultures were negative in 50%. The most frequent organisms were G. vaginalis and C. albicans, each being found in 17.30% of patients. Creamy leukorrheas were more pathologic, with positive culture in 61.42%. The most frequent organisms were G. vaginalis in 22.85%, Candida spp in 21.25%, and C. albicans in 14.28%.
Leucorrea, del griego leuco, blanco, y rrea, flujo. Leucorrea es un flujo blanco, secreción vaginal. Normalmente, la secreción vaginal presenta variaciones regulares en cantidad y consistencia durante el ciclo menstrual. Una secreción irritante, pruriginosa, abundante, de mal olor, de color verde o amarillo, puede indicar infección vaginal, cervical o uterina, u otros procesos patológicos de origen ginecológico1. La leucorrea es la causa más frecuente de consulta en Ginecología.
La leucorrea puede ser fisiológica o patológica. La leucorrea fisiológica depende de la secreción cervical y de la descamación vaginal2. La secreción cervical es periovulatoria, con aspecto de clara de huevo y transparente. La descamación vaginal es de aspecto lechoso. En general, con ausencia de olor, no hay signos asociados, y en fresco no se observan leucocitos, esporas de hongos ni hifas, ni tricomonas o cocobacilos.
La leucorrea patológica es más abundante, de color variable, con olor, aparece después de las relaciones sexuales. Hay signos funcionales acompañantes, prurito vulvar, escozor, dispareunia, dolor pélvico, polaquiuria, disuria, etc. La pareja sexual también puede tener irritación. En fresco, se observan leucocitos, esporas e hifas de hongos, tricomonas o cocobacilos.
Las leucorreas patológicas consideradas como típicas son3,4:
- -
en la vaginosis bacteriana, es abundante, blancogrisácea, fluida, homogénea, a veces con olor fétido (a pescado podrido), y pegada a las paredes vaginales.
- -
En las candidiasis (hongos), es blanquecina, en grumos, densa, aspecto de yogur, placas blancas adheridas a la mucosa.
- -
En las tricomonas, es abundante, de color verdoso o blancogrisácea, fluida, homogénea, espumosa con burbujas, y olor escaso.
- -
En otros gérmenes, es amarillenta, verdosa o purulenta.
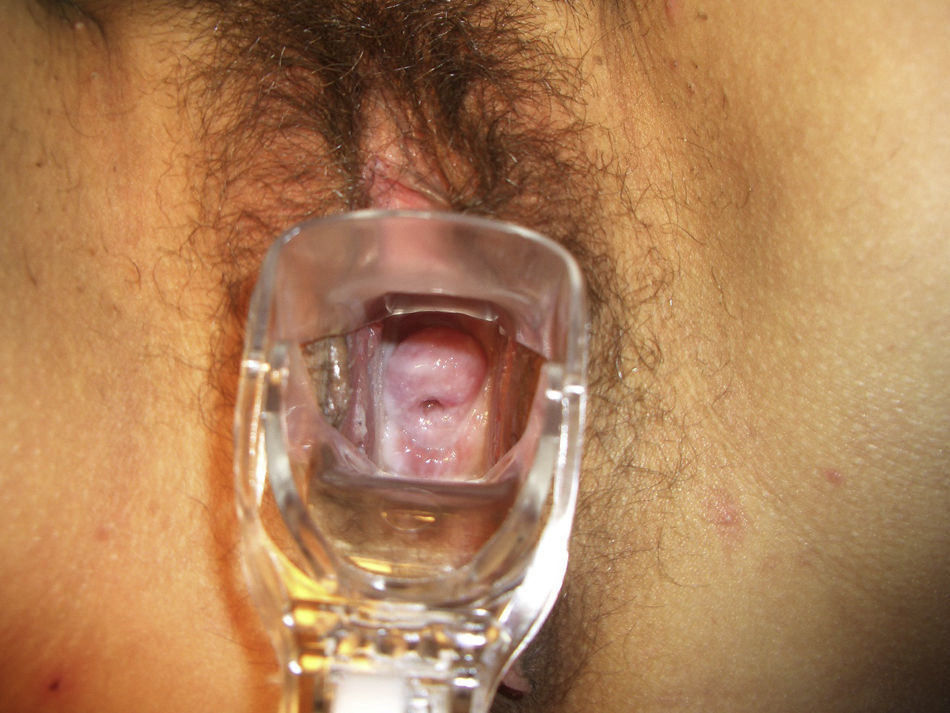
Leucorrea líquida se define como estado de la sustancia que no tiene forma propia y se adapta a la cavidad que la contiene. Y leucorrea cremosa se define como sustancia pastosa, de consistencia más sólida. Presentamos ejemplos de ambas en las figuras 1 y 2.
En este trabajo, hacemos un estudio prospectivo de 1 año de las leucorreas, diferenciando las líquidas de las cremosas, y viendo sus características clínicas y microbiológicas.
Material y métodosDesde el 25-3-2010 hasta el 31-3-2011 durante 1 año en la Unidad de Ginecología, la consulta del autor en el CE-Monteolivete de Valencia, hemos recogido todos los casos de leucorreas líquidas y cremosa observadas en la exploración clínica. Hemos excluido todos los casos de leucorrea con otras características, como las leucorreas típicas de hongos, Candidas, apareciendo como gruesos grumos sólidos tipo requesón, o las leucorreas mixtas, abundantes en líquido y grumos.
En la exploración con espéculo vaginal, se vio la leucorrea y su tipo. Se tomó una muestra vaginal para la citología cérvicovaginal, y se tomó una muestra con escobillón a un medio de transporte estéril AMIES, Copan, Brescia (Italia), para cultivo microbiológico. El estudio de la citología se realizó en el IVO, Instituto Valenciano de Oncología. El estudio del cultivo microbiológico se realizó en el Laboratorio de Microbiología del Hospital Peset de Valencia, donde sistemáticamente se estudia en la muestra la presencia de Neisseria gonorrhoeae, Trichomonas vaginalis, levaduras, Streptococcus agalactie y Gardnerella vaginalis.
En el estudio clínico, se analiza la edad, la paridad, el método anticonceptivo utilizado, el día del ciclo en que se tomaron las muestras, y el mes del año; los antecedentes personales, el tipo de leucorrea, su color, si existía prurito, si la paciente estaba depilada, si era extranjera, y si se dio o no tratamiento.
En el estudio estadístico, los datos cuantitativos se expresan como rango, media y desvío standard. Las medias se comparan con la t de Student. Y los datos cualitativos se expresan en porcentajes, y se comparan mediante la X2 de Pearson. Un valor significativo se considera con la p<0,05.
ResultadosLa serie consta de 122 casos: leucorreas líquidas (LL), 52 casos (42,62%), y leucorreas cremosas (LC), 70 casos (57,37%). Sobre un total de consultas en ese periodo de un año de 4.836, suponen el 2,52% de las consultas.
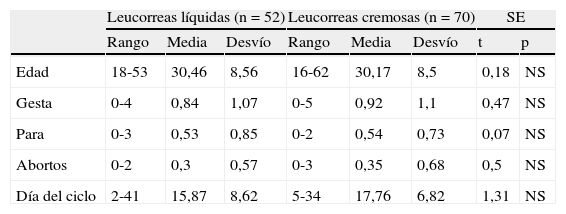
En la tabla 1, se presentan los datos cuantitativos: la edad; gestaciones, partos y abortos; el día del ciclo, y el n.° de nuligestas. No hay diferencias significativas en ningún parámetro, lo que indica que son muestras de la misma población. La edad media fue 30,46 años en LL y 30,17 años en LC. La paridad media, 0,53 y 0,54, respectivamente. En LL había 78 nuligestas, 53,84%; y en LC, 32 nuligestas, 45,71%. El día del ciclo, medias, 15,87 en LL y 17,76 en LC.
Datos cuantitativos
| Leucorreas líquidas (n=52) | Leucorreas cremosas (n=70) | SE | ||||||
| Rango | Media | Desvío | Rango | Media | Desvío | t | p | |
| Edad | 18-53 | 30,46 | 8,56 | 16-62 | 30,17 | 8,5 | 0,18 | NS |
| Gesta | 0-4 | 0,84 | 1,07 | 0-5 | 0,92 | 1,1 | 0,47 | NS |
| Para | 0-3 | 0,53 | 0,85 | 0-2 | 0,54 | 0,73 | 0,07 | NS |
| Abortos | 0-2 | 0,3 | 0,57 | 0-3 | 0,35 | 0,68 | 0,5 | NS |
| Día del ciclo | 2-41 | 15,87 | 8,62 | 5-34 | 17,76 | 6,82 | 1,31 | NS |
| N | % | N | % | χ | SE | |
| Nuligestas | 28 | 53,84 | 32 | 45,71 | 0,78 | NS |
NS: no significativo; SE: significación estadística.
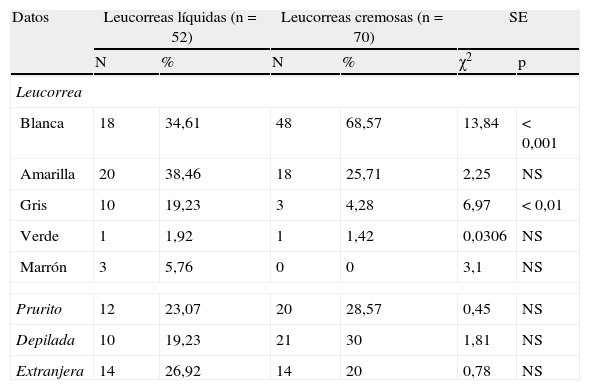
En la tabla 2, se presentan los datos cualitativos. La leucorrea, su color. El más frecuente en LL amarillo en 38,46%, seguido de blanco en 34,61%. En LC, blanco, en 68,57% (con diferencias significativas, p<0,001). En 2.° lugar, el amarillo en 25,71%. En LL, el color gris en 19,23%, con diferencias significativas, p<0,01.
Datos cualitativos
| Datos | Leucorreas líquidas (n=52) | Leucorreas cremosas (n=70) | SE | |||
| N | % | N | % | χ2 | p | |
| Leucorrea | ||||||
| Blanca | 18 | 34,61 | 48 | 68,57 | 13,84 | <0,001 |
| Amarilla | 20 | 38,46 | 18 | 25,71 | 2,25 | NS |
| Gris | 10 | 19,23 | 3 | 4,28 | 6,97 | <0,01 |
| Verde | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| Marrón | 3 | 5,76 | 0 | 0 | 3,1 | NS |
| Prurito | 12 | 23,07 | 20 | 28,57 | 0,45 | NS |
| Depilada | 10 | 19,23 | 21 | 30 | 1,81 | NS |
| Extranjera | 14 | 26,92 | 14 | 20 | 0,78 | NS |
NS: no significativo; SE: significación estadística.
El prurito en 23,07% en LL y en 28,57% en LC. No hay diferencias significativas.
La depilación de la vulva se encontró en 19,23% en LL y en 30% en LC. No hay diferencias significativas.
Extranjeras eran 14 casos en cada grupo, 26,91% en LL y 20% en LC, sin diferencias significativas.
Respecto al día del ciclo, en LL, 48,07% en la 1.a fase del ciclo (considerando el teórico de 28-30 dias, la 1.a fase sería hasta el día 14, y la 2.a fase a partir de ese día), y 51,92% en la 2.a fase. En LC, 28,57% en la 1.a fase y 71,42% en la 2.a fase. Hay diferencias significativas en la 1.a fase, p<0,02 en LL, y p<0,02 en la 2.a fase en LC.
En LL en 4 casos (7,69%) no existía día del ciclo en 1.a o 2.a fase: el caso 5, por histerectomía por mioma, mujer posmenopáusica de 53 años; caso 8, amenorrea primaria+tratamiento con acetato de medroxiprogesterona en mujer de 25 años; caso 20, mujer de 34 años que no tiene regla poscesárea, y caso 43, mujer posmenopáusica de 51 años.
En LC, también en 4 casos (5,71%) no había ciclo menstrual: caso 9, mujer posmenopáusica de 62 años; caso 18, gestante de 7 semanas de 27 años; caso 22, mujer de 38 años en amenorrea; y caso 59, mujer de 30 años con amenorrea primaria+tratamiento con acetato de medroxiprogesterona.
Respecto al mes del año, en LL no hubo casos en julio (VII), y en LC, en julio y agosto (VII y VIII), en parte debido al periodo vacacional. En general, el mes con casos más frecuentes fue abril (IV) en 15,57%, y marzo y noviembre (III y XI) ambos con 13,11%.
En el epígrafe métodos anticonceptivos: en LL, no usaban ninguno 34 casos (65,38%), y en LC, 40 casos (57,14%). No hay diferencias significativas. El método más usado fue el preservativo en LL en 6 casos (11,53%), y en LC también en 13 casos (18,57%). No hay diferencias significativas.
En los antecedentes personales: en LL tenían 18 casos (34,61%), siendo 8 generales y 10 ginecológicos (19,23%). Estos: pareja con condilomas en el pene, torsión de trompa, dismenorrea, esterilidad secundaria, mioma submucoso, quiste de ovario derecho, tampón retenido un mes, quiste de Bartholino izquierdo, Candidiasis vulvovaginal recidivante (CVVR), y LSIL en la citología (lesión escamosa de bajo grado).
En LC tenían 35 casos (50%), siendo 12 generales, y 23 ginecológicos (32,85%). Estos: miomectomía, en 4 casos CVVR, tricomonas, marido con condilomas, hiperplasia compleja sin atipias, en 6 casos VPH (virus del papiloma humano), en 2 casos LSIL+VPH en la citología, en 2 casos condilomas vulvares, una enfermedad inflamatoria pélvica (EIP) con peritonitis, mioma subseroso, quiste endometriósico, pólipo endometrial. El caso 44 era una gestante de 7 semanas. El caso 40 era una mujer con VIH+ (virus de la inmunodeficiencia humana). El caso 64 tenía tatuajes por todo el cuerpo.
Respecto a la orientación sexual, en dos casos eran lesbianas, el 12 en LL, y el 38 en LC.
Respecto al VPH, se practicó tipaje en varios casos. En LL, en un caso, n.° 4, siendo AR+ (alto riesgo), y BR negativo (bajo riesgo). Y en LC en 3 casos: n.° 7, AR+ y BR+ n.° 8, AR negativo y BR negativo, y el 47, AR+y BR negativo.
La n.° 19 de LL tenía un piercing en el clítoris. La n.° 18 de LC tenía una vulvitis irritativa por la depilación, era la gestante de 7 semanas.
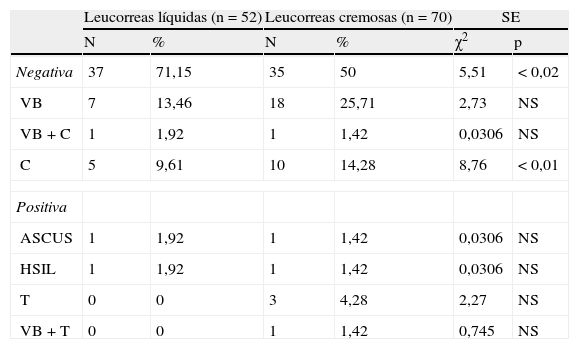
Los resultados de la citología se ven en la tabla 3. En LL fue negativa en 37 casos (71,15%), y positiva en 15 casos (28,84%). La infección más frecuente fue por vaginosis bacteriana (VB) en 13,46%. En LC fue negativa en 35 casos (50%), y positiva en 35 casos (50%). La infección más frecuente fue por VB en 25,71%. Hubo diferencias significativas en citología negativa, p<0,02, más en LL; y en candidiasis, p<0,01, más en LC.
Resultados citologÍa
| Leucorreas líquidas (n=52) | Leucorreas cremosas (n=70) | SE | ||||
| N | % | N | % | χ2 | p | |
| Negativa | 37 | 71,15 | 35 | 50 | 5,51 | <0,02 |
| VB | 7 | 13,46 | 18 | 25,71 | 2,73 | NS |
| VB+C | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| C | 5 | 9,61 | 10 | 14,28 | 8,76 | <0,01 |
| Positiva | ||||||
| ASCUS | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| HSIL | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| T | 0 | 0 | 3 | 4,28 | 2,27 | NS |
| VB+T | 0 | 0 | 1 | 1,42 | 0,745 | NS |
ASCUS: atIpias de significado incierto; C: Candidas; HSIL: lesión escamosa intraepitelial de alto grado; NS: no significativo; SE: significación estadística; T: tricomonas; VB: vaginosis bacteriana.
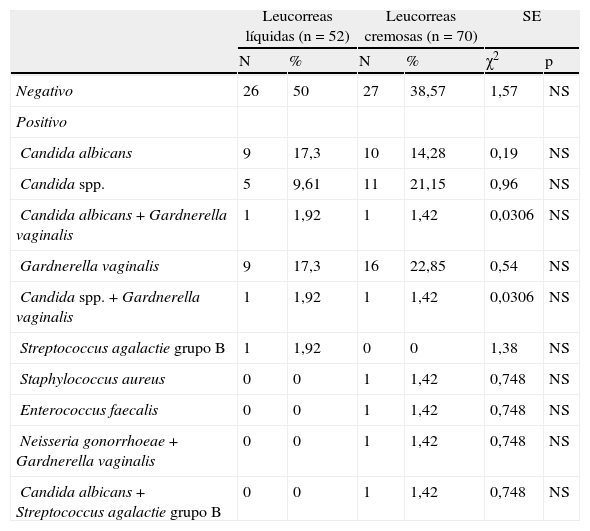
Los resultados del cultivo microbiológico se ven en la tabla 4. Fueron negativos en 26 casos del grupo LL, 50%, y en 27 casos del grupo LC, 38,57%. No hay diferencias significativas.
Resultados cultivo microbiolÓgico
| Leucorreas líquidas (n=52) | Leucorreas cremosas (n=70) | SE | ||||
| N | % | N | % | χ2 | p | |
| Negativo | 26 | 50 | 27 | 38,57 | 1,57 | NS |
| Positivo | ||||||
| Candida albicans | 9 | 17,3 | 10 | 14,28 | 0,19 | NS |
| Candida spp. | 5 | 9,61 | 11 | 21,15 | 0,96 | NS |
| Candida albicans+Gardnerella vaginalis | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| Gardnerella vaginalis | 9 | 17,3 | 16 | 22,85 | 0,54 | NS |
| Candida spp.+Gardnerella vaginalis | 1 | 1,92 | 1 | 1,42 | 0,0306 | NS |
| Streptococcus agalactie grupo B | 1 | 1,92 | 0 | 0 | 1,38 | NS |
| Staphylococcus aureus | 0 | 0 | 1 | 1,42 | 0,748 | NS |
| Enterococcus faecalis | 0 | 0 | 1 | 1,42 | 0,748 | NS |
| Neisseria gonorrhoeae+Gardnerella vaginalis | 0 | 0 | 1 | 1,42 | 0,748 | NS |
| Candida albicans+Streptococcus agalactie grupo B | 0 | 0 | 1 | 1,42 | 0,748 | NS |
NS: no significativo; SE: significación estadística.
De los cultivos positivos, 26 (50%) en LL. Los gérmenes más frecuentes encontrados fueron: Candida albicans en 9 casos, y Gardnerella vaginalis en 9 casos también, 17,30%. En LC, los cultivos positivos fueron 43 (61,42%). Los gérmenes más frecuentes encontrados fueron: Gardnerella vaginalis en 16 casos (22,85%), y Candida especies en 11 casos (21,15%), y Candida albicans en 10 casos (14,28%). En este grupo hubo un caso de Neisseria gonorrhoeae asociado a Gardnerella vaginalis (1,42%). No hubo diferencias significativas en las comparaciones entre los gérmenes de ambos grupos.
No se dio tratamiento a 30 casos de LL (57,69%) y a 37 casos de LC (52,85%) de entrada, pero sí cuando se requirió específicamente tras el resultado del cultivo.
Conclusiones:
- -
Los dos grupos son muestras de una misma población.
- -
La edad media de las mujeres es 30 años, entre 16 y 62.
- -
Nuligestas, el 50%.
- -
En el 60% las leucorreas se dieron en la 2.a fase del ciclo. Mayor frecuencia de casos en primavera, meses III-IV.
- -
Leucorreas blancas, 50%, y amarillas, 25%.
- -
Prurito en 25%.
- -
Depiladas en 25%.
- -
Extranjeras en 23%.
- -
No usan contracepción en 60%.
- -
La citología fue positiva en 35%. La infección diagnosticada más frecuente fue la VB en 17%.
- -
El cultivo fue negativo en 88%. En los cultivos positivos, los gérmenes más frecuentes encontrados fueron: Gardenerella vaginalis en 37%, Candida albicans en 31%, y Candida especies en 30%.
- -
Las LL son más fisiológicas, cultivo negativo en 50%. Con LL los gérmenes más frecuentes que dan infección son: Gardenerella vaginalis y Candida albicans en 17,30%, respectivamente.
- -
Las LC son más patológicas, cultivo positivo en 61,42%. Con LC los gérmenes más frecuentes que dan infección son: Gardnerella vaginalis en 22,85%, Candida especies, 21,25% y Candida albicans en 14,28%.
Ante cualquier leucorrea hay que pensar en una enfermedad de trasmisión sexual (ETS)5. Pero en la joven, en la leucorrea de vaginitis, también pensar en cuerpos extraños y en la falta de higiene. Hay flora vaginal saprofita, con no patógenos o débilmente patógenos. Y los patógenos, que entre otros, siempre incluye a Candida albicans y Gardnerella vaginalis.
Las infecciones genitales de las vías bajas son muy frecuentes, y son la 1.a fase de la infección genital alta, más grave y con secuelas: algias pélvicas crónicas, embarazo ectópico y esterilidad tubárica6.
Con leucorrea, hay que ver los hábitos sexuales, cambio reciente de pareja, la contracepción, tratamientos antibióticos u hormonales7.
Y por otro lado, hay leucorrea fisiológica8, blanca, de viscosidad elevada, que no produce ni irritación, ni prurito ni dispareunia. No tiene mal olor. No modifica la mucosa vulvovaginal o cervical. Hay raros polinucleares, con flora polimorfa, pero no gérmenes específicos. Aunque la mujer si se queja es por la cantidad de flujo abundante.
En nuestra serie, encontramos leucorreas fisiológicas, después de citología y cultivo, en 60% en LL y en 40% en LC.
El cultivo bacteriológico es el gold standard para el diagnóstico de la infección vaginal, por hongos, Candidas (C), tricomonas (T) y vaginosis bacteriana (VB)9. La VB diagnosticada clínicamente solo en 23% se confirmó en el gram. Y la candidiasis vulvovaginal (CVV) clínica solo en 53,5% se confirmó en el cultivo. El diagnóstico clínico es inadecuado para indicar un tratamiento específico. Muchas veces se sobrediagnostica de infección vulvovaginal por la presencia de leucorrea. Hay que hacer gram y cultivo, y mientras se espera el resultado dar tratamiento inespecífico que cubra la mayoría de infecciones.
Hay vaginitis crónicas, con variedad de diagnósticos, muchas no infecciosas. En una serie de 200 casos10, en 21% eran dermatitis de contacto; en 20,5% eran CVV; en 14,5% vaginitis atrófica; en 12,5% síndrome de vestibulitos vulvar; en 11%, LEA, liquen escleroatrófico; en 9% leucorrea fisiológica; en 8%, vaginitis descamativa inflamatoria, y en 6,5%, infección por VB. Y muchas, sobre todo con CVVR, los síntomas tienen impacto negativo en el trabajo y la vida social, y en la calidad de vida sexual. En 43,5% hay trastornos psiquiátricos: depresión, trastorno obsesivo-compulsivo y ataques de pánico-ansiedad. En 42,5% hay enfermedad atópica. Y en 56% hay síndromes dolorosos: fibromialgias, síndrome de intestino irritable y migrañas.
La citología vaginal puede identificar rápidamente Candida albicans, las blastosporas en 70,6%, y las hifas o pseudomicelios en 30%11. La sensibilidad de la citología depende: del examinador, de la variabilidad a la reacción de fijación y calidad de la fijación y coloración (una pobre fijación destruye las células), y del n.° de organismos.
La Gardnerella vaginalis (Gv) es el agente etiológico de la VB junto a anaerobios. Pero también en mujeres normales se encuentra Gv a concentraciones bajas12. Con VB, disminuyen las especies de lactobacilos, no hay ácido láctico, y hay otros ácidos como succínico, acético y butírico, que contribuyen al mal olor de la leucorrea.
La VB se define con 3 de los 4 criterios de Amsel: leucorrea homogénea; pH>4,7; con el test de KOH hay olor a aminas; y se ven clue cells (células clave) en >20% de células epiteliales. Con VB hay más leucorrea amarilla13. La Vb se asocia a dolor anexial, y hay riesgo de enfermedad inflamatoria pélvica (EIP).
Es frecuente la asociación de VB y CVV. Ambas son el 75-90% de todas las infecciones. Y la infección mixta cursa con aumento de síntomas. En 35 casos de VB recurrente (3 episodios en 6 meses), en 10 (29%) había CVV14. Hay que dar tratamiento para ambas. Y con VB recurrente, buscar hongos en el cultivo.
La combinación de leucorrea y VB aumenta el riesgo de infección cervical por clamidia o gonorrea15. En una serie de 598 casos en 1 año, en mujeres no embarazadas. Con VB y leucorrea hubo odds ratio (OR) de 3,8 para clamidia y gonorrea. Hay que tratar empíricamente, se justifica el sobretratamiento para evitar secuelas o consecuencias de la EIP.
En otro estudio en 2000-2001, para ver si la leucorrea y VB identifican pacientes de alto riesgo de infección cervical por clamidia o gonorrea, y si el embarazo altera estos hechos16; la leucorrea se definía por>10 leucocitos/cga (campos de gran aumento), en el examen microscópico, y la VB se definía según los criterios de Amsel. Eran 194 mujeres, de ellas 118 (61%) embarazadas. En 11% hubo cultivo positivo a clamidia o gonorrea (1 caso de gonorrea y 4 casos de gonorrea+clamidia). Como conclusión, la leucorrea con VB se asocia a infección cervical por clamidia o gonorrea en embarazadas y no embarazadas. Hay que dar tratamiento empírico para ambas infecciones (es apropiado), o por lo menos para clamidia, la más frecuente, con agente único.
Nosotros tenemos un caso de asociación de gonorrea y VB (1,42%) en el grupo de LC.
Como guía clínica para la leucorrea17, hay que ver la clínica que presenta, si está embarazada, las alergias, los tratamientos que lleva, la contracepción que utiliza, si toma antibióticos o es diabética. En el examen microscópico de la leucorrea, saber que hay falsos positivos y falsos negativos con las 3 grandes: C, VB y T. Ver el pH>de 5 (T y Gv) o<de 5 (C). La T y la VB se asocian a otras ETS: sífilis, clamidia, gonorrea y VHS (virus del herpes simplex). Y respecto al tratamiento, ver el preferido y el aceptable para la paciente. Tratar a las pacientes de alto riesgo: jóvenes, promiscuas y con antecedentes de ETS.
En un estudio18, se comparan 2 protocolos clínicos para el manejo de la leucorrea, uno de ellos sin facilidades de laboratorio (solo examen con espéculo). En el otro, con microbiología para gonorrea, clamidia, T y VB. Ambos protocolos mejoran el diagnóstico de C, VB y T. Ambos son efectivos en el manejo de la leucorrea.
Habría que hacer:
- 1)
Examen con espéculo, clasificar la leucorrea clínicamente. Clasificar la secreción cervical, ver si hay o no mucopus. Hacer pH vaginal y test de KOH.
- 2)
Secreción de C, tratar (investigar clamidia y gonorrea).
- 3)
Secreción homogénea, ph>4,5
secreción homogénea, ph<4,5, o no homogénea y pH>4,5
secreción no homogénea, pH<4,5
test de aminas, KOH: si es+ tratar VB o T, con metronidazol. Si es negativo, no
tratar.
- 4)
Si en 2 semanas no mejora, tratar y tratar a la pareja.
Hay que tener en cuenta costumbres culturales. En el sur de Asia (India), las mujeres tienen leucorrea frecuentemente, lo que sería infección prevalente, pero la pérdida de secreciones se considera estrés social por las ideas culturales19. Hay un significado simbólico. La pérdida de semen por el hombre es expresión de ansiedad y problemas sexuales. Los tratan con hierbas y dieta. Muchas mujeres con leucorrea no tienen infección, y son tratadas con antibióticos inapropiadamente. Según esto, aquí hay que tener más visión antropológica que biomédica.
Las mujeres con leucorrea, agua blanca, y que expresan quemazón, mareos, dolor de espalda, decaimiento o debilidad. Hay que ver mala higiene, nutrición pobre y sobrecarga de trabajo, y ansiedad sexual. La leucorrea se asocia a tensión mental, psicastenia y depresión. Descartar infección, y tratar también con vitaminas.
La leucorrea es esencia vital del cuerpo antropológicamente. Biomédicamente es síntoma de enfermedad. El diagnóstico inapropiado de ETS puede causar un conflicto de pareja y violencia doméstica. Pero hay que prevenir ETS y VIH. La mujer en el sur de Asia tiene: pobreza económica, estado social bajo relativamente y limitada la toma de decisiones en su vida. Hay problemas mentales prevalentes, a la leucorrea se asocia la depresión. Pero también puede hablar de distress o de necesidades sexuales. Hay que promover la salud de la mujer, con buena nutrición, trabajo, y evitar el estrés social.
En otro estudio también en la India20, viendo la prevalencia de leucorrea y los factores que influencian en 506 mujeres, 149 solteras y 357 casadas, con examen ginecológico y no estudio microbiológico, hubo leucorrea en 139 (27,47%). La leucorrea se dio más en casadas, 32,59%, p<0,001; más en embarazadas, OR=2,10, 51,28%; más en estados socioeconómicos bajos, p<0,001, por pobreza de higiene personal y menstrual; más con alta paridad, p<0,001. Y la leucorrea no se asoció al uso de dispositivo intrauterino (DIU) de Cu, p<0,05. Los problemas ginecológicos influyen en la reproducción de la mujer, en la salud mental, en el trabajo y actividad física rutinarias. La necesidad es de educación en salud personal y menstrual, y de planificación familiar.
Finalmente, de nuestra serie de leucorreas en 122 mujeres, 52 líquidas (LL) y 70 cremosas (LC), la edad media fue 30 años. El 50% eran nuligestas, y no usaban contracepción en 60%. El 50% eran leucorreas blancas y el 25% amarillas. Presentaban prurito en 25%. En 25% estaban depiladas las vulvas. En 60% se dieron en la 2.a fase del ciclo. Y la mayor frecuencia de casos se dio en primavera (meses de marzo y abril).
La citología vaginal fue positiva en 35%, y diagnosticó más frecuentemente infección por VB. El cultivo bacteriológico fue negativo en 88%. Los cultivos positivos más frecuentes fueron a Gv (37%) y a Candida albicans (31%).
Las LL son más fisiológicas, cultivo negativo en 50%.
Las LC son más patológicas, cultivo positivo en 61,42%. Las infecciones más frecuentes son: Gv, 22,85% y Candidas especies, 21,25%.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.