Presentamos una serie de 380 citologías con el diagnóstico de infección vaginal por Trichomonas vaginalis. Sobre 121.688 citologías en 10 años en nuestro hospital (2000-2009), representan el 0,31%. Se comparan con un grupo control de 535 citologías.
ResultadosLa citología con Trichomonas es más inflamatoria, y hay infecciones mixtas en 36 casos (9,47%). Se encuentran atípias celulares en 19 casos (5%).
ConclusionesEn nuestro estudio, la infección vaginal por Trichomonas en la citología se asocia de forma significativa a vaginosis bacteriana, p<0,05, y a atípias de significado incierto, ASCUS, p<0,01.
We present a series of 380 cytologies with a diagnosis of vaginal infection due to Trichomonas vaginalis, representing 0.31% of 121,688 cytologies in a 10-year period (2000-2009). We compared these cytologies with a control group of 535 cytologies.
ResultsCytology detecting Trichomonas showed greater inflammation and mixed infections were found in 36 cases (9.4). Atypia were found in 19 cases (5%).
ConclusionsIn our study, vaginal infection due to Trichomonas in the cytology was significantly associated with bacterial vaginosis (P<.05) and atypia of undetermined significance (ASCUS) (P<.01).
Las vulvovaginitis tienen una frecuencia del 10-20% en clínica ginecológica. Producen de molestias a clínica florida. La mujer es más susceptible de padecer enfermedades de transmisión sexual (ETS) con promiscuidad sexual y con antecedentes de otra ETS. La vía de contagio es la sexual1.
Trichomonas vaginalis (Tv), es un parásito flagelado, descrito por Donne en 1836, anaerobio, de membrana ondulante y con 4 flagelos, ovalado, y un poco más grande que un leucocito. El humano es el único huésped, con parejas sexuales múltiples. Es de contagio sexual, pero el germen puede ser aislado en fluidos corporales (orina) o en fómites (toallas y ropa íntim). La incubación es de 3-28 días (7-21 días). Tiene una incidencia del 1,8-32%. Se suponen 150 millones de casos en el mundo, una cuarta parte de todas las vaginitis, y se da en una quinta parte de las mujeres a lo largo de su vida. También hay transmisión perinatal. Puede ser asintomática en un 3-15%. Los reservorios son el hombre y la mujer, pero el vector es el hombre.
La Tv es un protozoo unicelular, flagelado, móvil. Es anaerobio, crece con sales de hierro (en la regla) y glucosa (del glucógeno vaginal epitelial, en la edad fértil). La localización es en vagina, uretra y glándulas periuretrales y de Bartholino, en la mujer. En el hombre, en la uretra, próstata, vesículas seminales y surco balanoprepucial. El factor es la promiscuidad sexual. La probabilidad de infección, tras una única relación sexual (RS) con un infectado, en la mujer es del 87%2, y en el hombre del 70%.
La clínica es: prurito, escozor, dispareunia, disuria o dolor pélvico, en la mujer. Flujo amarilloverdoso, con burbujas (en un 20%). Eritema vulvar con escoriaciones. Cérvix enrojecido, hemorragias puntiformes (cérvix en fresa, en un 5%) y coitorragias. En el hombre, hay pérdida uretral escasa y/o disuria. Pero puede ser infección asintomática en el 10-50%.
El pH está aumentado. Y con KOH da olor a pescado por las aminas. En el examen en fresco, en solución salina, se ven en un 70-80%. Se ven los parásitos con gran reacción leucocitaria (polimorfonucleares). Los lactobacilos son escasos o ausentes; también se ven con Giemsa o naranja de acridina. El cultivo es esencial para el diagnóstico, sobre todo en el hombre. La citología de Papanicolaou da falsos positivos en el 30%. Puede hacerse demostración del antígeno por RCP (reacción en cadena de la polimerasa) o ELISA (ensayo de inmunoabsorción ligado a enzimas).
El tratamiento de elección es el metronidazol, y luego el tinidazol. El metronidazol puede tener efectos secundarios: dolor epigástrico, náuseas y vómitos, sequedad de boca, sabor metálico, parestesias y neutropenia. Si no es efectivo, se puede aumentar la dosis. Hoy no se cree teratógeno en el ser humano, y también puede darse en el embarazo. Hay que tratar a la pareja sexual, y evitar las RS. No consumir alcohol durante el tratamiento, y hasta las 48 horas posteriores, por el efecto antabus.
La Tv se asocia a raza negra, no casadas, con historia de gonorrea y múltiples parejas sexuales durante el embarazo3. El examen en fresco tiene una sensibilidad del 50 al 65-85%. El cultivo, en medio de Diamond, necesita 7 días; los anticuerpos monoclonales con fluoresceína, más tiempo. La RCP tiene más sensibilidad, pero solo se usa en laboratorios de investigación. El Papanicolaou tiene una pobre especificidad. El criterio diagnóstico citológico varía entre la simple visualización de la reacción inflamatoria típica de Tricomonas, a la visualización de los flagelos. En el 30% de los diagnósticos positivos, en cultivo el resultado fue negativo.
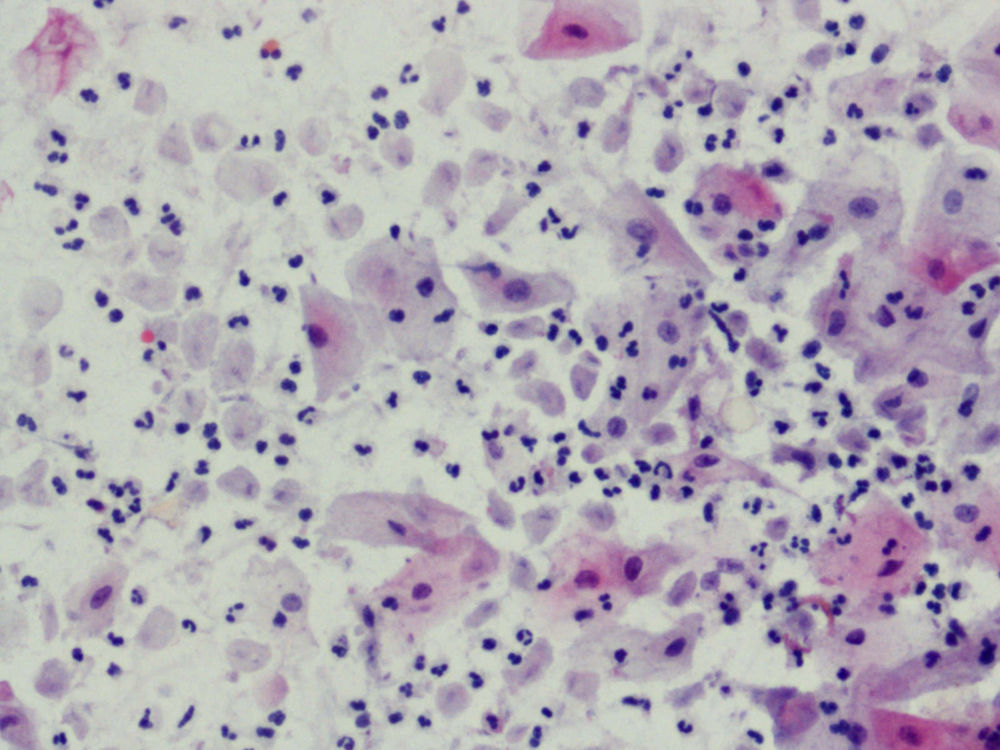
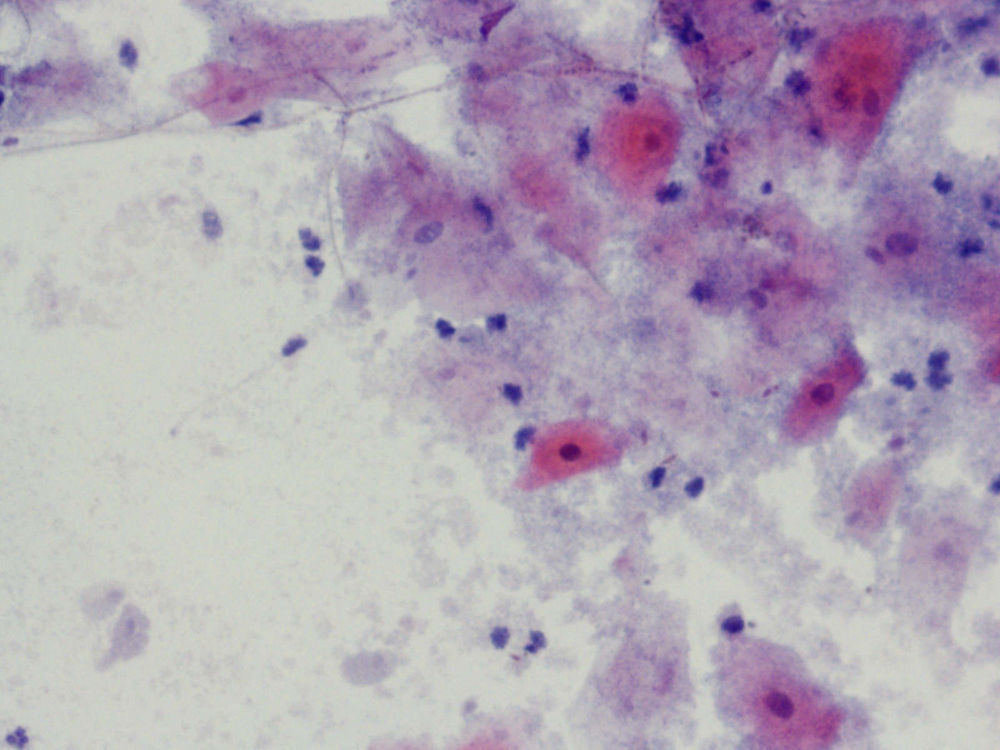
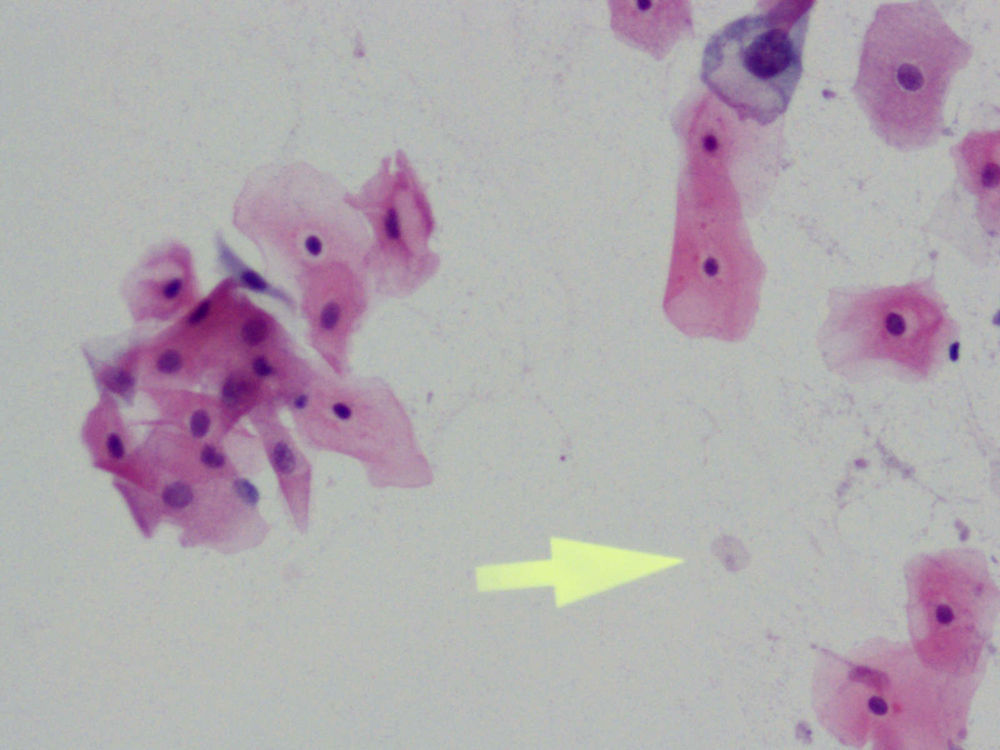
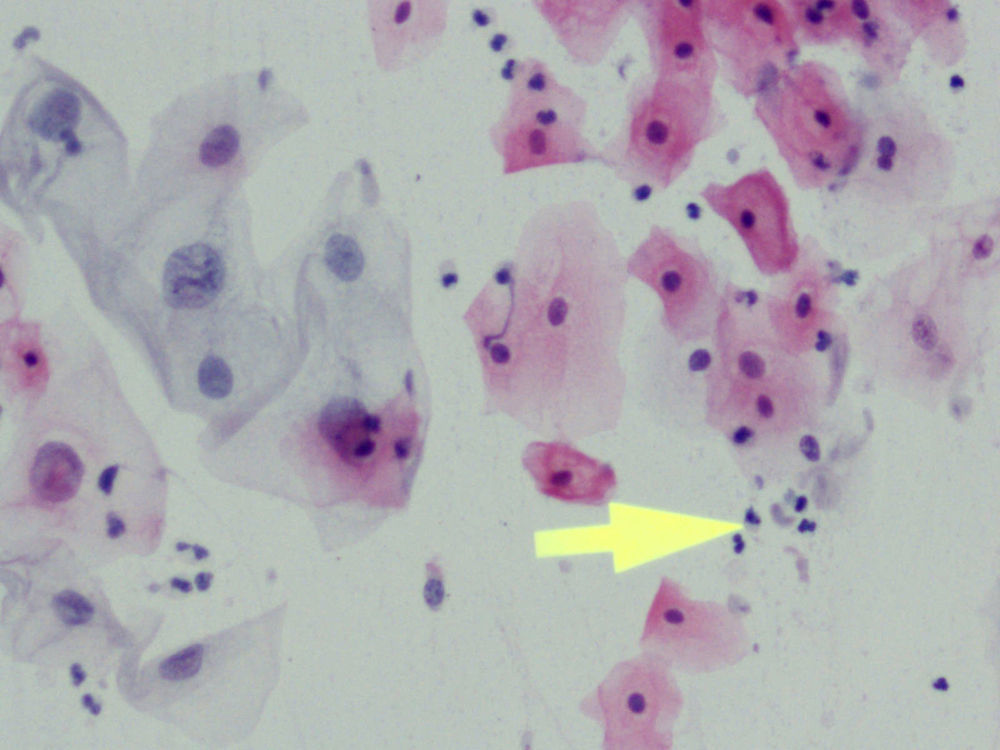
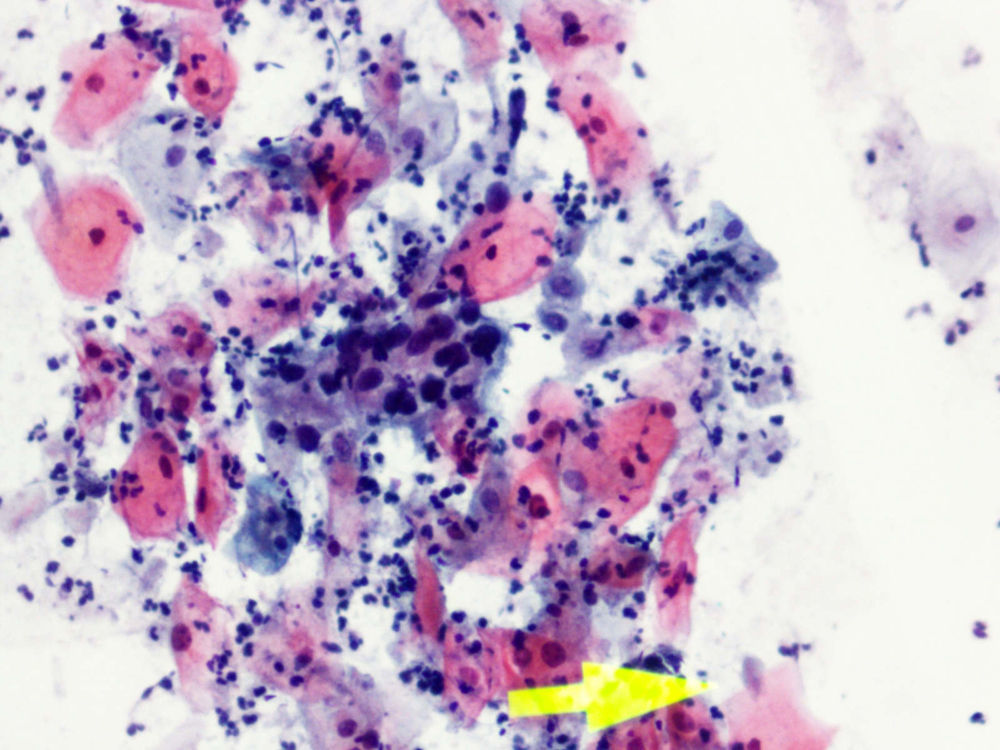
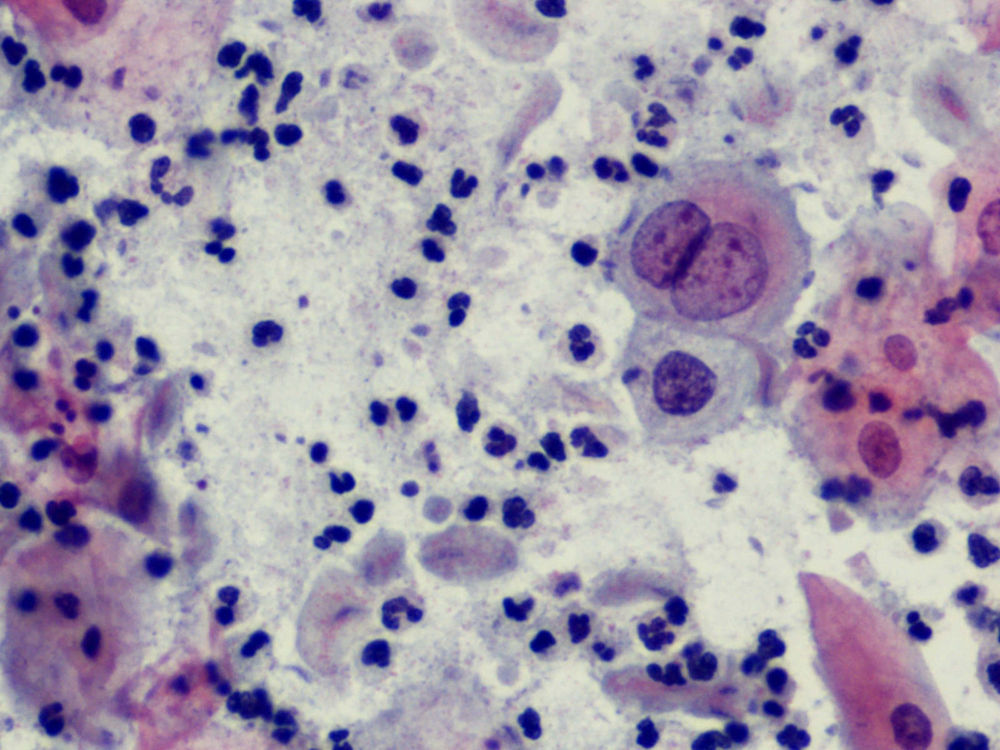
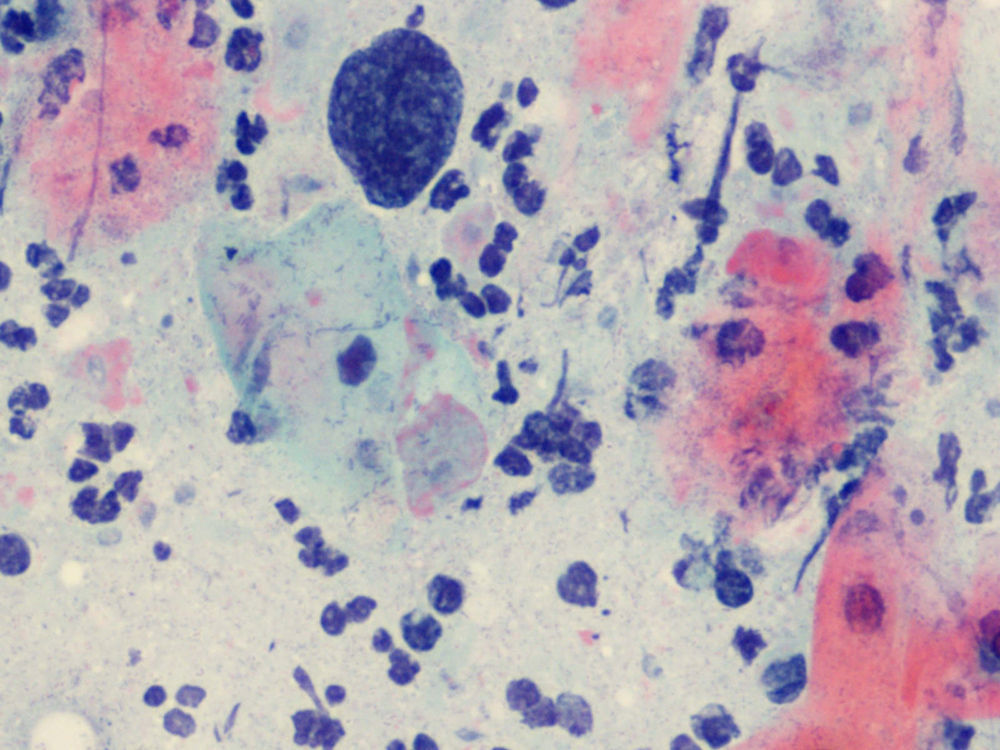
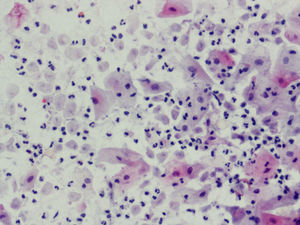
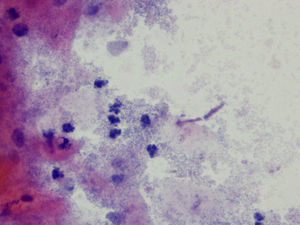
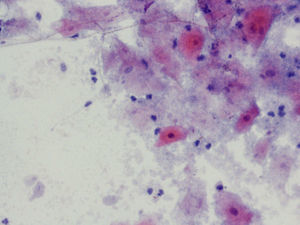
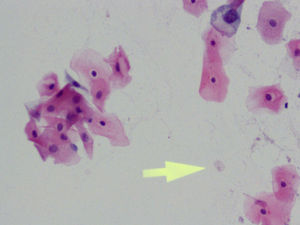
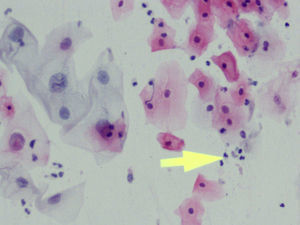
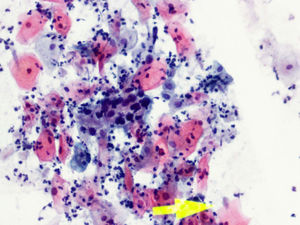
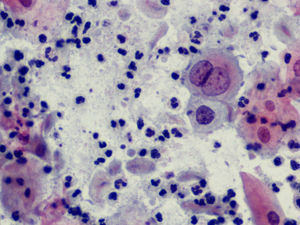
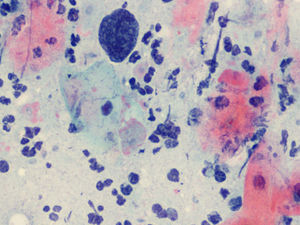
En la citología, la infección por Tv4 presenta un cuadro variado, con fuerte descolorimiento del epitelio basal, aureolas perinucleares pronunciadas y fuerte reacción infecciosa, con muchos leucocitos. Hay un aumento de tamaño del núcleo epitelial basal y del núcleo también en las células endocervicales.
En el Papanicolaou, se ha visto que las Tv fagocitan y aglutinan los espermatozoides5. Las tricomonas son vectores de bacterias y patógenos que llevan en su superficie. También fagocitan bacterias, hongos, eritrocitos, bacilos de Döderlein y diplococos.
El diagnóstico clínico de la infección vaginal es inadecuado6, y esto hace que el tratamiento sea subóptimo. La seguridad del diagnóstico clínico se dio en el 43,2%. Con tests microbiológicos, al correlacionar con el diagnóstico clínico, ocurrrió en el 43,6%. El diagnóstico clínico no es adecuado, hay que confirmarlo con el diagnóstico microbiológico.
Hay diferencias epidemiológicas entre las infecciones por Candidas y tricomonas. La infección por Tv es una ETS y en relación con condiciones socioeconómicas y de higiene personal7. En cambio, las Candidas, no. Los factores de riesgo para Tv fueron: múltiples parejas sexuales (más de una), odds ratio (OR)=5,07, p=0,01; educación primaria o analfabeta, OR=1,86, p=0,05; mala higiene, OR=1,46, p=0,05; y el condón protege de las Tv, OR=3,8, p=0,05.
Nosotros estudiamos los valores predictivos de la citología de Papanicolaou para el diagnóstico de la infección vaginal8. En 562 citologías, la infección vaginal se diagnosticó en el 12,27%. La más frecuente fue por Candidas en el 43,47%. Por Tv ocurrió en el 1%. Las infecciones mixtas fueron el 26,08%, siendo la asociación más frecuente, en el 61,11%, la de cocos y tricomonas. Hubo más infección en la 2ª fase del ciclo menstrual (34,78%). En el 5,16% hubo atípias celulares (debidas a infección en el 51,7%). La sensibilidad (S) fue del 44%; la especificidad (E) del 90%; el valor predictivo positivo (VPP), del 36%; y el valor predictivo negativo (VPN), del96%.
En este trabajo estudiamos la infección por Tv en las citologías a lo largo de 10 años en nuestro hospital, con especial referencia a las infecciones mixtas y a las atípias celulares.
Material y méetodosEn el Servicio de Anatomía Patológica del Hospital Arnau de Vilanova de Valencia, durante los 10 años (2000-2009) se han estudiado 121.668 citologías cérvicovaginales. De ellas, en 380 casos se diagnosticó infección por Tricomonas vaginalis el 0,31%.
Se comparan con un grupo control de citologías correspondientes al año 2007, en el periodo 1 a 18 de enero, recogiendo 535 casos.
La tinción empleada en todos los casos ha sido la tinción de Papanicolaou.
En el estudio estadístico se expresan los datos cuantitativos como rango,media y desviación estándar. Los datos cualitativos se expresan en porcentajes. Para la comparación de medias se utiliza la t de Student. Para la comparación de datos cualitativos se utiliza el test de Pearson del chi cuadrado (χ2), siempre con un nivel de significación del 95%, p<0,05.
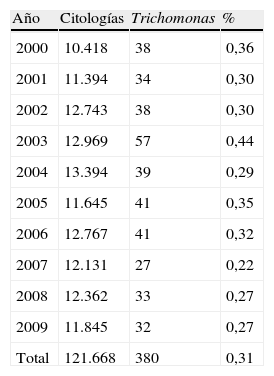
ResultadosEn la tabla 1 se presenta la distribución de citologías en el Servicio de Anatomía Patológica del Hospital Arnau de Vilanova de Valencia, durante los 10 años (2000-2009), y la prevalencia por año de infección por Tv. Sobre 121.668 citologías, se han encontrado 380 casos, el 0,31%. Este porcentaje ha oscilado entre el 0,22% en 2007, y el 0,44% en 2003.
Citologías Hospital Arnau de Vilanova de Valencia y Trichomonas vaginalis
| Año | Citologías | Trichomonas | % |
| 2000 | 10.418 | 38 | 0,36 |
| 2001 | 11.394 | 34 | 0,30 |
| 2002 | 12.743 | 38 | 0,30 |
| 2003 | 12.969 | 57 | 0,44 |
| 2004 | 13.394 | 39 | 0,29 |
| 2005 | 11.645 | 41 | 0,35 |
| 2006 | 12.767 | 41 | 0,32 |
| 2007 | 12.131 | 27 | 0,22 |
| 2008 | 12.362 | 33 | 0,27 |
| 2009 | 11.845 | 32 | 0,27 |
| Total | 121.668 | 380 | 0,31 |
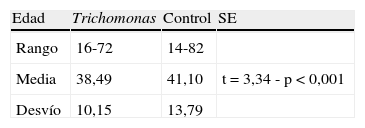
En la tabla 2 se refleja la edad media de la serie, 38,49 años, entre 16 y 72 años. Al compararla con el grupo control de 535 citologías pertenecientes a 2007, hay diferencias significativas (p<0,001), mayor edad en el grupo control, con población más amplia.
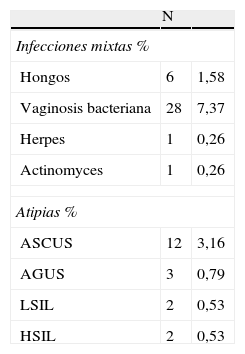
En la tabla 3 se presentan las infecciones mixtas, y las atípias. Infecciones mixtas, en 6 casos con hongos (1,57%); en 28 casos con vaginosis bacteriana (7,56%), siendo en 12 casos por Gardnerella vaginalis (3,15%). En un caso, respectivamente, por herpes, y actinomyces (0,26%).
Trichomonas vaginalis. Infecciones mixtas y atipias
| N | ||
| Infecciones mixtas % | ||
| Hongos | 6 | 1,58 |
| Vaginosis bacteriana | 28 | 7,37 |
| Herpes | 1 | 0,26 |
| Actinomyces | 1 | 0,26 |
| Atipias % | ||
| ASCUS | 12 | 3,16 |
| AGUS | 3 | 0,79 |
| LSIL | 2 | 0,53 |
| HSIL | 2 | 0,53 |
AGUS: atipias glandulares de significado incierto (Atypical Glandular Cells of Undeterminated Significance); ASCUS: atipias escamosas de significado incierto (Atypical Squamous Cells of Undeterminated Significance); HSIL: Lesión escamosa de alto grado (High grade Squamous Intraephiterial Lesion); LSIL: lesión escamosa de bajo grado (Low grade Squamous Intraepitherial Lesion).
Las atípias: en 12 casos ASCUS (3,15%), atípias de significado incierto; en 3 casos AGUS (0,78%), atípias glandulares de significado incierto; LSIL en 2 casos (0,52%), lesiones escamosas de bajo grado; y también en 2 casos (0,52%) HSIL, lesiones escamosas de alto grado. No hubo ningún caso de cáncer de cérvix.
La descripción típica del frotis es: cambios celulares benignos de carácter reactivo asociados a inflamación. En 49 casos hubo reparación típica (12,89%); en 1 caso, paraqueratosis (0,26%), yen 9 casos, sospecha de infección por tricomonas (2,36%).
En las figuras 1–8 presentamos ejemplos de esta patología.
En el caso 149 había infección por tricomonas, hongos y Gardnerella vaginalis. En el caso 182 había infección por tricomonas, hongos y vaginosis bacteriana (VB). En el caso de herpes (n° 348), se asociaba LSIL. En el caso 38 había AGUS+HSIL y coilocitos. En el caso 75 había ASCUS+AGUS. Y en el caso 234, ASCUS+LSIL.
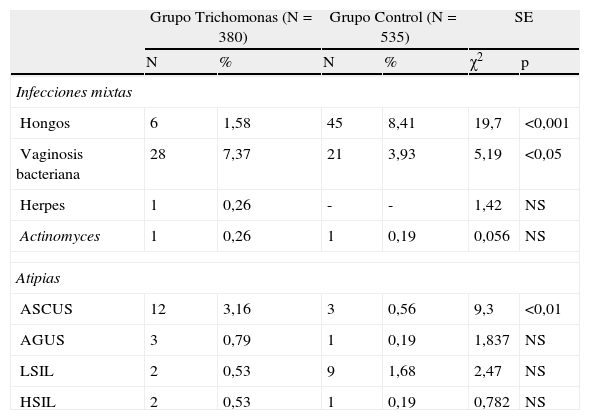
En la tabla 4 se refleja la comparativa con el grupo control, en infecciones mixtas y atípias. Hubo diferencias significativas en hongos, p<0,001 (más en el grupo control), y p<0,05 en VB (más en el grupo tricomonas). En herpes y actinomyces no hubo diferencias, por ser pocos casos. Respecto a la atípias, hubo diferencias significativas únicamente en ASCUS, p<0,01 (más en el grupo tricomonas). No hubo diferencias en LSIL ni en HSIL.
Comparativa infecciones mixtas y atipias. Grupo Trichomonas y grupo control
| Grupo Trichomonas (N=380) | Grupo Control (N=535) | SE | ||||
| N | % | N | % | χ2 | p | |
| Infecciones mixtas | ||||||
| Hongos | 6 | 1,58 | 45 | 8,41 | 19,7 | <0,001 |
| Vaginosis bacteriana | 28 | 7,37 | 21 | 3,93 | 5,19 | <0,05 |
| Herpes | 1 | 0,26 | - | - | 1,42 | NS |
| Actinomyces | 1 | 0,26 | 1 | 0,19 | 0,056 | NS |
| Atipias | ||||||
| ASCUS | 12 | 3,16 | 3 | 0,56 | 9,3 | <0,01 |
| AGUS | 3 | 0,79 | 1 | 0,19 | 1,837 | NS |
| LSIL | 2 | 0,53 | 9 | 1,68 | 2,47 | NS |
| HSIL | 2 | 0,53 | 1 | 0,19 | 0,782 | NS |
AGUS: atipias glandulares de significado incierto (Atypical Glandular Cells of Undeterminated Significance); ASCUS: atipias escamosas de significado incierto (Atypical Squamous Cells of Undeterminated Significance); HSIL: Lesión escamosa de alto grado (High grade Squamous Intraephiterial Lesion); LSIL: lesión escamosa de bajo grado (Low grade Squamous Intraepitherial Lesion); NS: no significativo; SE: significación estadística.
En resumen, las infecciones vaginales por Tv, en nuestro estudio, se asocian a VB, p<0,05, de forma significativa, y a ASCUS, p<0,01.
DiscusiónLa infección por Tv ha disminuido su incidencia, pero se asocia a infección del tracto superior genital. Y aumenta la resistencia al metronidazol9. La Tv es ETS y supone el 10-25% de las infecciones vaginales. Los factores de riesgo son: bajo nivel socioeconómico, gran número de parejas sexuales, fumar, la raza negra. Se asocia a gonorrea y VB. Se asocia a Papanicolaou anormal, y a EIP (enfermedad inflamatoria pélvica). Con su movimiento facilita la llegada de otros organismos de la vagina a la trompa. También se asocia a rotura prematura de membranas y a infección respiratoria neonatal. Con el Papanicolaou, hay falsos positivos y falsos negativos. Hay que confirmar con cultivo, que es más sensible. Con el tratamiento, hay curación en 86-97%, siempre que también se trate a la pareja.
En 3.005 mujeres negras de 15-90 años se encontró Tv en el Papanicolaou en 745 (25%). Hubo cambios citológicos en el 19% con Tv10. La incidencia fue del 69% en el grupo de 30-59 años. Con Tv, el riesgo relativo de inflamación fue 2,69. La Tv tiene presencia constante en los años de actividad sexual.
Al estudiar los predictores de la microflora vaginal11, la presencia de microflora normal inhibe la transmisión de ETS. La ecología vaginal tiene el mayor papel en el riesgo de transmisión. La transmisión de hombre a mujer con un coito es de un 50% en la gonorrea, de un 40% en la clamidia y de un 30% en la Tv. En este estudio, con 617 mujeres, 193 afroamericanas y 412 mexicanoamericanas, durante 1 año, se reevaluaron 508 a 6 meses y 549 a 12 meses. Las afroamericanas se asociaron a Tv, VB, gonorrea y clamidia. La raza y la presencia de otros organismos tiene más influencia que la conducta sexual. Tenía poco efecto el estado hormonal, la sangre en vagina y los cuerpos extraños. Tenía poco efecto: las parejas sexuales múltiples, las duchas vaginales, la frecuencia de coito > 3/semana, el cunnilingus o la fellatio, y el coito anal en el último encuentro.
La disbacteriosis es un diagnóstico microscópico; en la citología de la mujer hay sobrecrecimiento de cocos y ausencia de lactobacilos12. En 28 clínicas y 342 casos, de diagnóstico clínico, lo confirma un patólogo (gold standard). La clínica tiene S=40% y E=85%. Hubo 37 falsos positivos (FP) y 54 falsos negativos (FN), altas tasas. Para el clínico es difícil un diagnóstico correcto de la flora vaginal, hay problemas para diferenciar bacterias con formas de varilla de cocos, y no se reconocen esporas de hongos. Con Tv hay disbacteriosis, pH=4,5 (el pH normal excluye disbacteriosis).
Para detectar, diagnosticar y manejar la infección por Tv confirmada, la aproximación colaborativa de citólogo, microbiólogo y médico génitourinario es buena13. En 2 años, de 52.440 citologías, un 54 (0,1%) tenían Tv. Solo hubo ca confirmación microbiológica en el 76% (26/34 pacientes). La Tv no se diagnostica solo por citología. La colaboración de departamentos mejora el manejo de Tv y de otras enfermedades en la comunidad. La citología diagnostica la infección por Tv; se ven como células de 8-20μm, acompañadas de neutrófilos y debris celular. Puede haber confusión con células inflamatorias degeneradas, fragmentos celulares o debris. Si el Papanicolaou evidencia Tv, hay que confirmarlo con cultivo microbiológico. En la citología, hay falsos positivos en un 27%, por incorrecta identificación de Tv.
Al ver la flora vaginal, microorganismos y asociación de factores de riesgo en un estudio14 (1996-2005), en 27.172 mujeres no embarazadas, en el 55,7% no había microorganismos, y en el 44,3% cultivos positivos; de ellos, en el 78,6% un germen, y en el 21,4% eran polimicrobianos. Candidas spp, en 18,1%; bacterias garmpositivas en el 9,1%; bacterias gramnegativas en el 7,4%; Tv en el 1,6%, y VB en el 8,9%. Las conclusiones fueron: en el 20,4% había bacterias gramnegativas (E. coli) en prepúberes, p<0,01; en el 20,5% Candidas, en edad reproductiva, p<0,01, y en el 14,8%, bacterias grampositivas en la menopausia, p<0,01.
La Tv se asocia más (p<0,05) con edad 14-25 años, orígen africano (centro-oeste), 0-8 años de educación, 2-10 parejas en la vida, y teniendo síntomas. Hubo 2 casos en prepúberes, con abuso sexual (en niña con ETS, investigar abuso sexual). La Tv es una infección que aumenta con la edad, pero no en la menopausia; se incrementa con aumento del pH, 5-6, que es inhibido por los estrógenos.
El impacto clínico de identificar Tv en la citología de Papanicolaou15. En 1995-1998, en mujeres de 15-71 años (media, 38 años), manejo de la mujer asintomática con Tv, sobre 12.547 citologías, en 173 (1,4%) hubo Tv. El estudio es sobre 92 casos que devolvieron cuestionarios. Con sospecha clínica de infección se dio tratamiento (p<0,001); y con sospecha clínica hubo correlación con los síntomas y el resultado de la citología (p<0,001). El resultado de la citología tiene impacto clínico para tratar en el 65%, y sirve para el manejo clínico en otro 28%. En asintomáticas, hay que dar tratamiento, y evaluación tras la citología.
La citología, con grados de inflamación: leve, en el 50%; moderada, en el 15%; y no había, en el 9%. No hay correlación entre inflamación y síntomas, y entre síntomas y número de Tv. Halos perinucleares en el 72, p<0,00; y frotis de fondo sucio, granular,en el 21%, p<0,03; pero no son específicos. El Papanicolaou no es un diagnóstico definitivo, es despistaje. Pero en el 89% sirve para dar tratamiento, aunque debe confirmarse.
Los síntomas de vulvovaginitis son frecuentes en la consulta. El uso del escobillón vaginal alto para investigar los síntomas es pobre, en Medicina General. Con 242 médicos y 3 laboratorios, en 1 mes, en Londre, se hizo un estudio multicéntrico16, con 797 mujeres con síntomas. En Atención Primaria hay que involucrarse en estos casos, en el manejo de ETS. En muchos se da tratamiento empírico, pero pueden hacerse tomas. Hay que estandarizar la práctica clínica, y saber enviar a clínica sexológica. Se hacen pocas tomas y se hace poco uso del cultivo.
La vulvovaginitis debe estudiarse más. El cultivo es el gold standard en Candidas y Tv17. Con Tv hay flujo amarilloverdoso, de pH > 4,5; en fresco se ven Tv móviles y leucocitos, y hay crecimiento en cultivo. Sólo en el 66% de mujeres con diagnóstico clínico de vulvovaginitis se establece un diagnóstico de comprobación de laboratorio. La práctica de dar tratamiento por el diagnóstico clínico es irreal, y debería reevaluarse. Para uso clínico, el problema es el tiempo de cultivo. El clínico sobrediagnostica infección, pero el prurito se asocia más a infección mixta. Con Tv, hacer cultivos.
La seguridad de la citología en el diagnóstico de infección por Tv asintomática18. En 100 mujeres con fresco, cultivo vaginal y citología,.la prevalencia de infección asintomática por Tv fue del 6%. Se considera infectada, si fresco o cultivo son positivos, y no infectada, si ambos son negativos. La S=86% y la E=83% indican que en el 30% estuvieron tratadas innecesariamente con despistaje de citología. Cuando la citología es positiva, hay que confirmar antes de dar tratamiento. En la citología no se ve la motilidad de la Tv, puede haber confusión con células inflamatorias o fragmentos celulares. El fresco es adecuado, la citología es buen despistaje para Tv asintomática.
Radonjic et al19 estudian el diagnóstico de la infección por Tv, la sensibilidad y especificidad del microscopio, el cultivo y la RCP. En 2000-2001, en 200 casos (con media de edad de 36,15 años) se diagnosticó Tv en 27 (13,5%). Clínica típica solo había en 9 casos.
El diagnóstico: en fresco a 400x, en 14 (7%), S=66,67% y E=100%; con el Giemsa, en 11 (5,5%), S=52,38% y E=100%; con naranja de acridina en 16 (8%), S=71,43% y E=99,44%. Con el cultivo de Diamond, en 21 (10,5%), el gold standard, S y E=100%. Y con la RCP en 22 (11%), S=80,95%, y E=97,21%.
Es necesaria la investigación microbiológica. La preferencia de métodos sería: 1) cultivo; 2) RCP; 3) naranja de acridina; 4) fresco; y 5) Giemsa.
En el cultivo, se necesitan 300-500 Tv /ml, si no puede dar falso negativo.
En la RCP se necesita menor concentración de Tv.
Necesita microscopio fluorescente; debería usarse más.
Hay que ver pronto, la Tv se deteriora, pierde motilidad, la retracción de los flagelos, cambia a morfología redonda, y es difícil de ver entre los leucocitos.
Depende de la competencia del examinador, a veces no se ven Tv.
Hay que usar métodos combinados (1+3). La alternativa es 2, pero ahora es un método caro.
Las Tv y las alteraciones celulares, en 300 frotis de mujeres de 14-69 años20. Se dio en 0,93%. No hubo relación entre Tv y mes del año, método anticonceptivo y edad. Hubo 3 tipos de frotis:
- (I)
Sucio, inflamatorio, en el 79,34%. Hemático, con polimorfonucleares neutrófilos y linfohistiocitos. Döderlein. Halos perinucleares, vacuolización, falsa eosinofilia, amfofilia, atípias: aumento del volumen del núcleo y picnosis.
- (II)
Banal, alteraciones celulares raras, y algo inflamatorio (14,66%). Alteraciones celulares incompletas, frotis ordinario, discretamente hemático.
- (III)
No alteraciones celulares ni elementos inflamatorios (6%), fondo limpio, numerosas Tv junto a las células.
Las portadoras sanas son reservorio de Tv (neonatales, de la piscina). Los tipos II y III, no tienen sintomatología.
El control de 4.344 frotis sin Tv, pero con atípias. Las atípias son 4 veces más frecuentes para displasia leve o moderada, y 5 veces más frecuentes para displasia grave o carcinoma in situ o infiltrante, con Tv. La Tv no es causa, es coincidencia, en pacientes de alto riesgo. Hubo displasia leve en 109 (36,33%), displasia moderada en 10 (3,33%), displasia grave/ carcinoma in situ, en 2 (0,66%) y 1 cáncer infiltrante (0,33%).
La Tv se da en toda edad, no hay distribución estacional. Tras el tratamiento con metronidazol, la displasia leve se queda en 50%. La displasia moderada o severa y/o carcinoma in situ, no cambian. No hay relación causa-efecto Tv y atípias, es coincidencia de Tv en mujer de alto riesgo que tiene atípias.
Al estudiar las manifestaciones citológicas de las infecciones vaginales, los cambios epiteliales e inflamatorios21, con Tv hubo aumento de linfocitos, 5 o más, de forma significativa. También se veían células inflamatorias, con aumento mínimo nuclear y binucleación en las células escamosas por la inflamación.
La correlación entre la inflamación en el Papanicolaou y el agente infeccioso específico22. Al comparar población de alto riesgo, 779 mujeres en clínica de ETS, en 1984-1986, media 24,1 años, el 70% caucásicas, con media de parejas=10; y población de bajo riesgo, 1.050 mujeres, estudiantes, para revisión anual, en 1984-1990, media de 24,3 años, 90% caucásicas y con media de parejas=4. se vio inflamación en 256 (33%) y 200 (19%), respectivamente. La inflamación densa se asocia a: mucopus, ectopia cervical, infección cervical por gonorrea, clamidia, virus herpes símplex, e infección vaginal por Tv. Inflamación densa es si el 50% o más de las células escamosas están oscurecidas por leucocitos polimorfonucleares. La inflamación densa es sensible, pero no específica para predecir ectopia, mucopus o infección específica. Pocas Tv no dan inflamación densa, muchas Tv si la dan, y dan síntomas.
La inflamación densa es un hallazgo común en ambas poblaciones. En las de alto riesgo, se asocia a patógenos específicos. En las de bajo riesgo, sólo a clamidia. Y en ambas, con actividad sexual, se asocia a ectopia cervical. Con citología inflamatoria, lo que se hace es tratar la infección y repetir la citología. Hacer tratamientos específicos, pero primero diagnósticos con cultivo. Y repetir la citología en 6 meses.
La asociación entre infección y cambios inflamatorios cervicales23. La citología ve cambios inflamatorios sobre 257 mujeres, en 207 casos (80,5%). Displasias, 1,9%. Atípias, 1,2%. Hay aumento de riesgo 72,6 veces con infección por 2 agentes o más. El VPN para cualquier infección es del 63,4%. Los cambios inflamatorios tienen VPP de 88,4%. Hay cambios inflamatorios con Tv en el 18,3%. Los cambios inflamatorios epiteliales se asocian a infección (p=0,006), predicen en el 81% infección con clamidia, VB y virus del papiloma humano (VPH). La citología negativa se relaciona con falta de infección en el 83%. Hay alta asociación de Tv y VB (OR=5,5), riesgo 5,5 veces más.
Sardana et al24, en la India, sobre 63.265 mujeres con citología de despistaje, la prevalencia de infección por Tv en citologías inflamatorias fue del 5,1%. Tenía relación inversa con el estado educativo. Para prevenir esta infección hay que educar en conducta sexual e higiene. Hay asociación de Tv con infertilidad y erosión cervical. Los consejos son: evitar múltiples parejas sexuales, mantener higiene genital, uso del condón, y tratamiento para ella y su pareja.
En Sri Lanka, sobre 350 citologías de mujeres en clínica de ETS25, (100 eran prostitutas), en 47, (13,4%) hubo citología anormal: atipia coilocítica (1,4%), discariosis, carcinoma in situ y carcinoma invasor. La citología anormal se dio con >5 embarazos (p<0,01), y con Tv. Las tasas de Tv fueron con citología normal 14,2% y con citología anormal 25,5%, p<0,001. La Tv es la segunda ETS en la mujer; es frecuente en prostitutas, sola o asociada a gonorrea; es un carcinógeno asociado al coito. Con citología inflamatoria debe investigarse Tv, y repetir a intervalos. En 1/5 puede tener neoplasia intraepitelial cervical (CIN).
Los cambios celulares benignos en la citología, ¿lo son realmente? En este estudio26 se ve la prevalencia de CIN en mujeres de alto riesgo. En 132 mujeres de 18-75 años, se hizo VPH por RCP, citología a 3,6 y 9 meses, y a 12 meses colposcopia. Hubo CIN en 30/132, CIN I en el 20,7% y CIN II-III en el 2,3%. Más en mujeres<35 años, o con historia de Tv o condilomas (VPH +), o seguimiento anormal en citología. La prevalencia de CIN de alto grado (II-III) en mujeres con cambios celulares benignos es baja (2%). Los cambios celulares benignos son: inflamatorios, por infecciones o cambios reactivos. La CIN puede regresar espontáneamente. El tratamiento de la infección no influencia la historia natural de la atípia.
La asociación entre ETS y CIN27. La prevalencia aumenta en todas las ETS. Hay alta prevalencia de patógenos de ETS con y sin CIN, y en Planificación Familiar. Con una ETS es frecuente encontrar otras concomitantes. Hay más virus de la inmunodeficiencia humana con clamidia, gonorrea y Tv. El 21% de mujeres con CIN no usan anticoncepción. En Sudáfrica, hay más patógenos que en países desarrollados. En toda mujer en Ginecología, hay que investigar y tratar las ETS.
Infección y CIN28. Se han señalado los factores: aumento del número de compañeros sexuales; la edad al primer coito cerca de la menarquía; la metaplasia inmadura en la zona de transformación es susceptible de transformación; la persistencia de la infección por VPH; los tipos 16, 18, 45 y 56, son de alto riesgo para cáncer; y fumar, que reduce la inmunidad local. Con Tv, el RR es 1,93, hay más riesgo (el doble) con Tv de tener CIN, y es del 2% el riesgo de cáncer. Con la citología se sobreestima o se infraestima la frecuencia de infección, el método tiene poca sensibilidad. Con Tv, células irregulares y patrón nuclear que mimetiza preneoplasias o neoplasias. Hay alta frecuencia de anormalidades. RR de CIN III=2,1 no sería relación causal sino casual.
En las citologías de 27.062 mujeres asintomáticas, en 1971-2004, en la India29, hubo SIL (lesiones intraepiteliales escamosas), en 1.604 (5,9%), con malignidad cervical en 170 (0,6%). El cáncer de cérvix es la neoplasia más frecuente y fatal en la India, con 100.000 mujeres/año. Aumenta la incidencia de SIL con incremento de la edad y paridad (> 40 años, > 3 hijos), y con periodo sexual prolongado (> 20 años), con bajo nivel socioeconómico y pobre higiene. La religión no influye. La Tv tiene más prevalencia dentro de las ETS, es del 2,6%. El despistaje de citología minimiza el cáncer de cérvix, porque diagnostica casos precozmente. Aunque la promiscuidad sexual sea rara en la India, hay actitudes fatalistas, creer que el cáncer es mala suerte, y no buscan conocer; con menor educación, menor búsqueda de conocimientos y menor soporte familiar. El conocimiento de factores de riesgo influye en la conducta. Es necesaria la educación de la mujer para minimizar riesgos, educación para la salud y prevención de enfermedades. Y manejo y cura de la enfermedad.
Finalmente, sobre nuestro trabajo, en 10 años, con 121.688 citologías, encontramos 380 casos de infección vaginal por tricomonas, el 0,31%. La citología es más inflamatoria, y hay infecciones mixtas en 36 casos (9,47%). Y se encuentran atípias celulares en 19 casos (5%). No hemos tenido ningún caso de cáncer de cérvix en esta serie. Hay diferencias significativas comparando con grupo control, en el grupo tricomonas, en la asociación con VB (p<0,05) y con atípias de significado incierto, ASCUS (p<0,01).
En 9 casos hubo sospecha de infección por Tv (2,36%). Hay que especificarlo bien, y como hemos dicho debe completarse el diagnóstico microbiológico, porque el impacto clínico del diagnóstico puede ser muy fuerte; hemos visto rupturas de pareja, por la sospecha de adulterio, por la infección vaginal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.