INTRODUCCIÓN
La infección de la herida quirúrgica (IHQ) y las complicaciones que de ella se derivan han constituido un hecho inseparable a la práctica quirúrgica desde sus rudimentarios comienzos hasta la actualidad. Las primeras medidas activas para luchar contra las infecciones asociadas a la cirugía se deben a Holmes y Semmelweis en 1846, que estudiaron la alta mortalidad de las mujeres hospitalizadas con fiebre puerperal en las maternidades de Viena. A raíz de la muerte de un colega tras participar en la necropsia de una paciente infectada, postularon que la infección se trasmitía de una manera directa e instauraron el uso obligatorio de guantes y el cambio de ropa, lo que redujo la mortalidad materna de un 11,4% en 1846 a un 1,3% en 1848. Más adelante, tras el descubrimiento de las bacterias por Pasteur, Lister en1867 publica Principios de antisepsia, que revolucionó la práctica de la cirugía. La aplicación de técnicas de asepsia permitió disminuir la tasa de infecciones en cirugía electiva del 90 al 10%. Otros autores como Holmes, Kocher y Halsted también fueron precursores cuyos trabajos permitieron, junto con el desarrollo del tratamiento antibiótico, establecer las bases de las actuales técnicas de asepsia y antisepsia.
A pesar de los avances aparecidos en las técnicas, los materiales quirúrgicos, los antibióticos y los métodos de esterilización, un número importante de procedimientos quirúrgicos desembocan en este tipo de complicación. Entre las causas que motivan esto se postulan el aumento global de la actividad quirúrgica (en Estados Unidos se estima que al día se realizan más de un millón de procedimientos quirúrgicos), la creciente resistencia antibiótica, la extensión del espectro de población operable a pacientes cada vez más seniles y con pluripatología, y la realización de procedimientos más complejos, como trasplantes, prótesis, etcétera.
MAGNITUD DEL PROBLEMA
En España se estima una prevalencia global de IHQ del 5-10%, cifra que varía en función del tipo de cirugía considerada (del 1% en la denominada cirugía limpia al 15% en la llamada sucia), de la definición de IHQ usada y del sistema de vigilancia de infecciones nosocomiales establecido en cada hospital. En ginecología, se calcula una cifra cercana al 5%.
Como norma general, se considera que la aparición de una IHQ duplica la estancia y coste hospitalarios normales para esa intervención. En 1992, en Estados Unidos se recogió que una IHQ prolonga la estancia hospitalaria 7,3 días, con un coste adicional diario de 3.200 dólares.
Se ha notificado, según el Ministerio de Sanidad y Consumo, una mortalidad directa por IHQ del 0,6% y asociada a la IHQ del 1,9%.
DEFINICIONES
A fin de unificar criterios y conocer con mayor exactitud la prevalencia y el pronóstico de las IHQ, los Centers for Disease Control (CDC) publicaron en 1999 las siguientes definiciones:
Tipos de cirugía
1. Cirugía limpia: cuando el tejido que se va a intervenir no está inflamado, no se rompe la asepsia quirúrgica y no afecta al tracto respiratorio, digestivo ni genitourinario. No está indicada la quimioprofilaxis perioperatoria salvo en casos especiales de cirugía con implantes, pacientes inmunodeprimidos o ancianos > 65 años. Se calcula un riesgo de infección sin profilaxis antibiótica del 5% y una prevalencia real en España del 1,3%.
2. Cirugía limpia-contaminada: cirugía de cavidades con contenido microbiano pero sin vertido significativo, intervención muy traumática en los tejidos limpios, tractos respiratorios o digestivos (salvo intestino grueso) y genitourinarios. Riesgo de infección sin profilaxis del 5 al 15%, y en España, del 8%. Como norma general, se recomienda profilaxis antibiótica.
3. Cirugía contaminada: inflamación aguda sin pus, derramamiento de contenido de víscera hueca, heridas abiertas y recientes. Riesgo sin profilaxis del 15 al 30%, y real, del 10%.
4. Cirugía sucia: presencia de pus, víscera perforada y herida traumática de más de 4 h de evolución. Aquí ya no se considera profilaxis, puesto que se da por infectada, y por ello se habla de tratamiento empírico antimicrobiano. Riesgo del 40%.
Definición de IHQ
IHQ Incisional superficial: aquella en la que se dan las siguientes condiciones:
Ocurre en los 30 días después de cirugía.
Compromete únicamente la piel y los tejidos blandos subcutáneos a la incisión.
Mínimo una de las siguientes condiciones: a) drenaje purulento, con o sin confirmación microbiológica por la incisión superficial; b) aislamiento del microorganismo en un fluido o tejido; c) mínimo uno de los siguientes signos o síntomas de infección: dolor, inflamación, eritema, calor o que el cirujano haya abierto deliberadamente la herida quirúrgica, excepto si el cultivo es negativo, y d) diagnóstico de IHQ por el cirujano.
No se incluyen:
* Inflamación o secreción del sitio donde entra el punto.
* Infección en la episiotomía o en la circuncisión de un recién nacido.
* Infección de una quemadura.
* Si la incisión compromete planos más profundos y se extiende a la fascia o al músculo.
IHQ Incisional profunda: aquella en la que se dan las siguientes condiciones:
Infección que ocurre en los 30 días después de la cirugía si no existe un implante.
Hasta un año después si hay implante relacionado con la cirugía.
La infección envuelve tejidos blandos profundos (fascia y músculo).
Mínimo una de las siguientes condiciones:
* Drenaje purulento de esta zona, sin que comprometa infecciones de órgano y espacio del sitio operatorio.
* Dehiscencia de suturas profundas espontáneas o deliberadamente por el cirujano cuando el paciente tiene, al menos, uno de los siguientes signos o síntomas: fiebre (> 38 ºC), dolor localizado, irritabilidad a la palpación, a menos que el cultivo sea negativo.
* Absceso u otra evidencia de infección que afecte la incisión profunda al examen directo, durante una reintervención, por histopatología o examen radiológico.
* Diagnóstico de infección incisional profunda hecha por el cirujano o por la persona que lo esté atendiendo.
No se incluye:
* Infecciones que comprometan el plano superficial y profundo se catalogan como profundas.
* Infecciones de órgano y espacio que drenen a través de la incisión.
IHQ tipo Infección de órgano y espacio: aquella en la que se dan las siguientes condiciones:
La infección ocurre en los 30 días siguientes a la cirugía, sin implante.
La infección ocurre al año siguiente de la cirugía, cuando hay un implante en el lugar quirúrgico.
La infección puede relacionarse con la cirugía y compromete cualquier órgano o espacio diferente de la incisión, que fue abierto o manipulado durante el procedimiento quirúrgico.
Mínimo una de las siguientes condiciones:
* Drenaje purulento que es sacado de un órgano o espacio por la incisión.
* Microorganismos aislados de un cultivo tomado en forma aséptica de un líquido o tejido relacionado con órgano y espacio.
* Un absceso u otra evidencia de infección que envuelva el órgano o el espacio, encontrado en el examen directo durante reintervención, por histopatología o examen radiológico.
* Diagnóstico de infección de órgano y espacio por el cirujano que lo está atendiendo.
TRATAMIENTO DE LAS INFECCIONES DE LA HERIDA QUIRÚRGICA
Una vez diagnosticada la infección o si existe una alta sospecha clínica, se debe instaurar tratamiento, a la par que, si procede, realizar técnicas complementarias de diagnóstico, como cultivos, hemocultivos o pruebas de imagen.
Los principios generales de tratamiento de IHQ permanecen prácticamente inalterados desde principios de siglo cuando fueron descritos por Kirschner en 1920.
Los 3 pilares fundamentales del tratamiento son la instauración de un tratamiento antibiótico adecuado, el drenaje quirúrgico y el soporte metabólico y hemodinámico del paciente, que evite la aparición de una segunda complicación.
Tratamiento antibiótico
Hasta disponer de antibiograma específico, ante la sospecha fundada de IHQ, debe instaurarse tratamiento antibiótico empírico de amplio espectro, considerando la naturaleza de los gérmenes que contaminan con más frecuencia la herida quirúrgica, según su localización. Para cirugía abdominal y vaginal, en la que predominan las infecciones por gramnegativos y anaerobios, se recomienda cefoxitina 1-2 g/4-6 h, cefotetan 1-2 g/12 h, ceftizoxima 2 g/8-12 h, ampicilina-sulbactam 3 g/6 h, ticarcillina-clavulanato 3,1 g/4-6 h, piperacillina/tazobactam 3,375 g/6 h, imipenem-cilastati-na 0,5 g/6 h, meropenem 1 g/8 h o combinaciones de antiaeróbico + antianaeróbico, como gentamicina 1-2 mg/kg/8 h, o tobramycina 1-2 mg/kg/8 h, o amikacina 5 mg/kg/8 h más clindamicina 600-900 mg/6 h, o metronidazol 500 mg/6 h.Tratamiento quirúrgico
Se debe proceder a la extracción del foco séptico mediante drenaje, que puede ser directo al exterior o a través de cavidades naturales. Se debe realizar un desbridamiento amplio de los tejidos, extrayendo los tejidos desvitalizados y demás detritus, destrucción de posibles puentes de fibrina que puedan formar compartimientos con colecciones purulentas, lavado con abundante agua oxigenada y suero, lo que tiene efecto dual (mecánico de arrastre y químico con el aporte de oxígeno que disminuye la proliferación de anaerobios). Por último, se debe dejar la herida abierta para que continúe drenando y evitar los primeros días su cierre, que se producirá por segunda intención.
PATOGENIA DE LA INFECCIÓN DE LA HERIDA QUIRÚRGICA
La aparición de una IHQ es el resultado de la interacción entre gérmenes patógenos existentes y el huésped. La contaminación de la herida quirúrgica es precursor necesario para la aparición de infección, dependiendo ésta de la respuesta del huésped. El riesgo de IHQ se puede conceptuar con la siguiente ecuación:
Factores dependientes del germen
La naturaleza de los gérmenes implicados en las IHQ depende básicamente de la localización de la herida. Los gérmenes asociados a cada localización no han cambiado en los últimos 30 años, y entre ellos destacan, por orden de frecuencia, Staphilococcus aureus, Staphilococcus coagulasa negativos, enterococos, Escherichia coli, anaerbios, etcétera. En cirugía ginecológica predominan S. aureus, E. coli, SGB y anaerobios. Además, el tipo de germen implicado puede depender de las características individuales del paciente.
La cantidad de bacterias presentes necesarias para producir de una IHQ es de 10.000 microorganismos por gramo de tejido, pero este número desciende considerablemente si existe material extraño; así, por ejemplo, sólo se necesitan 100 S. aureus por gramo de tejido si hay hilo de sutura.
La virulencia es una característica intrínseca de cada microorganismo; así, hay bacterias gramnegativas que segregan toxinas que estimulan la liberación de citocinas que pueden desencadenar una respuesta inflamatoria sistémica que cause del cortejo sintomático de la infección. Otros microorganismos pueden inhibir la movilidad de macrófagos favoreciendo la aparición de IHQ.
Factores de riesgo para infección de la herida quirúrgica
A continuación, se enumeran los factores de riesgo para IHQ que se irán desarrollando progresivamente:
1. Dependientes del paciente: estado inmunitario, enfermedades de base, hábitos nocivos, tratamientos habituales, estado nutricional, infecciones coexistentes.
2. Dependientes del acto quirúrgico: técnica quirúrgica, duración de la cirugía, localización y tipo de cirugía, uso de profilaxis antibiótica, asepsia y antisepsia del quirófano, personal e instrumental utilizado.
3. Otros: cuidados postoperatorios, duración de la estancia hospitalaria prequirúrgica, funcionamiento de los drenajes.
Factores de riesgo dependientes del paciente
El control y el tratamiento prequirúrgicos, en la medida de lo posible, de estos factores se pueden considerar una medida activa efectiva en la disminución de la aparición de IHQ.
Estado inmunitario
El estado inmunitario del paciente es un determinante fundamental de la susceptibilidad del huésped a desarrollar una IHQ. Estados de inmunodeficiencias, ya sean permanentes (inmunodeficiencias congénitas o VIH) o transitorias por tratamiento (corticoides, administración de inmunodepresores o quimioterápicos), predisponen a una mala respuesta a la colonización microbiana habitual de la herida quirúrgica y, por tanto, al desarrollo y extensión sistémica de una IHQ.
Es importante el control adecuado del sistema inmunitario, ya sea mediante el tratamiento adecuado de enfermedades como la infección por el VIH o mediante la supresión o reducción, si es posible, de tratamientos inmunodepresores previos a la cirugía.
Enfermedades de base. Diabetes
Se ha demostrado una relación lineal entre la tasa de IHQ y los valores de hemoglobina glucosilada (HbA1c), así como los valores en el postoperatrio inmediato de glucemia mayores de 200 mg/dl.
Hábito tabáquico
El consumo de tabaco provoca una inhibición del movimiento de los macrófagos que altera así la quimiotaxis alrededor de la herida.
Estado nutricional
Un estado nutricional deficitario se asocia con el aumento de incidencia de IHQ, así como con el retraso en la cicatrización. Aunque en distintos estudios el aporte de nutrición parenteral previa a la cirugía no ha conseguido, por sí mismo, disminuir la aparición de IHQ, en pacientes sometidos a grandes intervenciones y en los que reciben cuidados críticos el aporte calórico pre y posquirúrgico es una práctica habitual en muchos hospitales.
Por otro lado, la obesidad se asocia a un mayor riesgo de IHQ debido a la maceración de los tejidos.
Estancia hospitalaria preoperatoria
La estancia hospitalaria se ha asociado clásicamente a una mayor aparición de IHQ; hoy por hoy, se duda de si se trata en realidad de un factor de confusión, ya que pacientes con enfermedades de base que necesitan control y aquellos que desarrollan otras complicaciones quirúrgicas tienen una mayor estancia hospitalaria y una mayor frecuencia de IHQ, pero no es un factor independiente. Por otro lado, hoy el 75% de la actividad quirúrgica es ambulatoria, lo que infradiagnostica las IHQ que se desarrollarán en el domicilio del paciente.
Colonización preoperatoria de mucosas del paciente por S. aureus
S. aureus es uno de los patógenos asociados con más frecuencia a IHQ. El 20-30% de la población es portadora de S. aureus en la mucosa nasal. En estudios recientes se ha encontrado una asociación significativa entre el estado de portador de S. aureus y IHQ en cirugía cardíaca que se redujo en el grupo con tratamiento preoperatorio en monodosis con mupirocina. En la actualidad se están desarrollando más estudios que parecen confirmar estos resultados.
Transfusión perioperatoria
Se ha relacionado un aumento de aparición de IHQ con situaciones en las que se precisó transfusión perioperatoria de hemoderivados. Actualmente se piensa que este hecho podría tratarse de un factor de confusión, ya que es bien conocido que estados hipovolémicos operatorios debidos a la disminución de aporte sanguíneo (con disminución de llegada de leucocitos) y disminución de aporte de oxígeno (que impiden la proliferación de anaerobios) se asocian a una mayor incidencia de IHQ. La transfusión de hemoderivados casi siempre es consecuencia de un estado hipovolémico marcado. En cirugía colorrectal se ha demostrado que el aporte de oxígeno en gafilla nasal en el postoperatorio reduce la incidencia de IHQ.
Factores de riesgo dependientes del acto quirúrico
Ducha preoperatoria con antisépticos
Aunque la ducha preoperatoria con clorhexidina y povidona yodada ha demostrado reducir el número de colonias en la piel del paciente de 280.000 a 300, no ha demostrado reducir el número de IHQ, por lo que su aplicación no es habitual.
Rasurado
Se ha demostrado la reducción de IHQ con el rasurado, preferentemente eléctrico, de la zona quirúrgica inmediatamente antes de la operación. No se recomiendan rasurados más extensos ni realizarlos el día antes de la cirugía, ya que se producen pequeñas heridas en la piel que favorecen la colonización bacteriana de la zona.
Limpieza de la piel con antiséptico previa a la cirugía
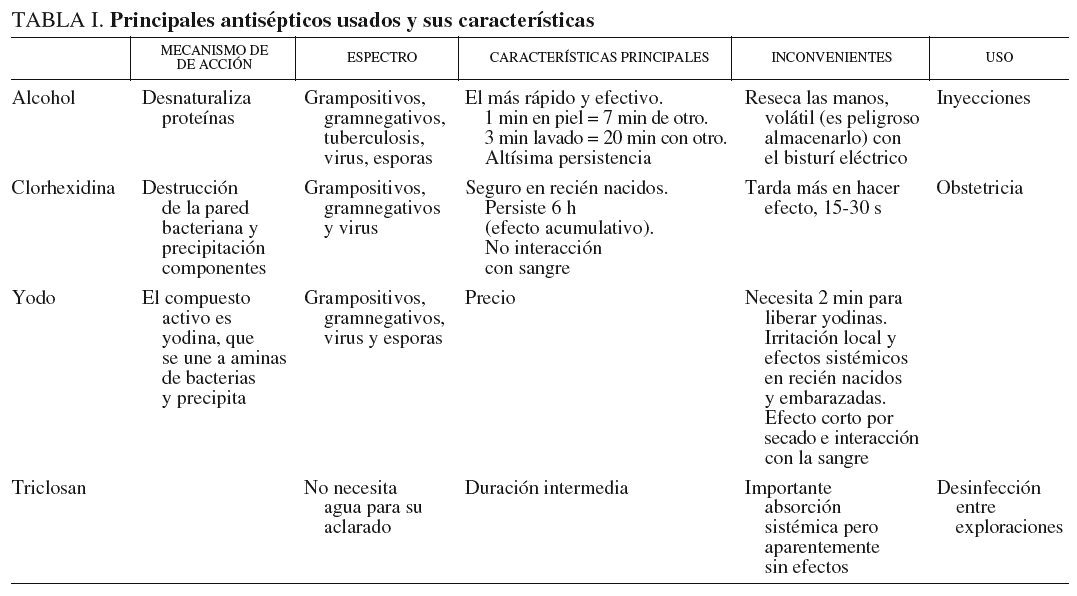
Existen en el mercado diversos preparados antisépticos para la desinfección del campo operatorio en el paciente, así como para el lavado de las manos del personal que interviene en la operación.
Existen diversas características que hay que considerar a la hora de elegir un antiséptico para el lavado del personal y del campo quirúrgico, como:
Su espectro de acción, que debe ser lo más amplio posible, cubriendo gérmenes grampositivos, gramnegativos, virus y esporas.
Rapidez de acción tras la aplicación en el campo.
Duración de la acción (efecto dentro del guante): se calcula que en el 50% de las operaciones se produce la perforación de un guante. Este porcentaje aumenta al 90% si el acto quirúrgico dura más de 2 h. Con el paso de las horas, dentro del guante se produce el ascenso de gérmenes que se encuentran en el fondo de las glándulas sudoríparas, por lo que la duración prolongada en la acción del antiséptico permitirá que el ambiente dentro del guante continúe siendo estéril si se produce una perforación.
Efectos indeseables en la piel del paciente y del personal, como irritaciones y alergias.
Efectos adversos sistémicos, generales y en poblaciones especiales (hipotiroidismos e hipertiroidismos asociados a la absorción de yodo en embarazadas y neonatos).
No neutralización de su acción al interactuar con la sangre y otros fluidos que pueden aparecer en el campo operatorio.
Precio.
Características fisicoquímicas especiales: volatilidad, almacenaje.
Los principales antisépticos usados y sus características se exponen en la tabla 1.
El proceso de "pintado" de la piel debe iniciarse en la zona de la incisión y extenderse desde ahí de forma concéntrica lo suficiente como para permitir ampliaciones de la incisión inicial prevista si fuese necesario, así como la salida de drenajes. Debe esperarse un tiempo prudencial de 30 s previo al secado del antiséptico. Actualmente existen láminas de plástico impregnadas en antiséptico que se adhieren al campo quirúrgico y a través de las cuales se realiza la incisión.
El lavado de las manos debe iniciarse en las palmas, para después descender en sucesivas pasadas cada vez más extensas hasta los codos. Se deben mantener los brazos flexionados y elevados hasta el secado, para evitar la caída de agua desde los codos a las manos. La duración mínima debe ser de 3 min y no se ha demostrado beneficio entre el lavado de 3 y el de 10 min. El primer lavado del día debe incluir limpieza de las uñas. Se ha demostrado una mayor colonización bacteriana en mujeres con las uñas pintadas, largas o postizas, por lo que estas prácticas deben desaconsejarse.
Profilaxis antibiótica
El uso de antiboterapia profiláctica en cirugía es una medida extendida y eficaz en la prevención de IHQ, pero para mantener esta eficacia y no aumentar inútilmente las resistencias antibióticas la profilaxis antibiótica se debe usar sólo cuando el beneficio sea evidente. Como norma general, los CDC recomiendan la profilaxis antibiótica en:
Cirugía limpia contaminada.
Cirugía limpia en los órganos donde las consecuencias de una IHQ serían catastróficas (corazón, sistema nervioso central).
Cirugía limpia, si se deja algún tipo de material protésico.
Por definición, no se aplica profilaxis antibiótica en cirugía sucia, ya que en ésta la administración de antibióticos es terapéutica.
En cuanto a las normas de aplicación, la profilaxis antibiótica debe hacerse preferiblemente en monodosis, y sólo se aceptarán dosis repetidas en cirugías de más de 2 h de duración. La pauta global no debe durar más de 48 h.
Se deben elegir antibióticos de amplio espectro o eficaces para el tipo de microorganismo que contamine con más frecuencia esa cirugía. En la actualidad la SEGO recomienda como profilaxis en cirugía ginecológica el uso de amoxicilina-ácido clavulánico, 1 g, por vía intravenosa, cefalosporinas de segunda generación o anaerobicidas (metronidazol 500 mg por vía intravenosa).
La administración debe empezar alrededor de 15 a 30 min antes de la operación, para que los valores hemáticos de antibiótico sean máximos en el momento de la incisión.
En operaciones en las que se prevea que se vaya a acceder al interior del contenido colónico, se recomienda la preparación intestinal previa.
En la mayoría de la cirugía ginecológica (mama, intervenciones vaginales y abdominales), se recomienda el uso de profilaxis antibiótica. Recientemente, se ha publicado una revisión Cochrane que recomienda el uso de profilaxis antibiótica en todas las cesáreas, sean electivas o no.
Técnica quirúrgica adecuada
Una técnica quirúrgica depurada con un adecuado abordaje de los tejidos es un factor crucial para la disminución en la aparición de IHQ. El abordaje adecuado de los tejidos se basa en los principios de técnica quirúrgica de Halsted:
La incisión debe ser limpia y sin escalonar, de modo que la cantidad de tejido lesionado sea la imprescindible, disminuyendo las hemorragias.
Se debe hacer una disección cuidadosa de los planos, preferiblemente atraumática, para disminuir los sangrados y los tejidos lesionados.
La hemostasia debe ser cuidadosa sin pinzar una cantidad excesiva de tejido, ya que esto conlleva a aumento de tejido necrótico, que sirve de campo abonado para el desarrollo de bacterias. Asimismo, la disminución de la volemia disminuye el aporte de leucocitos en la herida.
No se deben dejar espacios muertos ni colecciones líquidas. Se deben usar drenajes que deben ser sistemas de aspiración cerrados.
En caso de abscesos, es muy importante el drenaje con desbridamiento amplio de los tejidos afectados y lavado a presión con agua oxigenada.
Se debe dejar la menor cantidad de material extraño posible en la herida (material de sutura, prótesis).
Se debe evitar la hipotermia del paciente, ya que provoca vasoconstricción con una disminución del aporte de oxígeno y células defensivas a la herida.
El cierre de la herida debe ser inmediato, con puntos no demasiado juntos, sin mucha tensión y preferiblemente con hilo monofilamento o de látex. Se deben enfrentar meticulosamente los bordes. La cicatrización de la herida sólo se llevará a cabo si la concentración de bacterias es inferior a 100.000 bacterias por gramo de tejido. Si se sospecha contaminación importante de la herida es recomendable el cierre primario diferido a los 4 o 5 días, momento en el cual la concentración de leucocitos y macrófagos es mayor en la herida. En heridas infectadas se recomienda el cierre por segunda intención.
Es importante aislar la herida del campo quirúrgico mediante compresas.
Manejo de portadores entre el personal quirúrgico
La existencia de portadores de gérmenes entre el personal quirúrgico se ha relacionado con la aparición de brotes de IHQ. Se debe articular un sistema de control, notificación y sustitución hasta la curación del personal implicado.
Factores dependientes de los recursos materiales
Quirófano
Aunque son pocos los casos en los que la génesis de una IHQ es atribuible al ambiente del quirófano, su vigilancia y funcionamiento no se deben descui-dar. El quirófano debe tener unas medidas mínimas de 6,5 m2. La ventilación del quirófano es importante para disminuir los gérmenes, polvo y escamas de piel del personal que normalmente hay en suspensión. El aire debe pasar por 2 filtros sucesivamente tipo HEPA (de alta eficiencia, que elimina bacterias y hongos, pero no virus) y renovarse en su totalidad 25 veces a la hora. Al menos 3 veces en una hora el aire proviene del exterior. La entrada de aire al quirófano se produce por el techo y la succión, por el suelo, con el objeto de favorecer la sedimentación de partículas que están en suspensión. A veces existen dispositivos que dirigen un chorro de aire ("ultralimpio" con rayos UV) directo a la mesa de operaciones con el fin de crear una turbulencia en el campo quirúrgico que impida el depósito de sustancias en éste. La presión en el quirófano debe ser positiva respecto al exterior, para impedir la entrada de partículas a éste, las puertas se deben mantener cerradas y dentro de la sala debe haber el mínimo movimiento de personal posible para evitar el desplazamiento de microorganismos en suspensión.
Limpieza del quirófano
Se debe realizar desinfección del quirófano entre operaciones; no se ha demostrado la necesidad de esterilización o cierre del quirófano tras la cirugía.
Uso de mascarilla, guantes, gorro, batas y patucos
El uso de este material previene tanto la contaminación de la herida por gérmenes procedentes del personal como el contacto de éste con fluidos y sangre del paciente que pueden salpicar durante la intervención. Aunque no existe evidencia científica que demuestre la necesidad de uso de éste material para disminuir la aparición de IHQ, la plausibilidad biológica de su uso lo hace recomendable.
Esterilización del material quirúrgico
La esterilización del material quirúrgico se puede llevar a cabo por distintos métodos, como presión, calor, etileno, etcétera. Lo más importante es la existencia de un control de calidad del proceso de esterilización en todo el material que se utiliza.
Factores dependientes del postoperatorio
Cuidado postoperatorio de la herida
Se recomienda tapar la herida con apósitos estériles durante 48 h; posteriormente, se deja descubierta, siempre se deben manipular las heridas con guantes estériles. En caso de heridas para cierre primario diferido o por segunda intención se deben mantener cubiertas más tiempo y hacer curas con agua oxigenada.
Plan hospitalario de vigilancia de infecciones nosocomiales
Se debe articular un sistema adecuado de vigilancia de aparición de IHQ para lo que se necesita unificar los criterios de definición de IHQ, y crear un sistema de notificación y estudio de los oacute;n con los centros de atención primaria.
CONCLUSIONES
Las IHQ son un problema frecuente (5%) potencialmente letal que supone un aumento importante de la morbilidad, el coste y la estancia hospitalaria.
Se debe realizar una vigilancia activa de las IHQ en el postoperatorio que permita un diagnóstico y un tratamiento tempranos de éstas.
La prevención de la aparición de IHQ debe ser una actitud activa, continua y primordial para todo el personal implicado en el preoperatorio, el perioperatorio y postoperatorio.
Desde el punto de vista del cirujano, el lavado y sobre todo la técnica quirúrgica depurada son las formas de prevención más importantes.
La cirugía ginecológica es mayoritariamente de tipo limpia contaminada, por lo que es subsidiaria de profilaxis antibiótica de amplio espectro. Dicha recomendación se extiende hoy a todas las cesáreas.
BIBLIOGRAFÍA GENERAL
Boyce J, Pitter D. Guideline for hand hygiene in health care settings. Recomendtions of the Centers for Disease Control; 2002, October, 25; Vol. 51. Disponible en: www.cdc.gov
Cunningham M, Bunn F, Handscomb K. Antibióticos profilácticos para la prevención de la infección del sitio quirúrgico posterior a la cirugía por cáncer de mama (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, número 4, Oxford: Update Software; 2006.
Dellinger E. Infecciones quirúrgicas. En: Sabinston D, editor. Tratado de patología quirúrgica. 15.ª ed. México: McGraw-Hill Interamericana; 1999.
Horan TC, Gaynes RP, Martone WJ, Jarvis WR, Emori TG. CDC definitions of nosocomial surgical site infections, 1992. A modification of CDC definitions of surgical wound infections. Infect Control Hosp Epidemiol. 1992;13:606-8.
Hospital Infections Program. National Center for Infectious Diseases, Centers for Disease Control and Prevention, Public Health Service, US Department of Health and Human Services, Atlanta, Georgia. Semiannual report. Aggregated data from the National Nosocomial Infections Surveillance (NNIS) System. December 1999 [publicación electrónica]. Disponible en: www.cdc.gov
Larson E. Guideline for use of topical antimicrobial agents. Am J Infect Control. 1988;16:253-66.
Lipp A, Edwards P. Máscaras faciales quirúrgicas desechables para prevenir la infección de la herida quirúrgica en la cirugía limpia (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, número 4.Oxford: Update Software; 2006.
Mangram AJ, Horan TC, Pearson ML, Silver LC, Jarvis WR, the Hospital Infection Control Practices Advisory Committee. Guideline for the prevention of surgical site infection, 1999. Infect Control Hosp Epidemiol. 1999;20:247-280. Disponible en: www.cdc.gov
Prevención y control de la herida quirúrgica. Documentos técnicos sobre infección nosocomial. Sociedad Española de Medicina Preventiva Salud Pública e Higiene. Disponible en: ww.mpsp.es
Sainz Rojo A. Infección nosocomial. Memoria de calidad en atención especializada 1999. Instituto Nacional de Gestión Sanitaria. Ministerio de Sanidad y Consumo. Disponible en: msc.es
Smaill F, Hofmeyr GJ. Profilaxis antibiótica para la cesárea (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, número 4. Oxford: Update Software; 2006.
Sociedad Española de Obstetricia y Ginecología. Antibioterapia profiláctica en ginecología. Protocolos y guías de actuación clínica. Disponible en: www.sego.es
Subdirección General de Asisitencia Sanitaria. Servicio Andaluz de Salud. Plan de vigilancia y control de infecciones nosocomiales en hospitales del Servicio Andaluz de Salud. Sevilla: Subdirección General de Asisitencia Sanitaria. Servicio Andaluz de Salud; 2002.