El objetivo del presente trabajo es la realización de una revisión sistemática mediante el acceso a las bases de datos más populares sobre ciencias de la salud, en busca de la evidencia científica actual sobre la fisioterapia como tratamiento para la incontinencia urinaria de embarazo y posparto.
Material y métodosBúsqueda en Pubmed, Google Académico, SciELO y Biblioteca Cochrane sobre artículos que aporten una idea general de esta dolencia y de su tratamiento fisioterápico. Para ello se seleccionaron una serie de palabras clave: «incontinencia urinaria de embarazo», «incontinencia urinaria de posparto» o «fisioterapia en incontinencia urinaria de embarazo». Fueron seleccionados 20 artículos que cumplían los requisitos planteados para la realización de la revisión.
ResultadosLa fisioterapia obstétrica aporta una serie de beneficios al suelo pélvico, curando o reduciendo significativamente la sintomatología de la incontinencia urinaria. Aunque para que esto sea así, parece imprescindible la supervisión directa del programa de rehabilitación por un fisioterapeuta experto.
ConclusionesLa fisioterapia obstétrica es un método de prevención o tratamiento efectivo en la incontinencia urinaria de embarazo y posparto que ayuda a recuperar la funcionalidad del suelo pélvico, aunque son necesarios más estudios que demuestren sus efectos a largo plazo.
To perform a systematic review by accessing the most popular health sciences databases in order to search for current scientific evidence on physiotherapy as a treatment for urinary incontinence in pregnancy and the pospartum period.
Material and MethodsWe searched Pubmed, the Cochrane Library, SciELO and Google Scholar for articles providing an overview of both the disease and its physiotherapy treatment. The following key words were selected, among others: ‘pregnancy incontinence’, ‘pospartum urinary incontinence’ and ‘physiotherapy for urinary incontinence in pregnancy’. We selected 20 articles that met the requirements established for the systematic review.
ResultsObstetric physiotherapy provides a number of benefits to the pelvic floor, helping to cure or significantly reduce symptoms of urinary incontinence. To achieve this improvement, direct supervision of the rehabilitation program by an expert physiotherapist seems to be essential.
ConclusionObstetric physiotherapy is an effective preventive and/or treatment method for urinary incontinence in pregnancy and the pospartum period, helping to restore the functionality of the pelvic floor. Further studies are needed to demonstrate its long-term effects.
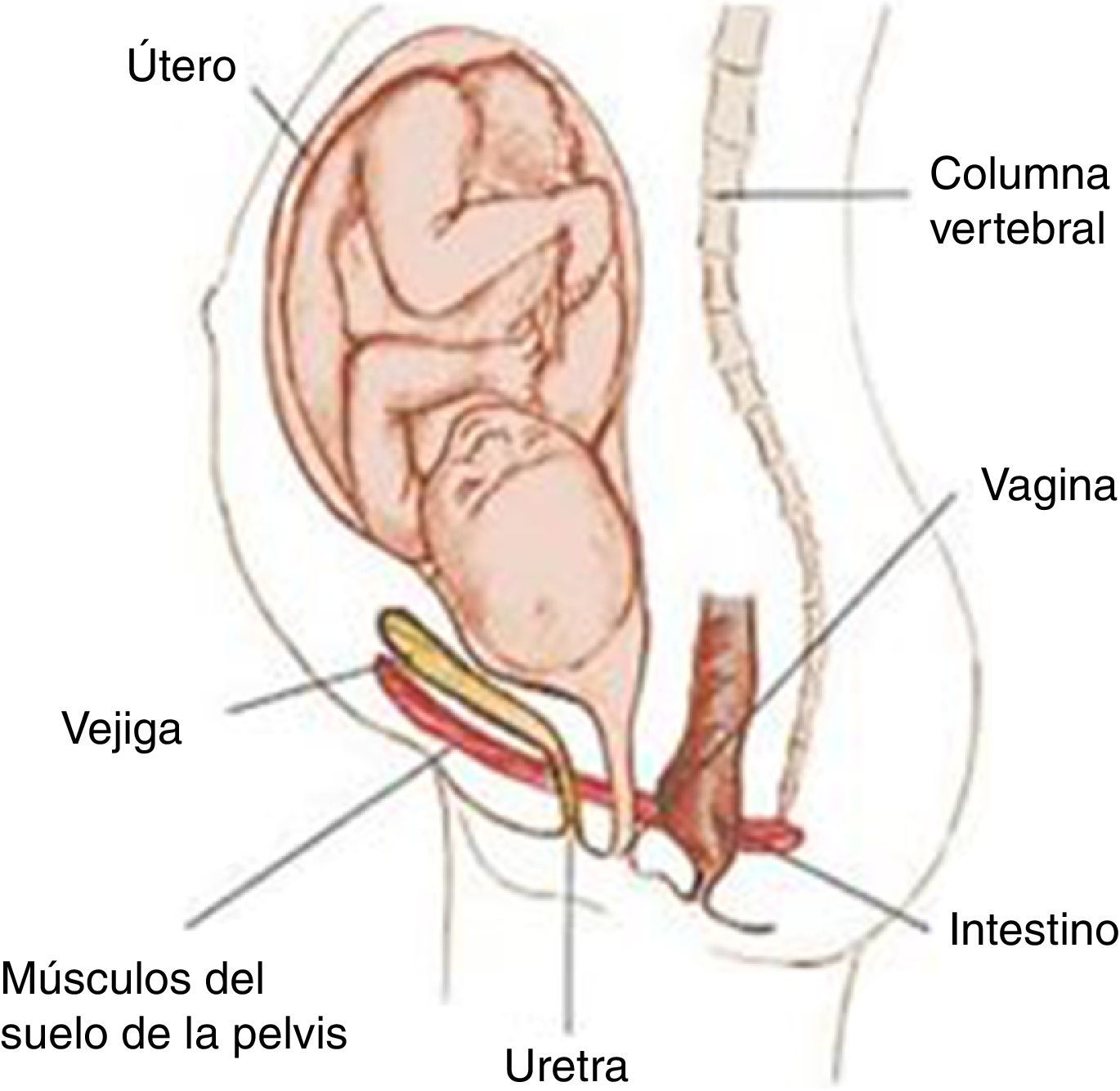
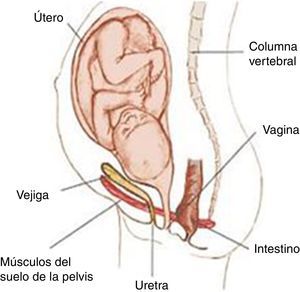
La incontinencia urinaria (IU), o pérdida involuntaria de orina objetivamente demostrable, afecta a mujeres de cualquier edad, con variedad en la naturaleza y gravedad de los síntomas1. Esta dolencia se manifiesta como una disfunción a nivel del suelo pélvico (SP), cuyos músculos intervienen en la micción, evacuación intestinal y actividad sexual y tienen un papel imprescindible durante el embarazo y el parto2 (fig. 1). Esta disfunción, además, parece tener una relación causa-efecto directa con el parto vaginal3. Así, la IU durante el embarazo predice la IU tras el parto1. Además del parto vaginal, encontramos otros factores de riesgo como la episiotomía3. En España la prevalencia de IU tras el parto se sitúa entre porcentajes que van desde el 6 hasta el 43%4,5.
El tipo de IU asociada al embarazo y al posparto es la IU de esfuerzo (IUE), en la que la pérdida de orina está causada por un esfuerzo físico que provoca un aumento de la presión abdominal1,4. Entre los signos y síntomas propios de esta dolencia encontramos: aumento de la frecuencia miccional, pérdida de orina ante un esfuerzo, dolor en el bajo vientre o descenso del SP6.
El diagnóstico clínico de la IU se basa en 2 apartados clave:
Anamnesis. En la que se presta especial atención a los antecedentes familiares y personales y a las características de la IU. Se medirá el grado de severidad mediante el test de Sandvick y la calidad de vida mediante un cuestionario. Además, se facilitará un diario miccional con el fin de controlar las características miccionales de la paciente7.
Exploración física. Incluye la exploración neurológica de la zona lumbosacra para valorar el tono muscular y los reflejos correspondientes. Ha de evaluarse si existe hipermovilidad uretral mediante el test del bastoncillo7 y la cantidad de orina perdida mediante el pad-test.
La primera pauta para un correcto tratamiento es la prevención y para ello lo fundamental es detectar a aquellas mujeres susceptibles de presentar IU. Se llevará a cabo una preparación al parto enfocada a prevenir lesiones pelviperineales:
Educación, información y concienciación de la embarazada con relación a su SP3.
Control de la función miccional mediante el diario miccional7.
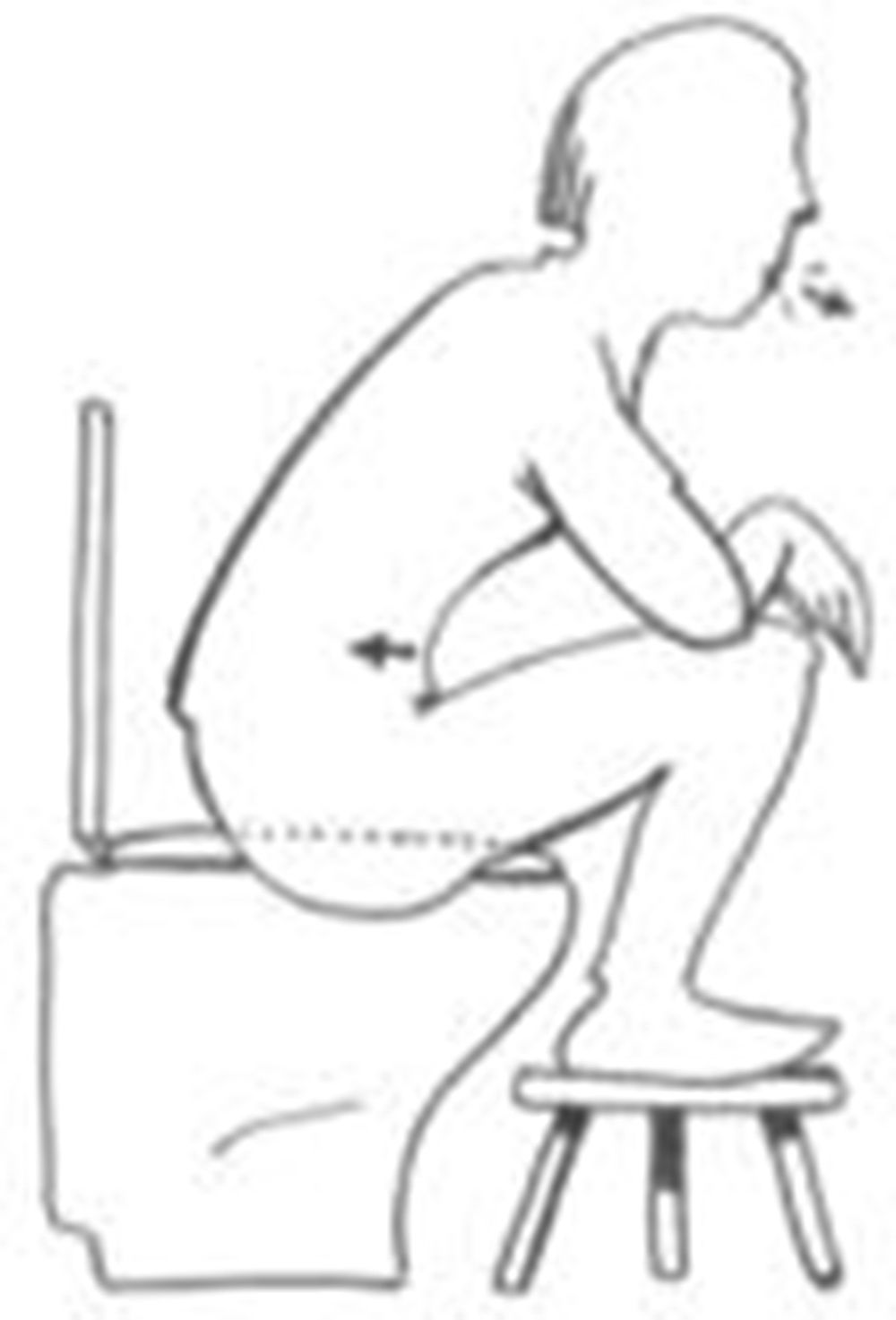
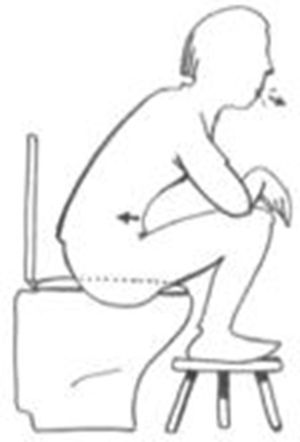
Realización correcta de los pujos y ergonomía en mujeres que sufran estreñimiento (fig. 2).
Figura 2.Posición ideal para realizar el pujo defecatorio3.
Aprendizaje de pujos fisiológicos y posturas facilitadoras para la fase de dilatación y expulsión3.
Masaje perineal. Para elastificar el SP y evitar la episiotomía.
Ejercicios de la musculatura del SP (EMSP). Centrados en el fortalecimiento y la mejora de la coordinación de la contracción de los músculos del SP. Encontramos diferentes métodos, pero en todos ellos ha de aplicarse un programa lo más supervisado por profesionales posible, ya que aumentará la efectividad.
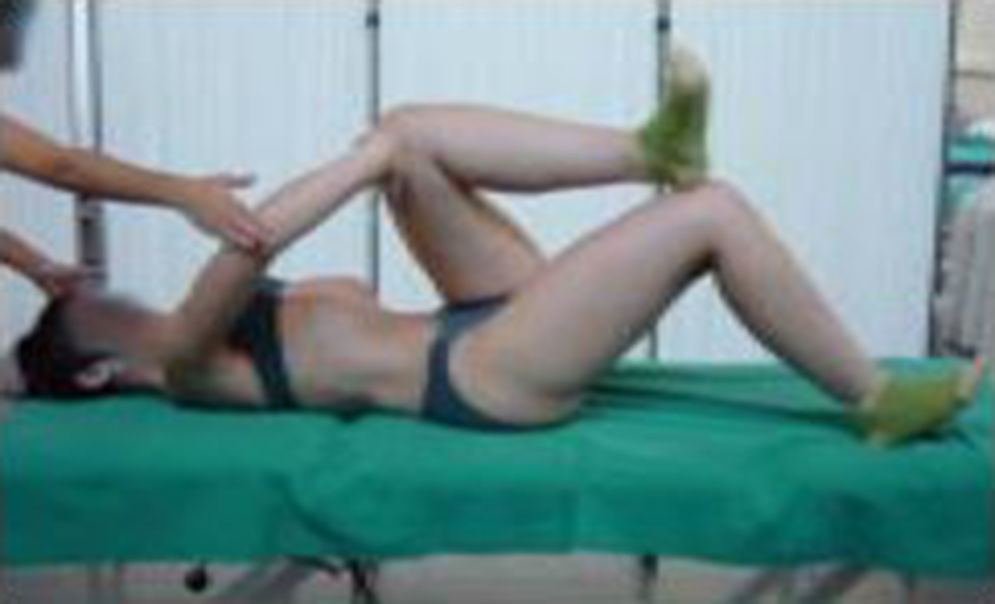
Ejercicios de Kegel: contracciones voluntarias del SP que se pueden realizar en distintas posiciones y en cualquier momento4,8. Gimnasia abdominal hipopresiva (GAH) o ejercicios de aspiración diafragmática (fig. 3).
Figura 3.Ejercicios de aspiración diafragmática3.
Ejercicios asistidos por biofeedback (BF): su sistema de biorretroalimentación provoca una motivación en la embarazada, al ver objetivado su esfuerzo3.
Una vez que la embarazada ha dado a luz, pasamos a la etapa del puerperio. Podemos encontrarnos 2 tipologías características:
- 1.
Mujeres continentes sin sintomatología de IU asociada. Aunque no presenten síntomas deberían incluirse en un programa de prevención. Se aconsejará el uso de bolas chinas o conos vaginales con el fin de restablecer la normalidad al tono de su SP.
- 2.
Mujeres que presentan otras enfermedades asociadas. Además de la prevención anterior, deberán realizar sesiones individuales de reeducación perineal.
La detección de estos grupos debería realizarse desde los equipos de atención primaria y la prevención debería incorporarse a los programas de salud de la mujer en el posparto; pero por desgracia es un servicio que, actualmente, no se ofrece en nuestro país.
Objetivos- 1.
Buscar la evidencia científica que hay, hasta la actualidad, sobre la fisioterapia como tratamiento para la incontinencia asociada al embarazo y al posparto.
- 2.
Abrir una línea que sirva como base para futuros trabajos enfocados a concienciar a la población sobre la eficacia de la fisioterapia como tratamiento para la IU de embarazo y posparto y fomentar su uso en el ámbito hospitalario como una parte más de la atención primaria.
Ante el desconocimiento actual tanto de la IU en sí como de su abordaje fisioterápico, nos proponemos realizar una búsqueda sistemática que aporte un conocimiento más amplio de esta dolencia y de su tratamiento. Este vacío de información parece justificarse por la ocultación de la enfermedad cuando esta se manifiesta, debido a miedos e inseguridades, además de por la falta de programas de prevención en atención primaria que ofrece el ámbito sanitario sobre ella en etapas claves como el embarazo. Por ello, queremos comprobar si realmente se pueden obtener beneficios al realizar un tratamiento fisioterápico en IU de embarazo y posparto y, una vez obtenidos los resultados, valorar si debe aumentarse la atención primaria en este sector. Además de dar a conocer lo común que es la dolencia en este periodo y, por tanto, quitar esos miedos e inseguridades que llevan a esconderla y agravarla.
La búsqueda de información necesaria para poder realizar esta revisión bibliográfica se ha obtenido de bases de datos de gran rigor científico como son Pubmed, La Biblioteca Cochrane Plus, SciELO y Google Académico. Para acotar los resultados y centrarnos solo en el verdadero objeto de interés, se fijaron una serie de criterios de inclusión y exclusión de artículos:
Criterios de inclusión: se incluían artículos en los que el tema a investigar fuese la IU en embarazadas o en el posparto y en los que esta fuese tratada mediante técnicas propias de fisioterapia obstétrica y ginecológica. Teniendo en cuenta que la IU típica del embarazo y posparto es la IUE, también se incluyeron artículos en los que el objeto de estudio fuese este tipo de IU.
Criterios de exclusión: se rechazaban artículos a los que no se tenía acceso completo de forma gratuita, aquellos que tenían más de 10 años de antigüedad, los que presentaban enfermedades asociadas a la IU y aquellos que hablaban de la IU pero no de su tratamiento fisioterápico. Este criterio de exclusión ha sido de gran ayuda ya que muchos de los artículos trataban sobre IU en la tercera edad o sobre su tratamiento quirúrgico o farmacológico.
En la tabla tabla 1 aparecen reflejados los resultados de la búsqueda según las palabras claves utilizadas y la base de datos empleada, así como los resultados totales, los acotados y los seleccionados.
Resultados de la búsqueda
| Resultados de la búsqueda | |||
|---|---|---|---|
| Base de datos/palabras clave | Resultados totales | Resultados acotados | Resultados seleccionados |
| Pubmed | |||
| «Physiotherapy pregnancy» | 2.241 | 129 | 1 |
| «Physiotherapy urinary incontinence» | 2.216 | 112 | 2 |
| «Pelvic floor muscle training urinary incontinence» | 692 | 63 | 4 |
| «Stress urinary incontinence physiotherapy» | 779 | 56 | 1 |
| Cochrane Library Plus | |||
| «Incontinencia urinaria mujeres» | 19 | - | 3 |
| «Incontinencia urinaria embarazo» | 4 | 2 | |
| «Fisioterapia incontinencia urinaria» | 2 | 0 | |
| SciELO | |||
| «Incontinencia urinaria» | 450 | 124 | 2 |
| «Incontinencia urinaria embarazo» | 3 | 2 | 0 |
| «Incontinencia urinaria posparto» | 4 | 4 | 0 |
| «Incontinencia urinaria fisioterapia» | 13 | 6 | 1 |
| Google Académico | |||
| «Incontinencia urinaria embarazo» | 1.680 | 1.050 | 2 |
| «Incontinencia urinaria posparto» | 583 | 373 | 0 |
| «Incontinencia urinaria esfuerzo tratamiento fisioterapia» | 880 | 788 | 1 |
| «Incontinencia urinaria gimnasia abdominal hipopresiva» | 53 | 43 | 1 |
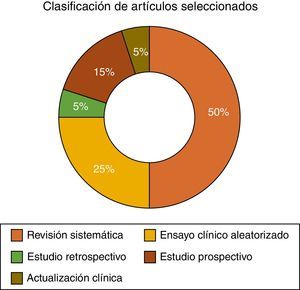
La decisión para la selección de los artículos se ha realizado mediante la información que aporta el título, aplicando los criterios de inclusión y exclusión. Tras la primera selección, se procedía a la lectura del resumen, ya que este aporta una idea general del artículo en sí, y, a partir de este, se seleccionaban los artículos finales que se incluirían en la realización de esta revisión. Cabe señalar que el tipo de artículo más abundante en los últimos años es la revisión sistemática, mientras que los ensayos clínicos, al menos de este tema en concreto, escasean.
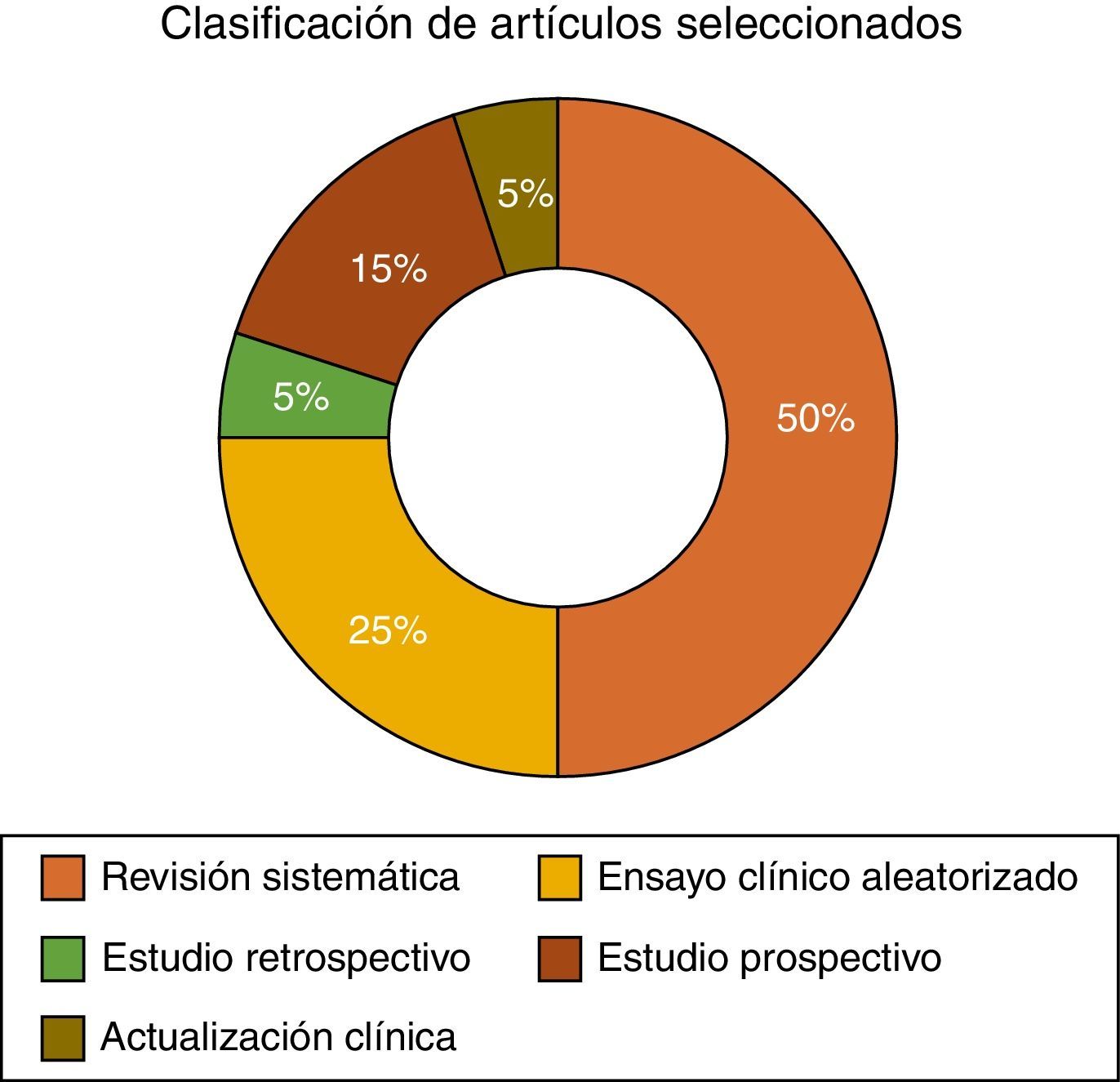
Finalmente fueron seleccionados 20 artículos, de los cuales contamos con: 10 revisiones sistemáticas, 5 ensayos clínicos aleatorizados, 3 estudios prospectivos, un estudio retrospectivo y una actualización clínica (fig. 4). Esta revisión fue realizada entre los meses de febrero y julio de 2014.
ResultadosEn las tablas 2-4 podemos encontrar un resumen de los artículos seleccionados, clasificados según la técnica de tratamiento utilizada en cada uno de ellos.
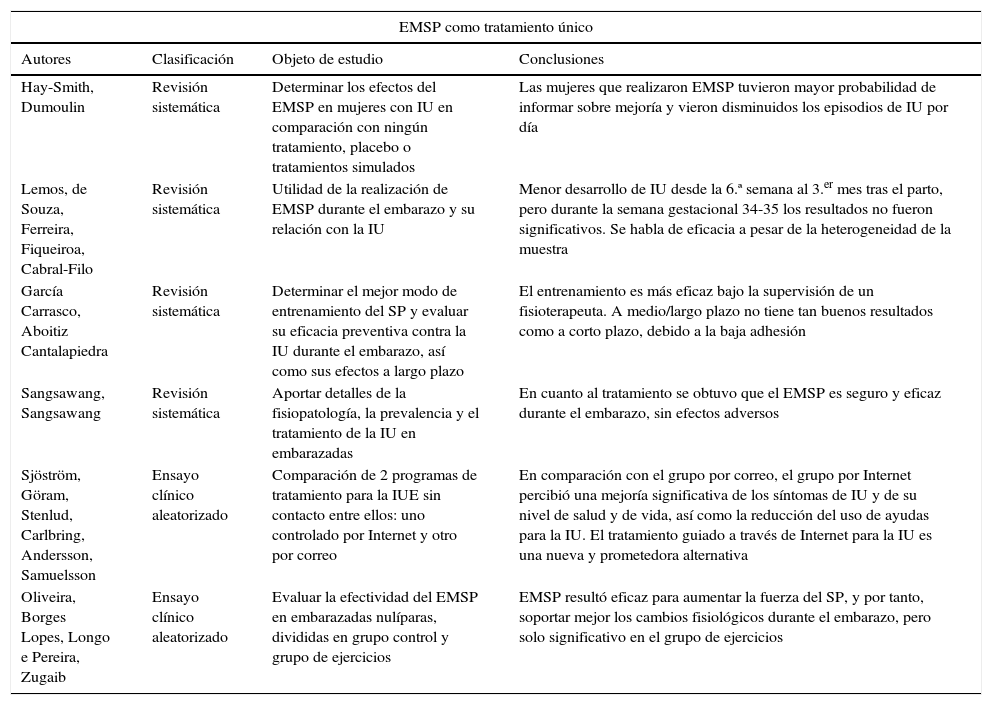
Estudios que basan su tratamiento únicamente en el EMSP
| EMSP como tratamiento único | |||
|---|---|---|---|
| Autores | Clasificación | Objeto de estudio | Conclusiones |
| Hay-Smith, Dumoulin | Revisión sistemática | Determinar los efectos del EMSP en mujeres con IU en comparación con ningún tratamiento, placebo o tratamientos simulados | Las mujeres que realizaron EMSP tuvieron mayor probabilidad de informar sobre mejoría y vieron disminuidos los episodios de IU por día |
| Lemos, de Souza, Ferreira, Fiqueiroa, Cabral-Filo | Revisión sistemática | Utilidad de la realización de EMSP durante el embarazo y su relación con la IU | Menor desarrollo de IU desde la 6.ª semana al 3.er mes tras el parto, pero durante la semana gestacional 34-35 los resultados no fueron significativos. Se habla de eficacia a pesar de la heterogeneidad de la muestra |
| García Carrasco, Aboitiz Cantalapiedra | Revisión sistemática | Determinar el mejor modo de entrenamiento del SP y evaluar su eficacia preventiva contra la IU durante el embarazo, así como sus efectos a largo plazo | El entrenamiento es más eficaz bajo la supervisión de un fisioterapeuta. A medio/largo plazo no tiene tan buenos resultados como a corto plazo, debido a la baja adhesión |
| Sangsawang, Sangsawang | Revisión sistemática | Aportar detalles de la fisiopatología, la prevalencia y el tratamiento de la IU en embarazadas | En cuanto al tratamiento se obtuvo que el EMSP es seguro y eficaz durante el embarazo, sin efectos adversos |
| Sjöström, Göram, Stenlud, Carlbring, Andersson, Samuelsson | Ensayo clínico aleatorizado | Comparación de 2 programas de tratamiento para la IUE sin contacto entre ellos: uno controlado por Internet y otro por correo | En comparación con el grupo por correo, el grupo por Internet percibió una mejoría significativa de los síntomas de IU y de su nivel de salud y de vida, así como la reducción del uso de ayudas para la IU. El tratamiento guiado a través de Internet para la IU es una nueva y prometedora alternativa |
| Oliveira, Borges Lopes, Longo e Pereira, Zugaib | Ensayo clínico aleatorizado | Evaluar la efectividad del EMSP en embarazadas nulíparas, divididas en grupo control y grupo de ejercicios | EMSP resultó eficaz para aumentar la fuerza del SP, y por tanto, soportar mejor los cambios fisiológicos durante el embarazo, pero solo significativo en el grupo de ejercicios |
EMSP: entrenamiento muscular del suelo pélvico; IU: incontinencia urinaria; IUE: incontinencia urinaria de esfuerzo; SP: suelo pélvico.
Estudios que basan su tratamiento en la combinación del EMSP con otra técnica
| EMSP combinado con otra técnica | |||
|---|---|---|---|
| Autores | Clasificación | Objeto de estudio | Conclusiones |
| Amóstegui y Azcúe, Ferri Morales, Lillo de la Quintana, Serra Llosa | Revisión sistemática | Analizar, desde un punto de vista fisioterápico, las causas por las que se producen las lesiones del SP en el embarazo, parto y posparto y proponer estrategias de prevención | El tratamiento de la IU mediante técnicas de reeducación perineales debería aconsejarse a todas aquellas mujeres que presentasen signos de debilidad en el SP o de IU. Además habría que incluir un programa de EMSP y GAH en atención primaria, dirigido al posparto y supervisado por un fisioterapeuta experto |
| Ribeiro | Revisión sistemática | Demostrar la eficacia de la reeducación postural global como una alternativa novedosa de tratamiento para la IUE | Estudio de 3 casos de IU afirma que la corrección postural del complejo lumbopélvico-femoral combinado con EMSP, disminuye la sintomatología de la IU y aumenta la fuerza de la musculatura del SP. Son necesarios más estudios sobre este tema, ya que es algo muy novedoso y que, en principio, parece efectivo |
| Herderschee, Hay-Smith, Herbison, Roovers, Heinmean | Revisión sistemática | Determinar si el feedback (retroalimentación) o el BF añaden algún beneficio al EMSP realizado en mujeres con IU | La retroalimentación y el BF pueden proporcionar efectos beneficiosos junto con el EMSP en el tratamiento de la IU, pero con el BF hay más probabilidades de informar sobre la resolución de la IU, lo que puede ser debido a la necesaria supervisión por parte de un profesional |
| Pérez González, Pérez Pinedo, Palau Pascual, Solé Ripoll, Puig Clota, Espuña Pons | Estudio prospectivo | Evaluar el resultado de un programa de reeducación de la musculatura del SP en mujeres con IUE basado en: EMSP, BF y electroterapia | Al finalizar el tratamiento mejoría de síntomas y de la calidad de vida en el 73%. Un 19% afirmaba no tener IUE y solo un 8% seguía igual |
| Fani Fitz, Magalhaes Resende, Stüpp, Fonseca Costa, Ferreira Sartori, Batista Catello Girao, Aquino Castro | Estudio piloto prospectivo, aleatorizado y controlado | Verificar el efecto de la combinación de BF con EMSP para el tratamiento de la IUE | Únicamente en el grupo BF se observó una mejoría significativa de la funcionalidad del SP, una reducción de los síntomas y una mejora de la calidad de vida |
| Imamura, Jenkinson, Wallace, Buckley, Vale, Pickard | Actualización clínica | Metaanálisis de protocolos de tratamiento para la IUE, en busca del más efectivo | El resultado fue la combinación de EMSP con BF, bajo supervisión, como mejor tratamiento para la resolución de la IU. Aunque se requieren estudios con mayor muestra y de mayor duración para evaluar si los resultados persisten a largo plazo |
| Coscarón Molano | Revisión sistemática | Mostrar la evidencia de la GAH en la reeducación perineal, comparando su eficacia con el EMSP | Con la GAH se produce una mayor activación del transverso del abdomen que con el EMSP y efectos en la estática postural; pero con la combinación de ambas mejora la contracción global del SP. Son necesarios más estudios que evalúen la eficacia de la GAH de manera aislada |
| Robledo García | Ensayo clínico aleatorizado | Evaluar el beneficio de un protocolo de fisioterapia para la IUE aplicado durante el embarazo. | No se demostró mejoría en la severidad de la IU. Se trata de un estudio con muchas limitaciones, como una mínima intervención de los profesionales sanitarios. |
| Amélia Miquelutti, Guilherme Cecatti, Yolanda Makuch | Ensayo clínico aleatorizado | Evaluar la efectividad de un programa de preparación al parto para minimizar el dolor lumbopélvico, la IU y aumentar la actividad física durante la etapa del embarazo. División de la muestra en grupo control y grupo de preparación al parto. Este último realizaba ejercicio físico y EMSP bajo supervisión, mientras que el control seguía el cuidado prenatal básico | Disminución significativa del riesgo de IU en el grupo de preparación al parto. No se encontraron diferencias en cuanto al dolor lumbopélvico, ansiedad, duración del parto y peso y vitalidad del bebé |
| Romero Morante, Jiménez Reguera | Estudio retrospectivo | Facilitar medidas preventivas y terapéuticas para las posibles alteraciones del embarazo, parto y posparto | La práctica regular de ejercicio físico, los estiramientos, la masoterapia, electroterapia, hidroterapia, termoterapia y fisioterapia respiratoria resultan beneficiosas para las complicaciones durante el embarazo, parto y posparto |
BF: biofeedback (biorretroalimentación); EMSP: entrenamiento muscular del suelo pélvico; GAH: gimnasia abdominal hipopresiva; IU: incontinencia urinaria; IUE: incontinencia urinaria de esfuerzo; SP: suelo pélvico.
Otras técnicas de tratamiento para la IU
| Otras técnicas de tratamiento | |||
|---|---|---|---|
| Autores | Clasificación | Objeto de estudio | Conclusiones |
| Milhem Haddad, Muniz Ribeiro, Marques Bernando, Simoes Abrao, Chada Baracat | Estudio prospectivo | Evaluación de la terapia de los conos vaginales en fase activa y pasiva, en mujeres con IUE | El uso de conos vaginales de forma pasiva, como ya se ha demostrado en otros estudios, es efectivo. Lo que añade este estudio es la eficacia, aún mayor, cuando el uso de los conos se hace de manera activa, es decir, con contracción voluntaria del SP |
| Herbison, Dean | Revisión sistemática | Evaluar los efectos de los conos vaginales para el tratamiento de mujeres con IU, comparándolos con otras técnicas de tratamiento | Esta revisión aporta pruebas a favor de que los conos vaginales son mejores que ningún tratamiento activo en IUE, a pesar de que puede ser igualmente efectivo el EMSP. Es una conclusión provisional hasta que se realicen estudios con una muestra mayor |
| Schreiner, Guimaraes dos Santos, Borba Anton de Souza, Campani Nygaard, Gomes da Silva Filho | Revisión sistemática | Determinar los efectos de la electroestimulación en mujeres con síntomas de IU. Fueron seleccionados 30 ensayos, la mayoría de ellos incluían electroestimulación intravaginal | Los resultados fueron positivos para la IUU, pero insignificantes para la IUE y la IUM |
| Fernandes Diniz Santos, Oliveira, Diniz Zanetti Martins Arruda, Ferreira Sartori, Batista Castello et al. | Ensayo clínico aleatorizado | Comparar los efectos de la electroestimulación del SP con la terapia de conos vaginales en mujeres con IUE. Evaluación de 2 grupos de tratamiento | Tras 4 meses hubo una mejoría de la calidad de vida y una disminución significativa en el pad-test y en las fugas, en ambos grupos. La electroestimulación y los conos vaginales son eficaces en el tratamiento de las mujeres con IUE. Aunque son necesarios más estudios para realizar un seguimiento a largo plazo con el fin de saber la duración de esa eficacia |
EMSP: entrenamiento muscular del suelo pélvico; IU: incontinencia urinaria; IUE: incontinencia urinaria de esfuerzo; IUM: incontinencia urinaria mixta; IUU: incontinencia urinaria de urgencia; SP: suelo pélvico.
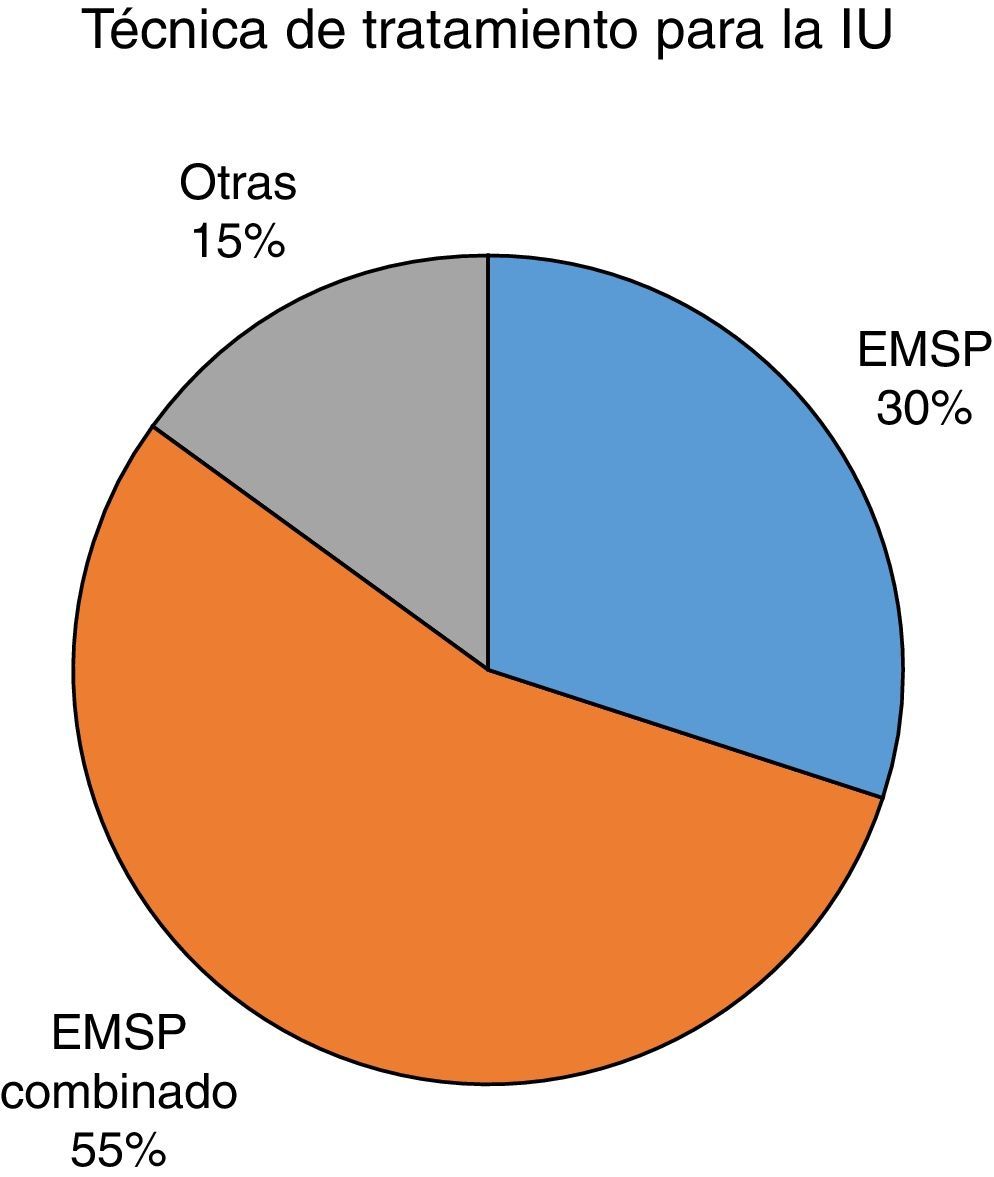
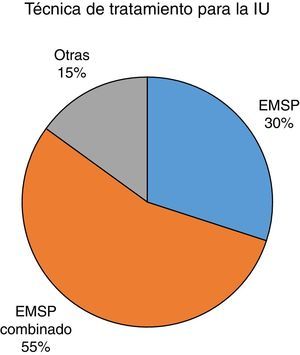
La figura 5 muestra los porcentajes totales sobre las técnicas de tratamiento utilizadas en los artículos seleccionados. Se han dividido en: EMSP como tratamiento único de la IU, EMSP combinado con otra técnica, como BF, y otras técnicas.
Como podemos observar, más de la mitad de los estudios seleccionados basan el tratamiento de la IU en la combinación del EMSP con otra técnica, el BF en la mayoría de los casos. Son menos los estudios que utilizan únicamente el EMSP como tratamiento, quedando en último lugar otras técnicas como electroestimulación, conos vaginales o reeducación postural.
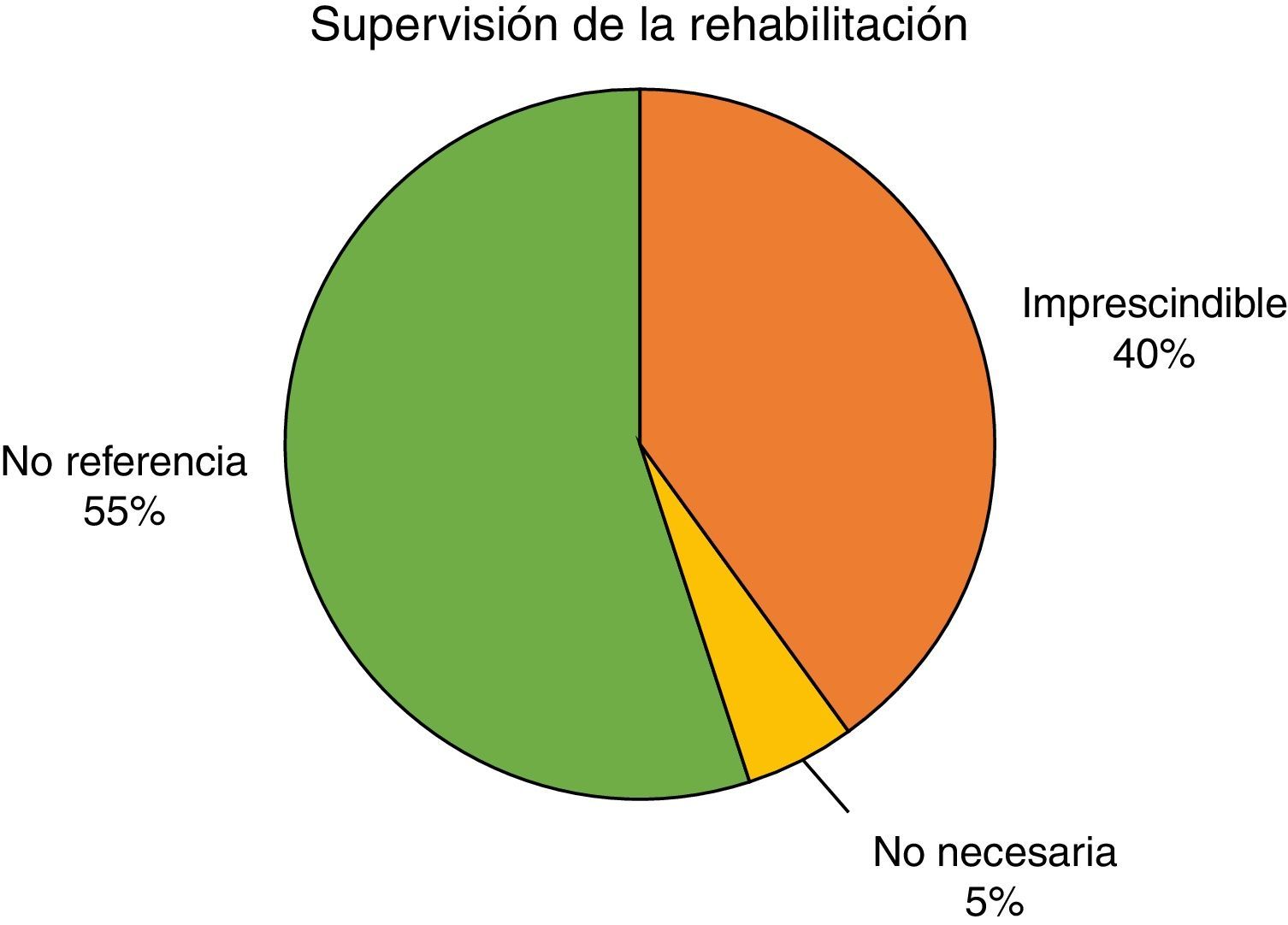
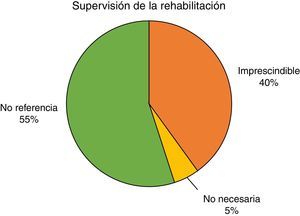
La figura 6 refleja el porcentaje de estudios que, tras los resultados obtenidos en estos, consideran imprescindible la supervisión directa, por parte de un fisioterapeuta experto, del programa de rehabilitación del SP como tratamiento para la IU, frente a aquellos que afirman que no es necesaria o aquellos que no hacen referencia directa a este aspecto.
Como podemos observar, más de la mitad de los autores de los estudios seleccionados no hacen referencia a un aspecto tan importante como es la supervisión del programa de rehabilitación para la IU. Apenas el 40% afirma que es imprescindible y, tan solo un 5%, un solo artículo, afirma que no es necesaria la supervisión en este tipo de tratamientos.
DiscusiónEntrenamiento de la Musculatura del Suelo Pélvico como tratamiento único de la incontinencia urinariaSe han encontrado 6 artículos que estudian el EMSP como prevención o tratamiento de la IUE de embarazo y posparto, aportando diferentes resultados sobre su efectividad.
Lemos et al., Oliveira et al. y Sangsawang et al. aportan datos que confirman la efectividad de este tratamiento, pero en momentos diferentes9,10,11. Lemos et al., por su parte, empiezan el tratamiento en la semana 20 de gestación, observando mejorías en la calidad de vida y la fuerza muscular del SP a la 6.ª semana del parto y al 3.er mes, sin mejorías significativas durante las semanas 35 y 36 de gestación9. Sin embargo, Sangsawang et al., comenzando el EMSP en el mismo periodo, observan mejorías significativas a la semana 36, las cuales se alargan hasta el 6.° mes tras el parto. Además, estos últimos abogan por el EMSP como mejor técnica para el tratamiento conservador de la IU por ser un método no invasivo y carecer de efectos adversos10. Oliveira et al. coinciden con Sangsawang et al., comprobando mejorías significativas en la semana 36 de gestación, habiendo empezado el tratamiento en la semana 20. Estos realizan el entrenamiento con una importante mejoría: medición de la fuerza muscular del SP mediante perinómetro con BF, lo que parece ser clave frente a la medición sin BF11.
Hay ciertas discrepancias entre Hay Smith et al. y García Carrasco et al. sobre el grado de efectividad del EMSP4,12. En el estudio realizado por Hay Smith et al. se aportan elevadas cifras de curación, así como de aumento de la calidad de vida y la fuerza muscular del SP y disminuciones de los episodios de IU4. Por el contrario, García Carrasco et al. obtienen resultados contradictorios, por lo que no afirman que el EMSP sea efectivo como tratamiento preventivo de la IU, pero sí afirman que previene la episiotomía, factor de riesgo principal de la IU12. Tanto Hay Smith et al. como García Carrasco et al. carecen de datos sobre los efectos a largo plazo e informan de la baja cifra de adhesión a los tratamientos.
Un total de 3 de los 6 artículos que tienen como tratamiento único el EMSP para la IU insisten en la importancia de la supervisión por parte de un fisioterapeuta para que el tratamiento sea efectivo9,11,12. Sin embargo, Sjöström et al. afirman que no es necesaria la supervisión de un profesional en la realización del programa de EMSP, basándose en su exitoso programa de tratamiento a través de Internet13.
Entrenamiento de la Musculatura del Suelo Pélvicocombinado con otra técnicaAmóstegui y Azcúe et al. realizan una propuesta sobre un programa de tratamiento para la IU de posparto, que debería incluirse en atención primaria, el cual consta de la combinación de GAH y EMSP3, protocolo apoyado por Coscarón Molano. Este demuestra que la combinación de estas 2 técnicas favorece el aumento de la coordinación de contracción de la musculatura del SP. Además afirma que la GAH aporta beneficios en la estática postural14.
Han sido muchos los estudios que abogan por el tratamiento de la IU mediante la combinación de BF y EMSP. Herderschee et al., Fani Fitz et al. junto con Imamura et al., confirman la mayor probabilidad de informar sobre curación en aquellas mujeres que han combinado el EMSP con BF o con sistema de retroalimentación verbal15–17. Fani Fitz et al. hablan de beneficios en cuanto a la calidad de vida, sintomatología y funcionalidad del SP16. Imamura et al. afirman que, para que esos beneficios sean demostrables, el programa de tratamiento ha de durar 3 meses como mínimo17. Herderschee et al., por su parte, dudan sobre si los beneficios obtenidos son gracias a la combinación de las técnicas en sí o al contacto continuo con el profesional sanitario, imprescindible en este tipo de tratamiento15. Un cuarto estudio, el de Pérez González et al., suma a la combinación la electroterapia, obteniendo una porcentaje del 19% de curación, aunque con el abandono de un tercio de las participantes18.
A diferencia de Herderschee et al.15, Robledo García no tiene ninguna duda sobre si la efectividad del tratamiento reside, en gran medida, en la supervisión de un profesional sanitario. Esta afirma que solo se encuentra mejoría significativa en aquellos estudios en los que se incluye supervisión19.
Ribeiro, Amélia Miqueluttti et al. y Romero Morante et al. aportan en sus estudios beneficios para la IU y tratan el tema del dolor lumbopélvico, muy común en embarazadas20–22. Ribeiro lo hace de una forma novedosa, mediante la reeducación postural global lumbopélvico-femoral, gracias a la que consigue disminuir las pérdidas, la sensación de incomodidad y el dolor lumbopélvico. Sin embargo, Amélia Miqueluttti et al., mediante la combinación de EMSP y ejercicio físico, no consiguen disminuir el dolor, ni tampoco la duración del parto o la ansiedad. Aunque sí informan sobre la disminución del riesgo de sufrir IU y afirman la carencia de efectos adversos21. Por último, Romero Morante et al. demuestran la efectividad de la fisioterapia, en todos sus ámbitos (electroterapia, hidroterapia, masoterapia, EMSP, etc.), para combatir el dolor lumbopélvico, la IU y las distensiones del SP causadas por el embarazo y el parto22.
Otras técnicas de tratamiento para la incontinencia urinariaEn la búsqueda realizada, se han encontrado 4 artículos que trataban la IU de una forma diferente a la típica con el fin de aportar tratamientos novedosos a esta dolencia.
Milhem Haddad et al., Herbison et al. y Fernandes Diniz et al. apoyan el tratamiento de la IU mediante los conos vaginales, aunque con diferentes metodologías23–25. Por su parte, Milhem Haddad et al. hablan de efectividad significativa cuando este tratamiento es realizado de forma activa, es decir, acompañado de una contracción del SP23. Coincidiendo con Milhem Haddad et al., Herbison et al. apoyan los conos vaginales como mejor tratamiento, siempre y cuando este sea activo. Aunque afirman que no hay diferencias significativas con la efectividad del EMSP24. Fernandes Diniz et al., por su parte, coinciden en la efectividad de los conos vaginales pero sumados a la electroestimulación, la cual, tras 4 meses de tratamiento aumenta la calidad de vida y disminuye la sintomatología de la IU. Aunque se desconocen los efectos a largo plazo de esta combinación25.
A partir de este último estudio, Schreiner et al. confirman que la electroestimulación aislada como tratamiento de la IUE no es significativamente eficaz de forma aislada, sí lo es en la IUU y la IUM26.
Así, podemos concluir que la fisioterapia obstétrica es un método de prevención o tratamiento efectivo en la IU de embarazo y posparto. Mediante la combinación de diferentes técnicas, como el hecho de añadir BF al entrenamiento de la musculatura del SP, se consigue un aumento de la efectividad del tratamiento. Cierto es que hay otras técnicas que no tiene un efecto directo sobre la incontinencia en sí, como el masaje perineal, pero sí sobre la episiotomía, factor de riesgo principal para esta dolencia. Por ello, deben incluirse protocolos de prevención en atención primaria, enfocados a esta dolencia, en los que se garantice la supervisión de un fisioterapeuta obstétrico. Hay poca información sobre la permanencia de la efectividad a largo plazo, por lo que son necesarios más estudios con este objetivo.
Conflicto de interesesNo hay ningún conflicto de intereses.