A pesar de su baja incidencia, el abdomen agudo no obstétrico en el embarazo posee una gran relevancia en la práctica médica, pues sus consecuencias son graves sin un diagnóstico y tratamiento oportunos. El objetivo de este estudio es determinar sus características en nuestra población, así como su impacto en el pronóstico materno-fetal. Se analizaron expedientes de pacientes embarazadas entre enero de 2009 y septiembre de 2013 en un hospital de segundo nivel en Nuevo León (México): se encontraron 113 casos con criterios de inclusión, tras lo cual se seleccionaron 113 expedientes de embarazos sanos de acuerdo con las características demográficas como grupo control. Se encontró una incidencia de abdomen agudo no obstétrico del 0,3%; en el segundo trimestre fue más común su presentación (49,6%). Las principales etiologías fueron apendicitis aguda (39,8%), enfermedad biliar complicada (28,3%) y enfermedad biliar no complicada (25,7%). Recibieron manejo médico el 51,3% de los casos, mientras que el 48,7% requirió intervención quirúrgica. Se observó un mayor riesgo de padecer alguna complicación obstétrica con una razón de momios de 1,9 (IC: 1,04–3,8; p<0,3) en comparación con el grupo control. Sin embargo, no se observó diferencia significativa en el pronóstico materno-fetal. Los resultados obtenidos pueden explicarse, en parte, por una oportuna y adecuada respuesta del equipo médico y personal del centro hospitalario. Por otro lado, si en estudios de tamaño muestral mayor se documentara un impacto negativo en el desenlace del embarazo, pudiera justificarse la divulgación o implementación de guías diagnósticas y terapéuticas dirigidas a esta dolencia.
Nonobstetric acute abdomen accounts for only a small percentage of non-obstetric surgeries carried out during pregnancy. However, its consequences for both mother and child can be severe without proper diagnosis and treatment. The aim of this study was to determine the characteristics of non-obstetric acute abdomen in our population, and its effects on pregnancy outcomes.
The medical records of pregnant women attending a secondary care hospital in Nuevo Leon, Mexico, between January 2009 and September 2013 were analyzed. A total of 113 files matched the inclusion criteria. The clinical files of 113 healthy pregnant women were matched as a control group.
A total incidence of 0.3% was calculated, with the highest incidence of non-obstetric acute abdomen in the second trimester (29.6%). The most common aetiologies were acute appendicitis (39.8%), complicated biliary disease (28.3%) and non-complicated biliary disease (25.7%). Medical treatment was given to 51.3% of the patients, with the remaining 48.7% requiring surgical intervention. The risk of developing obstetric adverse events was greater in the acute abdomen group than in the control group, with a 1.9 odds ratio. (CI: 1.04-3.8; p < 0.3). However, no significant difference was found in pregnancy outcomes. This result can be explained in part by an effective response from the medical team and hospital personnel. Nevertheless, if future studies with a larger sample population observe a negative impact on pregnancy outcomes, the implementation of highly effective diagnostic and therapeutic measures for non-obstetric acute abdomen during pregnancy could be warranted.
La evaluación, abordaje y cuidado de las pacientes embarazadas son una parte esencial en la práctica médica. A pesar de su baja incidencia (0,2-1%)1, el abdomen agudo no obstétrico durante el embarazo ha sido y continúa representando un reto tanto diagnóstico como terapéutico para los médicos involucrados en su manejo, debido a las presentaciones atípicas de dolor abdominal como consecuencia de los cambios fisiológicos del embarazo2.
Dentro de las causas que ocasionan el abdomen agudo no obstétrico en el embarazo se encuentra la apendicitis aguda, que es la causa más común, con una incidencia aproximada de uno de cada 1.500 embarazos3–7,10, con una mayor prevalencia en el segundo trimestre8,9,30. El embarazo no confiere un aumento en la incidencia de presentación de apendicitis con relación a las pacientes no embarazadas6,10,11,30, contrario a lo que sucede con la incidencia de rotura del apéndice cecal, que es superior (4-19%)6,12,30. La rotura del apéndice cecal aumenta las tasas de morbimortalidad fetal hasta en un 20-35% en comparación con las apendicitis no complicadas, con 0-1,5%13. La colecistitis es la segunda condición quirúrgica más común durante el embarazo, con una mayor prevalencia en pacientes no embarazadas14,15. Otras causas menos frecuentes son la pancreatitis aguda y la enfermedad ovárica, entre otras causas excepcionales.
El objetivo de este estudio es determinar las características del abdomen agudo no obstétrico durante el embarazo en nuestra población, así como su impacto en el pronóstico materno-fetal.
Material y métodoSe analizaron de forma retrospectiva los expedientes clínicos de aquellas pacientes embarazadas con diagnóstico de abdomen agudo de origen no obstétrico en el Hospital Metropolitano Dr. Bernardo Sepúlveda en Monterrey (Nuevo León, México), en el periodo comprendido entre enero de 2009 y septiembre de 2013, determinando las características sociodemográficas y clínicas relevantes de la población y la presencia o ausencia de complicaciones posteriores.
Se consideró como definición de abdomen agudo el dolor abdominal súbito, espontáneo, grave y no traumático de menos de 24 h de duración16. Encontramos así 113 expedientes clínicos con criterios de inclusión, tras lo cual se seleccionaron 113 expedientes clínicos de pacientes embarazadas sin diagnóstico de abdomen agudo, ajustados de acuerdo con la edad, número de gestas, cesáreas, partos y abortos de aquellos que sí lo presentaron.
Para el análisis estadístico se utilizó el programa SPSS versión 22 (Chicago, IL, EE. UU.). Se analizaron las variables utilizando las pruebas de chi cuadrado y t de Student según fuera el caso. Se consideró como significativa una p<0,05.
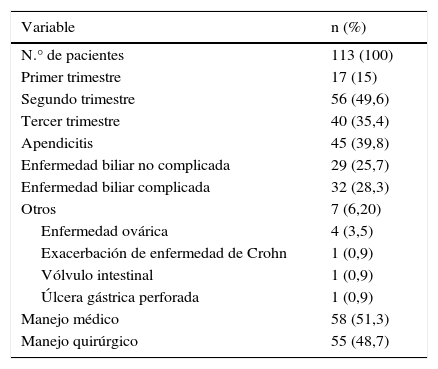
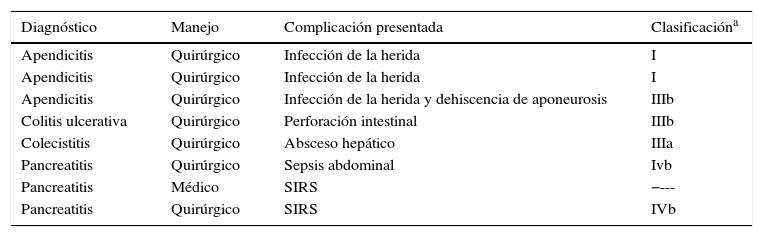
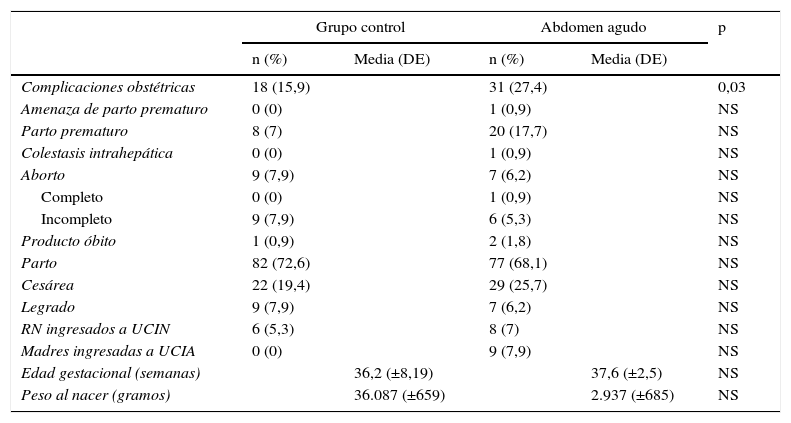
ResultadosSe encontró una incidencia de abdomen agudo de origen no obstétrico de 0,3%, con 113 casos de un total de 37.757 embarazos atendidos en el periodo de tiempo analizado, así como un mayor riesgo de complicación obstétrica con una razón de momios de 1,9 (IC: 1,04–3,8; p<0,3) en comparación con el grupo control. El trimestre de presentación del cuadro de abdomen agudo, su etiología y el manejo que se proporcionó (médico o quirúrgico) se muestran en la tabla 1. Las complicaciones no obstétricas derivadas del cuadro de abdomen agudo se reflejan en la tabla 2. La tabla 3 presenta la incidencia de complicaciones obstétricas, así como la vía de desembarazo, los ingresos a la Unidad de Cuidados Intensivos del Adulto (UCIA) y a la Unidad de Cuidados Intensivos Neonatales (UCIN) suscitados y la edad gestacional y peso al nacer de ambos grupos.
Etiología y manejo del abdomen agudo no obstétrico en el embarazo
| Variable | n (%) |
|---|---|
| N.° de pacientes | 113 (100) |
| Primer trimestre | 17 (15) |
| Segundo trimestre | 56 (49,6) |
| Tercer trimestre | 40 (35,4) |
| Apendicitis | 45 (39,8) |
| Enfermedad biliar no complicada | 29 (25,7) |
| Enfermedad biliar complicada | 32 (28,3) |
| Otros | 7 (6,20) |
| Enfermedad ovárica | 4 (3,5) |
| Exacerbación de enfermedad de Crohn | 1 (0,9) |
| Vólvulo intestinal | 1 (0,9) |
| Úlcera gástrica perforada | 1 (0,9) |
| Manejo médico | 58 (51,3) |
| Manejo quirúrgico | 55 (48,7) |
Complicaciones no obstétricas de abdomen agudo no obstétrico en el embarazo
| Diagnóstico | Manejo | Complicación presentada | Clasificacióna |
|---|---|---|---|
| Apendicitis | Quirúrgico | Infección de la herida | I |
| Apendicitis | Quirúrgico | Infección de la herida | I |
| Apendicitis | Quirúrgico | Infección de la herida y dehiscencia de aponeurosis | IIIb |
| Colitis ulcerativa | Quirúrgico | Perforación intestinal | IIIb |
| Colecistitis | Quirúrgico | Absceso hepático | IIIa |
| Pancreatitis | Quirúrgico | Sepsis abdominal | Ivb |
| Pancreatitis | Médico | SIRS | −--- |
| Pancreatitis | Quirúrgico | SIRS | IVb |
Evolución del embarazo
| Grupo control | Abdomen agudo | p | |||
|---|---|---|---|---|---|
| n (%) | Media (DE) | n (%) | Media (DE) | ||
| Complicaciones obstétricas | 18 (15,9) | 31 (27,4) | 0,03 | ||
| Amenaza de parto prematuro | 0 (0) | 1 (0,9) | NS | ||
| Parto prematuro | 8 (7) | 20 (17,7) | NS | ||
| Colestasis intrahepática | 0 (0) | 1 (0,9) | NS | ||
| Aborto | 9 (7,9) | 7 (6,2) | NS | ||
| Completo | 0 (0) | 1 (0,9) | NS | ||
| Incompleto | 9 (7,9) | 6 (5,3) | NS | ||
| Producto óbito | 1 (0,9) | 2 (1,8) | NS | ||
| Parto | 82 (72,6) | 77 (68,1) | NS | ||
| Cesárea | 22 (19,4) | 29 (25,7) | NS | ||
| Legrado | 9 (7,9) | 7 (6,2) | NS | ||
| RN ingresados a UCIN | 6 (5,3) | 8 (7) | NS | ||
| Madres ingresadas a UCIA | 0 (0) | 9 (7,9) | NS | ||
| Edad gestacional (semanas) | 36,2 (±8,19) | 37,6 (±2,5) | NS | ||
| Peso al nacer (gramos) | 36.087 (±659) | 2.937 (±685) | NS | ||
DE: desviación estándar; UCIA: Unidad de Cuidados Intensivos del Adulto; UCIN: Unidad de Cuidados Intensivos Neonatales.
La incidencia de abdomen agudo no obstétrico durante el embarazo encontrada en este estudio así como la distribución de sus principales etiologías coinciden con lo reportado en la estadística internacional17. De acuerdo con Abbasi et al., aquellas mujeres embarazadas con apendicitis aguda tienen un riesgo 2,68 veces mayor de presentar parto prematuro, así como un riesgo incrementado de desprendimiento de placenta. Esta diferencia no se determinó en el presente estudio de manera estadísticamente significativa.
La literatura reporta una mayor incidencia de pancreatitis aguda en el embarazo en el tercer trimestre18–20, que aumenta con la edad gestacional, mas no así la gravedad del cuadro20. Ducame et al. consideran que la pancreatitis aguda durante el embarazo representa un alto riesgo de mortalidad materno-fetal; las principales complicaciones derivadas son la amenaza de parto pretérmino, el parto pretérmino y la muerte fetal in utero. Sin embargo, otros autores lo determinan como un cuadro con frecuencia leve, autolimitado y de manejo médico, con buen pronóstico en general18,21. En el presente estudio, del total de casos de pancreatitis aguda observados, el 13,7% desarrolló alguna complicación obstétrica y solo 2 de ellos (6,8%) requirieron ingreso a UCIN.
La torsión anexial es una condición poco frecuente en el embarazo, con una incidencia de uno en 4.72522,23, con buen pronóstico para el producto24–28. En el presente estudio se observaron 2 casos de torsión anexial en el embarazo (uno en 17.730) en el primer y tercer trimestres, que presentaron como desenlace un aborto y un parto prematuro, respectivamente.
Se presentaron en nuestro estudio 2 casos de enfermedad intestinal (vólvulo intestinal en paciente con colitis ulcerativa subyacente y exacerbación de enfermedad de Crohn). La incidencia de eventos adversos relacionados con enfermedad inflamatoria intestinal varía en la literatura29, sin embargo, se ha determinado un mayor riesgo de enfermedad activa en el embarazo si esta se encontraba activa al inicio, comparado con aquellas en remisión al momento de la concepción29. De acuerdo con Aytac et al., la cirugía por complicaciones de colitis ulcerativa en el embarazo se puede practicar de manera segura de ser necesaria, bajo el cuidado de un equipo multidisciplinario que incluya gastroenterólogos, ginecólogos obstetras y cirujanos colorrectales31.
Respecto al manejo del abdomen agudo de origen no obstétrico en el embarazo, la literatura hace énfasis en ciertas recomendaciones y protocolos diagnósticos y terapéuticos32–34. Entre los más relevantes se encuentran la reducción del riesgo de peritonitis, el uso de métodos diagnósticos más efectivos ante la duda de la etiología del cuadro clínico35, la elección entre un manejo médico o quirúrgico de acuerdo con el trimestre de presentación18, así como la colaboración en todo momento de un equipo médico multidisciplinario. Sin embargo, al día de hoy existe poca evidencia estadística de la morbimortalidad tras padecer un abdomen agudo de causa no obstétrica en el embarazo con una adecuada atención diagnóstica y terapéutica. A pesar de que el presente estudio evidenció un mayor riesgo de complicaciones obstétricas en el grupo de abdomen agudo no obstétrico, así como una tendencia mayor de parto prematuro, al analizar de manera individual aquellas variables que determinan el pronóstico final para el producto y la madre (parto prematuro, aborto, óbito, ingreso de pacientes a UCIA o UCIN) no se encontraron diferencias estadísticamente significativas, ni tampoco se observaron al comparar la edad gestacional y el peso al nacer de ambos grupos.
El resultado obtenido puede adjudicarse en parte a una oportuna atención del equipo médico y personal del centro hospitalario en el que el estudio tuvo lugar, de manera que a pesar de una mayor incidencia de complicaciones obstétricas, el pronóstico final entre ambos grupos no difirió significativamente. Sin embargo, consideramos que, si en estudios posteriores de tamaño muestral mayor, se lograra documentar un impacto negativo en el desenlace del embarazo tras un cuadro de abdomen agudo no obstétrico, pudieran justificarse la revisión o implementación de las medidas antes mencionadas en los centros hospitalarios de la región, buscando siempre el bienestar del binomio materno-fetal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.