Investigación de la causa física de dispareunia y la causa infecciosa crónica, en un estudio prospectivo de 4 años.
Material y métodosEn 8.000 pacientes atendidas por el autor en 2 consultas de ginecología, dependientes del Hospital Arnau de Vilanova, de Valencia, durante 4 años (2004-2007), se recogen 80 casos de dispareunia, lo que supone el 1%. Los casos se refieren a las pacientes que consultaron exclusivamente por dispareunia. Mediante entrevista personal se recogen los datos cualitativos. Se hace una exploración ginecológica con toma de muestras de citología cervicovaginal (grupo A) y/o de cultivo bacteriológico vaginal (grupo B), y luego una ecografía transvaginal. El grupo A lo componen 41 casos y el grupo B, 39.
ResultadosLa edad media es de 36,5 años (entre 19 y 65 años), la paridad media, de 1,09 partos (entre 0 y 5 partos). La edad de la primera relación sexual media es de 20,13 años (entre 12 y 60 años). Nuligestas, 26 casos (32,5%). Posmenopáusicas, 13 casos (16,25%).
Se encuentran muy pocas causas físicas de dispareunia en esta serie (23,75%), lo que supone que hay un gran componente psicosexual. Destacan el rectocele III, el útero en retro y el introito estrecho.
Las mujeres refieren tener relaciones estables en el 92,5%, y sin conflictos de pareja; pero cuando se investiga a fondo aparecen de forma significativa (del 4,87 al 28,2%; p<0,01).
El dolor es habitual en el 71,25%, y más profundo (63,75%) que superficial (36,25%). Se produce en cualquier postura (78,75%), y sin relación con el tamaño del pene (86,25%). El dolor ocurre durante el coito (67,5%) y además con escozor y sangrado (32,5%).
Cuando investigamos la causa infecciosa crónica con cultivo bacteriológico vaginal, en el grupo B, encontramos un 46,15% de cultivos positivos con E. coli y levaduras, los patógenos más frecuentes. Recomendamos el cultivo bacteriológico en todo caso de dispareunia.
DiscusiónRecomendamos un buen lubricante para el coito. El tratamiento de la dispareunia es complejo y multifactorial, y debe incluir la educación sexual de la pareja.
To investigate physical and chronic infectious causes of dyspareunia through a 4-year prospective study.
Material and methodsOf 8000 patients attended by the author in two Gynecology consulting rooms of the Hospital Arnau de Vilanova in Valencia (Spain) between 2004 and 2007, there were 80 cases of dyspareunia, representing 1%. The patients included were those who consulted for dyspareunia exclusively. Qualitative data were collected through a personal interview. Gynecologic examination [with cytology samples (group A) and/or culture (group B)], and transvaginal sonography were performed. There were 41 patients in group A and 39 in group B.
ResultsThe mean age was 36.5 years (range: 19- 65 years); the mean parity was 1.09 (range: 0-5). The mean age of first intercourse was 20.13 years (range: 12-60 years). There were 26 nulligravidas (32.5%) and 13 postmenopausal women (16.25%).
In this series, we found few physical causes of dyspareunia (23.75%), suggesting a strong psychosexual component. Notable findings were rectocele III, uterus in retro and narrow introitus.
A total of 92.5% of the women reported stable relationships, with no conflict in the couple. However, more probing investigation revealed significant conflicts, with an increase from 4.87% to 28.2% (P<.01).
Pain was the norm in 71.25%, and was more deep (in 63.75%) than superficial (in 36.25%). Pain in any position was found in 78.75% and bore no relation to penis size in 86.25%. Pain during coitus was found in 67.5%, with associated burning and bleeding in 32.5%.
When chronic infectious causes were investigated with bacteriological culture, 46.15% of cultures in group B were positive for pathogens, Escherichia coli and yeasts being the most frequent. We recommend bacterial culture in all cases of dyspareunia.
DiscussionWe recommend the use of a good lubricant during intercourse. The treatment of dyspareunia is complex and multifactorial, and should be included in all couple's sexual education.
La disfunción sexual femenina (DSF) es un trastorno en el deseo sexual, la excitación o el orgasmo, y/o dolor en el sexo, que da distrés o tiene impacto en la calidad de vida y las relaciones interpersonales1. La etiología es multifactorial. La DSF es progresiva y se relaciona con la edad y la condición hormonal.
En la clasificación de la DSF, el título 4 corresponde al dolor sexual e incluye dispareunia y vaginismo2.
La dispareunia es dolor genital asociado al coito. El vaginismo es un espasmo muscular que impide el coito3. Preferiblemente deben llamarse alteraciones sexuales con dolor (fenómeno central). ¿Es dolor sexual o sexo doloroso? El espasmo del vaginismo, ¿es por dispareunia o por miedo de anticipación al dolor? El dolor no forma parte del modelo sexual. Dispareunia y vaginismo no son problemas sexuales, son problemas de dolor genital que interfiere con el coito y otras respuestas sexuales4. La dispareunia no es sólo un trastorno del dolor sino también una alteración especifica de receptividad5.
La prevalencia de una disfunción sexual depende de la definición de la disfunción y de la población estudiada6. La prevalencia general de dispareunia varía entre un 1 y un 41%, y aumenta con la edad. En un estudio de 3.017 mujeres de 20–60 años en un programa de cáncer cervical, la prevalencia total fue del 9,3%7, y osciló entre el 13% en mujeres de 20–29 años y el 6,5% en mujeres de 50–60 años. El riesgo de incidencia es 9,3 veces más en jóvenes que en mujeres más mayores. Con dispareunia grave sólo un 28% consultó al médico. La dispareunia severa y prolongada es un problema de salud en todas las mujeres, y más en jóvenes. Sorprendentemente pocas afectadas consultan, y el sufrimiento dura años.
La mujer tiene distrés en la relación sexual. Los marcadores de distrés son el estado mental, la salud física, el nivel de educación y la relación con su pareja8. En el estudio de Bancroft et al8, en el 24,4% había distrés marcado; con la relación en un 19,8%, y con su propia sexualidad en un 14,7%.
En una aproximación clínica a la dispareunia –dolor con el intercurso sexual– vemos que hay muchas causas, y que las mujeres consultan por ella. Realizando un repaso sencillo9, tenemos que ver infecciones por virus y hongos en la piel de vulva y vagina; el uso de pantis y vaqueros ajustados; los tampones; el pene; el vaginismo –espasmo muscular vaginal–; la sequedad vaginal de la menopausia; con el pene en la vagina, los miomas uterinos, el prolapso uterino, la infección pélvica, los tumores ováricos y las cicatrices de operaciones anteriores; la vejiga y el intestino. En cuanto al estado mental, a veces la paciente no está preparada, está tensa y no excitada, o presenta una actitud negativa ante el sexo.
En este trabajo, presentamos un estudio prospectivo de 4 años de duración, para ver las causas físicas de dispareunia en mujeres que consultaron exclusivamente por ese motivo, y en un subgrupo estudiamos la causa infecciosa crónica, tomando un cultivo bacteriológico para detectar la vaginitis aerobia como causa de dispareunia10.
MATERIAL Y MÉTODOSDe enero a junio de 2004 (10 casos), de octubre a diciembre de 2005 (7 casos), y de enero a junio de 2006 (24 casos), hemos recogido los casos de dispareunia que consultaron exclusivamente por este motivo en las consultas de ginecologia ambulatorias de Liria y Burjasot, dependientes del Hospital Arnau de Vilanova, de Valencia, y atendidas por el autor. Estos casos, en total 41, corresponden al grupo A.
De la misma forma y en los mismos lugares, hemos recogido los casos de dispareunia que consultaron exclusivamente por dicho motivo, en el período de agosto a diciembre de 2006 (20 casos), y en todo el año 2007 (19 casos). En total 39 casos, que corresponden al grupo B. La serie completa en estos 4 años (2004–2007), por tanto, son 80 casos. De las 8.000 pacientes atendidas en esos años, estas cifras suponen un 1% de prevalencia.
Llevamos a cabo un estudio prospectivo en el que investigamos la causa física de la dispareunia, en la serie global. Para ello, hicimos en la anamnesis ginecológica una entrevista personal a la paciente, como detallaremos más adelante. Posteriormente, la paciente pasó a la sala de exploración, donde hicimos inspección visual de la vulva y la vagina, tras introducir el espéculo normal. Tomamos muestras para citología cervicovaginal. En el grupo B, previamente, tomamos muestra de flujo vaginal para cultivo bacteriológico. Procuramos exceptuar los casos en los que claramente tuvieran una infección por hongos, por el aspecto del flujo.
Después, practicamos una ecografía transvaginal con el aparato Aloka SSD-1400, que lleva un transductor con cabezal de 5 × 3 cm, equivalente al glande del pene.
Tras el estudio, a todas las pacientes se les recomendó un lubricante para las relaciones sexuales. Se les explicaron convenientemente los hallazgos y cuando fue necesario (en muy pocos casos) se recomendó el tratamiento quirúrgico.
En el estudio estadístico, los datos cuantitativos se expresan como rango, media y desviación estándar. Los datos cualitativos se expresan en porcentajes. La comparación de medias se realizó con la prueba de la t de Student, y se consideró significativa una p < 0,05. Además, se realizó el test de la χ2 de Pearson, para la comparación de datos cualitativos, con un nivel de significación también del 95%.
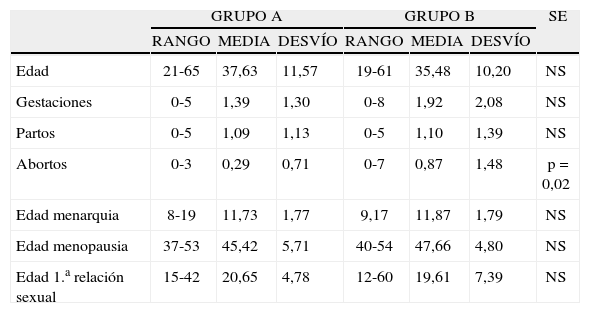
RESULTADOSEn la tabla I se expresan los datos cuantitativos: la edad, entre 19 y 65 años (media, 36,5 años); la paridad, como gestaciones, partos y abortos (medias de 1,65 gestaciones, 1,09 partos y 0,58 abortos); la edad de la menarquia (media de 12,8 años); la edad de la menopausia (media de 46,54 años). Hubo 7 pacientes posmenopáusicas en el grupo A y 6 en el grupo B: en total 13 casos (16,25%). Hubo 12 nuligestas en el grupo A y 14 en el grupo B. En total, 26 casos (32,5%).
Datos cuantitativos
| GRUPO A | GRUPO B | SE | |||||
| RANGO | MEDIA | DESVÍO | RANGO | MEDIA | DESVÍO | ||
| Edad | 21-65 | 37,63 | 11,57 | 19-61 | 35,48 | 10,20 | NS |
| Gestaciones | 0-5 | 1,39 | 1,30 | 0-8 | 1,92 | 2,08 | NS |
| Partos | 0-5 | 1,09 | 1,13 | 0-5 | 1,10 | 1,39 | NS |
| Abortos | 0-3 | 0,29 | 0,71 | 0-7 | 0,87 | 1,48 | p = 0,02 |
| Edad menarquia | 8-19 | 11,73 | 1,77 | 9,17 | 11,87 | 1,79 | NS |
| Edad menopausia | 37-53 | 45,42 | 5,71 | 40-54 | 47,66 | 4,80 | NS |
| Edad 1.a relación sexual | 15-42 | 20,65 | 4,78 | 12-60 | 19,61 | 7,39 | NS |
La edad media de la primera relación sexual (coito) fue de 13 años, entre 12 y 60 años. El caso de 60 años fue una mujer de 60 años que se había casado por primera vez a esa edad. El caso de 12 años, fue una mujer de 42 años, de religión musulmana.
No hay diferencias significativas entre ambos grupos en todos los parámetros, excepto en abortos (p = 0,02), en el grupo B (0,87 frente a 0,29). Esto es casual, y en general significa que se trata de la misma población.
En la tabla II se expresan los datos cualitativos en 4 secciones: A, B, C y D, que consideraremos globalmente.
Datos cualitativos (A) (N = 80)
| GRUPO A | GRUPO B | TOTAL | PORCENTAJE | |
| Estado civil | ||||
| Casada | 25 | 22 | 47 | 58,75 |
| Soltera | 14 | 16 | 30 | 37,50 |
| Divorciada | 2 | 1 | 3 | 3,75 |
| Método contraceptivo | ||||
| No | 24 | 19 | 43 | 53,75 |
| Preservativo | 6 | 3 | 9 | 11,25 |
| Anticonceptivo-parche | 1 | 0 | 1 | 1,25 |
| Anticonceptivo-inyectable | 2 | 0 | 2 | 2,50 |
| Anticonceptivo-anillo | 0 | 2 | 2 | 2,50 |
| Píldora | 6 | 9 | 15 | 18,75 |
| Dispositivo intrauterino | 1 | 1 | 2 | 2,50 |
| Esterilización tubárica | 1 | 5 | 6 | 7,50 |
| Patología ginecológica | ||||
| 1. Antecedentes quirúrgicos | 1 | - | 9 | 11,25 |
| Cesárea | ||||
| Histerectomías | 4 | 1 | ||
| Quistectomía ovárica | 1 | - | ||
| Himenectomía | 1 | - | ||
| Reflujo ureterovesical | - | 1 | ||
| 2. Otros | 2 | - | 3 | 3,75 |
| Incontinencia urinaria de esfuerzo | ||||
| Cáncer de mama | - | 1 | ||
| 3. Antecedentes hongos | 3 | 11 | 14 | 17,50 |
| 4. Antecedentes infecciones urinarias | 19 | 25 | 44 | 55,00 |
Datos cualitativos (B)
| GRUPO A | GRUPO B | TOTAL | PORCENTAJE | |
| Relación | ||||
| Estable | 37 | 37 | 74 | 92,50 |
| Esporádica | 4 | 2 | 6 | 7,50 |
| Lubricación | ||||
| Sí | 26 | 25 | 51 | 63,75 |
| No | 15 | 14 | 29 | 36,25 |
| Excitación | ||||
| Sí | 30 | 30 | 60 | 75,00 |
| No | 11 | 9 | 20 | 25,00 |
| Orgasmo | ||||
| Sí | 26 | 32 | 58 | 72,50 |
| No | 15 | 7 | 22 | 27,50 |
| Conflicto pareja | ||||
| Sí | 2 | 11 | 13 | 16,25 |
| No | 39 | 28 | 67 | 83,75 |
| Sequedad vaginal | ||||
| Sí | 25 | 21 | 46 | 57,5 |
| No | 16 | 18 | 34 | 42,5 |
| Uso lubricante | ||||
| Sí | 12 | 13 | 25 | 31,25 |
| No | 29 | 26 | 55 | 68,75 |
| Uso preservativo | ||||
| Sí | 12 | 12 | 24 | 30,00 |
| No | 29 | 27 | 56 | 70,00 |
Datos cualitativos (C)
| GRUPO A | GRUPO B | TOTAL | PORCENTAJE | |
| Dolor | ||||
| Superficial | 19 | 10 | 29 | 36,25 |
| Profundo | 22 | 29 | 51 | 63,75 |
| Habitual | 33 | 24 | 57 | 71,25 |
| Esporádico | 8 | 15 | 23 | 28,75 |
| Postura | ||||
| Cualquiera | 34 | 29 | 63 | 78,75 |
| Mujer arriba | 3 | 3 | 6 | 7,50 |
| Mujer debajo | 2 | 4 | 6 | 7,50 |
| Por atrás | 2 | 3 | 5 | 6,25 |
| Relación tamaño pene | ||||
| Sí | 8 | 3 | 11 | 13,75 |
| No | 33 | 36 | 69 | 86,25 |
| Cuándo | ||||
| Mientras | 30 | 24 | 54 | 67,50 |
| Después | 4 | 8 | 12 | 15,00 |
| Mientras y después | 7 | 7 | 14 | 17,50 |
| Además | ||||
| Sangrado | 3 | 12 | 15 | 18,75 |
| Picor y sangrado | - | 3 | 3 | 3,75 |
Datos cualitativos (D)
| GRUPO A | GRUPO B | TOTAL | PORCENTAJE | |
| Exploración | 19 | 23,75 | ||
| Cistocele I | 4 | 1 | 5 | 6,25 |
| Rectocele I | 2 | 1 | 3 | 3,75 |
| Rectocele II | 1 | - | 1 | 1,25 |
| Útero en retro | 1 | 1 | 2 | 2,50 |
| Carúnculas mirtiformes del himen | 1 | - | 1 | 1,25 |
| Conglomerado de asas intestinales tras el útero | 1 | 1 | 1,25 | |
| Skenitis | - | 1 | 1 | 1,25 |
| Introito estrecho | - | 4 | 4 | 5,00 |
| Pólipo sésil cervical | - | 1 | 1 | 1,25 |
| Hallazgos ecográficos | 6 | 7,50 | ||
| Gestación inicial | 1 | - | 1 | 1,25 |
| Asas intestinales tras el útero | 1 | - | 1 | 1,25 |
| Útero en retro | 1 | 2 | 3 | 3,75 |
| Mioma clacificado | - | 1 | 1 | 1,25 |
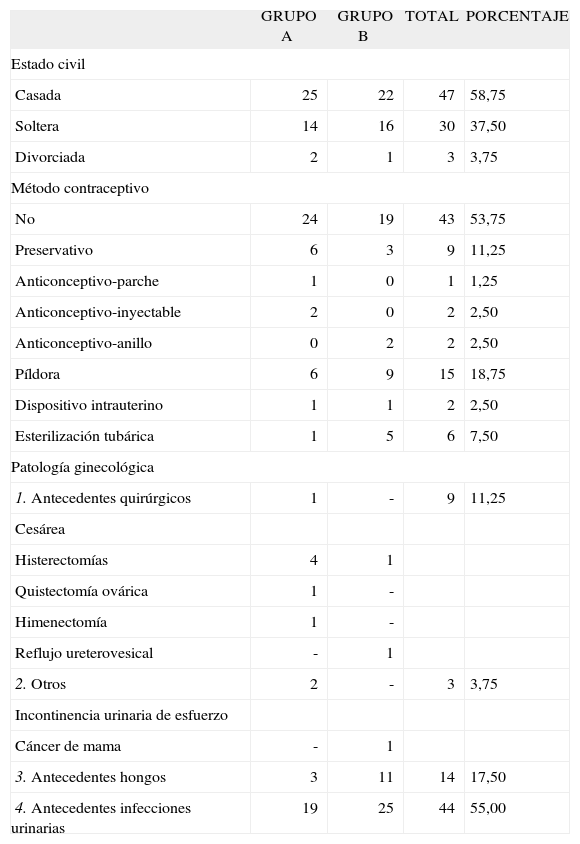
Estado civil: casadas, 58,75%; solteras, 37,5% y separadas/divorciadas, 3,75%.
Método anticonceptivo más utilizado: ninguno, 53,75%; preservativo, 11,25%, y píldora anticonceptiva, 18,75%. Fue más frecuente el uso de esterilización tubárica que el de dispositivo intrauterino (DIU).
Patología ginecológica previa: antecedentes quirúrgicos en un 11,25%: cesáreas, histerectomías (5 casos), quistectomías, himenectomía (1 caso, ya publicado de un matrimonio no consumado y vaginismo crónico11), reflujo ureterovesical. Antecedentes de infecciones por hongos en 14 casos (17,5%) y de infecciones urinarias en 44 (55%).
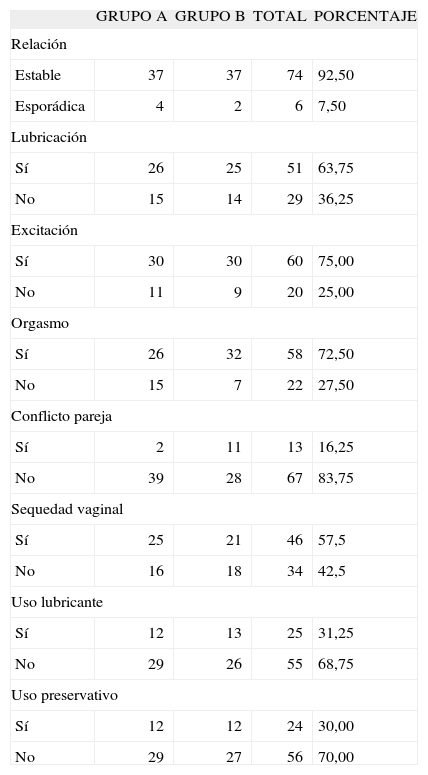
Sección BLa relación es estable en el 92,5% y esporádica en el 7,5%.
En la relación hay lubricación en el 63,75%, excitación en el 75% y orgasmo en el 72,5%.
Se refieren conflictos de pareja en el 16,25% (13 casos). En el grupo A, prácticamente no se referían. No obstante, esta situación era irreal, así que en el grupo B insistimos en la entrevista, y fueron aflorando: la mujer no deseaba el embarazo; el hombre buscaba la prostitución; el marido había sido operado de próstata; el marido no quería practicarse la vasectomía; el marido era infiel; el marido era desconsiderado. Como se ve, había más problemas de entendimiento sexual que sociales o económicos.
Se constató sequedad vaginal en un 57,5% de los casos. Se usaba lubricante para la relación en un 31,25%. Usaban preservativo en el 30%.
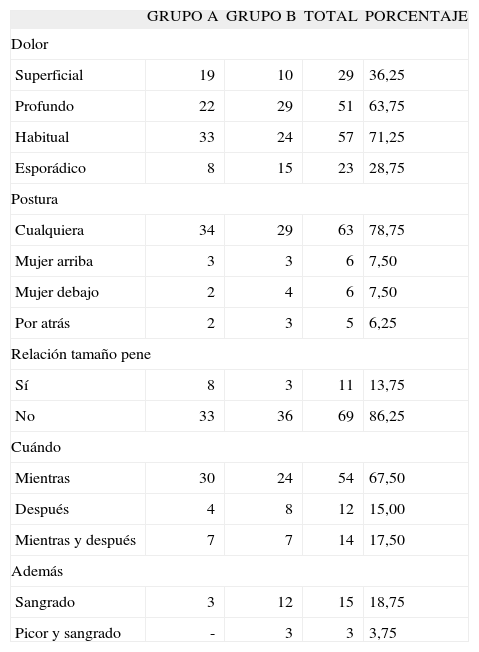
Sección CEn cuanto a las características del dolor, es superficial en el 36,25% y profundo en el 63,75%. Es habitual en el 71,25% y esporádico en el 28,75%. El dolor habitual se refiere de 1 mes a 60 meses previos a la consulta (media, 11,6 meses).
Ocurre en cualquier postura, en el 78,75%. Con la mujer encima igual que en la postura del misionero en el 7,5%. Por detrás en el 6,25%.
El dolor tenía relación con el tamaño del pene en 11 casos (13,75%). En el 86,25% no la había.
En relación con el momento en que se producía el dolor, se observó que en el 67,5% ocurría durante el coito; en un 15%, después, y en un 17,5%, durante y después.
Además del dolor, había picor-escozor en un 10%, sangrado en un 18,75% y picor y sangrado en un 3,75%.
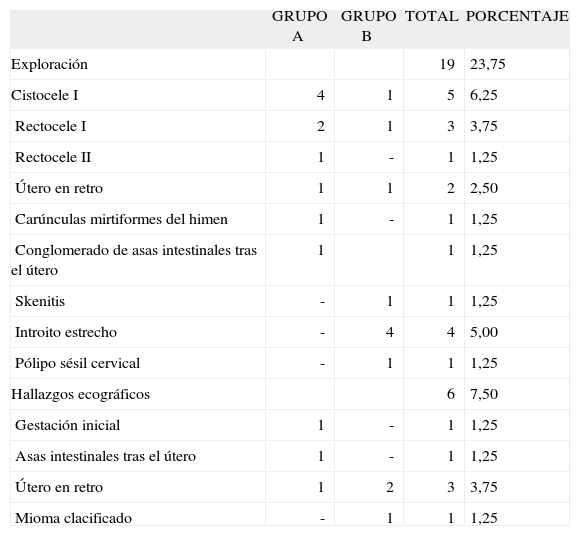
Sección DEntre los hallazgos de la exploración física, muy cuidadosa en estos casos, destacaba que ninguna paciente había referido dolor con la introducción del espéculo vaginal, ni siquiera en los casos de introito estrecho (con espéculo virginal); tampoco hubo dolor con la introducción de la sonda vaginal ecográfica, que por su tamaño y grosor equivalía al pene normal. Los hubo en 19 casos (23,75%). El más frecuente fue el cistocele I (6,25%). Además, se observó un rectocele III (1,25%), al que se recomendó tratamiento quirúrgico; útero en retro en 2 casos (2,5%); un caso de conglomerado de asas intestinales tras el útero, que con el vaivén de los movimientos coitales podría producir dolor profundo, como en los casos de útero en retro; una skenitis, un pólipo cervical sésil, y unas carúnculas mirtiformes del himen, muy evidentes, que estrechaban el introito, y que podían ser la causa de la molestia a la penetración. Pero, lo más importante, se observaron 4 casos de introito estrecho (5%), la causa principal de dolor con el coito.
Hubo hallazgos ecográficos en 6 casos (7,5%). En un caso se detectó una gestación inicial, que la paciente desconocía; en otro caso, un mioma calcificado pequeño, y en 3 casos (3,75%) el útero en retro.
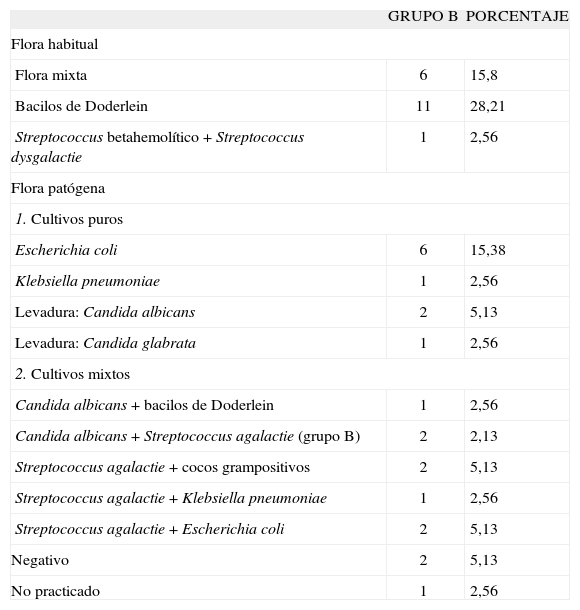
En la tabla III se presentan los resultados del cultivo bacteriológico vaginal. En un caso no se practicó por error, en una paciente de 53 años con atrofia posmenopáusica. Dos casos (5,13%) fueron negativos. Dentro de la flora habitual, hubo 11 casos de bacilos de Doderlein (28,21%), con predominio de los bacilos grampositivos.
Cultivos vaginales. Grupo B (N = 39)
| GRUPO B | PORCENTAJE | |
| Flora habitual | ||
| Flora mixta | 6 | 15,8 |
| Bacilos de Doderlein | 11 | 28,21 |
| Streptococcus betahemolítico + Streptococcus dysgalactie | 1 | 2,56 |
| Flora patógena | ||
| 1. Cultivos puros | ||
| Escherichia coli | 6 | 15,38 |
| Klebsiella pneumoniae | 1 | 2,56 |
| Levadura: Candida albicans | 2 | 5,13 |
| Levadura: Candida glabrata | 1 | 2,56 |
| 2. Cultivos mixtos | ||
| Candida albicans + bacilos de Doderlein | 1 | 2,56 |
| Candida albicans + Streptococcus agalactie (grupo B) | 2 | 2,13 |
| Streptococcus agalactie + cocos grampositivos | 2 | 5,13 |
| Streptococcus agalactie + Klebsiella pneumoniae | 1 | 2,56 |
| Streptococcus agalactie + Escherichia coli | 2 | 5,13 |
| Negativo | 2 | 5,13 |
| No practicado | 1 | 2,56 |
En 18 casos (46,15%) se detectó presencia de flora patógena, como cultivos puros, se encontró E. coli en 6 casos (15,38%) y Klebsiella pneumoniae en 1 caso (2,56%), y levaduras: 2 casos de Candida albicans y 1 caso de Candida glabrata, que no se reconocieron como infección vaginal a simple vista. Como cultivos mixtos se detectó Candida albicans y Doderlein o Streptococcus agalactie del grupo B, o Streptococcus agalactie y cocos grampositivos, o Klebsiella pneumoniae y E. coli.
Conclusiones del estudioSe encuentran muy pocas causas físicas de la dispareunia, lo que supone que hay un gran componente psicológico y mental. Entre las causas físicas destacan el rectocele III para intervención, el útero en retro y las causas que estrechan el introito.
Las mujeres afirman tener relaciones estables (92,5%) y sin conflictos de pareja (83,75%). Pero al investigar en profundidad, los conflictos de pareja aumentan, de un 4,87% (2/41) en el grupo A a un 28,2% (11/39) en el grupo B, con una diferencia significativa: χ2 = 7,99 (p < 0,01).
Hay dolor habitual en un 71,25%, y más profundo (63,75%) que superficial (36,25%). El dolor se produce en cualquier postura (78,75%) y sin relación con el tamaño del pene (86,25%). El dolor se produce durante el coito en un 67,5% de los casos, y además con picor y escozor y sangrado en un 32,5%.
Cuando investigamos la posible causa infecciosa crónica de dispareunia, con cultivo bacteriológico vaginal, encontramos un 46,15% de cultivos positivos con patógenos como E. coli y levaduras, que son los más frecuentes. Por ello, recomendamos el cultivo en la valoración inicial de todo caso de dispareunia.
En vista de estos resultados, podría parecer que el coito fuese algo indeseable en lugar de una fuente de placer compartido. Los varones demuestran un gran desconocimiento de la sexualidad femenina, y se necesita tacto y sensibilidad, pero sobre todo desear el bien del otro. La falta de comunicación entre la pareja y que la mujer siempre venga sola a la consulta hacen que se pueda incidir escasamente en la solución de estos casos. Recomendar un lubricante o un método anticonceptivo más seguro no basta. Hay que educar sexualmente a la pareja.
DISCUSIÓNLa dispareunia es el dolor con el coito, pene-vagina, dolor persistente durante o después del acto sexual, y que causa preocupación12. Toda mujer tiene dispareunia ocasional en algún momento de su vida. Si sólo es en la intromisión y no interfiere en el deseo, la receptividad u orgasmo, no se considera dispareunia. Puede coexistir con otra disfunción sexual y no se considera el primer problema.
Hay factores físicos o biológicos y psíquicos, o médicos y psicosexuales. Según el Manual Diagnóstico y Estadístico de los Trastornos Mentales, cuarta edición (DSM-IV), es un dolor recurrente o persistente que causa distrés, no debido sólo a vaginismo o falta de lubricación ni a sustancias o condiciones médicas.
Es necesario hacer una aproximación integrada del estudio del dolor coital: físico y psicológico. Hay múltiples causas12–16, que pueden resumirse en:
- –
Causas biológicas: déficit de hormonas sexuales, distrofia vulvovaginal, vulvovaginitis, suelo pélvico hiperactivo, vulvodinia/vulvovestibulitis, posquirúrgica/cicatrices, dermatosis, endometriosis, enfermedad inflamatoria pélvica, dolor pélvico crónico.
- –
Causas psicológicas: problemas intrapersonales (fobias, ansiedad, hostilidad, psiconeursis, depresión), juegos preliminares, inexperiencia.
- –
Causas socioculturales: normas sexuales, falta de habilidades eróticas, modificaciones genitales basadas en la cultura (mutilación).
A su vez, existe la dispareunia superficial (dolor a la penetración) y profunda (dolor con el coito).
Cuando se hacen atribuciones causales de la enfermedad por la paciente17, hay relación entre el dolor, el afecto y la conducta. La autoincriminación lleva a la depresión, y ésta al dolor. Se hacen atribuciones psicosociales y se tiene más dolor, en muchos casos sin patología física, y el dolor no desaparece.
La dispareunia es un problema de sexo relacional. Las causas que se le atribuyen son: física no diagnosticada, infección vaginal no resuelta, falta de lubricación, causa hormonal, tamaño genital (vagina pequeña o pene grande), problemas dermatológicos o causas psicológicas (ansiedad, problemas relacionales, abuso sexual).
En la posmenopausia se ve reflejado el estatus hormonal de la mujer: la deficiente secreción de estrógenos produce atrofia, con sequedad vaginal y falta de lubricación. Pero la libido se ve afectada más por los sentimientos por la pareja que por las hormonas18. Los sentimientos hacia la pareja y los problemas sexuales de la pareja afectan directamente a la función sexual.
Contribuye al ajuste en la menopausia el bienestar y la buena función sexual, la buena relación de pareja, la buena salud y que no haya circunstancias negativas en la vida19. Disminuye el placer sexual en la relación cuando hay pérdida de interés, depresión, sentirse a menudo hambrienta, el aumento de vello facial, la pérdida de la adecuación y las infecciones vaginales recurrentes. Hay peor bienestar con sentimientos emocionales negativos con la presencia de una peor salud física y con problemas genitourinarios. En realidad, la dispareunia refleja más un problema de excitación que una consecuencia de la atrofia vaginal.
El dolor está en el cuerpo, en la cabeza y en la relación de la paciente con el otro. El dolor es síntoma de malestar20. Hay sufrimiento, por miedos diversos, rechazo al otro, imposibilidad de aceptar el propio cuerpo, miedo a la sexualidad, culpabilidad por una relación extraconyugal, etc. El otro actor está ausente en la consulta. Se producen conflictos de poder (penetración brusca y sin preparación) y conflictos de pareja.
Hay relación entre la dispareunia y el dolor pélvico crónico, en la enfermedad inflamatoria pélvica (EIP) y la endometriosis21.
Vaginismo y dispareunia forman un continuo a veces difícil de diferenciar22. Se necesitan definiciones precisas y ver subtipos de los trastornos para poder dar a cada uno el tratamiento adecuado23. Se pueden considerar 3 subtipos24: a) alteración en la penetración (no puede coito); b) dispareunia = coito + dolor, y c) alteración de evitación sexual: puede hacer el coito, pero no quiere, lo evita.
El vaginismo es una fobia específica, con ansiedad, pánico-miedo a la penetración y conducta de evitación que mantiene el problema25.
Se sabe lo complicada que es la relación de pareja. Así que no debe extrañarnos que la disfunción sexual femenina influya en la disfunción eréctil masculina26. Y, a su vez, que el sildanefilo (Viagra®) -tratamiento de la disfunción eréctil del varónpueda utilizarse para mejorar la respuesta fisiológica de la mujer con trastornos de la excitación, porque aumenta el flujo sanguíneo vaginal, la lubricación, la presión intravaginal en relación con el volumen y las sensaciones genitales27.
En nuestra serie, hemos encontrado pocas causas físicas de dispareunia, en 19 casos de 80 (23,75%): cistocele, rectocele, útero en retro, conglomerado de asas tras el útero, carúnculas mirtiformes del himen, skenitis, pólipo cervical sésil e introitos estrechos. A su vez, se han encontrado pocos hallazgos ecográficos, 6 casos de 80 (7,5%). La causa infecciosa crónica se ha constatado en 18 casos de 80 (22,5%).
Quedan ausentes las afecciones más importantes referidas en la literatura médica. Tal vez la explicación sea que aquí las pacientes consultaron exclusivamente por dispareunia, mientras que en los otros casos la enfermedad es el motivo de la consulta, y la dispareunia se obvia en ese momento.
Aquí no hemos visto casos de mutilación genital que produce dispareunia28, enfermedad celíaca29, un gran quiste de Gartner vaginal30, pacientes en posparto tras una episiotomía31 ni un traumatismo sexual que produce lesiones genitourinarias32 en el primer coito, por disparidad con el compañero, vigor del acto sexual o posición anormal.
No nos interesaba tener casos para nuestro estudio de lo más conocido, la atrofia de la menopausia y las infecciones por hongos en la vagina y la vulva. En un estudio33, la dispareunia superficial se encontró en un 6,9% (34 de 494 casos). Los factores de riesgo fueron: historia de más de 4 tratamientos de candidiasis vaginal en el último año en un 42,4% (odds ratio [OR] = 2,34) e historia de vaginitis bacteriana en un 34,6% (OR = 4,45).
En las jóvenes sexualmente activas, 219 mujeres adolescentes34, los cultivos de Candida fueron positivos en un 42% (y en un 15% estaban asintomáticas). Hubo candidiasis recurrente en un 22% y dispareunia en un 24%. Se daba sexo oral genital en un 42%. Como conclusiones, la dispareunia se asocia al crecimiento de Candida y a la historia de candidiasis recurrente. Y el sexo oral es un factor de riesgo independiente para el crecimiento de Candida.
La relación entre el dolor pélvico y la endometriosis profunda se estudió en 225 mujeres35. Cuando hay dispareunia profunda, se debe a la afectación de los ligamentos uterosacros y a la afectación de la vejiga. El tipo de dolor está en relación con la lesión anatómica de la endometriosis.
La dispareunia también se asocia a los miomas. En 635 mujeres a las que se les practicó ecografía vaginal, hubo miomas en 96 (15%). Con miomas, hubo mayor dispareunia36 (OR = 2,8) y hubo mayor dolor pélvico no cíclico (OR = 2,6).
El útero en retro produce dolor pélvico crónico, dispareunia profunda y dismenorrea37. Para su tratamiento se utilizan técnicas laparoscópicas de suspensión uterina, con los ligamentos redondos y plicatura, para evitar el dolor. En 30 casos hubo mejoría significativa. En otra serie de 82 casos, el éxito global fue del 50%. Se obtuvo una mejoría inicial en el 70,7% y final en el 46,3%38. El seguimiento debe mantenerse al menos durante 2 años.
El tratamiento de la dispareunia superficial por vulvodinia39 o vestibulitis vulvar40 varía desde conservador hasta la cirugía, con la vestibulectomía.
Cuando hay una constricción vaginal tras episiotomía, desgarro obstétrico o colporrafia posterior, se produce dispareunia. En una serie de 20 casos41, se practicaron 4 procedimientos quirúrgicos: plastia en «Z», incisión vaginal del anillo constrictor, adelantamiento vaginal y el injerto de piel libre. El tratamiento depende del lugar y la extensión de la constricción vaginal, del estado del tejido de alrededor, y de la longitud y el calibre de la vagina.
También se ha utilizado la estimulación eléctrica, en el área vestibular y el introito en la mujer con dispareunia. En 29 mujeres de 20–45 años, 20 con dispareunia y 9 con vaginismo42, se vio que la estimulación eléctrica era efectiva para el abordaje de la dispareunia y en la vestibulitis vulvar.
Finalmente, de nuestro trabajo se pueden extraer las conclusiones que se exponen a continuación.
- –
Hemos encontrado pocas causas físicas de dispareunia: rectocele III, útero en retro y estrechamiento del introito.
- –
Hay un gran componente psicológico y psicosexual. Hay conflictos de pareja (media, 16%), que si no se investigan no se conocen, y que explican muchas veces el problema.
- –
En nuestra serie, el dolor se mantiene, es habitual, en un 71,25%, y es más profundo (63,75%) que superficial (36,25%). Se da en cualquier postura y sin relación con el tamaño del pene.
- –
La causa infecciosa crónica, la vaginitis aerobia, produce escozor, dispareunia, disuria, sequedad vaginal, eritema y leucoxantorrea maloliente10. Hay bacterias polimorfonucleares y escasez de lactobacilos. Nosotros la encontramos en el 22,5%, y E. coli y las levaduras son los patógenos más habituales. Por ello, recomendamos practicar el cultivo bacteriológico en la valoración inicial de todo caso de dispareunia.
Para terminar, ofrecemos unos consejos20: los exámenes son necesarios; es importante escuchar atentamente; hay que prohibir el coito de inicio, sólo juegos sexuales sin penetración; hay que pasar de dolor a no dolor, a sensaciones agradables y orgasmo; hay que tratar el terreno con gimnasia de relajación, estética y psicoterapia, y rehabilitación del suelo pélvico14, y hay que realizar tratamiento psicosexual: ajuste de la pareja y negociación del espacio de la pareja, expresar los sentimientos, quitar miedos16, administrar antidepresivos, etc.