El dermatofibrosarcoma protuberans (DFSP) vulvar es un inusual tipo de sarcoma cutáneo localmente agresivo. Aproximadamente el 85-90% son de bajo grado. Aunque las metástasis son raras (<5%), tiene tendencia a la recurrencia local. La supervivencia a los 5 años oscila entre el 91-100%. El tratamiento es multidisciplinar; se basa, sobre todo, en la resección local y la recurrencia es potencialmente directa a la extensión de la resección.
Presentamos el caso de una paciente con una localización vulvar, que presentó 3 recurrencias locales en un periodo de 5 años, que precisaron de cirugía, así como tratamiento adyuvante con imatinib y radioterapia externa, y que en el momento actual, presenta múltiples nódulos pulmonares de origen metastásico, y lesión lítica en el cuerpo vertebral izquierdo de L2.
Dermatofibrosarcoma protuberans (DFSP) of the vulva is a rare type of locally-aggressive cutaneous sarcoma. Approximately 85%-90% are low-grade tumours. Although metastases are rare (<5%), this tumour has a tendency to local recurrence. Five-year survival ranges from 91%-100%. The treatment is multidisciplinary and is based primarily on local resection. Recurrence is potentially directly related to the extent of resection.
We report the case of a patient with vulvar localization of DFSP who developed 3 local recurrences over a 5-year period. The patient required surgery and adjuvant therapy with imatinib and external radiotherapy. Currently, she has multiple pulmonary nodules of metastatic lytic lesions in the left L2 vertebral body.
El dermatofibrosarcoma protuberans (DFSP) es un tumor relativamente raro; tiene una incidencia estimada de 0,8-4,5 casos por 1.000.000 de habitantes/año. Es característico de este tumor el crecimiento local y su propensión a la recurrencia local, a pesar de una adecuada resección quirúrgica1. La localización vulvar es una localización, por lo general, poco común, hay menos de 50 casos reportados en la literatura, y el primer caso con metástasis óseas y pulmonares.
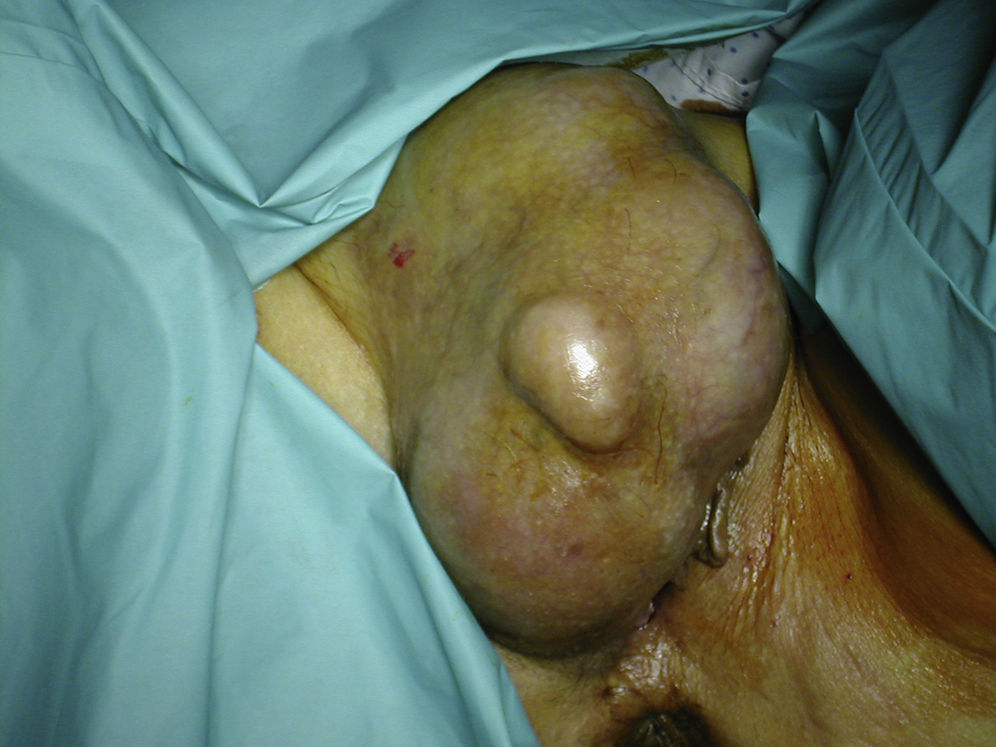
Caso clínicoPaciente de 63 años de edad que acude a nuestra consulta de ginecología por la aparición y crecimiento progresivo de una masa en el labio mayor derecho, de 2 años de evolución. Testigo de Jehová. P: 1001. Antecedentes familiares y personales sin interés. A la exploración ginecológica se aprecia una tumoración de 15cm, protruyente y vascularizada, en región vulvar que ocupa toda la totalidad del labio mayor derecho y se extiende hasta el pubis (fig. 1). El resto de la exploración ginecológica está dentro de límites normales. Marcadores tumorales CA 15-3, CA 125, CA 19-9 dentro de los límites de la normalidad.
Eco ginecológica: útero en anteflexión atrófico con endometrio lineal. Ovarios atróficos.
TAC de tórax: no se observan lesiones pleuroparenquimatosas en parénquima pulmonar, ni imágenes sugestivas de adenopatías mediastínicas, ni hiliares.
TAC abdominopélvico: masa sólida, heterogénea, que capta contraste intravenoso, de aproximadamente 12×12cm, que parece depender del labio mayor derecho, y que progresa cranealmente por detrás de la sínfisis del pubis hasta la cara lateral derecha de la vagina.
RMN de pelvis: masa de predominio sólido, heterogénea de 14×10cm, centrada en región vulvar. No se aprecia infiltración clara de estructuras contiguas.
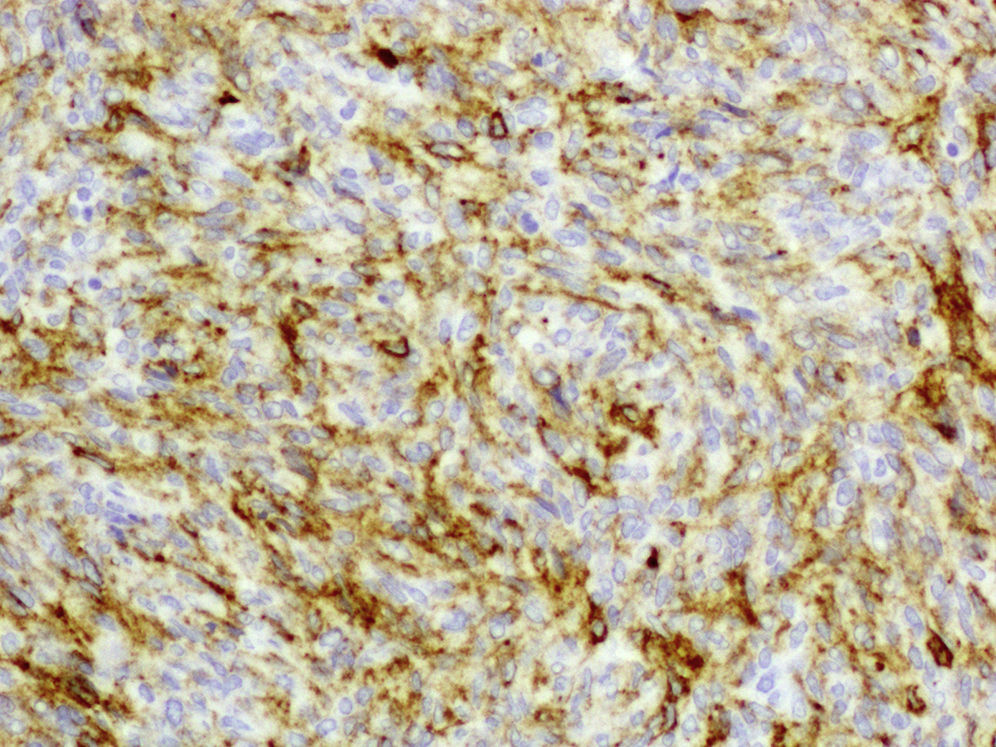
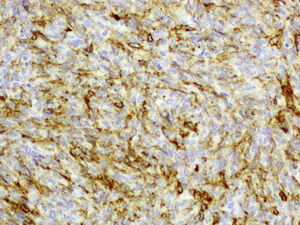
Posteriormente se realizan biopsias (tipo tru-cut) de la lesión bajo anestesia, cuyo diagnóstico anatomopatológico fue de DFSP. El estudio histopatológico muestra una tumoración muy celular, constituida por células fusocelulares, con patrón focal estoriforme. El estudio inmunohistoquímico mostró intensa positividad para CD34 (fig. 2) vimentina, hialuronidasa y positividad focal para actina. El resto de las tinciones realizadas para S-100, desmina, CD68, EMA, inhibina, factor XIIIa y calretinina fueron negativas. La inmunotinción Ki-67 muestra positividad en más de un 40% de las células tumorales, lo que indica intensa actividad proliferativa.
Diagnóstico molecular: T(17;22) en el gen de fusión PDGFB/COL1A1.
La paciente es derivada al hospital de referencia para cirugía; la cuál rechaza por posibilidad de requerir trasfusión sanguínea. Se inicia tratamiento quimioterápico con imatinib según la pauta establecida por McArthur GA. et al.2 durante un año alcanzando una respuesta parcial. Posteriormente se realiza cirugía mediante incisión en huso sobre tumor vulvar de 10cm localizado en hemivulva derecha. Disección y descapsulación del tumor en su totalidad hasta fascia (pT2b N0 M0). El resultado anatomopatológico viene informado como DFSP, con márgenes de resección libres de tumor de 3cm. Se continua con imatinib 400mg/12h durante un año más, y se realiza seguimiento clínico y radiológico con RMN cada 3 meses. A los 20 meses de la cirugía la paciente es de nuevo intervenida por una recidiva vulvar, extirpando una tumoración de unos 10cm de diámetro con origen en el labio mayor derecho que profundiza hasta la fosa isquiorrectal, con realización de un colgajo cutáneo por parte del servicio de dermatología para recubrir el área de disección. Se vuelve a iniciar tratamiento con imatinib. Las revisiones son normales hasta 15 meses después donde se palpa una tumoración de 5cm adherida a periostio y de otro nódulo más pequeño situado lateralmente al anterior. Se realiza resección de ambas tumoraciones con márgenes no valorables, por lo que la paciente es remitida al servicio de radioterapia para valorar tratamiento complementario y se suspende el tratamiento con imatinib por ineficacia del mismo. Se planifica un tratamiento con 34 sesiones de radioterapia externa (sobre el lecho quirúrgico y cadenas inguinales). Al año de completar la radioterapia, la paciente refiere dolor en la zona cicatricial de la herida quirúrgica observándose en la exploración la presencia de una tumoración de 2cm sobre cicatriz de cirugía previa. Se realiza extirpación de la lesión y el informe anatomopatológico viene informado como recidiva de DFSP con márgenes afectos.
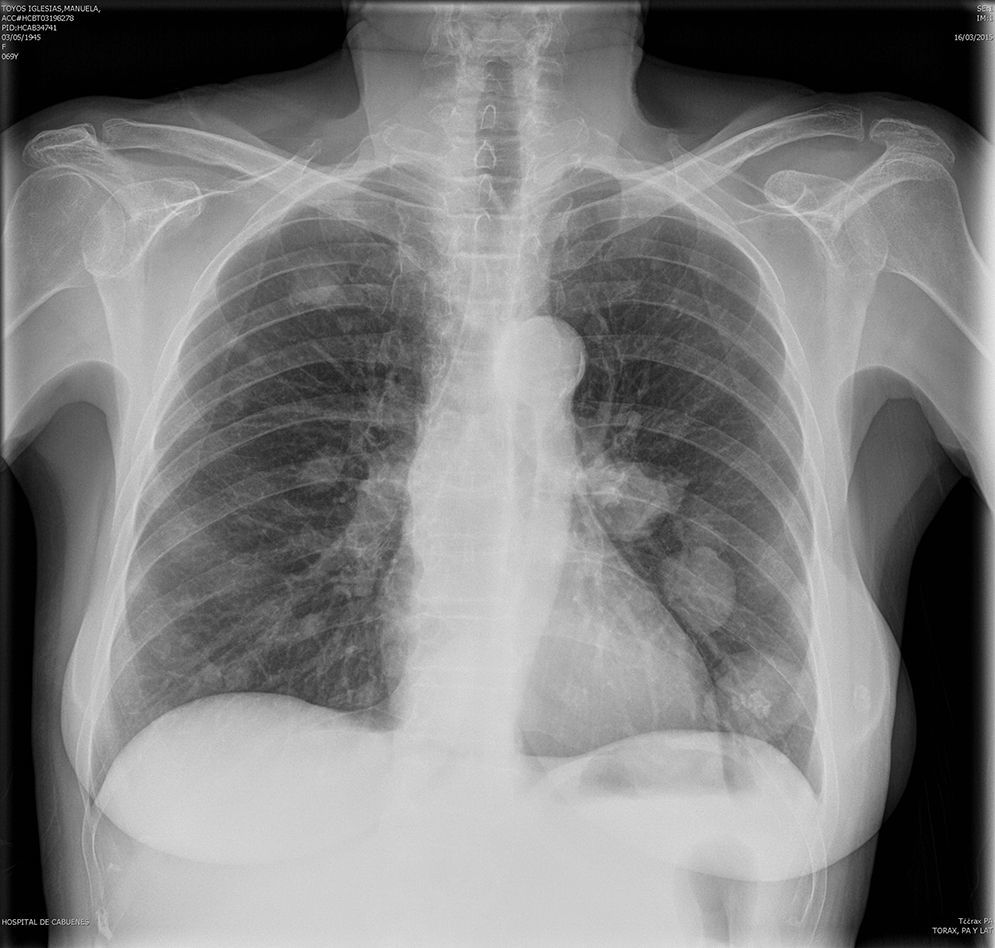
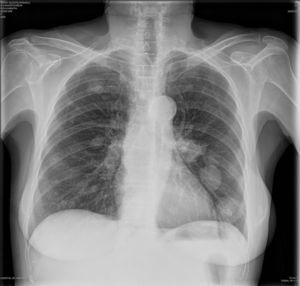
En radiografía de tórax AP y lateral (fig. 3) y TAC torácico aparece un nódulo pulmonar de 1,7cm e incontables nódulos distribuidos de forma difusa por ambos hemitórax, sugestivo todo ello de progresión tumoral pulmonar con múltiples metástasis.
DiscusiónEl dermatofibrosarcoma vulvar es un tumor muy poco frecuente clasificado como un sarcoma cutáneo de bajo-intermedio grado de malignidad; lo que caracteriza al tumor es el alto riesgo de recurrencia local y un insignificante riesgo de metástasis a distancia3.
El 90% de los DFSP están caracterizados por una traslocación t(17;22) (q22;q13)4. Esta traslocación es la responsable de la formación de cromosomas en anillo supernumerarios que contienen un único gen de fusión; en el cuál el gen PDGFB (factor beta polipéptido derivado del gen de plaquetas) es fusionado con el gen de colágeno COL1A15.
En el estadio inicial se presenta como algo asintomático, placas induradas superficiales de <5cm que crecen lentamente a lo largo de meses y años. Menos frecuentemente se presenta como un nódulo cutáneo ulcerado6. La localización más frecuente del DFSP es el tronco (47%), seguido de extremidades superiores (20%), extremidades inferiores (18%), cuello y cabeza (14%) y vulva (1%). Las metástasis en ganglios linfáticos regionales y hematógenas (cerebro, hueso) son excepcionalmente raras (5%)7, lo que caracteriza a todos los casos es la recurrencia local sobre todo después de una inadecuada resección quirúrgica1. Entre el 10-20% de los tumores contienen un alto grado de componente sarcomatoso, lo que aumentaría el riesgo de metástasis y empeoraría el pronóstico de estas pacientes2. Histológicamente, el DPTFS está compuesto por células fusiformes monomórficas de baja actividad mitótica. En la mayoría de los casos el diagnóstico se realiza a través del examen de las secciones con hematoxilina-eosina combinado con la inmunohistoquímica en los casos más complejos2. El DFSP es positivo para CD34, hialuronidasa, vimentina y negativa para factor XIIIa. El CD34 es utilizado para diferenciar del DFSP de los dermatofibromas y otros tipos de tumores. Adicionalmente se utiliza la nestina, apolipoproteína D, la catepsina K; el FISH y la PCR pueden ser usadas para identificar la traslocación8. El tratamiento de elección es la escisión quirúrgica con márgenes de 2-4cm libres de tumor. El estado de los márgenes quirúrgicos es el factor pronóstico más importante. La cirugía micrográfica de Mohs es la cirugía de elección inicial y en las recurrencias o en aquellos tumores próximos a estructuras críticas7. La radioterapia casi nunca es utilizada como tratamiento primario, en caso de márgenes afectos es preferible la ampliación quirúrgica, salvo en aquellos casos con compromiso funcional o estético donde puede optarse por el tratamiento radioterápico como adyuvante9. Aunque las metástasis en ganglios linfáticos son raras puede estar indicado la linfadenectomía en aquellos casos con ganglios patológicos. La quimioterapia está basada en imatinib, es una molécula pequeña oral inhibidora de la tirosina cinasa, produce regresión tumoral en pacientes con tumores irresecables o en metástasis10. La mala evolución de nuestra paciente, con recurrencias locales frecuentes y la aparición de metástasis a distancia quizás haya sido debido por un lado a las resecciones inadecuadas y, por otro lado, al desarrollo de componente fibrosarcomatoso, comportándose este como un factor pronóstico negativo independiente de las recurrencias locales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecimiento al Hospital de Cabueñes.