Identificar los factores de riesgo que con mayor frecuencia incidieron negativamente durante el embarazo en nuestras gestantes y que tuvieron significado en el peso del recién nacido (RN).
DiseñoEstudio retrospectivo, con un modelo de casos y controles.
Material y métodoLa investigación se realizó en el Policlínico Docente Ernesto Guevara del municipio de Niquero en la provincia de Granma en el período comprendido desde el año 2000 hasta el 2008. Se conformaron 2 grupos: uno con las madres de los RN bajo peso (RNBP) y otro grupo con las gestantes que tuvieron un RN normopeso durante el mismo período. Se realizó un estudio comparativo entre ambos grupos y se aplicaron pruebas estadísticas.
ResultadosEn nuestro trabajo encontramos que el hábito de fumar estuvo presente en el 46,9% de las gestantes que tuvieron un RNBP y la sepsis vaginal en un 32,7% de ellas, siendo éstas las dos entidades que más incidieron en el peso al nacer en nuestra área de salud. Otras entidades, como los antecedentes obstétricos y el período intergenésico corto, también estuvieron presentes, aunque en menor cuantía.
ConclusionesEn nuestra investigación quedó demostrada la influencia negativa que cada uno de los factores estudiados ejerce sobre el normal desarrollo del feto. Conociendo ya cuáles fueron los mayormente involucrados en nuestra área de salud, concluimos la necesidad de trazar líneas estratégicas específicas para prevenir dicha influencia.
To identify the risk factors during pregnancy most frequently associated with low-birthweight newborns in our health area.
DesignRetrospective, case-control study.
Material and methodThis study was conducted at the Ernesto Guevara Polyclinic Center in Niquero city in the province of Granma, Cuba, between 2000 and 2008. Women were divided into 2 groups: the study group included women with low-birthweight newborns and the control group included women with normal-weight newborns during the same period. The 2 groups were compared and statistical tests were applied.
ResultsA total of 46.9% of the women with low-birthweight newborns smoked and 32.7% had vaginal sepsis; these 2 factors had the greatest impact on birthweight in our health area. Other factors, such as a short intergestational interval and previous obstetric conditions were also found in women with low-birthweight neonates, but to a lesser extent.
ConclusionsThe present study shows the negative influence of each of the factors studied on normal fetal development. Preventive measures should be taken against the main risk factors identified in our health area.
Los nacimientos de neonatos bajo peso han sido una preocupación de las ciencias médicas desde hace mucho tiempo.
En los últimos años, numerosos investigadores se han enfocado en resolver esta problemática1–7, y todo esto se debe a que el bajo peso al nacer, con cifras inferiores a los 2.500g, es una de las causas más importantes de la mortalidad infantil y perinatal. Se considera que la mortalidad durante el primer año de vida es 14 veces mayor en los niños con bajo peso que en los niños que nacen normalmente1–3,6,8–12.
Aunque esta problemática golpea con más fuerza a los países subdesarrollados, no es un fenómeno exclusivo. Por ejemplo, en los Estados Unidos11 el bajo peso en el momento del nacimiento afecta a uno de cada 14 niños cada año, o sea, aproximadamente el 7%, siendo ésta una cifra importante si tenemos en cuenta que se trata de uno de los países más desarrollados del mundo y una puntera en las investigaciones científicas. En España13 se reporta una incidencia de un 5%, mientras que en países de América Latina aparece con cifras muy superiores2, con excepciones como Uruguay14, en donde hacia el 2004 el reporte de esta entidad fue de sólo el 1,8%.
En nuestro país, desde hace varios años los índices se han comportado al nivel de los países más desarrollados; no obstante, la incidencia se ha visto marcada por los períodos económicamente difíciles. Por ejemplo, hacia los años 90, las condiciones económicas a que se enfrentó el país repercutieron directamente en las posibilidades de nutrición de la población, y es por eso que el índice de bajo peso comenzó a aumentar hasta alcanzar su cifra máxima en 1993, cuando llegó al 9%. Con los esfuerzos que se realizaron, ya en 1996 fue del 7,3%, ocasión en la que el valor más elevado fue en Guantánamo1,3 con el 8,9%.
Como se puede apreciar, nuestro país ha exhibido históricamente, y aun en las condiciones más adversas, cifras comparables a las de los países del primer mundo. Sin embargo, esto no ha sido fruto del azar. La adopción de medidas y políticas de salud junto con la alta preparación de los profesionales han sido los pilares básicos de tales resultados. La constante preocupación por todas y cada una de nuestras gestantes es tarea prioritaria para los médicos del área de salud, que ha sido, en primer lugar, herramienta fundamental para esta colosal obra.
Es por esto que nuestro trabajo apoya directamente la labor de los profesionales de la medicina familiar, ya que los factores de riesgo detectados por nosotros como prioritarios para nuestra zona geográfica deben ser blanco directo de la acción de todos los que de un modo u otro velan por controlar o modificar las tendencias perjudiciales de nuestras gestantes.
Material y métodosSe realizó un estudio de carácter retrospectivo con un modelo de casos y controles para determinar los factores de riesgo presentes en las gestantes que tuvieron un recién nacido (RN) de bajo peso (RNBP) durante el período comprendido entre los años 2000 y 2008 pertenecientes al Policlínico Docente Ernesto Guevara de la Serna del municipio Niquero en la provincia Granma.
El universo de trabajo estuvo constituido por las madres de todos los RN vivos en dicho período.
Nuestro grupo de estudio quedó constituido por todas las madres que tuvieron RN vivos con un peso inferior a 2.500g durante los 9 años de estudio. Excluimos del estudio a todas las madres de malformados y a las portadoras de alguna patología que directamente influyera en el peso al nacer. La muestra por estudiar ascendió a 260 madres.
Para el estudio comparativo se tuvo en cuenta a las madres de RN con peso normal, escogidas al azar en el mismo período, y se formó un grupo igual en número al grupo de estudio. Excluimos igualmente a las madres de malformados y con alguna patología de base que pudiera influir en el peso al nacer.
A cada una de las pacientes se le explicó la importancia de la investigación y firmaron el acta de consentimiento informado. La información se obtuvo a partir de las historias clínicas y el libro de registro de RN vivos del policlínico.
Las variables que se analizaron fueron las siguientes: hábito de fumar, sepsis vaginal, antecedentes obstétricos y período intergenésico.
- 1.
Hábito de fumar. Esta variable se validó de modo absoluto, ya que sólo se muestran dos categorías: el hecho de consumir al menos un cigarrillo al día durante la gestación (fuma) y la ausencia inequívoca de consumo (no fuma). No se tuvo en cuenta a los fumadores pasivos, sólo activos o no.
- 2.
Sepsis vaginal. Esta variable no se validó teniendo en cuenta las dos dimensiones del diagnóstico de la sepsis, o sea, la clínica y el laboratorio, sino que se tuvo en cuenta como positivo el estudio microbiológico. De este modo, se pudo establecer diferencias no sólo por la presencia o no de sepsis, sino también por el agente etiológico responsable del proceso.
- 3.
Antecedentes obstétricos: dentro de la variedad de aspectos que engloba esta variable seleccionamos los dos más frecuentes en la muestra.
- •
Abortos previos. Categoría en la cual separamos 3 grupos: las que nunca habían abortado, las que habían abortado sólo una vez y las que habían abortado más de una vez.
- •
Número de partos anteriores. Otra vez separamos en 3 grupos: las nulíparas, las que tenían entre 1 y 3 partos y las que tenían 4 o más partos.
- •
- 4.
Período intergenésico. Esta variable fue separada igualmente 3 grupos: aquéllas con un período menor de 1 año, las que tenían un período de entre 1 y 2 años, y las de más de 2 años. Evidentemente, fue necesario incluir un cuarto grupo por tener dentro de la muestra a pacientes que nunca antes habían dado a luz.
Es necesario señalar que para la clasificación de los RN en cuanto a su peso se utilizaron los criterios del Grupo Nacional de Ginecología y Obstetricia15; asimismo, nos auxiliamos de los criterios reconocidos por este grupo para analizar la paridad16 y el período intergenésico17.
Para el análisis estadístico se utilizó el programa Epi Info 6. Los resultados se mostraron en forma de tablas utilizando los porcentajes simples.
El protocolo de esta investigación fue aprobado por el Comité Científico de la institución, ya que considera de importancia la identificación de los factores que más influyen en la aparición de RNBP en nuestra localidad.
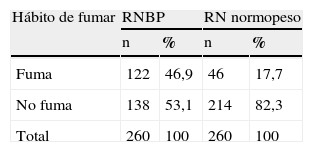
Resultados y discusiónLa tabla 1 muestra la repercusión que tuvo el hábito de fumar sobre el índice de bajo peso al nacer en nuestro estudio, ya que al comparar ambos grupos entre sí predominó la mujer fumadora, lo cual tiene una perfecta explicación, pues son conocidos los efectos nocivos de la nicotina1. Se ha dicho, asimismo, que la influencia nefasta del tabaquismo durante la gestación en relación con la determinación de la aparición de bajo peso al nacer es mucho más marcada durante la segunda que durante la primera mitad del embarazo. También se ha comprobado que el tabaco ejerce una acción directa sobre el feto, ya que se ha encontrado taquicardia fetal después que la gestante ha consumido algún cigarrillo, y que afecta la circulación placentaria, pues provoca vasoconstricción y aumento de estrés oxidativo (disfunción endotelial)8,18; incluso estudios actuales hablan a favor de que los hijos de madres fumadoras tienen menores cifras antropométricas y peores indicadores de salud que los hijos de madres no fumadoras19,20. Este hecho tiene un gran valor estadístico para nosotros, pues al analizar los valores porcentuales, encontramos que de todas las mujeres con un RNBP, el 46,9% fumaba, mientras que de todas las que aportaron un normopeso, sólo el 17,7% presentaba este hábito, o sea, un riesgo relativo mucho menor.
En este sentido podemos aportar que en la muestra estudiada por nuestro equipo el porcentaje de mujeres fumadoras fue menor que en otros estudios2,5,8,21–23, éste es un hecho al que encontramos explicación durante el análisis, pues detectamos que el índice de consumo en nuestras pacientes no era tan elevado como en otras investigaciones y, por tanto, el riesgo se comportó con menor incidencia9.
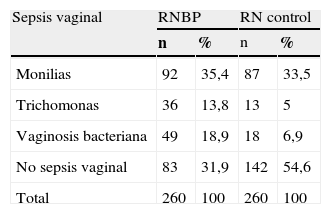
En nuestro trabajo la moniliasis fue la sepsis vaginal más frecuente, tanto en el grupo de estudio como en el de control (tabla 2), hecho que concuerda con otros estudios en Cuba24,25 y el mundo26–28. Esta entidad en particular no tiene gran significación estadística para nosotros, dado que este germen no ha afectado significativamente el peso durante el embarazo en nuestro país1,25,29,31. Sin embargo, es oportuno señalar, que desde que Schweid y Hopkins describieron el primer caso en 1968, se ha asociado la candidiasis con la infección fetal intrauterina, el aborto espontáneo y el parto pretérmino30,31.
Distribución del peso al nacer según sepsis vaginal
| Sepsis vaginal | RNBP | RN control | ||
| n | % | n | % | |
| Monilias | 92 | 35,4 | 87 | 33,5 |
| Trichomonas | 36 | 13,8 | 13 | 5 |
| Vaginosis bacteriana | 49 | 18,9 | 18 | 6,9 |
| No sepsis vaginal | 83 | 31,9 | 142 | 54,6 |
| Total | 260 | 100 | 260 | 100 |
RN: recién nacido; RNBP: recién nacido bajo peso.
Fuente: Historia clínica obstétrica y encuestas.
La tabla 2 nos muestra que la gestante con trichomoniasis presenta muchas veces más riesgo de tener un RNBP que aquellas que no padecen esta entidad. De igual forma sucede con la vaginosis bacteriana, con mayor incidencia en la muestra estudio, que igualmente nos hace pensar que una embarazada portadora de este síndrome es casi 3 veces más susceptible de aportar un RNBP que la que no está expuesta a este riesgo.
Al revisar la literatura médica sobre el tema de la infección por trichomonas, encontramos que algunos estudios presentan resultados con menor riesgo32, y con más frecuencia acompañando la vaginosis bacteriana25, e incluso algunos designan esta entidad poco frecuente33, aunque en otros la frecuencia de aparición de dicho germen en la muestra estudiada fue mayor34. Hace pocos años se estimó que la incidencia y la prevalencia anual de esta infección en Estados Unidos es de 5 y 20 millones de casos, respectivamente29,34. De cualquier manera, la trichomona sigue siendo un parásito considerado como uno de los 3 microorganismos más frecuentes como agentes causales de vaginitis29.
En nuestro estudio la presencia de esta entidad, aunque no fue el porcentaje mayoritario, sí marcó un número importante que incluso duplicó o triplicó muestras de otros estudios25,33,35. Al cuestionarnos al respecto, no encontramos en la bibliografía datos que aportaran respuestas, sin embargo, al analizar las fichas clínicas de las pacientes, pudimos constatar la presencia de hábitos de conducta, tanto higiénicos como sexuales, que justificaron las cifras obtenidas, hecho que sí está descrito en la literatura médica36. Con la vaginosis bacteriana sucede algo similar a lo ocurrido con la trichomonasis, ya que la aparición de este síndrome también estuvo adjunta al hábito social de nuestras pacientes, y la literatura internacional recoge ampliamente este comportamiento32,37. De acuerdo a algunos investigadores, la prevalencia de vaginosis bacteriana se encuentra entre un 15 y un 30% en mujeres en edad reproductiva. En México, por ejemplo, estudios realizados en mujeres de bajo riesgo revelaron una prevalencia del 32 hasta el 33,8%38, pudiendo éstas incluso ser cifras muy conservadoras36. En nuestro estudio, según nos muestra la tabla 2, el índice de aparición de vaginosis bacteriana no fue tan elevado; sin embargo, sí coincidimos en la influencia que este síndrome tiene sobre el embarazo, especialmente en el peso al nacer, aunque otros estudios no señalen riesgo significativo para esta variable39.
La aparición de estas entidades en nuestro estudio corrobora que son las 3 infecciones más frecuentes en la mujer, no sólo ginecológica, sino también embarazada. Si bien en unos estudios se eleva la incidencia de uno de los gérmenes, en otro decrece. Han sido difundidos popularmente los criterios de contaminación de las aguas24 y de resistencia microbiana en estos casos; sin embargo, estamos convencidos de que es el comportamiento o hábito social de las pacientes lo que más ha influido en la aparición de los procesos que sí afectan el embarazo y que están directamente relacionados con el tema de nuestro estudio, que es la aparición de RN vivos con bajo peso, aunque otros estudios no reflejen este punto de vista39.
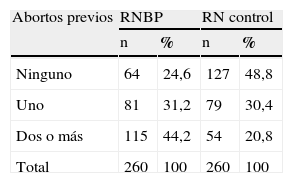
El antecedente obstétrico de 2 o más abortos previos (tabla 3) constituyó un riesgo atribuible al bajo peso al nacer, pues predominó en la muestra estudio en relación con el grupo control. Éstas poseen un riesgo mucho mayor que las que no presentan este antecedente.
Cuando confrontamos los resultados de nuestro estudio, podemos ver que en nuestro país han existido otros que han obtenido resultados similares. Hacia el año 2000 en La Habana un grupo de investigadores40 informó de un riesgo incluso mayor que el nuestro para el grupo de mujeres con antecedentes de dos o más abortos, grupo que es citado con frecuencia por otros estudios41.
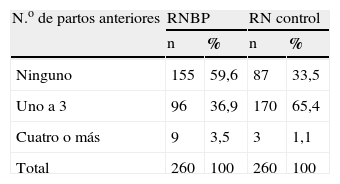
La tabla 4 muestra el antecedente de paridad entre nuestros grupos. Como podemos observar, las primíparas predominaron tanto en el grupo de estudio como en el de control; sin embargo, se puede apreciar mayor riesgo de obtener un RNBP en estas mujeres que por primera vez se enfrentan al proceso de gestación, siendo este predominio concordante con los resultados obtenidos por otros investigadores. Escalaya42 reporta una frecuencia del 51,89% y Díaz43, en nuestro país, reporta datos similares, aunque ciertamente en una época con condiciones económicas diferentes que ya han sido comentadas en este trabajo. De todos modos, otros autores han comentado la insignificancia de la condición de nulípara en sus muestras44.
Distribución del peso al nacer según el número de partos anteriores
| N.o de partos anteriores | RNBP | RN control | ||
| n | % | n | % | |
| Ninguno | 155 | 59,6 | 87 | 33,5 |
| Uno a 3 | 96 | 36,9 | 170 | 65,4 |
| Cuatro o más | 9 | 3,5 | 3 | 1,1 |
| Total | 260 | 100 | 260 | 100 |
RN: recién nacido; RNBP: recién nacido bajo peso.
Fuente: Historia clínica obstétrica y encuestas.
Es bueno señalar que en nuestro estudio el riesgo de aportar un RNBP disminuyó a medida que aumentó la paridad, es decir que podemos ver la variable multiparidad como un factor de protección. Otros estudios22 han señalado igual comportamiento, aunque también se señala un incremento del riesgo a partir del cuarto hijo, algo en lo que nuestro trabajo no concuerda, sino que la disminución del riesgo se mantuvo constante luego del primer parto.
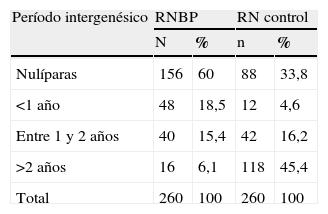
La distribución del bajo peso al nacer según período intergenésico se muestra en la tabla 5, con un evidente predominio en la muestra estudio del período intergenésico menor de 1 año; además, se corrobora la nuliparidad como causa de bajo peso.
Distribución del peso al nacer según período intergenésico
| Período intergenésico | RNBP | RN control | ||
| N | % | n | % | |
| Nulíparas | 156 | 60 | 88 | 33,8 |
| <1 año | 48 | 18,5 | 12 | 4,6 |
| Entre 1 y 2 años | 40 | 15,4 | 42 | 16,2 |
| >2 años | 16 | 6,1 | 118 | 45,4 |
| Total | 260 | 100 | 260 | 100 |
RN: recién nacido; RNBP: recién nacido bajo peso.
Fuente: Historia clínica obstétrica y encuestas.
Son muchos los trabajos que han estudiado la duración del período intergenésico y sus efectos sobre el producto de la concepción. En toda la bibliografía consultada se describen siempre los efectos adversos de un período corto, sobre todo al evaluar el peso al nacer. En algunos estudios más especializados45–47 se habla incluso de la propensión de estos neonatos a no llegar a lo que se considera un embarazo a término, y se ha comprobado una antropometría deficiente al compararlos con neonatos normopeso, eso sin hablar de la morbilidad de estos bebés, sobre todo durante los primeros años de vida47.
Para nosotros también esta variable, como ya explicamos, se comportó como un riesgo alto atribuible al RN vivo con bajo peso. El período intergenésico corto menor a 2 años es considerado no recomendable porque es el tiempo que se debe dar para que el crecimiento de la mujer vuelva a su estado normal a través del puerperio y sus cambios anatomofisiológicos; conjuntamente a la lactancia, es el tiempo que se debe dedicar al crecimiento y al desarrollo del niño precedente. La responsabilidad de un nuevo embarazo sumada al cuidado que entraña la atención a un niño pequeño incide negativamente en la salud de la madre y el hijo, aspectos, por supuesto, presentes en nuestros grupos.
Conclusiones/recomendacionesEn nuestro trabajo se estableció una relación directa entre algunos factores de riesgo y la aparición de un RN vivo bajo peso. Quedó demostrada la influencia negativa que cada uno de ellos ejerce sobre el normal desarrollo del producto del embarazo.
Al concluir la investigación nos sentimos en consonancia con los investigadores que en todo el mundo tratan estos temas, y aunque nuestra área de salud presenta sus particularidades, los resultados obtenidos muestran que trabajamos con la misma orientación de concluir cada embarazo con un bebé sano y con posibilidades de un desarrollo normal.
Instamos al Ministerio de Salud Pública y en especial a nuestra comunidad a continuar trabajando sobre cada uno de los factores específicos, que según queda demostrado, influyen directamente en el incremento del índice de bajo peso al nacer en nuestra área de salud.