El cáncer de mama en mujeres jóvenes representa un grupo singular por su edad, diagnóstico, comportamiento tumoral, deseo genésico y pronóstico. Hemos realizado un estudio descriptivo retrospectivo entre 1995 y 2012 de 1.392 mujeres diagnosticadas en nuestro centro de cáncer de mama. Se seleccionó a 56 (4,02%) mujeres cuya edad al diagnóstico era <35 años. Se estudiaron diferentes variables como datos epidemiológicos, métodos diagnósticos, abordaje quirúrgico, resultados histológicos y tasa de supervivencia. Se realizo análisis estadístico con programa informático SPSS 15.0. La edad media fue de 31,83+2,92 (24-35) años. Existían antecedentes familiares de cáncer de mama en 11 (19,62%) pacientes. Una paciente había presentado previamente un cáncer de ovario (1,78%). Eran nulíparas 24 (42,85%) y 5 (8,92%) tuvieron una gestación tras el diagnóstico-tratamiento del cáncer de mama. Los hallazgos clínicos fueron la presencia de nódulos en 49 (87,5%). La ecografía mamaria fue indicada como 1.er método diagnóstico por imagen en 35 (62,5%) casos. El tratamiento neodyuvante fue de elección en 6 (10,70%). El tratamiento quirúrgico fue indicado inicialmente en 49 (87,5%). La cirugía conservadora pudo realizarse en 23 (41,07%). El tipo histólógico más frecuente fue el carcinoma ductal infiltrante en 41 (73,2%). Respecto al seguimiento, 31 (55,35%) pacientes continúan vivas y en remisión completa. El tratamiento del cáncer de mama en pacientes jóvenes debe individualizarse. Siempre que sea posible se recomendará la realización de cirugía conservadora (valorando la quimioterapia neoadyuvante para disminuir el tamaño tumoral) así como la cirugía oncoplástica, ya que pueden contribuir a mejorar la calidad de vida sin empeorar la supervivencia de dichas pacientes.
Breast cancer in young women represents a unique group because of age, diagnosis, tumor behavior, associated infertility, and prognosis. We conducted a retrospective study between 1995 and 2012 in 1392 women diagnosed with breast cancer in our center. We selected 56 women (4.02%) whose age at diagnosis was < 35 years.
Several variables, such as epidemiological data, diagnostic methods, the surgical approach, histological results, and the survival rate were studied. The statistical analysis was conducted with SPSS 15.0 software. The mean age was 31.83+2.92 (24-35) years.
A family history of breast cancer was found in 11 (19.62%) patients. One patient had previously had ovarian cancer (1.78%). Twenty-four women (42.85%) were nulliparous and 5 (8.92%) became pregnant after diagnosis or treatment of breast cancer. Clinical findings consisted of the presence of nodules in 49 (87.5%). Breast ultrasound was indicated as the first imaging method in 35 (62.5%) women.
Treatment consisted of neoadjuvant therapy in 6 (10.70%) patients. Surgical treatment was indicated initially in 49 (87.5%). Conservative surgery was performed in 23 (41.07%). The most common histological type was infiltrating ductal carcinoma in 41 (73.2%). A total of 31 (55.35%) patients are still alive and in complete remission. The treatment of breast cancer in young patients should be individualized. Whenever possible, conservative surgery should be performed (evaluating neoadjuvant chemotherapy to reduce tumor size), as well as oncoplastic surgery, as they can help improve quality of life without impairing survival in these patients.
El cáncer de mama es la neoplasia más frecuente de la mujer en los países occidentales y la primera causa de muerte por cáncer en la mujer1.
Aunque España representa una de las tasas más bajas de la Unión Europea respecto a incidencia y mortalidad, es el tumor maligno más frecuente de la población femenina, con tasa de incidencia entre 40 y 70 por 100.000, siendo la primera causa de muerte por cáncer entre las mujeres. La incidencia, además, continúa creciendo1,2.
El factor de riesgo más importante para desarrollar un cáncer de mama es el sexo (mujer) y la edad. Es un cáncer asociado a edades medias y adultas de la vida aunque un porcentaje no despreciable (7%) se da en mujeres por debajo de 40 años. Este porcentaje disminuye cuando la edad es inferior a 35 años, en torno a un 4%1,2.
Las campañas de prevención precoz han aumentado el número de diagnósticos precoces, sobre todo en las mujeres de edad media. Sin embargo el diagnóstico en la mujer joven se realiza, en un alto número de casos, por la presencia de signos clínicos.
Los tratamientos han ido evolucionando hasta el momento actual y, junto con nuevas líneas de tratamiento adyuvante, la cirugía oncológica y plástica han permitido una mejora tanto en la supervivencia como en la calidad de vida de dichas pacientes. En las pacientes jóvenes tradicionalmente se ha indicado un tratamiento más agresivo en aras de intentar aumentar la supervivencia, considerada peor en este grupo de pacientes, y en muchos casos se han realizado con este objetivo cirugías más radicales.
Nuestro objetivo es estudiar a las pacientes de edad joven, de 35 años o menos, de nuestra área hospitalaria, valorar la epidemiología, estilo de vida, posibles factores de riesgo asociados, características tumorales y tratamientos empleados en nuestro centro, así como su supervivencia.
Material y métodosEl hospital Príncipe de Asturias está situado a 32km de Madrid, en la localidad de Alcalá de Henares. Es centro de referencia actual de una población estimada en torno a los 242.000 habitantes. Anteriormente (apertura en 2011 del Hospital de Torrejón en la localidad vecina) llegó a cubrir una población de referencia cercana a los 400.000 habitantes, correspondiente a la antigua área 3 sanitaria de la Comunidad de Madrid3.
Se ha realizado un estudio retrospectivo en el cual se ha revisado a 1.392 pacientes entre 1995 y 2012 diagnosticadas de cáncer de mama. Se ha seleccionado a todas las pacientes con edad igual o inferior a 35 años en el momento del diagnóstico: 56 casos (4,02% de la población de nuestro área con diagnóstico de cáncer de mama).
El diagnóstico del cáncer de mama se realiza en consultas externas de área (centros de atención especializada o se canaliza a través del diagnóstico precoz realizado por la asociación española contra el cáncer [AECC]). Las pacientes con diagnóstico de sospecha de cáncer de mama se remitieron a consulta de ginecología oncológica, situada en el hospital, donde se procedió a realizar un estudio de extensión preoperatorio (consistió en analítica general, marcadores tumorales, biopsias, radiografía de tórax, valoración preanestésica) y, si era preciso, ecografía hepatoabdominal, resonancia magnética nuclear (RMN) de mamas, gammagrafía ósea. Se explicó, mediante consentimiento informado, el tipo de cirugía o tipo de tratamiento propuesto.
Todas las pacientes oncológicas fueron comentadas en el Comité de Tumores Ginecológico de nuestro hospital (compuesto por miembros de los Servicios de Ginecología, Oncología, Anatomo-Patología y Radiología). La quimioterapia fue administrada en nuestro centro, la radioterapia fue valorada y administrada en hospital de referencia (La Princesa). La hormonoterapia fue prescrita indistintamente en nuestro servicio o en el de Oncología.
Una vez completados los tratamientos adyuvantes fueron de nuevo remitidas a consulta de Ginecología Oncológica donde se realiza seguimiento con visitas semestrales hasta 5.° año y anuales a partir de 5.° año. Nuestro protocolo incluye la realización de analítica general, marcadores tumorales y radiografía semestral (primeros 5 años) y mamografía, exploración ginecológica y citología anual. Todo ello puede complementarse con pruebas específicas en función de hallazgos o clínica de las pacientes.
Se diseñó una base de datos en Access (la recogida fue realizada introduciendo los datos tras el diagnóstico) y se transfirieron los datos al programa SPSS 15.0 para poder realizar análisis informático y estudio estadístico de los datos. Se han analizado diferentes variables: datos epidemiológicos, diagnóstico, datos de la cirugía, estudio anatomopatológico, tratamientos y seguimiento. Se han incluido aquellos casos a los que se les ha solicitado plataforma genética para decidir tratamiento adyuvante. También hemos estudiado la fertilidad pre- y poscáncer así como la realización de técnicas de preservación de fertilidad previas al tratamiento oncológico en dichas pacientes. Por último se han valorado el apoyo psicológico prestado a estas pacientes y la necesidad de rehabilitación en casos de linfedema.
En primer lugar se realizó estudio descriptivo: se estudiaron las variables cualitativas mediante cálculo de frecuencias absolutas y relativas. En las variables cuantitativas se calcularon las medidas de tendencia central (media, mediana y moda), así como de dispersión (desviación típica, varianza y recorrido intercuartílico).
La significación estadística fue definida para p < 0,05. Se han estudiado y comparado las diferentes variables a través de contrastes. El análisis de supervivencia ha sido estudiado mediante la aplicación de Kaplan-Meier.
ResultadosDatos epidemiológicosLa edad media ha sido 31,83+2,92 (24-35) años.
El índice de masa corporal fue 23,60+3,95 (16,67-33,95) kg/m2.
La edad de la menarquia fue 11,94+1,42 (9-16) años.
La nacionalidad predominante fue la española, que se dio en 52 casos (92,9%).
La raza fue en 54 (96,48%) casos caucásica, uno (1,78%) negra y uno (1,78%) árabe.
Hábitos tóxicos (fumadoras, bebedoras sociales) fueron reconocidos en 26 (56,52%) pacientes.
La realización de ejercicio físico fue valorada (preguntas sobre hábitos de vida) en 51 (89,2%) pacientes, de las cuales solo 5 (8,92%) reconocían llevar una vida sedentaria.
Los antecedentes personales médicos fueron descritos en 6 (10,71%) pacientes (obesidad, diabetes, HTA y un caso de cáncer de ovario seroso borderline).
Los antecedentes familiares de cáncer de mama existieron en 11 (19,62%) pacientes.
Respecto a los datos de paridad previa al cáncer, 32 pacientes (57,14%) habían tenido embarazos y partos. De estas pacientes, 27 (48,21%) referían haber dado lactancia materna.
Datos clínicos y diagnósticosEl motivo de consulta fue la palpación de un nódulo en 49 casos (87,5%), signos inflamatorios en un (1,78%) caso, telorragia en 2 casos (3,57%), hallazgo casual en 2 casos (3,57%) y varios signos en 2 pacientes (3,57%).
El diagnóstico de sospecha se obtuvo tras la realización de prueba diagnóstica radiológica de ecografía en 35 casos (62,50%), mamografía en 16 casos (28,57%) y RMN en 5 (8,92%).
La imagen radiológica descrita con más frecuencia fue: nódulo de características malignas 28 (50%), microcalcificaciones 5 (8,9%), sospecha de fibroadenoma 3 (5,4%), asimetría 3 (5,4%), masa 3 (5,4%), adenopatías 2 (3,6%), varios 12 (21,14%).
El diagnóstico inicial fue de sospecha por radiología y por punción aspiración aguja fina en 32 casos (57,14%).
La confirmación histológica definitiva se realizó mediante biopsia con arpón en 6 (10,71%), biopsia con aguja gruesa 28 (50%) y se precisó biopsia intraoperatoria en 18 casos (32,14%) y hallazgo diferido por sospecha inicial radiológica de benignidad en 4 (7,14%).
El tamaño del nódulo o masa en la mama no tuvo diferencias significativas (p=0,058) entre las diferentes pruebas diagnósticas.
- •
Ecografía: 23,91+2,38 (0-66)mm
- •
Mamografía: 26,09+3,03 (1-70) mm
- •
RMN: 22,17+3,03(1-50) mm
El análisis de marcadores tumorales preoperatorio fue:
- •
Ca 15,3: 34,50+8,54 (3,4-263) U/ml
- •
CEA: 2,0+0,38 (0,4-12) U/ml
La bilateralidad fue descrita en 2 casos (3,57%).
Datos quirúrgicosSe operó a 55 de las pacientes menores de 35 años con diagnóstico de cáncer de mama.
Una paciente (1,78%) presentaba metástasis hepáticas desde el diagnóstico y fue derivada para seguimiento y tratamiento en el Servicio de Oncología.
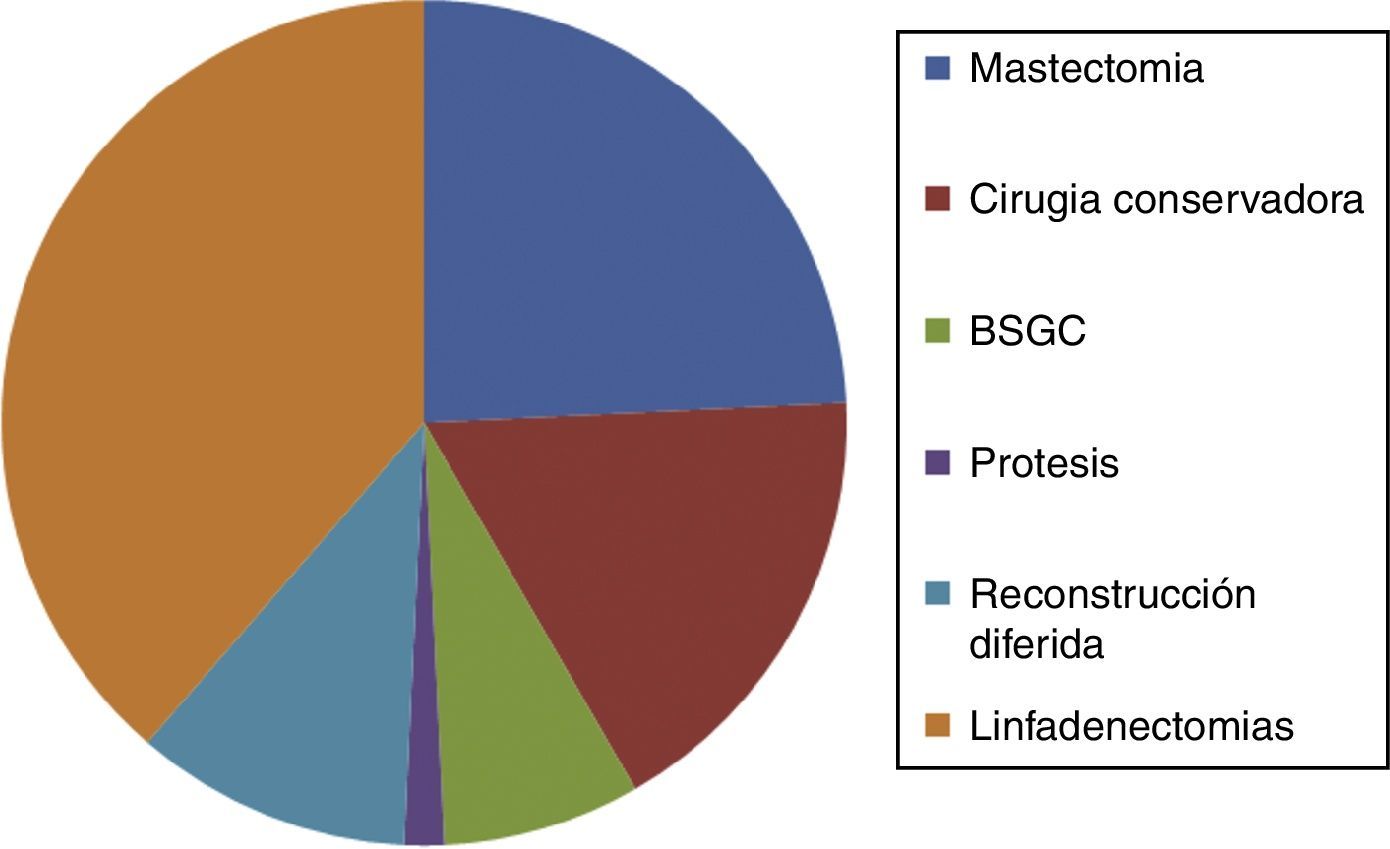
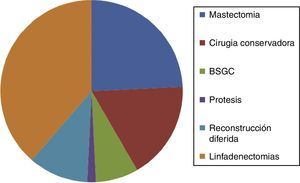
Tipo de tratamiento quirúrgico fue el mostrado en la fig. 1.
La linfadenectomía se realizó en 49 casos (87,55%) y en 29 casos (51,78%) obtuvo algún ganglio positivo.
Número de ganglios medio obtenido fue 12,87+5,6 (2-27).
El n.° medio de ganglios positivo obtenido fue de 2,25+0,44 (3-12).
Resultados anatomopatológicosEl tipo histológico más frecuente fue carcinoma ductal infiltrante (CDI) en 41 casos (73,2%), CD in situ en 8 (14,28%), lobulillar infiltrante en 3 (5,35%), medular en 2 (3,57%) e indiferenciado en 2 (3,57%)
El grado de diferenciación fue: G1: 9 casos, G2: 27 casos, G3: 20 casos.
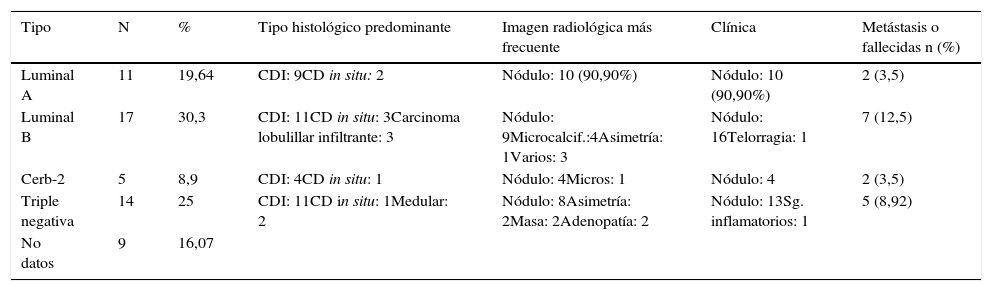
Hemos estudiado la relación entre los resultados histológicos-clasificación molecular y hallazgos radiológicos en la tabla 14.
Correlación AP- Tipo molecular-radiología
| Tipo | N | % | Tipo histológico predominante | Imagen radiológica más frecuente | Clínica | Metástasis o fallecidas n (%) |
|---|---|---|---|---|---|---|
| Luminal A | 11 | 19,64 | CDI: 9CD in situ: 2 | Nódulo: 10 (90,90%) | Nódulo: 10 (90,90%) | 2 (3,5) |
| Luminal B | 17 | 30,3 | CDI: 11CD in situ: 3Carcinoma lobulillar infiltrante: 3 | Nódulo: 9Microcalcif.:4Asimetría: 1Varios: 3 | Nódulo: 16Telorragia: 1 | 7 (12,5) |
| Cerb-2 | 5 | 8,9 | CDI: 4CD in situ: 1 | Nódulo: 4Micros: 1 | Nódulo: 4 | 2 (3,5) |
| Triple negativa | 14 | 25 | CDI: 11CD in situ: 1Medular: 2 | Nódulo: 8Asimetría: 2Masa: 2Adenopatía: 2 | Nódulo: 13Sg. inflamatorios: 1 | 5 (8,92) |
| No datos | 9 | 16,07 |
Se realizó quimioterapia neoadyuvante como tratamiento inicial en 6 (10,70%) pacientes.
La quimioterapia adyuvante tras cirugía se indicó en 47 (83,90%).
Se solicitó Mammaprint® (plataforma génomica) en 2 casos (3,6%). Se obtuvo en un caso (50% de los solicitados) resultado de alto riesgo, por lo que se procedió a quimioterapia adyuvante.
Anticuerpos monoclonales trastuzumab (Herceptin®) fueron asociados a la quimioterapia en 6 casos (10,7%).
La radioterapia fue administrada en todos los casos de cirugía conservadora, ganglios positivos o tumores localmente avanzados, lo que representa 41 (73,20%).
Se procedió a pautar tratamiento hormonal con tamoxifeno en 25 casos (44,60%).
Conservación de la fertilidadSe informó a las pacientes de la posibilidad de preservación de ovocitos antes del comienzo de la quimioterapia; esta opción fue considerada por 5 (8,92%) pacientes.
Se ofertó el tratamiento con análogos de GnRH en 5 casos (8,92%).
Fertilidad poscáncerSe han embarazado tras el diagnóstico y tratamiento del cáncer de mama 5 pacientes (8,92%).
Dos de estas pacientes (3,57%) dieron o intentaron lactancia materna.
Datos genéticosLas pacientes realizaron estudio genético en 10 casos (17,85%).
Se detectaron mutaciones del BRCA1 en 2 casos y en un caso BRCA2.
Datos de la esfera psicológicaPrecisaron tratamiento psiquiátrico o apoyo psicológico mantenido durante más de un año 7 pacientes (12,50%).
Cambios en imagen corporal fueron referidos por 2 pacientes (3,57%) y descritos como aumento de peso en relación con tratamientos adyuvantes.
Tratamientos de rehabilitación-fisioterapiaEn 12 (21,42%) casos se presentó linfedema, de los cuales 2 fueron casos leves y en 10 (17,85%) se ha precisado seguimiento y tratamiento por la Unidad de Rehabilitación, y fisioterapia de miembro superior afecto.
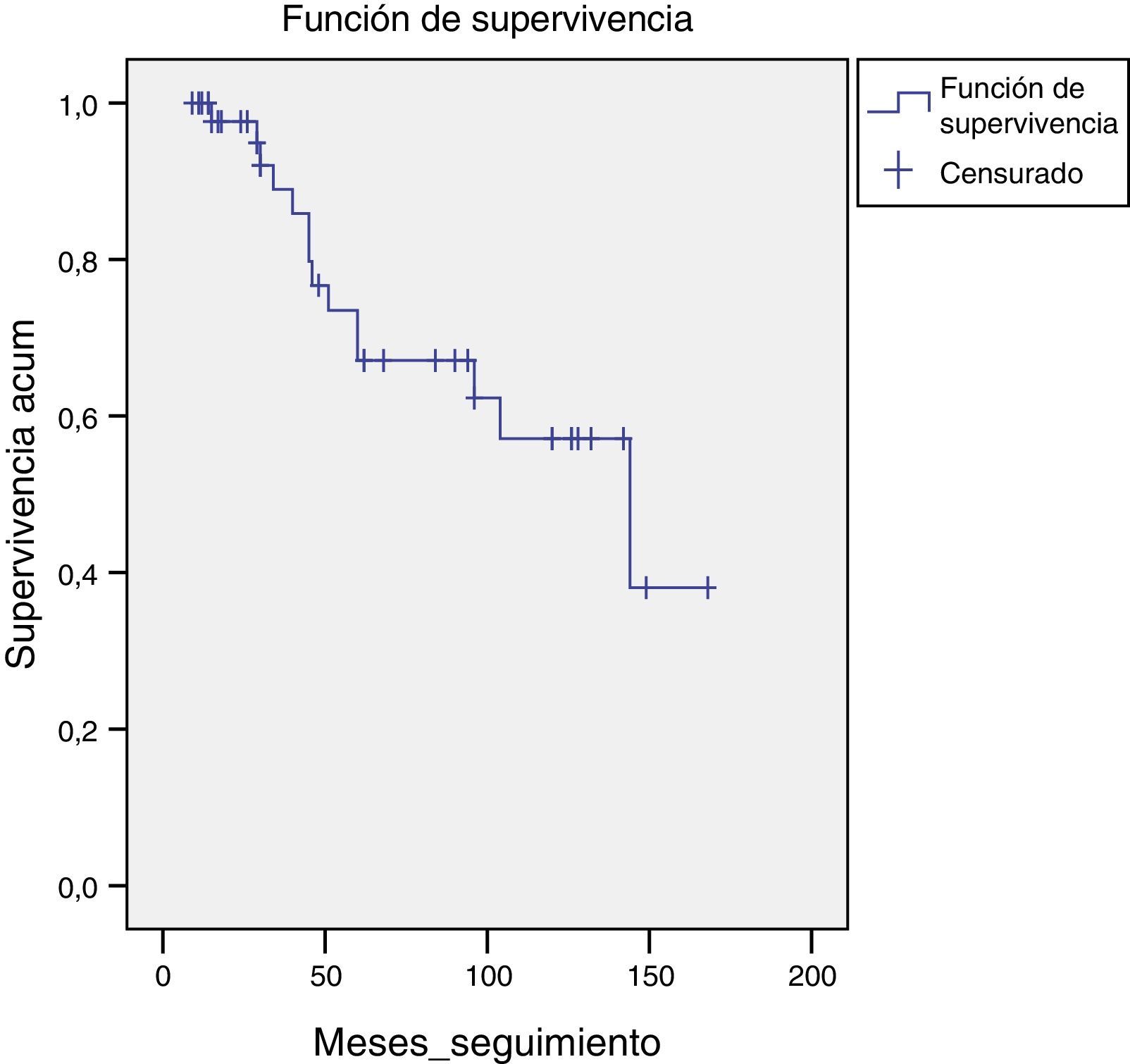
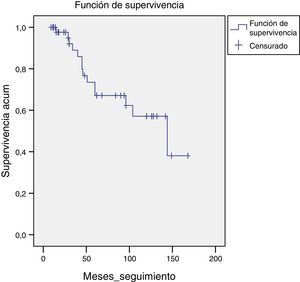
Seguimiento-supervivenciaDe las pacientes que han realizado seguimiento 31 (55,35%) permanecen en remisión completa y libres de enfermedad.
Del resto, 16 pacientes han presentado algún tipo de metástasis o recidiva de la enfermedad, de las cuales 14 (25%) han fallecido.
Los meses de seguimiento medio han sido 66,64+46,13 (9-168).
La muerte relacionada con el cáncer representa en nuestro estudio el 25% (14 pacientes).
Las metástasis más frecuentes han sido las mostradas en la tabla 2.
La aparición de metástasis fue más frecuente en los 3 primeros años: 34,25+30,06 (0-108) meses.
En 9 (16,07%) casos las pacientes no han realizado seguimiento protocolizado en nuestro centro por abandonar el área y por traslado domiciliario y, por consiguiente, han realizado el seguimiento en otro centro hospitalario. La última revisión que consta es normal (fig. 2).
DiscusiónEl cáncer de mama tiene una incidencia cada vez mayor en la población femenina y representa una cifra creciente en personas jóvenes1,5,6.
Aunque nuestro trabajo presenta ciertas limitaciones por ser un estudio retrospectivo con un número de casos (n) reducido, hemos analizado nuestros datos y los hemos comparado con la bibliografía. Los resultados obtenidos han sido acordes a lo publicado en la literatura.
Los hábitos tóxicos (en nuestra área fueron fumadoras y bebedoras sociales) se asociaban en un elevado porcentaje a cáncer de mama. El factor protector del ejercicio físico pensamos, como lo expuesto en la literatura, que favorece en el control y evolución posterior del cáncer aunque al ser pacientes jóvenes parece que la influencia es menor que en las mujeres posmenopáusicas1,7.
Los programas de diagnóstico precoz del cáncer de mama se encuentran dirigidos a un grupo de edad más avanzada. Las pacientes jóvenes suelen consultar con tumores de tamaño mayor e incluso afectación axilar o metastásica6,8–10. Es excepcional el diagnóstico en pacientes jóvenes asintomáticas.
La ecografía8 ha sido, en muchos casos, la primera herramienta diagnóstica en el manejo de estas pacientes. Opinamos que siempre que sea posible debe asociarse a una biopsia para confirmación histológica preoperatoriamente. Esto permite, además de una seguridad diagnóstica, mejorar los tiempos quirúrgicos y optar por otras posibilidades, como son la cirugía oncoplástica y en, algunos casos, la quimioterapia neoadyuvante con la intención de disminuir el tamaño y poder realizar posteriormente una cirugía conservadora.
En casos de axila clínica negativa, la realización del biospsia selectiva del ganglio centinela (BSGC)9,11 es en el momento actual, de elección. En este trabajo la mayoría correspondían a pacientes intervenidas con LA o con BSGC seguidas de linfadenectomía, por estar realizándose en ese momento la validación de la técnica en nuestro centro. La realización de BSGC disminuye la morbilidad y la tasa de linfedemas respecto de la linfadenectomía9.
La cirugía conservadora, seguida de radioterapia en los casos en que sea posible, debe ser considerada de elección. No hay evidencia que mejore la supervivencia de la cirugía radical6,10,12. En nuestro estudio las cifras de cirugía conservadora son bajas por ser estudio retrospectivo, pero la tendencia actual en la indicación ha cambiado y se ha incrementado la cirugía conservadora, teniendo especial importancia en dichas pacientes la existencia de márgenes libres para evitar recidivas13,14.
La cirugía oncoplástica, tanto la simetrización como los colgajos o reconstrucción inmediata con prótesis, mejora la imagen corporal de la paciente, disminuye la necesidad de apoyo psicológico posterior y mejora la calidad de vida9,12,14.
En el momento actual, si es preciso realizar una mastectomía se indica un tratamiento oncoplástico de 1.ª línea. En los casos en que no está indicada la reconstrucción inmediata se intentará una cirugía reconstructiva en diferido tras terminar los tratamientos adyuvantes y conseguir una remisión de la enfermedad al menos de 12-24 meses, como lo publicado en la literatura10,12.
El avance del tratamiento adyuvante o coadyuvante en las pacientes jóvenes (a expensas de quimioterapia y la utilización de anticuerpos monoclonales tipo transtuzumab) han mejorado la supervivencia global5,12,15,16. En nuestro trabajo los primeros años no se pudieron estudiar todos los tipos cerb2, pero en los últimos años se analizan de manera protocolizada, procediéndose a la administración de anticuerpos monoclonales durante un año cuando está indicado12. La hormonoterapia en pacientes con RH (receptores hormonales) positivos se indicó durante 5 años. En la actualidad se plantea mantener hasta 10 años en N+ (ganglios positivos), según se recoge ya en la bibliografía5.
La población de mujeres jóvenes en este periodo de edad se asocia en muchos casos a deseos genésicos no cumplidos. Debemos, siempre que las condiciones de la paciente lo permitan, valorar y ofertar técnicas de preservación de la fertilidad previas al inicio del tratamiento quimioterápico17,18. En nuestro trabajo, dado que la mayoría son mujeres sin pareja estable en ese momento, se describe la preservación de ovocitos como la técnica más demandada.
La utilidad del tratamiento con análogos en pacientes menores de 35 años y durante un periodo de mantenimiento de entre 2 y 5 años, aún con controversias, está descrito en la literatura y protocolizado en algunas guías clínicas. En nuestra experiencia debe pautarse siempre que la paciente no presente contraindicaciones15,16,19.
Respecto a la gestación tras el cáncer, aunque nos sumamos a las recomendaciones10 de esperar al menos 24 meses de finalizado el tratamiento, consideramos que no empeora el pronóstico y mejora la sensación psicológica de curación de la paciente5,9,12.
La mortalidad asociada a este tipo de cáncer20–24 no es despreciable. Tradicionalmente en pacientes jóvenes, se ha identificado con un peor pronóstico. En nuestra serie, aunque el número de casos es bajo para extrapolar conclusiones, podemos ver que la mortalidad ha sido elevada.
La aparición de recidivas o metástasis en nuestras pacientes, como lo descrito en la literatura, fue mayoritariamente en los 3 primeros años21,25.
La asociación de tumores con comportamiento más agresivos6,10,16,25 (triples negativas, luminal B) parece alta también en nuestros resultados.
En nuestra experiencia, siguiendo la línea expresada en la literatura, la aparición de metástasis viscerales (hepáticas) o cerebrales ensombrece el pronóstico y disminuye la supervivencia1,5,19–21.
La bilateralidad descrita hasta en algunas series10,20 del 20% no fue encontrada en este trabajo. Solo hemos encontrado 2 casos: uno presentó un cáncer de mama contralateral a los 8 años del diagnóstico del 1.er cáncer y el otro era una paciente con mutación BRCA.
El estudio genético12,24 debe ofertarse en pacientes jóvenes. Los criterios de cirugía profiláctica contralateral o anexectomía bilateral, en casos de mutación BRCA, deben ser valorados y explicados a la paciente.
Concluimos que aunque el cáncer de mama en las pacientes menores de 35 años no es frecuente tampoco es excepcional.
Este grupo de pacientes merece una consideración no solo por su edad sino porque presenta una complejidad añadida por su posible asociación a alteraciones genéticas, por la necesidad de intentar conservar la fertilidad, por la sintomatología asociada a la alteración de la imagen corporal (que se produce en toda mujer intervenida mediante una mastectomía pero que afecta más negativamente en el grupo de menor edad), además de por la mortalidad asociada.
Consideramos que unas recomendaciones de vida saludable (limitar hábitos tóxicos, conservar peso adecuado y realizar ejercicio físico) así como un diagnóstico precoz y la realización de cirugía conservadora (valorando el empleo de quiomioterapia neoadyuvante o de técnicas oncoplásticas, siempre que sean posibles) pueden contribuir a mejorar la calidad de vida de dichas pacientes sin empeorar la supervivencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.