Estimar el beneficio clínico y económico derivado del incremento del uso de combinaciones a dosis fijas de estatinas de alta intensidad y ezetimiba en el tratamiento de pacientes de alto/muy alto riesgo cardiovascular, desde la perspectiva del Sistema Nacional de Salud (SNS) español.
MétodosSe comparó un escenario basal (cuotas actuales de mercado) frente a escenarios que incrementaban el uso de las combinaciones fijas (alternativo: incremento del 30%; optimizado: 69%). Se estimó el potencial aumento anual en el número de pacientes controlados, eventos cardiovasculares evitados y ahorro de costes directos médicos asociados, incluyendo coste del tratamiento farmacológico, de seguimiento, y manejo de los eventos cardiovasculares, a lo largo de un horizonte temporal de tres años.
ResultadosA lo largo de los tres años de estudio, en el escenario basal se estimaron un total de 1.552.686 pacientes controlados y 39.449 eventos cardiovasculares, con un coste total para el SNS de 1.841.057.122 €. En el escenario alternativo los pacientes controlados aumentarían un 36,1%, se evitarían 139 eventos cardiovasculares, con un ahorro para el SNS de 36.116.631€. En el escenario optimizado existiría un aumento del 64% de pacientes controlados y llegarían a evitarse 250 eventos cardiovasculares, con un ahorro para el SNS de 56.415.300€.
ConclusiónEl incremento del uso de las combinaciones de estatina de alta intensidad y ezetimiba en dosis fija en pacientes de alto y muy alto riesgo cardiovascular puede aumentar el número de pacientes controlados, reducir complicaciones cardiovasculares y producir ahorros económicos desde la perspectiva del SNS.
To estimate the clinical and economic benefits derived from increasing the use of fixed-dose combinations of high-intensity statins and ezetimibe in patients at high/very high cardiovascular risk, from the perspective of the Spanish National Health System (SNS).
MethodsA baseline scenario (current market shares) was compared with scenarios that increased the use of fixed-dose combinations (alternative: 30% increase; optimized: 69% increase). The potential annual increase in the number of controlled patients, cardiovascular events avoided and the associated savings in direct medical costs were estimated, including the cost of pharmacological treatment, follow-up, and managing cardiovascular events over a three-year time horizon.
ResultsOver the three years of the study, the baseline scenario estimated a total of 1,552,686 controlled patients and 39,449 cardiovascular events, with a total cost to the SNS of €1,841,057,122. In the alternative scenario, controlled patients would increase by 36.1%, and 139 cardiovascular events would be avoided, resulting in savings for the SNS of €36,116,631. In the optimized scenario, there would be a 64% increase in controlled patients and 250cardiovascular events would be avoided, leading to savings of €56,415,300 for the SNS.
ConclusionIncreased use of high-intensity statin and ezetimibe fixed-dose combinations in patients with high/very high cardiovascular risk may increase the number of controlled patients, reduce cardiovascular events and produce economic savings from an SNS perspective.
La enfermedad cardiovascular (ECV) se asocia a una gran carga socioeconómica, es una de las principales causas de muerte en España y conlleva un elevado grado de discapacidad1,2. Se estima que el control de los principales factores de riesgo cardiovascular (CV) permitiría disminuir los eventos CV y, por tanto, reducir un 80,0% el impacto de la ECV3.
En este sentido, las guías de la European Society of Cardiology (ESC) y de la European Atherosclerosis Society (EAS), entre otras, establecen la reducción del nivel de concentración de colesterol unido a lipoproteínas de baja densidad (cLDL) como el principal objetivo de prevención de eventos CV4,5. En concreto, se ha estimado que un descenso de 1mmol/l supone una reducción del riesgo relativo de eventos CV mayores (MACE) de entre el 19% y el 25%6,7. Asimismo, las guías ESC/EAS recomiendan evaluar el riesgo cardiovascular de forma cuantitativa mediante el Systematic Coronary Risck Evaluation (SCORE), que ha sido actualizado recientemente al SCORE2, y en función de este, establecer el objetivo de reducción de cLDL4,8.
En nuestro país se estima que un porcentaje significativo de pacientes con hipercolesterolemia no alcanza sus objetivos de control de cLDL9. Un estudio en vida real llevado a cabo en nuestro entorno muestra que solo el 31% de los pacientes los alcanzan, lo cual difiere de la percepción de los médicos, que considera que el 62% de los pacientes están controlados9.
Actualmente, las estatinas son el fármaco de elección para el tratamiento de la hipercolesterolemia, cuya eficacia en la reducción del cLDL ha sido demostrada en diversos estudios, logrando considerables mejoras en el riesgo de evento CV7. Aunque, en ocasiones, estas reducciones no son suficientes, sobre todo en pacientes con alto riesgo, cuyo objetivo es una reducción del cLDL de más del 50,0%4. En estos casos se recomienda el tratamiento combinado de estatinas con ezetimiba, ya que la adición de ezetimiba a la monoterapia con distintas estatinas se ha asociado a una reducción adicional en torno al 20,0% en los valores de cLDL10.
La consecución de un buen control de los niveles de cLDL es clave para evitar o retrasar la aparición de evento CV. Sin embargo, en la práctica existen barreras que dificultan alcanzar el objetivo terapéutico de reducción de cLDL4, entre las que destacan la inercia terapéutica y la falta de adherencia. Un alto porcentaje de pacientes con evento CV, que podría alcanzar el 70% en nuestro país, no intensifican su tratamiento pese a no alcanzar el objetivo terapéutico9,11-14, e incluso mantienen el mismo tratamiento tras sufrir un evento CV14. Asimismo, diversos estudios identifican la falta de adherencia al tratamiento con estatinas como un factor que genera un aumento de la morbimortalidad CV, donde los pacientes adherentes podrían reducir hasta un 55% el riesgo de evento CV15-17. Además, existen estudios que concluyen que el aumento del número de comprimidos/cápsulas en el tratamiento influye negativamente en la adherencia18,19, asegurando que cada comprimido/cápsula adicional en el tratamiento hipolipemiante podría reducir un 10% la adherencia del paciente a dicho tratamiento20, y, por consiguiente, llevar a aumentar el riesgo de complicaciones cardiovasculares.
El uso de tratamiento hipolipemiante combinado en dosis fijas (estatina/ezetimiba), en comparación con las dosis libres, aparte del ahorro en el coste farmacológico, podría llevar a mejores resultados en el control de los pacientes con hipercolesterolemia al mejorar, entre otros, su adherencia. De este modo, su uso podría reducir el riesgo de eventos CV, lo que conllevaría reducir la carga socioeconómica de la enfermedad.
Por todo ello, el objetivo principal de este estudio fue estimar la eficiencia de las combinaciones a dosis fijas de estatinas de alta intensidad y ezetimiba en el tratamiento de la hipercolesterolemia en pacientes de alto o muy alto riesgo de evento CV, desde la perspectiva del sistema nacional de salud (SNS) español.
MétodosSe realizó un análisis, a través de un modelo analítico desarrollado en Microsoft Excel, que permite evaluar el beneficio clínico y económico derivado del incremento en el uso de combinaciones a dosis fijas de estatinas de alta intensidad y ezetimiba para el tratamiento de la hipercolesterolemia. A través de la comparación de diferentes escenarios (en los que el uso de las dosis fijas varía con el tiempo en diferente proporción), se estimó el potencial aumento anual en el número de pacientes controlados, el número de eventos CV evitados y el ahorro de costes a lo largo de un horizonte temporal de 3años. Los parámetros y las asunciones realizados para el desarrollo del análisis fueron validados por un panel multidisciplinar de expertos en el abordaje de la enfermedad cardiovascular (atención primaria, servicio de cardiología, medicina interna), así como una especialista en seguridad del paciente.
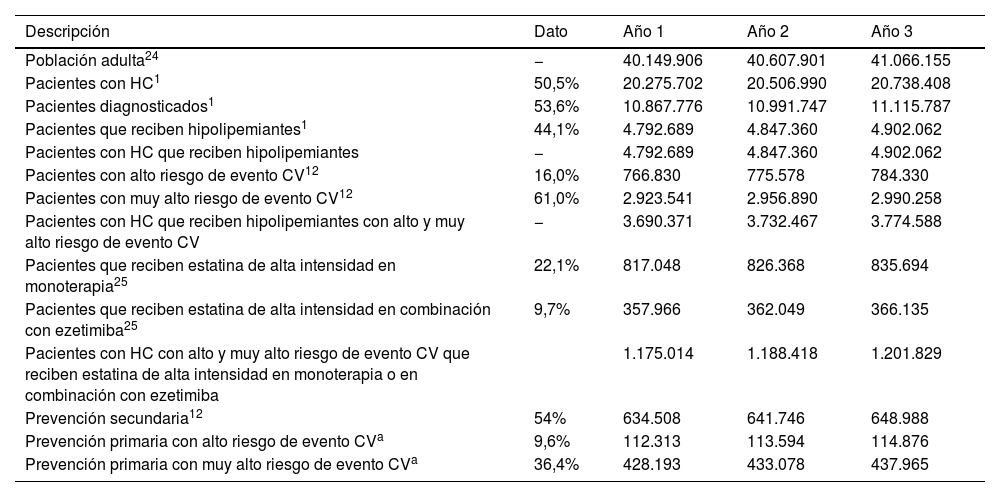
PoblaciónEl número de pacientes con hipercolesterolemia que recibe hipolipemiantes se estimó a partir de la población española adulta en cada año de estudio21,22. Se consideró como población diana únicamente a los pacientes con alto y muy alto riesgo de evento CV9 que reciben tratamiento con estatinas de alta intensidad en monoterapia o en combinación con ezetimiba23.
Posteriormente se distribuyó la población diana en subgrupos, considerando que un 54% de esta población eran pacientes en prevención secundaria9, y el resto en prevención primaria (46,0%), distribuyéndose estos últimos en pacientes de alto riego de eventoCV (9,6%) y muy alto riesgo de eventoCV (36,4%)9 (tabla 1).
Estimación de la población incluida en el análisis
| Descripción | Dato | Año 1 | Año 2 | Año 3 |
|---|---|---|---|---|
| Población adulta24 | − | 40.149.906 | 40.607.901 | 41.066.155 |
| Pacientes con HC1 | 50,5% | 20.275.702 | 20.506.990 | 20.738.408 |
| Pacientes diagnosticados1 | 53,6% | 10.867.776 | 10.991.747 | 11.115.787 |
| Pacientes que reciben hipolipemiantes1 | 44,1% | 4.792.689 | 4.847.360 | 4.902.062 |
| Pacientes con HC que reciben hipolipemiantes | − | 4.792.689 | 4.847.360 | 4.902.062 |
| Pacientes con alto riesgo de evento CV12 | 16,0% | 766.830 | 775.578 | 784.330 |
| Pacientes con muy alto riesgo de evento CV12 | 61,0% | 2.923.541 | 2.956.890 | 2.990.258 |
| Pacientes con HC que reciben hipolipemiantes con alto y muy alto riesgo de evento CV | − | 3.690.371 | 3.732.467 | 3.774.588 |
| Pacientes que reciben estatina de alta intensidad en monoterapia25 | 22,1% | 817.048 | 826.368 | 835.694 |
| Pacientes que reciben estatina de alta intensidad en combinación con ezetimiba25 | 9,7% | 357.966 | 362.049 | 366.135 |
| Pacientes con HC con alto y muy alto riesgo de evento CV que reciben estatina de alta intensidad en monoterapia o en combinación con ezetimiba | 1.175.014 | 1.188.418 | 1.201.829 | |
| Prevención secundaria12 | 54% | 634.508 | 641.746 | 648.988 |
| Prevención primaria con alto riesgo de evento CVa | 9,6% | 112.313 | 113.594 | 114.876 |
| Prevención primaria con muy alto riesgo de evento CVa | 36,4% | 428.193 | 433.078 | 437.965 |
CV: cardiovascular; HC: hipercolesterolemia.
Para distribuir el 46,0% de los pacientes en prevención primaria se utilizan los porcentajes de pacientes en alto y muy alto riesgo presentados previamente (16,0% y 61,0%)12.
A partir de la información contenida en la guía ESC/EAS4 y las recomendaciones de la Sociedad Española de Cardiología (SEC)24, se asignó el porcentaje de riesgo de evento CV y el cLDL basal de los pacientes, así como sus objetivos de control. Se definieron diferentes perfiles para los pacientes en prevención primaria de alto riesgo CV (riesgo SCORE: 7,5%; cLDL: 160mg/dl; objetivos: reducción del 50,0% en el cLDL y ≤70mg/dl), prevención primaria de muy alto riesgoCV (riesgo SCORE: 11,0%; cLDL: 130mg/dl; objetivos: reducción del 50,0% en el cLDL y ≤55mg/dl) y prevención secundaria (riesgo SCORE: 12,5%; cLDL: 130mg/dl; objetivos: reducción del 50,0% en el cLDL y ≤55mg/dl). La adecuación a la práctica clínica real de los parámetros considerados para cada subgrupo fue validada por el panel de expertos.
EscenariosPara captar el beneficio derivado del aumento en el uso de las combinaciones en dosis fijas de estatina de alta intensidad y ezetimiba se comparó un escenario basal con dos escenarios comparativos, a los que llamaremos a partir de ahora escenario alternativo y escenario optimizado.
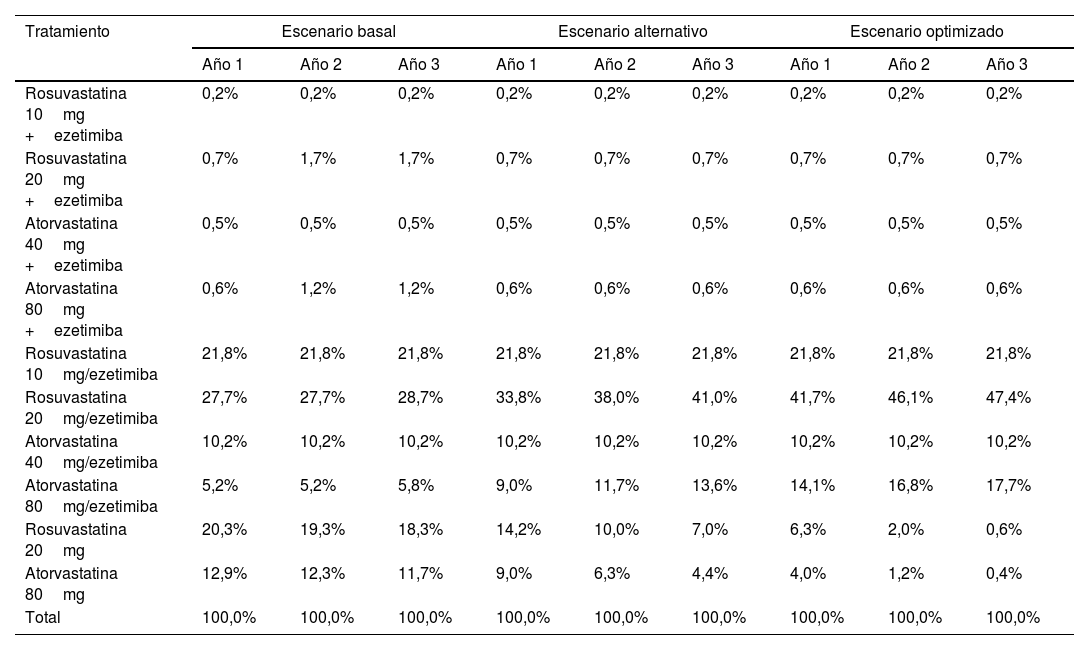
El escenario basal refleja el uso actual del tratamiento para la hipercolesterolemia en pacientes con alto y muy alto riesgo de eventoCV. En el año1 del análisis, los pacientes se distribuyeron en cada una de las alternativas consideradas en base a sus cuotas de mercado a nivel nacional25. Se asumió que un 5% de los pacientes que recibían estatinas de alta intensidad en monoterapia el año1 pasaban a recibir terapia combinada con ezetimiba en dosis individuales el año2 del análisis, y posteriormente en dosis fijas el año3 del análisis (tabla 2).
Cuotas de uso utilizadas para la distribución de los pacientes en los diferentes escenarios
| Tratamiento | Escenario basal | Escenario alternativo | Escenario optimizado | ||||||
|---|---|---|---|---|---|---|---|---|---|
| Año 1 | Año 2 | Año 3 | Año 1 | Año 2 | Año 3 | Año 1 | Año 2 | Año 3 | |
| Rosuvastatina 10mg +ezetimiba | 0,2% | 0,2% | 0,2% | 0,2% | 0,2% | 0,2% | 0,2% | 0,2% | 0,2% |
| Rosuvastatina 20mg +ezetimiba | 0,7% | 1,7% | 1,7% | 0,7% | 0,7% | 0,7% | 0,7% | 0,7% | 0,7% |
| Atorvastatina 40mg +ezetimiba | 0,5% | 0,5% | 0,5% | 0,5% | 0,5% | 0,5% | 0,5% | 0,5% | 0,5% |
| Atorvastatina 80mg +ezetimiba | 0,6% | 1,2% | 1,2% | 0,6% | 0,6% | 0,6% | 0,6% | 0,6% | 0,6% |
| Rosuvastatina 10mg/ezetimiba | 21,8% | 21,8% | 21,8% | 21,8% | 21,8% | 21,8% | 21,8% | 21,8% | 21,8% |
| Rosuvastatina 20mg/ezetimiba | 27,7% | 27,7% | 28,7% | 33,8% | 38,0% | 41,0% | 41,7% | 46,1% | 47,4% |
| Atorvastatina 40mg/ezetimiba | 10,2% | 10,2% | 10,2% | 10,2% | 10,2% | 10,2% | 10,2% | 10,2% | 10,2% |
| Atorvastatina 80mg/ezetimiba | 5,2% | 5,2% | 5,8% | 9,0% | 11,7% | 13,6% | 14,1% | 16,8% | 17,7% |
| Rosuvastatina 20mg | 20,3% | 19,3% | 18,3% | 14,2% | 10,0% | 7,0% | 6,3% | 2,0% | 0,6% |
| Atorvastatina 80mg | 12,9% | 12,3% | 11,7% | 9,0% | 6,3% | 4,4% | 4,0% | 1,2% | 0,4% |
| Total | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% |
Tanto en el escenario alternativo como en el optimizado se consideró un aumento más dinámico en el porcentaje de uso de las combinaciones a dosis fijas de estatina/ezetimiba, directamente desde el primer año del análisis, tras alcanzar previamente control con la estatina y la ezetimiba en dosis individuales. En el escenario alternativo este porcentaje se estableció en un 30,0% (porcentaje de pacientes no controlados con estatinas en monoterapia establecido en las guías de práctica clínica)4,26 y en un 69,0% en el escenario optimizado (a partir de un estudio en el que se determinó el porcentaje de pacientes españoles no controlados en vida real)9 (tabla 2).
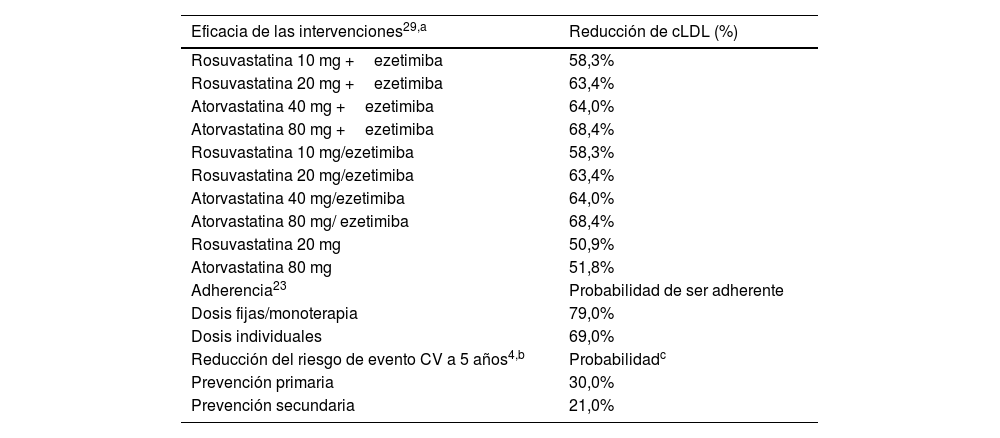
Parámetros de beneficio clínicoPara cada escenario se estableció el número de pacientes controlados y el número de eventosCV haciendo uso de la eficacia de cada tratamiento (porcentaje de reducción del cLDL)27. Se asumió la misma eficacia para las dosis fijas (estatina/ezetimiba) y las dosis individuales (estatina +ezetimiba). Asimismo, se tuvo en cuenta la adherencia al tratamiento en función del número de comprimidos que lo componían (79% para dosis fijas/monoterapia; 69% para dosis individuales)20 para ajustar las reducciones de cLDL.
El porcentaje de reducción de cLDL ajustado por la adherencia se aplicó a los valores de cLDL basales de cada subgrupo, lo cual estableció su reducción de cLDL. Esta reducción se utilizó para determinar el riesgo de eventosCV anual, ya que por cada 1mol/dl de cLDL reducido se estimó una reducción anual del riesgo de evento CV del 6,9% en pacientes en prevención primaria y del 4,6% en pacientes en prevención secundaria (ver detalle en la tabla 3).
Estimación de la eficacia del tratamiento
| Eficacia de las intervenciones29,a | Reducción de cLDL (%) |
|---|---|
| Rosuvastatina 10 mg +ezetimiba | 58,3% |
| Rosuvastatina 20 mg +ezetimiba | 63,4% |
| Atorvastatina 40 mg +ezetimiba | 64,0% |
| Atorvastatina 80 mg +ezetimiba | 68,4% |
| Rosuvastatina 10 mg/ezetimiba | 58,3% |
| Rosuvastatina 20 mg/ezetimiba | 63,4% |
| Atorvastatina 40 mg/ezetimiba | 64,0% |
| Atorvastatina 80 mg/ ezetimiba | 68,4% |
| Rosuvastatina 20 mg | 50,9% |
| Atorvastatina 80 mg | 51,8% |
| Adherencia23 | Probabilidad de ser adherente |
| Dosis fijas/monoterapia | 79,0% |
| Dosis individuales | 69,0% |
| Reducción del riesgo de evento CV a 5 años4,b | Probabilidadc |
| Prevención primaria | 30,0% |
| Prevención secundaria | 21,0% |
cLDL: low-density-lipoprotein colesterol; CV: cardiovascular.
Además, la reducción de cLDL ajustada por la adherencia permitió conocer el porcentaje de pacientes que alcanzaban los objetivos de control establecidos en las guías de práctica clínica4,24.
Parámetros económicosSe estimaron los costes directos médicos, incluyendo el coste del tratamiento farmacológico, el coste de seguimiento de los pacientes (visitas y pruebas) y el coste del manejo de los eventosCV.
El coste farmacológico anual para cada alternativa de tratamiento se estimó en base al PVL publicado en la base de datos del colegio oficial de farmacéuticos, BotPlusWeb28. Para las dosis fijas se utilizó el promedio de las diferentes presentaciones, mientras que para las dosis individuales se sumó el precio de referencia de ezetimiba al de la estatina (tabla A1).
El coste de seguimiento de los pacientes se estimó en función de si el paciente estaba o no controlado (alcanza los objetivos de control establecidos en función del subgrupo de pacientes), considerando un uso de recursos diferencial. La frecuencia anual de visitas y pruebas en cada escenario fue estimada por el panel de expertos en base a su experiencia en práctica clínica, considerándose 1,5visitas al médico de atención primaria anuales en pacientes controlados, y 4 en pacientes no controlados, así como 1,5 y 3,5 analíticas de sangre, respectivamente.
Se estimó un coste agregado por evento CV (6.692,37€). Este se obtuvo ponderando el coste unitario de cada evento considerado y su frecuencia de aparición según datos españoles provenientes del Instituto Nacional de Estadística (INE)29 (infarto agudo de miocardio: 33,3%; angina de pecho: 5,9%; evento cerebrovascular: 60,80%).
Los costes unitarios de las visitas, de las pruebas y de los eventos considerados se extrajeron como el promedio de las tarifas disponibles en la base de datos de costes médicos eSalud30 (€, 2023) y se presentan en la tabla A1.
AnálisisA través de este análisis, se estimó el número de pacientes controlados, el número de eventosCV, así como el coste total (coste farmacológico, de seguimiento y manejo de los eventosCV) anualmente y de manera acumulada para los tres años de estudio en cada escenario. Los resultados del escenario alternativo y el escenario optimizado se compararon con los del escenario basal de forma anual y acumulada.
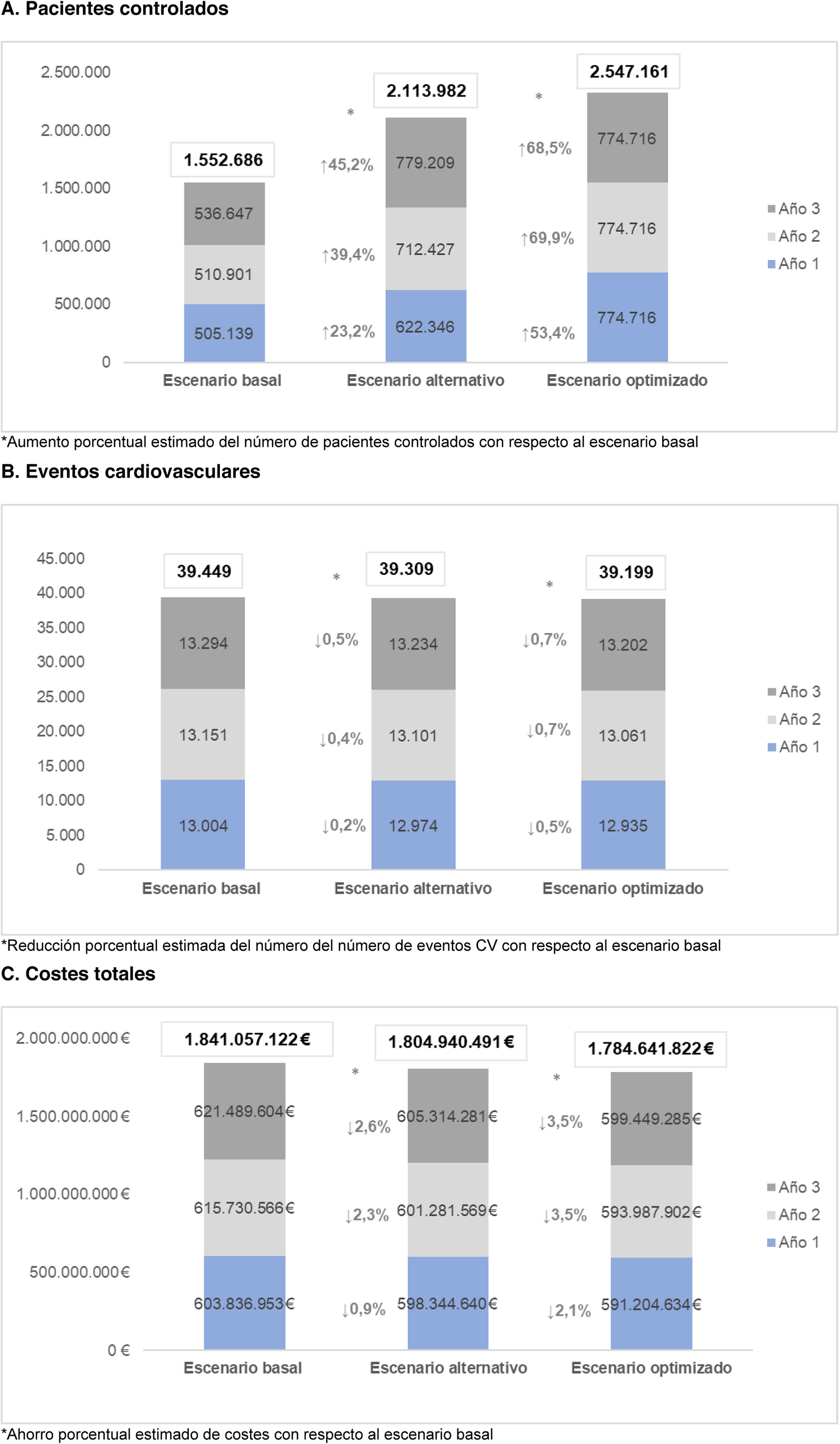
ResultadosPacientes controladosEn el escenario basal se estimaron un total de 1.552.686 pacientes controlados a lo largo de los tres años de estudio. En el escenario alternativo el número de pacientes controlados fue de 2.113.982, lo que determina un aumento del 36,1% en el número de pacientes controlados a lo largo del horizonte temporal respecto al escenario basal.
En el escenario optimizado se estimaron un total de 2.547.161 pacientes controlados en 3años, y suponiendo un aumento del 64,0% en el número de pacientes controlados a lo largo del horizonte temporal respecto al escenario basal (fig. 1A).
Número de eventos CVEn el escenario basal se estimaron 39.449 eventosCV a lo largo de los tres años de estudio, mientras que en el escenario alternativo se estimaron un total de 39.309 eventos CV, evitando así 139 eventos CV y suponiendo una reducción del 0,4% con respecto al escenario basal.
En el escenario optimizado se estimaron 39.199 eventos CV en los tres años de estudio, evitando así 250 eventos CV respecto al escenario basal, lo que supone una reducción del 0,6% (fig. 1B).
Coste totalEl coste total del escenario base ascendió a 1.841.057.122€ a lo largo de los tres años de estudio, mientras que en el escenario alternativo el coste total ascendió a 1.804.940.491€, lo que supone un ahorro del 2,0% en el coste total en comparación con el escenario basal.
En el escenario optimizado se estimó un coste total de 1.784.641.822€ en los tres años de estudio, suponiendo un ahorro del 3,1% en el coste total estimado respecto al escenario basal (fig. 1C).
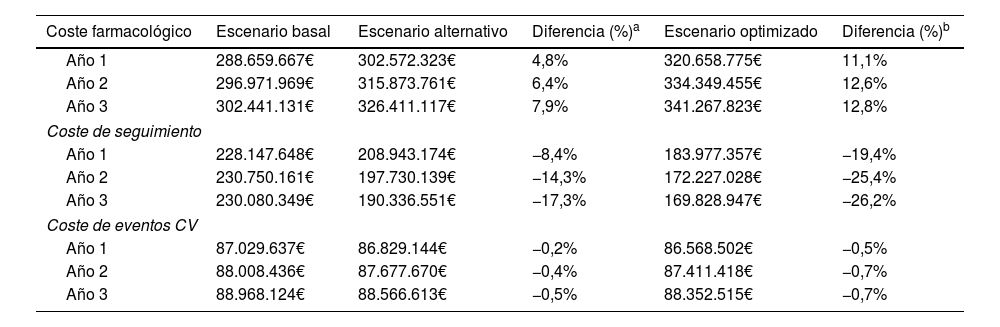
En general, tanto en el escenario alternativo como en el escenario optimizado se observó un aumento del coste farmacológico con respecto al escenario base, derivado del aumento del número de pacientes que recibían terapia combinada. Sin embargo, este aumento del coste se vio compensado por el ahorro generado por el aumento de pacientes controlados (menor coste de seguimiento) y el número de eventos CV evitados (menores costes por eventos CV). En este sentido, el mayor ahorro vendría dado por el coste del seguimiento de los pacientes, de donde se obtiene una diferencia del 13,3% con respecto al escenario alternativo y del 23,7% con respecto al escenario optimizado a lo largo de los tres años de estudio (tabla 4).
Resultados desagregados del coste total para cada escenario al año y diferencia con el escenario basal
| Coste farmacológico | Escenario basal | Escenario alternativo | Diferencia (%)a | Escenario optimizado | Diferencia (%)b |
|---|---|---|---|---|---|
| Año 1 | 288.659.667€ | 302.572.323€ | 4,8% | 320.658.775€ | 11,1% |
| Año 2 | 296.971.969€ | 315.873.761€ | 6,4% | 334.349.455€ | 12,6% |
| Año 3 | 302.441.131€ | 326.411.117€ | 7,9% | 341.267.823€ | 12,8% |
| Coste de seguimiento | |||||
| Año 1 | 228.147.648€ | 208.943.174€ | −8,4% | 183.977.357€ | −19,4% |
| Año 2 | 230.750.161€ | 197.730.139€ | −14,3% | 172.227.028€ | −25,4% |
| Año 3 | 230.080.349€ | 190.336.551€ | −17,3% | 169.828.947€ | −26,2% |
| Coste de eventos CV | |||||
| Año 1 | 87.029.637€ | 86.829.144€ | −0,2% | 86.568.502€ | −0,5% |
| Año 2 | 88.008.436€ | 87.677.670€ | −0,4% | 87.411.418€ | −0,7% |
| Año 3 | 88.968.124€ | 88.566.613€ | −0,5% | 88.352.515€ | −0,7% |
El presente estudio ha sido desarrollado con el objetivo de estimar la eficiencia de las combinaciones a dosis fijas de estatinas de alta intensidad y ezetimiba en el tratamiento de la hipercolesterolemia. Se trata de un ejercicio teórico, desarrollado junto a expertos en base a fuentes bibliográficas, en el que se estiman las consecuencias clínicas y económicas de un aumento del uso del tratamiento hipolipemiante intensivo mediante uso combinado de estatinas y ezetimiba según el control de los valores de cLDL.
Los resultados muestran que, cuando aumenta el porcentaje de pacientes que reciben dosis fijas de estatinas de alta intensidad y ezetimiba, aumenta el porcentaje de pacientes controlados, y en consecuencia pueden disminuir los eventos CV y generar ahorros globales en los costes desde la perspectiva del SNS. Más específicamente, el escenario alternativo supondría un aumento del 36,1% en el número de pacientes controlados, evitaría 139 eventosCV (−0,4% vs. escenario basal) y supondría un ahorro de 36 millones de euros a lo largo de los tres años de análisis. En el escenario optimizado, se alcanzaría un aumento del 64,0% en el número de pacientes controlados, se evitarían 250 eventos CV (−0,6% vs. escenario basal) y supondría un ahorro de más de 56 millones de euros a lo largo de los tres años de análisis. Este ahorro podría aumentar si consideramos la inminente pérdida de exclusividad de estas combinaciones fijas de estatinas de alta intensidad y ezetimiba, asociada a una potencial entrada de genéricos en el mercado y la consecuente erosión del precio. En un análisis de sensibilidad en el escenario optimizado —considerando una reducción del 40% en el precio de las combinaciones a dosis fija— se observa una disminución del coste farmacológico, y por tanto el ahorro a lo largo de los tres años podría ascender a cifras de alrededor de 180 millones de euros. Todos estos análisis apoyan la eficiencia de las intervenciones dirigidas a aumentar el uso de las combinaciones fijas de estatina/ezetimiba vs. las dosis individuales.
Por otro lado, la falta de adherencia por parte del paciente debido a la complejidad del tratamiento o al número elevado de «comprimidos» puede dificultar alcanzar los objetivos terapéuticos. Estudios previos han demostrado que las combinaciones fijas mejorarían la adherencia al tratamiento, tanto en los pacientes con hipercolesterolemia (pacientes en tratamiento con una combinación de un solo comprimido tienen un 87% más de probabilidades de ser muy adherentes al tratamiento en comparación con los que tenían prescrita una combinación de dos comprimidos)17, como en otras patologías31,32. Dentro de la prevención cardiovascular, estudios previos han mostrado mejores resultados en términos de adherencia, incidencia de eventosCV y mortalidad, así como un ahorro en los costes sanitarios en pacientes con hipertensión tratados con combinaciones fijas de diferentes terapias vs. la administración en dosis individuales33. Existen también otras causas relacionadas con la falta de adherencia, entre las que se encuentran los factores relacionados con el sistema o el equipo de asistencia sanitaria (déficit de información adaptada al paciente, falta de tiempo para la comunicación con el paciente, monitorización de los tratamientos y del propio paciente), y que han sido previamente reportadas en la literatura34.
Del mismo modo, otra de las causas identificadas en la literatura que dificultan el alcance de los objetivos terapéuticos es la inercia terapéutica, con un claro déficit en la intensificación del tratamiento en pacientes que no alcanzan objetivos de control con la terapia recibida. En España, un estudio estimó que en el 42,8% de las visitas médicas en pacientes con dislipemia y cardiopatía isquémica que cumplían los criterios de cambio de tratamiento se producía inercia terapéutica (considerada en un 29,5% como alta y en un 28,9% como muy alta)13. Un factor que contribuye en gran medida a esta inercia terapéutica es una sobreestimación del grado de control de la hipercolesterolemia9,35 y/o de la infraestimación del riesgo vascular de los pacientes por parte de sus médicos35. Estudios llevados a cabo en vida real demuestran que estos porcentajes son elevados9,11,36,37, con la consecuencia de un control marcadamente deficiente en el tratamiento hipolipemiante en pacientes de alto riesgo CV. Esta circunstancia puede tener efectos negativos en los pacientes: mayor riesgo de eventos CV, disminución de la calidad de vida y un mayor uso de recursos sanitarios. Si bien España parece posicionarse entre los países europeos que más utilizan la terapia de combinación, aún existe un franco déficit de control25, y es relevante señalar que se han observado diferencias interterritoriales significativas en la consecución de los objetivos de cLDL y en el uso de terapias hipolipemiantes. Estos contrastes a nivel regional sugieren que las diferencias en el acceso y uso de los sistemas de salud, junto con el estado de salud de la población, convierten al lugar de residencia en otro factor determinante adicional38.
Nuestro estudio no está exento de limitaciones. En primer lugar nuestro análisis se basa en la comparación de escenarios hipotéticos. Sin embargo, estos han sido construidos en base a la literatura, y validados por expertos, con el objetivo de remarcar el aumento del uso de las dosis fijas, construyéndose un escenario basal conservador en el que se considera que únicamente se intensifica la terapia al 5% de los pacientes que no están controlados, y además se añade ezetimiba como dosis individual; un escenario alternativo, acorde con las guías de práctica clínica, donde la terapia se intensifica en dosis fijas al 30% de los pacientes; y un escenario optimizado, que pretende evidenciar los resultados de intensificar la terapia a todos los pacientes que no alcanzan objetivos de control según la literatura, considerando esta intensificación en dosis fijas. En esta línea cabe destacar que existe un número de pacientes que, habiendo mejorado su perfil lipídico, no alcanzan objetivos terapéuticos. La evaluación de los costes y beneficios de tratamientos hipolipemiantes adicionales (muy en especial inhibidores de PCSK9) escapa del objetivo del presente análisis y requiere estudios suplementarios. Por otro lado, la estimación de riesgo vascular tomada como referencia parte de la escala SCORE que se basa en estimaciones de mortalidad, no de morbilidad. No disponemos de datos actualizados sobre el grado de control de la dislipemia a partir de las escalas actualizadas SCORE2 y SCORE-OP, que podrían modificar nuestras estimaciones. No obstante, SCORE y SCORE226 utilizan los mismos factores de riesgo, por lo que es esperable que los resultados sean similares al menos cualitativamente. En tercer lugar, nuestro estudio no evalúa los beneficios en calidad de vida ni los potenciales beneficios a la sociedad asociados a la reducción de complicaciones cardiovasculares, costes de cuidados y mantenimiento en situación de actividad de los pacientes. Es razonable asumir que el beneficio social global puede ser muy superior al estimado desde la perspectiva de costes del SNS.
Entre las fortalezas de nuestro estudio podemos mencionar que mediante nuestro análisis no solo evaluamos las consecuencias económicas de un aumento en el uso de las dosis fijas, sino también las potenciales consecuencias clínicas (en términos de porcentaje de pacientes controlados, reducción de eventosCV). Asimismo, desde nuestro conocimiento, este estudio es el primero que evalúa el uso de las dosis fijas frente a las dosis individuales, así como su impacto clínico y económico en España. Por último, mencionar que nuestro escenario basal está construido en base a prescripciones en práctica clínica real, lo que hace que nuestros resultados serían plausibles si las mejoras propuestas en el escenario alternativo y optimizado se llevaran a cabo en nuestro entorno.
ConclusionesEl aumento del uso de las combinaciones de estatina de alta intensidad y ezetimiba en dosis fija en pacientes de alto y muy alto riesgo vascular puede aumentar el número de pacientes controlados, reducir complicaciones cardiovasculares y producir ahorros económicos desde la perspectiva del SNS. Estos resultados podrían respaldar la eficiencia de las combinaciones en dosis fijas de estatinas de alta intensidad y ezetimiba en el tratamiento de la hipercolesterolemia en pacientes de alto o muy alto riesgo de evento CV.
Conflicto de interesesCarlos Guijarro declara haber recibido remuneración de Amarin, Amgen, Ferrer, Daiichi Sankyo, Lilly, MSD, Novartis, Sanofi, Servier, en concepto de presentaciones docentes y asesoría. Angel Diaz y Eva Moreno han recibido remuneración de Servier en concepto de asesoría. Paula Gamonal es empleada de Servier España. Maria Soler y Neus Vidal-Vilar son consultoras remuneradas de Outcomes’10, una empresa especializada en generar evidencia, financiada por Servier para el desarrollo de este análisis. Rosa Fernández declara haber recibido remuneración de Servier, Novartis, Amgen, Sanofi, AstraZeneca y Daiichi Sankyo en concepto de presentaciones docentes y asesoría.