El consumo de tabaco es la principal causa aislada de morbilidad y de mortalidad prematuras prevenibles en países desarrollados. Este consumo se ha asociado con un importante aumento del riesgo de infarto por tres mecanismos principales: 1) la formación de carboxihemoglobina, el aumento del hematocrito y de la viscosidad sanguínea que produce el monóxido de carbono; 2) la acción de la nicotina que produce liberación de adrenalina y noradrenalina, y 3) la absorción de gran cantidad de los radicales libres, implicados en gran cantidad de mecanismos protrombóticos y aterogénicos. Por esto, la lucha agresiva contra el tabaco ha demostrado un efecto prácticamente inmediato sobre la salud de la población. Afortunadamente contamos con un amplio abanico de intervenciones eficaces para el abandono del consumo del tabaco, que puede incrementar la posibilidad de éxito hasta un 30%: el consejo mínimo o intervención breve, el tratamiento psicológico y el tratamiento farmacológico.
Smoking is the main isolated cause of preventable premature morbidity and mortality in developed countries. Smoking has been associated with a substantial rise in the risk of infarction through three main mechanisms: 1) the formation of carboxyhemoglobin and increase in hematocrit and blood viscosity, which produce carbon monoxide; 2) the action of nicotine, which releases adrenaline and noradrenaline, and 3) the absorption of a large amount of free radicals, which are involved in many prothrombotic and atherogenic mechanisms. Therefore, the offensive against smoking has produced an almost immediate effect on the population's health. Fortunately, there is a wide spectrum of effective interventions for smoking cessation, which can increase the possibility of success by up to 30%: minimal advice or brief intervention, psychological treatment and drug therapy.
Se calcula según la OMS que durante el año 2000 el tabaco fue responsable de 4,2 millones de muertes prematuras en el mundo, la mitad de las cuales tuvieron lugar en países en desarrollo. Según proyecciones de acuerdo con la evolución actual de los hábitos, en 2025 el tabaco puede «matar» a 10 millones de personas, 3 millones en países desarrollados y 7 millones en países en desarrollo1. Se calcula que aproximadamente la mitad de las personas que fuman morirán a causa del tabaco. Además del efecto pernicioso sobre la salud, los costes económicos son también devastadores si se analizan desde una perspectiva mundial.
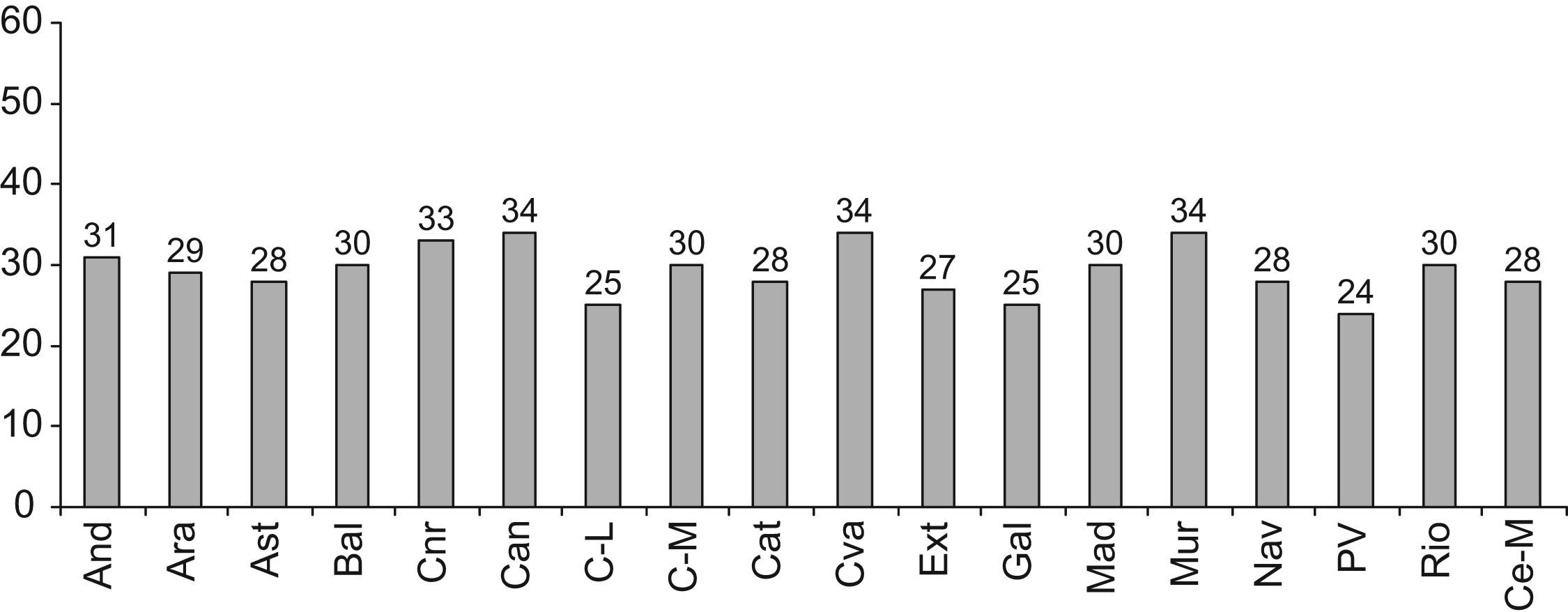
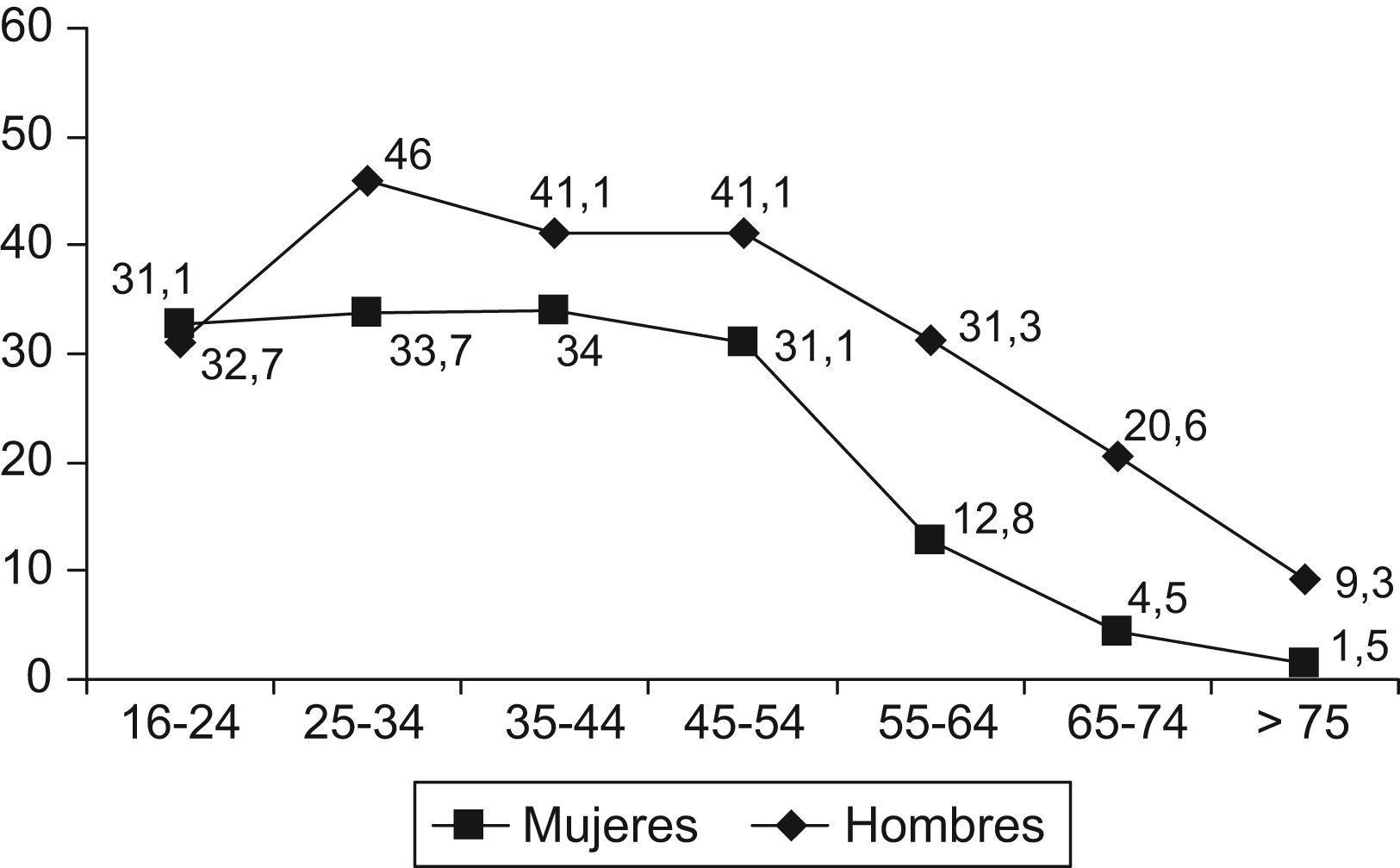
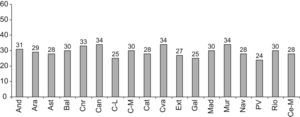
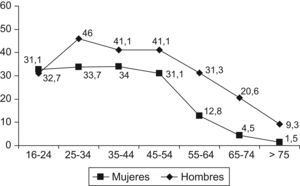
La prevalencia del tabaquismo es muy heterogénea entre las distintas poblaciones y su evolución parece describir más bien una guerra histórica entre dos fuerzas opuestas: la fuerza de la razón y del bien común contra la fuerza del ánimo de lucro, con importantes batallas ganadas o perdidas por unos y otros. En España hay una ligera tendencia al descenso en el consumo del tabaco, pasando el consumo del 39,2% de los varones y el 24,7% de las mujeres en 2001, al 31,6 y al 21,5%, respectivamente, en 2006. En contraste, las poblaciones de los países en desarrollo han presentado un aumento del tabaquismo y de la incidencia de cardiopatía coronaria y enfermedades cardiovasculares. Dentro de España hay una distribución muy heterogénea de acuerdo con la edad, el sexo y la región geográfica (figs. 1 y 2). Es llamativa la alta prevalencia en el segmento de 16–24 años, el único en el que las mujeres (32,7%) son más fumadoras que los hombres (31,1%).
La enfermedad cardiovascular es la principal causa de muerte en nuestra población y, dentro de ella, la cardiopatía isquémica es la más importante. Si no lo impedimos, seguirá habiendo un incremento anual de estas enfermedades. El tabaco es el principal factor de riesgo para su desarrollo, por lo que el abandono de este es la medida más eficaz para disminuir el impacto de esta epidemia2–4.
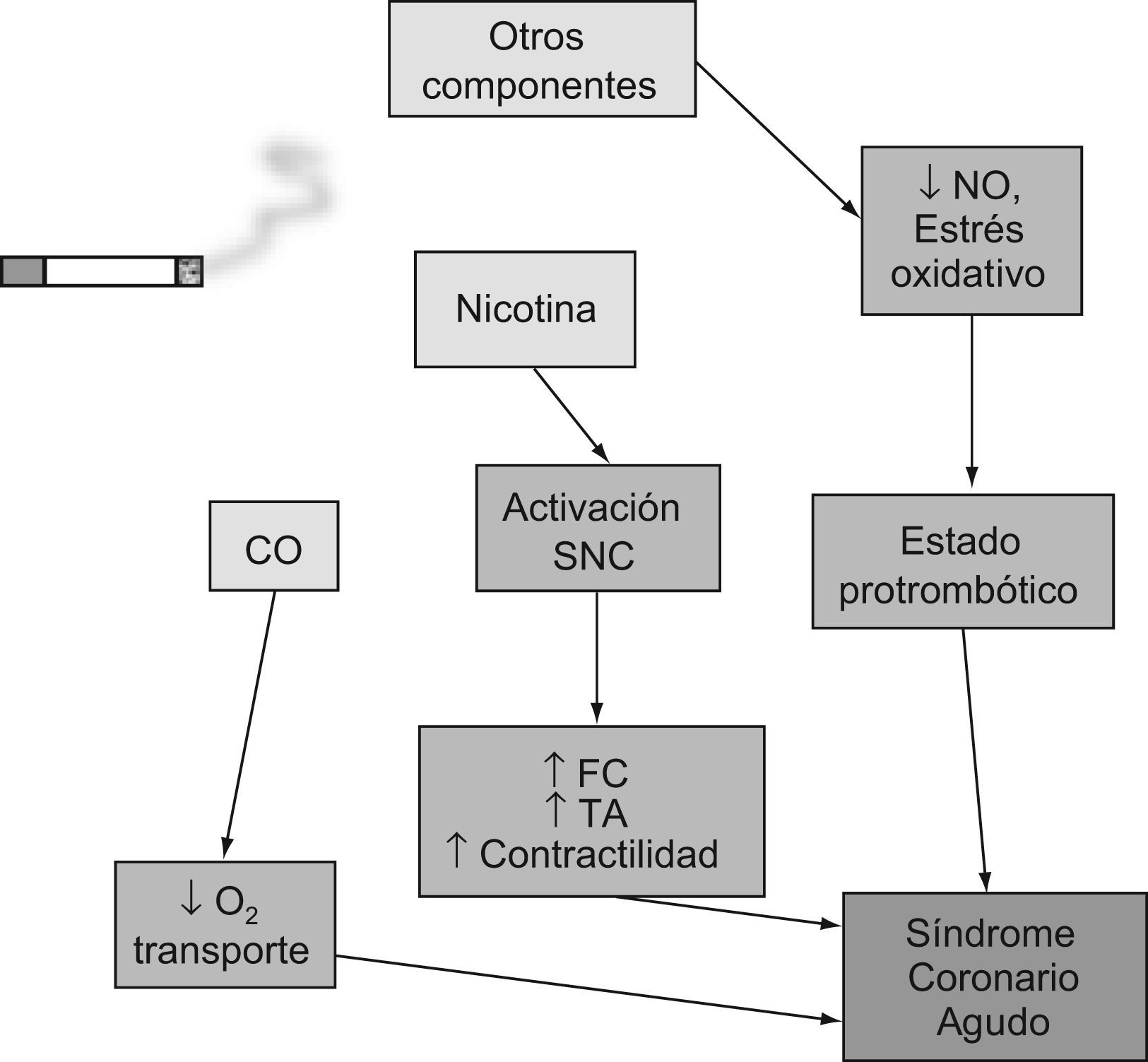
Mecanismos de acción del tabacoEl cigarrillo es la forma de consumo de tabaco más extendida. El efecto del tabaco se debe a su combustión y a la producción del humo que se inhala. Los componentes más conocidos son el monóxido de carbono (CO) y la nicotina, responsable esta del efecto adictivo del tabaco. Ambas moléculas tienen un efecto inmediato en el sistema cardiovascular. El CO constituye alrededor del 5% del humo del tabaco e interfiere con la capacidad transportadora de oxígeno al formar carboxihemoglobina, disminuyendo sensiblemente la capacidad de esfuerzo y favoreciendo los desequilibrios entre aporte y demanda de oxígeno. También provoca un aumento del hematocrito y, por consiguiente, de la viscosidad sanguínea5,6.
Los efectos hemodinámicos del tabaco son debidos fundamentalmente a la acción de la nicotina. Esta produce liberación de noradrenalina y adrenalina con una elevación inmediata de la presión arterial, la frecuencia cardiaca y la contractilidad miocárdica. Aunque no hay evidencias definitivas que relacionen directamente la nicotina con la aterogénesis, en presencia de enfermedad aterosclerótica, el tabaco produce aumento de la resistencia en las arterias coronarias e incluso se ha podido documentar la aparición de vasospasmo inducida por la inhalación del humo del tabaco.
Por otro lado, al inhalar el humo del tabaco también se absorbe gran cantidad de radicales libres, implicados en mecanismos protrombóticos y aterogénicos.
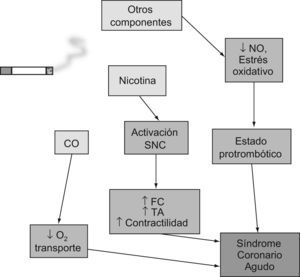
Estas tres sustancias y mecanismos (CO, nicotina y estrés oxidativo) pueden interactuar de forma crítica y explicar el elevado riesgo del síndrome coronario agudo6–10 que presenta el individuo fumador (fig. 3).
El tabaco incrementa la incidencia de las enfermedades cardiacasTabaco y cardiopatía isquémicaLa asociación del tabaco en sus diversas formas se ha asociado con importantes aumentos del riesgo de infarto. Seguir fumando después de un infarto es un predictor de mal pronóstico, de manera que aquellos pacientes que continuaron fumando después de un evento tuvieron reinfarto cuatro veces más a menudo que los que dejaron el tabaco. Tras un procedimiento de revascularización el abandono del tabaco se hace imprescindible si se quiere una buena evolución del paciente. Además, los fumadores persistentes ven limitada no solo su supervivencia, sino también su calidad de vida8,15.
A mediados del pasado siglo se publicaron las primeras grandes evidencias de la relación entre el tabaco y la enfermedad cardiovascular. Fueron los estudios sobre cohortes de individuos sanos, como el Minnesota Business Men Study y el Framingham Study, los que tuvieron una gran repercusión. Encontraron una clara relación tabaco-enfermedad cardiovascular y una relación dosis-efecto. Estos estudios han sido seguidos por una larga serie de estudios epidemiológicos que refuerzan estos hallazgos, así como la relación con otros factores que han venido a denominarse factores de riesgo cardiovascular11–13.
Otras manifestaciones de la enfermedad cardiacaEl tabaco es un importante factor de riesgo de muerte súbita. El 75% de los casos de muerte súbita debido a trombosis coronaria se da en fumadores. Además, los fumadores que sobreviven de una parada cardiaca tienen menos recurrencias si abandonan el tabaco (el 19 versus el 27%)14.
El tabaquismo es predictor independiente de insuficiencia cardiaca. Además, una vez que hay evidencia de insuficiencia cardiaca, el tabaquismo es predictor de peor pronóstico y, de hecho, hay estudios que muestran que la exposición al humo de tabaco promueve la dilatación del ventrículo izquierdo16.
Beneficios de abandonar el tabacoEl abandono del tabaco se traduce en una rápida disminución del riesgo de infarto. El riesgo de infarto cae bruscamente en los primeros 3 años y posteriormente sigue disminuyendo paulatinamente, aunque a los 20 años todavía persiste un aumento del riesgo de infarto de alrededor del 20%14.
Tabaquismo pasivoNumerosos estudios epidemiológicos han demostrado de forma incontrovertible que el tabaquismo pasivo incrementa significativamente la incidencia de infarto de miocardio. En un metaanálisis de 18 estudios epidemiológicos sobre el tabaquismo pasivo se apreció un aumento del riesgo de enfermedad coronaria del 25%. Se encontró además una relación significativa dosis-respuesta.
El efecto de esta exposición pasiva produce en los no fumadores más del 80% de los efectos que sufren los fumadores en la función endotelial o de las plaquetas, el estrés oxidativo y los marcadores inflamatorios. Además, estos efectos comienzan muy rápidamente. Tan solo 20min después de la exposición pasiva al humo del tabaco se producen alteraciones significativas en la agregación, la activación plaquetaria y la disfunción endotelial de una magnitud similar a la de los fumadores activos17–21.
Lucha contra el tabacoEstá demostrado que una política agresiva contra el consumo del tabaco produce un efecto prácticamente inmediato sobre la salud de la población. Así lo demuestran los resultados de algunas campañas de control del tabaco:
- •
Al cabo de un año ya hay una reducción del 15% de la incidencia de infarto de miocardio, que sigue aumentando en los años consecutivos, alcanzando el 36% de reducción a los 3 años.
- •
Si comparamos los no fumadores que viven en zonas sin legislación protectora de los no fumadores frente a los de zonas donde sí existe este tipo de legislación, en las zonas «protegidas» solo el 13% de los no fumadores tiene niveles detectables de cotinina (metabolito de la nicotina) en sangre frente al 46% de los no fumadores que viven en zonas «no protegidas»22.
- •
Caída de la prevalencia de no fumadores con niveles detectables de cotinina desde el 68–52% con la aplicación de la legislación «protectora».
En resumen, la aplicación de una legislación fuerte protectora del no fumador produce un beneficio rápido y significativo al reducir el número de infartos de miocardio, y este beneficio aumenta a lo largo de los años23,24.
Programas del control del hábitoAl menos el 90% de los pacientes fumadores visita a su médico una vez al año. El diagnóstico reciente o la exacerbación de enfermedades relacionadas con el tabaco ayudan a personalizar los riesgos del tabaco para la salud y a incrementar la motivación del paciente para dejarlo. Estudios recientes han demostrado que un problema de salud es el factor independiente más influyente para dejar de fumar y, en concreto, el infarto agudo de miocardio25 es la enfermedad que provoca más abandono, por encima del cáncer o la patología bronquial.
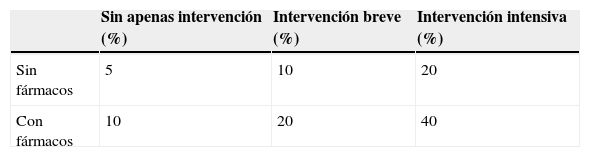
Asimismo, entre el 90 y el 95% de los fumadores que intentan dejar de fumar por sus propios medios y sin ningún tipo de apoyo específico no consigue su objetivo. Afortunadamente contamos con un amplio abanico de intervenciones eficaces para el abandono del consumo de tabaco, que pueden incrementar la posibilidad de éxito hasta un 30% (tabla 1): el consejo mínimo o intervención breve, el tratamiento psicológico y el tratamiento farmacológico26.
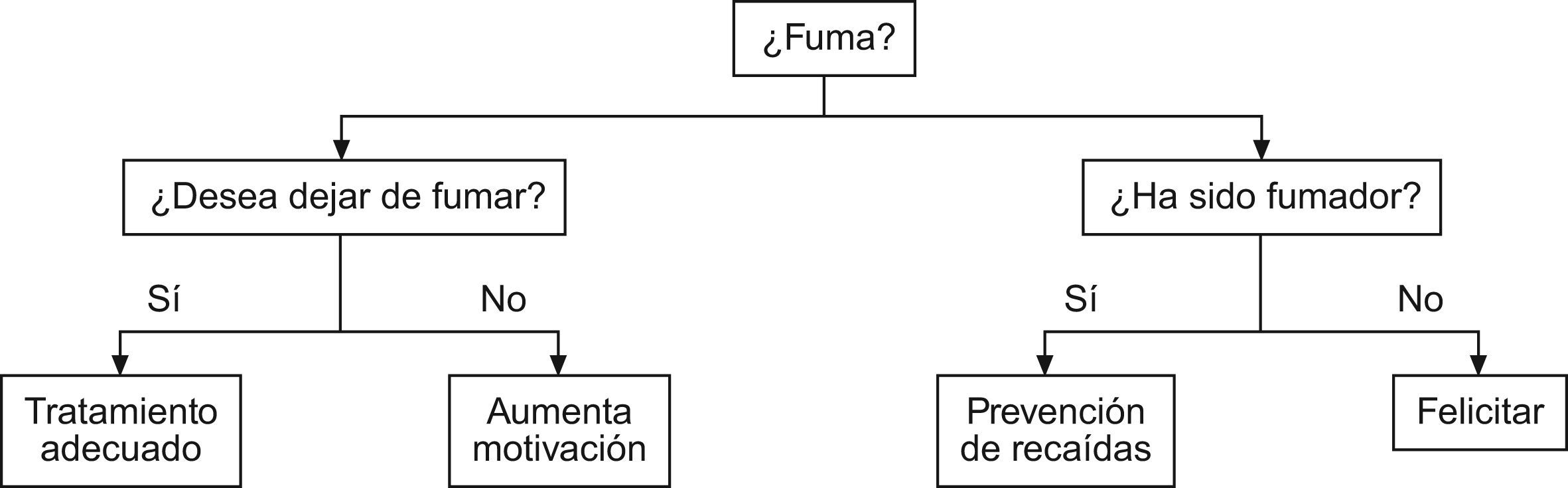
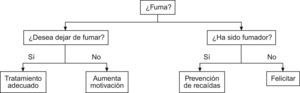
Se debe averiguar siempre si un paciente es fumador (fig. 4) y se debe aconsejar que deje de fumar27. El consejo debe ser claro, firme y personalizado, relacionando siempre el consumo de tabaco con su patología y enfatizar el empeoramiento clínico que puede presentar si continua con el hábito. Después de valorar si está dispuesto al abandono del hábito tabáquico debemos ayudarle a dejar de fumar: ayudar a realizar un plan, recomendar medicación (explicar que la medicación aumenta las posibilidades de abandono y disminuyen los síntomas del síndrome de abstinencia), realizar asesoramiento psicológico (entrenamiento en técnicas de afrontamiento y resolución de problemas), facilitar material complementario, etc. Por último, debemos acordar siempre un seguimiento. Si tras identificar al paciente como fumador activo encontramos que aún no está preparado para dejar de fumar, debemos realizar una intervención breve dirigida a aumentar la motivación.
Los pacientes que han dejado de fumar recientemente tienen un alto riesgo de recaer; aunque la mayoría ocurren pronto, algunas se producen meses o años después del abandono. A un paciente que ha dejado de fumar recientemente debemos invitarlo a reconocer los beneficios del abandono y asesorarlo en la resolución de problemas. Los problemas principales que encuentran los pacientes son falta de apoyo en el abandono, depresión, persistencia del deseo imperioso de fumar, ganancia de peso y las recaídas. Debemos aconsejarlo y ayudarlo a afrontar cada uno de estos problemas.
Tratamiento psicológicoLa dependencia que genera el tabaquismo no es sencilla, comprende múltiples factores que provocan en el individuo una severa afectación que conlleva su perpetuación en el consumo. Desde el surgimiento de los tratamientos psicológicos para los fumadores, estos han evolucionado de forma importante. A principio de la década de 1960 surgen las técnicas psicológicas de modificación de conducta, especialmente las aversivas28, los contratos de contigencias29 y las técnicas de autocontrol. Posteriormente se desarrollaron las técnicas de reducción gradual de la ingesta de nicotina y alquitrán que consiste en una reducción paulatina del consumo de nicotina y alquitrán mediante el cambio semanal de la marca de cigarrillos, una disminución del número de estos, así como de hábitos asociados con el tabaco. En la década de 1980 se asocian con las técnicas psicológicas conductuales las técnicas cognitivas, como son las autoinstrucciones y la detención del pensamiento30.
Todo esto en conjunto es lo que hoy se conoce como programa multicomponente o paquetes de tratamiento. Estos programas constan de tres fases: preparación para dejar de fumar, en la que el objetivo principal es motivar al fumador y que adquiera el compromiso de dejar de fumar; la fase de abandono de los cigarrillos, en esta fase se aplican estrategias psicológicas y farmacológicas, y cuando el fumador ha abandonado el hábito entraríamos en la fase de mantenimiento de la abstinencia, también conocida como la fase de prevención de recaídas31.
Por tanto, disponemos de una experiencia del tratamiento psicológico de los fumadores de casi 50 años con cientos de estudios que han demostrado su eficacia, efectividad y eficiencia, y así lo demuestra el metaanálisis de Fiore et al32: cómo mediante una intervención intensiva junto con un tratamiento farmacológico adecuado las tasas de abstinencia continuada al año pueden llegar al 40%33,34.
Tratamiento farmacológicoComo en otras muchas enfermedades crónicas, el tratamiento más eficaz para el tabaquismo es un abordaje desde diversos frentes. En el caso de la dependencia al tabaco, el tratamiento farmacológico juega un papel fundamental y, salvo contraindicación, todos los pacientes deberían recibirlo.
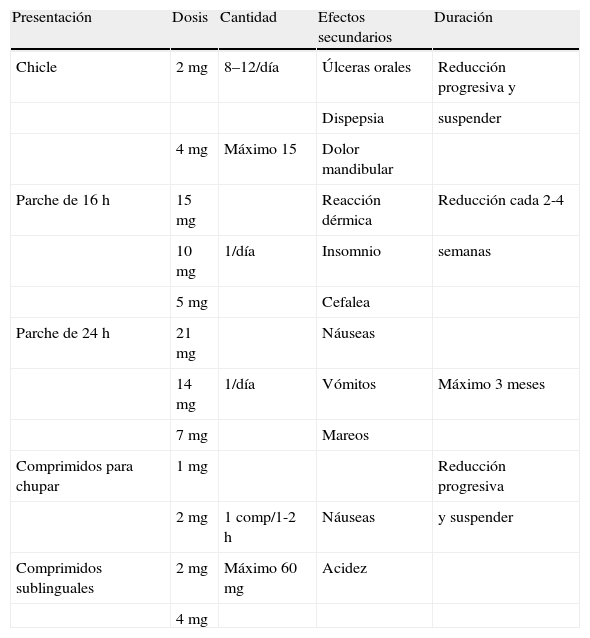
De entre todas las medidas farmacológicas, la más extendida y con más experiencia es la terapia sustitutiva con nicotina que presenta una tasa de abandono entre 1,5 y 2 veces superior al intento no asistido. Es un tratamiento seguro, incluso en los pacientes con cardiopatía, y su principal acción es la disminución de los síntomas de abstinencia cuando la persona deja de fumar. Además, la administración de fórmulas de absorción rápida provocaría un pico de nicotina, apareciendo un refuerzo positivo similar al que se aprecia con el consumo de un cigarrillo35–37.
La nicotina se encuentra disponible en diversas formas farmacéuticas: chicles, parches, comprimidos para chupar, comprimidos sublinguales, sprays nasales e inhaladores (estas dos últimas no comercializadas en España) y todas han demostrado ser eficaces. Esta gran variedad de formas farmacéuticas permite al paciente tomar la iniciativa a la hora de la elección de la vía de administración, lo que podría favorecer la adhesión al tratamiento. Las distintas fórmulas no son excluyentes, sino que pueden combinarse entre sí (formas de liberación lenta y formas de liberación inmediata), aunque esta estrategia se reserva para los pacientes con mucha dependencia38 (tabla 2).
Terapia sustitutiva con nicotina
| Presentación | Dosis | Cantidad | Efectos secundarios | Duración |
| Chicle | 2mg | 8–12/día | Úlceras orales | Reducción progresiva y |
| Dispepsia | suspender | |||
| 4mg | Máximo 15 | Dolor mandibular | ||
| Parche de 16h | 15mg | Reacción dérmica | Reducción cada 2-4 | |
| 10mg | 1/día | Insomnio | semanas | |
| 5mg | Cefalea | |||
| Parche de 24h | 21mg | Náuseas | ||
| 14mg | 1/día | Vómitos | Máximo 3 meses | |
| 7mg | Mareos | |||
| Comprimidos para chupar | 1mg | Reducción progresiva | ||
| 2mg | 1 comp/1-2h | Náuseas | y suspender | |
| Comprimidos sublinguales | 2mg | Máximo 60mg | Acidez | |
| 4mg |
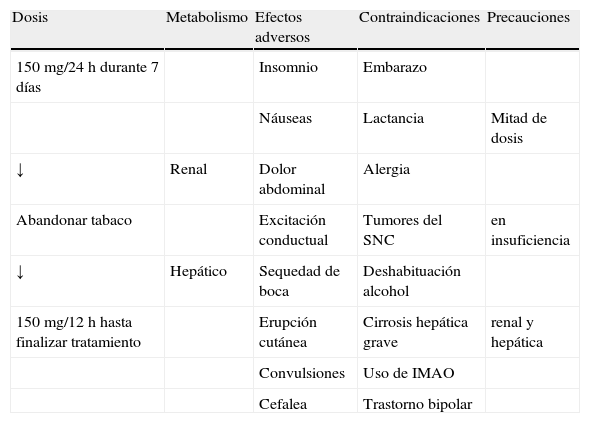
Otro fármaco disponible es el bupropión, molécula con efecto antidepresivo cuya fórmula de liberación retardada (SR) ha demostrado ser eficaz para conseguir la abstinencia en los pacientes fumadores con una eficacia similar a la de la nicotina. Este efecto se ha atribuido a su capacidad para inhibir la recaptación sináptica de la dopamina y de la noradrenalina a nivel cerebral (tabla 3). Puede emplearse de forma aislada o en combinación con preparados de nicotina y suele ser considerado como de primera elección en los pacientes con sintomatología depresiva39.
Tratamiento con bupropión
| Dosis | Metabolismo | Efectos adversos | Contraindicaciones | Precauciones |
| 150mg/24h durante 7 días | Insomnio | Embarazo | ||
| Náuseas | Lactancia | Mitad de dosis | ||
| ↓ | Renal | Dolor abdominal | Alergia | |
| Abandonar tabaco | Excitación conductual | Tumores del SNC | en insuficiencia | |
| ↓ | Hepático | Sequedad de boca | Deshabituación alcohol | |
| 150mg/12h hasta finalizar tratamiento | Erupción cutánea | Cirrosis hepática grave | renal y hepática | |
| Convulsiones | Uso de IMAO | |||
| Cefalea | Trastorno bipolar |
IMAO: inhibidores de la monoamino oxidasa; SNC: sistema nervioso central.
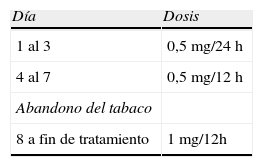
Recientemente se ha comercializado la vareniclina, que actúa como agonista parcial a nivel de los receptores nicotínicos, es decir, se une a ellos con alta afinidad, pero con actividad intrínseca menor. Favorece el abandono del tabaco gracias a dos mecanismos. Por su efecto agonista disminuiría los síntomas de abstinencia y por su efecto antagonista disminuiría la satisfacción que experimentaría el paciente con el uso del tabaco. Su eficacia es al menos similar o incluso superior a la de otros fármacos aceptados40. Su uso combinado con formas de liberación puntual de nicotina es bien tolerado y podría ser empleado en pacientes muy fumadores41 (tabla 4).
Tratamiento con vareniclina
| Día | Dosis |
| 1 al 3 | 0,5mg/24h |
| 4 al 7 | 0,5mg/12h |
| Abandono del tabaco | |
| 8 a fin de tratamiento | 1 mg/12h |
| Efectos adversos | Metabolismo | Contraindicaciones | Precauciones |
| Náuseas* | Renal | Hipersensibilidad | Mitad de dosis |
| Vómitos | en IRC avanzada | ||
| Dolor abdominal | |||
| Síntomas neuropsiquiátricos |
IRC: insuficiencia renal crónica
Cuando se va a intentar abandonar el consumo de tabaco hay que decidir cuál es el momento óptimo para comenzar la abstinencia. Hay que saber que en el caso del bupropión y la vareniclina es necesaria una impregnación previa del fármaco, por lo que hay que planear el momento oportuno del abandono entre una o dos semanas después del inicio del tratamiento. La terapia sustitutiva con nicotina nos ofrece más versatilidad, de manera que los resultados son similares si se realiza un abandono inmediato o programado, de igual manera que tampoco hay diferencias entre un cese progresivo del consumo o un abandono abrupto35–37.
Actualmente se encuentra en investigación la vacuna frente a la nicotina con resultados prometedores. La nicotina es una molécula de pequeño tamaño y con poca inmunogenicidad. Su administración conjugada con una proteína inmunogénica provoca una formación de anticuerpos antinicotina que se unen a las moléculas de nicotina en el torrente sanguíneo, evitando su paso al sistema nervioso central. De esta manera se evitaría el refuerzo positivo que supone el consumo de tabaco42.
ConclusionesEl consumo de tabaco es la principal causa aislada de morbilidad y de mortalidad prematuras prevenibles en los países desarrollados. El riesgo relativo para fumadores activos de cigarrillos en varones de 35–64 años respecto a la muerte por enfermedad coronaria es de 2,81 y de 3,00 en las mujeres.
Los riesgos de los exfumadores son inferiores a los de los fumadores activos y casi se igualan al riesgo del nunca fumador al cabo de unos 10–15 años de abandono (68).
Dado el avance que se ha producido en los últimos años en el conocimiento de los mecanismos fisiopatológicos de acción del tabaco y la disponibilidad de nuevas intervenciones eficaces en el tratamiento del tabaquismo, es necesario contemplar este problema de forma relevante por parte de la sociedad, estamentos sanitarios y políticos para lograr la reducción de la morbilidad, la mortalidad y los costos sanitarios que conlleva esta epidemia en España.