La aterosclerosis, una conocida enfermedad arterial prevalente, ocasiona el deterioro progresivo de los vasos afectados provocando reducción del flujo sanguíneo con diversas complicaciones, y los síntomas suelen manifestarse en estadios avanzados de la enfermedad. En este sentido, las clásicas alternativas terapéuticas resultan insuficientes debido al carácter muchas veces irreversible del daño provocado. Por lo tanto, emerge la necesidad de implementar novedosas formas más eficaces para administrar fármacos y también el desarrollo de nuevas dianas terapéuticas que reduzcan la progresión de la lesión aterosclerótica. Además, resulta de especial interés la implementación de nuevas herramientas para la prevención, diagnóstico y tratamiento de esta patología cardiovascular, focalizando la atención en lograr un mejor control sobre el sistema inmunológico. En esta revisión se pone en relieve el conocimiento actual sobre la nanotecnología como una alternativa terapéutica potencial, moderna y prometedora, aplicada a la patología aterosclerótica, pero se advierte también sobre posibles complicaciones de su uso.
Atherosclerosis, a known and prevalent disease, causes progressive deterioration of affected vessels, inducing a blood flow reduction with different complications, and its symptoms usually manifest in advanced stages of the disease. Therefore, the classic therapeutic alternatives are insufficient because the damages are many times irreversible. For this reason, there is a need to implement intelligent forms of drug administration and develop new therapeutic targets that reduce the progression of atherosclerotic lesion. The implementation of new tools for prevention, diagnosis and treatment of this cardiovascular disease is of special interest, focusing our attention on achieving a more effective control of the immune system. Finally, this review highlights the latest knowledge about nanotechnology as a powerful, modern, and promising therapeutic alternative applied to atherosclerotic disease, as well as warning of the potential complications with their use.
La prevalencia de aterosclerosis se ha incrementado de manera constante a nivel mundial debido al envejecimiento de la población. El desarrollo económico y la urbanización han promovido los hábitos de dieta rica en grasas saturadas y disminución de la actividad física, lo que la favorece y potencia1. Sin embargo, el desarrollo de la aterosclerosis no se limita solo a pacientes con un estilo de vida occidental caracterizado por los factores mencionados. Muy recientemente se han identificado nuevos factores de riesgo no tradicionales para la aterosclerosis y que comparten como común denominador la activación del sistema inmunológico. Dichos hallazgos son consistentes con los estudios que establecen la inflamación como elemento esencial en la iniciación, progresión y desestabilización de placas ateroscleróticas. Esta patología crónica es una de las principales causas de episodios cardiovasculares graves como el infarto de miocardio y el accidente cerebrovascular (responsables de 17 millones de muertes/año)2,3. En este sentido, recientes investigaciones han demostrado la existencia de alteraciones en la vía inflamatoria y sus implicancias en la aterosclerosis4-9.
La enfermedad aterosclerótica se caracteriza por presentar arterias con paredes engrosadas y rígidas, desregulación del metabolismo de los lípidos y formación de la placa característica. Aquí, la restricción del flujo sanguíneo y la eventual rotura de la propia placa pueden conducir a episodios letales10. La formación de la placa es un proceso biológico complejo que incluye disfunción endotelial, infiltración de macrófagos, expresión de factores inflamatorios, neovascularización, remodelación de la íntima y media, entre los fenómenos más destacados11.
Dentro de la placa aterosclerótica abundan los macrófagos, que, junto con los monocitos, participan en la iniciación, progresión y desestabilización de la propia placa aterosclerótica por diversos mecanismos2. En especial, los macrófagos M1 y M2 resultan fundamentales en la enfermedad aterosclerótica progresiva12. En las primeras etapas, los macrófagos contribuyen a la eliminación de partículas reactivas de lipoproteína de baja densidad oxidadas (LDLox) a través de un receptor scavenger (SR-A) y la captación mediada por células CD36. En etapas posteriores, los macrófagos se ven afectados en su funcionalidad fagocítica debido a la acumulación intracelular de LDLox. Los macrófagos de las células espumosas son eliminados por apoptosis en respuesta al estrés oxidativo e inflamación, proceso que en última instancia contribuye a la formación del núcleo necrótico protrombótico que caracteriza a las placas ateroscleróticas maduras2. Algunos estudios demuestran, en el contexto de lesiones ateroscleróticas, que las células del músculo liso vascular pueden cambiar a un fenotipo macrofágico (caracterizado por una mayor expresión de marcadores inflamatorios) y, por lo tanto, estas células contribuyen aún más con la progresión de la enfermedad13. Adicionalmente, los patrones moleculares alterados y acumulados en las placas ateroscleróticas representan una fuente peligrosa de factores que pueden activar a los macrófagos mediante su unión con receptores específicos como los receptores tipo Toll (TLR), SR y NOD intracelulares. Por lo tanto, los macrófagos juegan un papel fundamental y modulan la expresión de múltiples mediadores celulares que pueden provocar un ambiente proinflamatorio en la placa (fig. 1). Además, los macrófagos alojados en el sitio de la lesión contribuyen con el remodelado de la placa haciéndola más propensa a la rotura por la producción de proteasas. Adicionalmente se ha observado la presencia y proliferación de célulasB autoinmunes dentro de la pared arterial enferma en ratones de edad avanzada con enfermedad aterosclerótica aórtica14. Recientes estudios han demostrado que la hipercolesterolemia aumenta considerablemente el número de células proinflamatorias circulantes, acelerando así la aterosclerosis2. Asimismo, se ha verificado que pacientes jóvenes con enfermedad coronaria y sometidos a cirugía de revascularización miocárdica presentan niveles altos de anticuerpos antifosfolípidos. Por lo tanto, además de los factores de riesgo clásicos para la enfermedad arterial coronaria, la autoinmunidad parece desempeñar un papel importante en la formación de placa aterosclerótica y su progresión15.
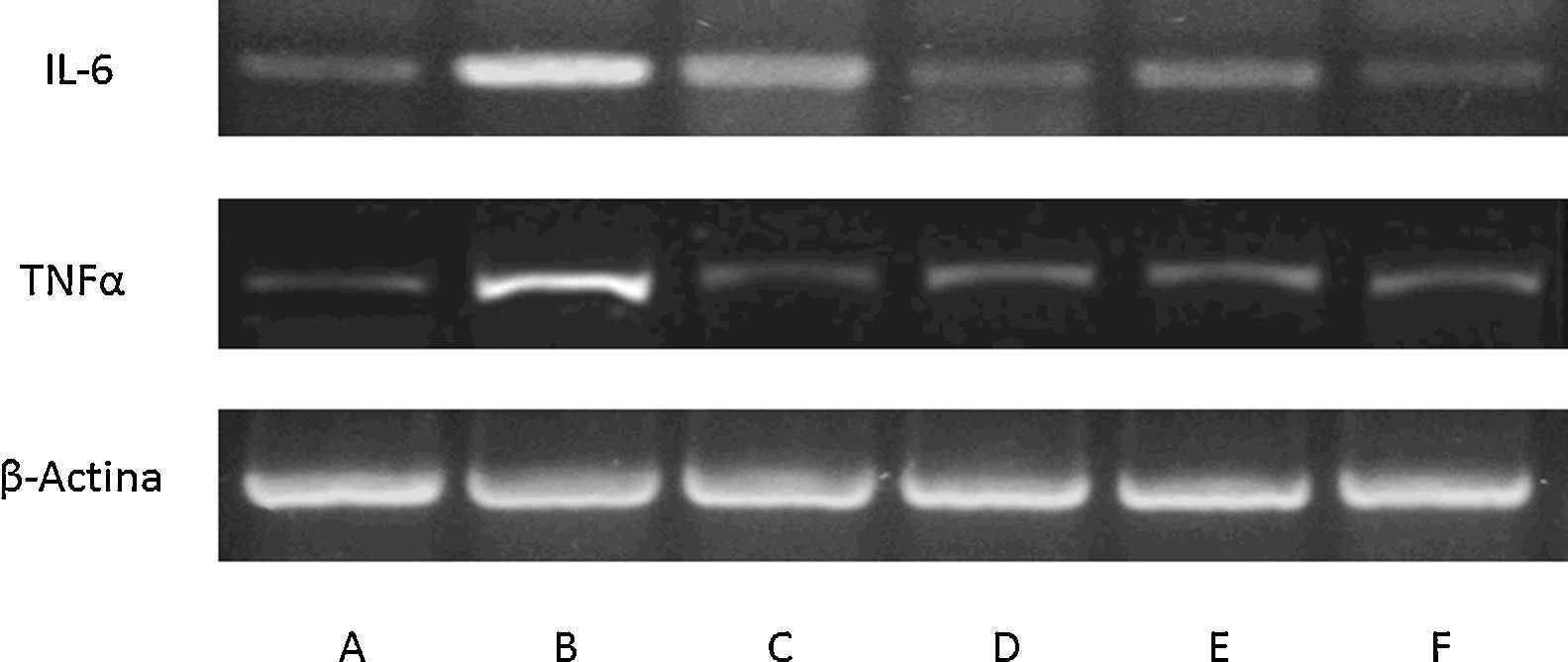
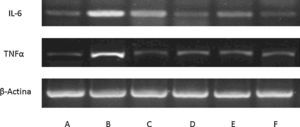
Expresión de mediadores inflamatorios en cultivo de macrófagos gliales de ratón. Blot representativo con expresión en macrófagos controles (A), lesionados con lipopolisacáridos (B-F) e incubados con: alicina (C), fenil-isotiocianato (D), erucina (E) e indol-3-carbinol (F). Claramente se muestra la respuesta pro-inflamatoria de lipopolisacáridos y como el tratamiento con fitoquímicos puede modularla (n=3).
Por otra parte, y de especial interés para la presente revisión, varios grupos de investigadores están proponiendo el diseño de novedosas estrategias para mejorar las formas de administración de fármacos existentes, o bien buscan nuevas dianas terapéuticas para frenar la progresión de enfermedades inflamatorias crónicas y en especial sobre la lesión aterosclerótica. El uso de nanopartículas parece representar una herramienta terapéutica atractiva para el suministro de fármacos antiinflamatorios a tipos de células específicas con el objetivo de atenuar o eliminar las acciones inmunes en ciertos subgrupos de células como, por ejemplo, la restricción de la diferenciación de células mieloides y migración de monocitos proinflamatorios a la placa16. A su vez, la utilización de nanotecnología posibilitaría el aumento de la biodisponibilidad de fármacos poco solubles que, al ingresar en una matriz celular (debido a su escala nanométrica), pueden disolverse y absorberse más rápidamente. También se plantea la posibilidad de modificar la cinética de liberación de fármacos o agentes de contraste desde la matriz, permitiendo un mejor manejo en la pauta terapéutica o reduciendo la frecuencia de administración, posibilitando una mejora significativa en el desarrollo de nuevas técnicas de diagnóstico de esta enfermedad17,18.
Nanomedicina aplicada a la aterosclerosisLa nanomedicina como aplicación de la nanotecnología en el tratamiento, diagnóstico, seguimiento y control de los sistemas biológicos resulta una inédita herramienta de la medicina aplicada a patologías como la aterosclerosis y permite además superar las barreras de entrega de los productos farmacéuticos tradicionales. Por otra parte, la biocompatibilidad y la biodegradabilidad inherentes a los materiales utilizados en nanomedicina hacen que esta tecnología sea especialmente atractiva para su utilización in vivo10.
Resultan de relevancia particular los estudios realizados sobre cultivos de macrófagos utilizando nanoestructuras portadoras de fosfatidilserina en combinación con curcumina, un principio activo con propiedades antiinflamatorias y antioxidantes. Estos vehículos lipídicos nanoestructurados inhibieron significativamente la acumulación de lípidos, la producción de factores proinflamatorios y también promovieron la liberación de citoquinas antiinflamatorias19.
La nanomedicina tiene además el potencial de mejorar la actividad de agentes terapéuticos y de diagnóstico, al tiempo que intenta minimizar la toxicidad y los efectos secundarios perjudiciales para los pacientes. Así, se han evaluado clínicamente una variedad de péptidos para tratar, prevenir y diagnosticar la aterosclerosis, incluyendo los dirigidos a células endoteliales, monocitos, macrófagos, células de músculo liso (SMC) y plaquetas, así como a los constituyentes característicos de las placas ateromatosas, incluyendo colágeno y fibrina10.
Más específicamente, un reciente trabajo realizó estudios en ratones ateroscleróticos con nanopartículas cargadas de anexina1 (con propiedades antiinflamatorias). Aquí, más del 70% de las nanopartículas alcanzaron las lesiones ateroscleróticas más avanzadas y verificó su uso potencial en el tratamiento de la aterosclerosis crónica, puesto que observó una mejora considerable en las propiedades de la placa que incluían la supresión del estrés oxidativo, el aumento en la producción de colágeno que favorece la protección de la placa asociado con una disminución de la actividad de la colagenasa y reducción de la necrosis. Debido a esto, se postuló que las nanopartículas podrían actuar como agentes portadores de principios activos con acción antiinflamatoria específica y estabilizar así las lesiones ateroscleróticas20.
Por otro lado, el cambio en la composición de colágeno de tipoi resulta también un indicador importante de la progresión de la placa, y su evaluación además permite correlacionar el espesor de la capa fibrosa y la estabilidad de las placas con la vulnerabilidad aterosclerótica. En este sentido, la administración de nanopartículas con colágeno dirigidas contra la placa aterosclerótica aumentó la producción de colágeno tipoi, así como el espesor de la capa fibrosa, mientras que disminuyó la actividad de la metaloproteinasa en las lesiones de la raíz aórtica. En consecuencia, dentro de la placa se redujeron el área de lesión, el núcleo necrótico y el estrés oxidativo10.
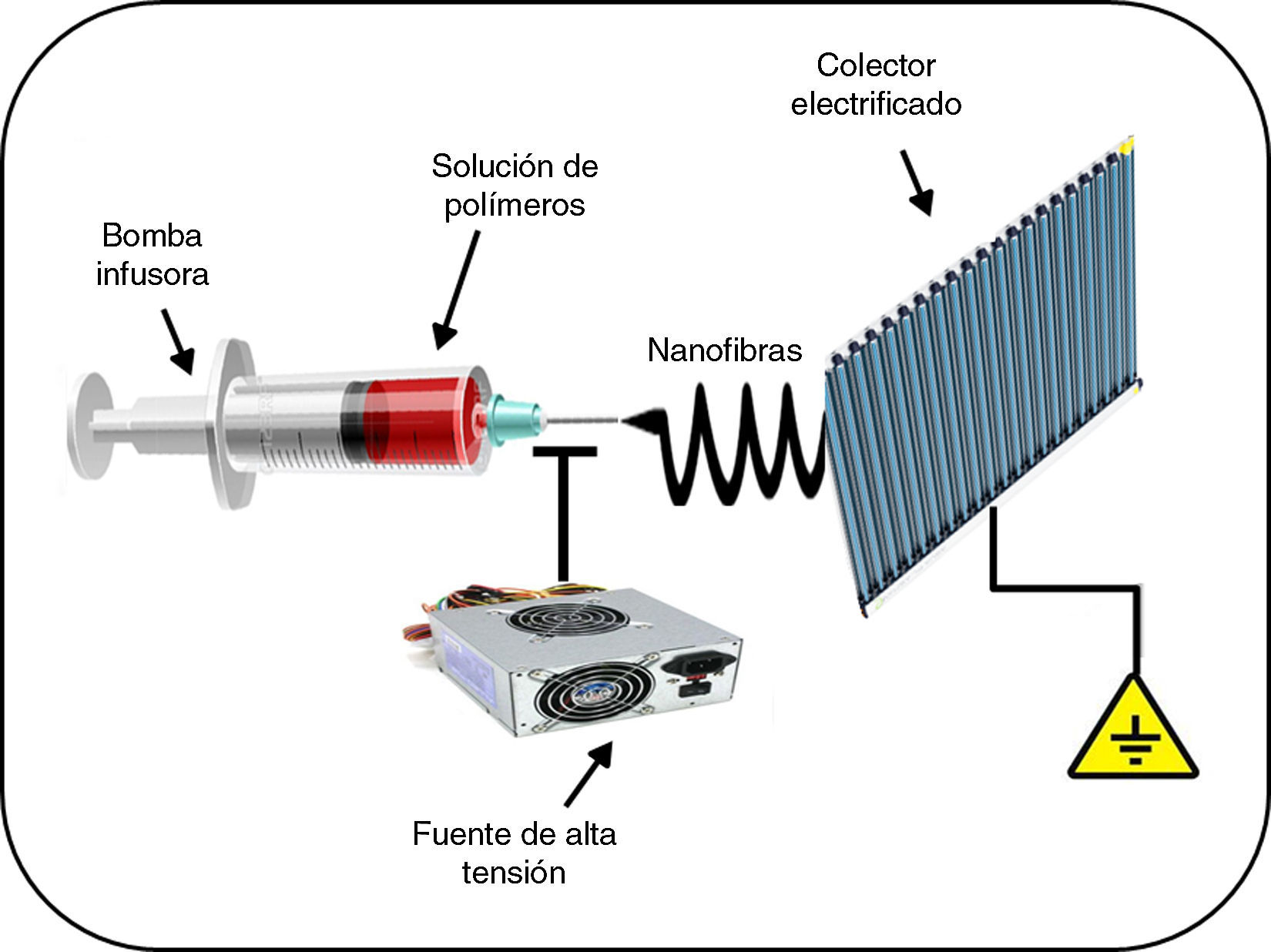
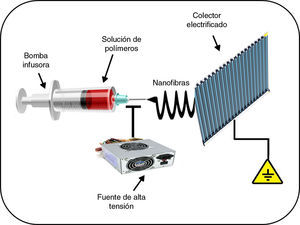
Otra aplicación de interés de la nanomedicina respecto al tratamiento de patologías cardiovasculares se encuentra relacionada con la solución que ofrece la nanotecnología frente a la aparición de complicaciones asociadas a la utilización de stents vasculares. La endotelización incompleta, la adhesión celular de la sangre a los stents vasculares y la inflamación de las arterias pueden conducir a la trombosis aguda del stent. En este sentido, se ha demostrado que la administración sistémica de ácido acetilsalicílico disminuye la disfunción endotelial, reduciendo potencialmente la formación de trombos, mejorando la vasodilatación e inhibiendo la progresión de la aterosclerosis21. Del mismo modo, la administración de antiinflamatorios no esteroideos tales como meclofenamato, mefenamato, flufenamato y aspirina en ratones ateroscleróticos redujo significativamente el infiltrado inflamatorio en las lesiones, disminuyendo simultáneamente los niveles de esteatosis y colesterol en suero22. Sin embargo, estos resultados se ven minimizados por la gran cantidad de efectos secundarios como casos de hemorragia digestiva en pacientes a los que se les administra esta terapia. Esto ha justificado la propuesta de evaluar un stent híbrido con nanofibras biodegradables para la liberación local y sostenida de ácido acetilsalicílico en las paredes arteriales lesionadas. Estas nanofibras biodegradables se preparan disolviendo primero poli(D,L)lactida-co-glicolida y ácido acetilsalicílico en 1,1,1,3,3,3-hexafluoro-2-propanol. Mediante la técnica de electrospinning se obtienen las correspondientes nanofibras (fig. 2), que se montan entonces sobre los stents convencionales disponibles en el mercado. Los resultados experimentales sugieren que las nanofibras biodegradables liberan altas concentraciones de ácido acetilsalicílico durante aproximadamente 3 semanas. La administración local por estos stents híbridos de ácido acetilsalicílico ha permitido la reducción de la agregación plaquetaria, menor adhesión de monocitos y una baja reacción inflamatoria. Por lo tanto, el stent híbrido propuesto con nanofibras biodegradables cargadas de ácido acetilsalicílico contribuiría sustancialmente a la entrega local sostenida de medicamentos para promover la re-endotelización y reducir la trombogenicidad en la arteria lesionada21.
Otro estudio hizo aportes similares pero mediante el desarrollo de un stent dual biodegradable cargado con 2 fármacos de liberación secuencial y sostenida, uno de los cuales fue el ácido acetilsalicílico, con el propósito de aprovechar su efecto antiagregante plaquetario, y el otro fue paclitaxel, utilizado como inhibidor de la proliferación de células de músculo liso con el objetivo de atenuar el avance de las lesiones vasculares provocadas por el uso de los stents23.
Entre las ventajas que poseen los stents liberadores de fármacos sobre la farmacoterapia sistémica convencional se puede mencionar la posibilidad de lograr concentraciones más altas del fármaco en el sitio de la lesión con un mínimo de efectos secundarios sistémicos. Por otra parte, las nanofibras inducen una muy baja reacción inflamatoria en los tejidos vasculares y se absorben completamente en 4semanas21.
Otra aplicación de la nanotecnología que plantea un enorme potencial para el tratamiento de la aterosclerosis consiste en la combinación de nanofibras con la terapia de células madre para la regeneración de tejidos24.
En los últimos tiempos se ha generado un nuevo paradigma sobre la orientación específica de nanopartículas funcionales. Al conectar anticuerpos, proteínas, péptidos u otros ligandos a su superficie, una nanopartícula puede ser dirigida a receptores individuales o múltiples que se expresan en la superficie de (o dentro de) una placa aterosclerótica. Por ejemplo, la orientación vascular se puede lograr usando nanopartículas que han sido funcionalizadas con ligandos específicos para moléculas de adhesión como VCAM1, selectinas o integrinas tales como αVβ3, dado que estas moléculas de adhesión se expresan sobre el endotelio luminal activado del vaso sanguíneo afectado. Una vez que la nanopartícula está unida al receptor específico, puede permanecer unida al mismo o ser internalizada por la célula en cuestión. El uso de nanopartículas funcionalizadas ofrece además la ventaja de que no se traduce en un aumento del porcentaje de la dosis administrada de la nanopartícula que llega a la lesión específica, y adicionalmente permite una mejor distribución de la nanopartícula entre lesiones patológicas incrementando su ingreso a las células endoteliales. Las propiedades fisicoquímicas de las nanopartículas determinarán en gran medida su biodistribución y su captación intracelular, lo que puede aumentar la actividad terapéutica25.
Nanotecnología al servicio del diagnóstico de aterosclerosisAdemás de su novedoso uso terapéutico propuesto, las nanopartículas pueden combinarse con agentes para el diagnóstico por imágenes (es decir, fluoróforos, iones quelados, metales, entre otros). Los agentes de contraste cargados en nanopartículas parecen contribuir progresivamente al diagnóstico de la aterosclerosis, dado que la formación de estas imágenes moleculares específicas proporciona ventajas sobre los agentes de contraste de formación de imágenes tradicionales10.
El desarrollo de técnicas no invasivas de monitorización y diagnóstico de las placas ateroscleróticas permitiría una visualización más precisa de estas. Además, estas técnicas serían capaces de proporcionar una evaluación más amplia y dinámica de la eficacia terapéutica de diversos tratamientos para la aterosclerosis. Un ejemplo de interés sería la resonancia magnética, la cual surge como un método no invasivo prometedor para formación de imágenes de lesiones ateroscleróticas, y de la pared del vaso de la arteria con excelente resolución espacial11.
La clase más estudiada de nanopartículas magnéticas para el desarrollo de agentes de contraste es la nanopartícula de óxido de hierro, también conocida como nanopartícula de ferrita. Esto se debe a su naturaleza super-paramagnética, biodegradable, de baja toxicidad, y a su superficie reactiva modificable con diversos recubrimientos biocompatibles26.
Otro conocimiento de interés es sobre profilina-1, un tipo de proteína pequeña de unión a actina, que está implicada en la modulación de la polimerización del citoesqueleto celular y en su reorganización. Investigaciones recientes muestran que la sobreexpresión de profilina-1 desencadena la aparición y desarrollo de la enfermedad aterosclerótica, principalmente a través de la regulación de la proliferación y migración de las células del músculo liso vascular. Por lo tanto, la profilina-1 se reconoce como una prometedora diana molecular en la aterosclerosis y por ello fue aplicada a nanopartículas de DMSA-Fe3O4 (tetróxido de hierro con ácido dimercaptosuccínico) para lograr, de esta manera, obtener imágenes in vivo de placas ateroscleróticas a través de resonancia magnética11.
Algunos estudios han demostrado también que los macrófagos del fenotipo inflamatorio M1 pueden dirigir nanoestructuras selectivamente, por un modelo híbrido de nanopartículas lípido-látex (LiLa) mediante señales portadoras fagocíticas. En consecuencia, LiLa puede dirigir a los macrófagos M1 y esto permite obtener por resonancia magnética una imagen no invasiva de la placa aterosclerótica. En conjunto, estos resultados sugieren que las señales fagocíticas portadas por nanopartículas pueden dirigirlas selectivamente hacia macrófagos inflamatorios en modelos experimentales de aterosclerosis, abriendo así la posibilidad de futuras aplicaciones clínicas que diagnostiquen y/o traten estas condiciones. No obstante, dada la mala biodegradabilidad del látex, este polímero no puede ser utilizado en pacientes humanos. Sin embargo, los principios de orientación de fagocitosis empleados en los estudios mencionados se pueden generalizar a otras nanopartículas biocompatibles y biodegradables27.
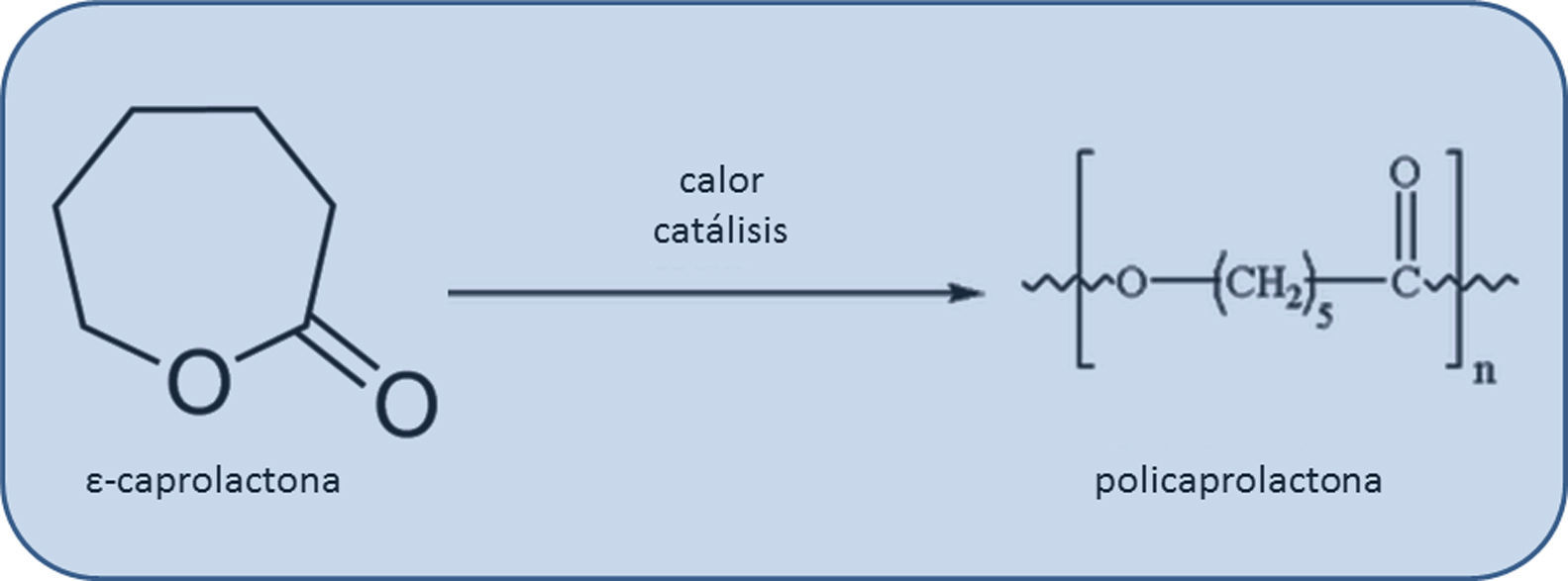
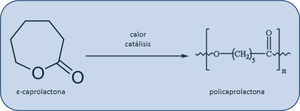
Desventajas de la nanomedicina para el tratamiento de la aterosclerosisDel mismo modo en que se consideran los potenciales beneficios de las aplicaciones nanotecnológicas en la enfermedad aterosclerótica, también deben ser contempladas algunas desventajas. En este sentido, la utilización de nanotecnología puede ser perjudicial específicamente en lo referido al surgimiento de ciertas técnicas sobre ingeniería de tejidos que permiten diseñar injertos bio-reabsorbibles para ser implantados con el fin de restaurar la función de las arterias dañadas por aterosclerosis. Estos injertos ofrecen la posibilidad de crear un conducto sintético que resiste la trombogénesis y además son capaces de transformarse en neo-tejido comparable con la arteria nativa con capacidad de crecer, remodelarse y repararse. Sin embargo, estos implantes son también susceptibles de la calcificación durante el proceso de remodelado, lo cual implica una complicación potencialmente fatal a largo plazo. De interés, en contraposición con injertos de ácido poliláctico (PLA) de poros nanométricos, los injertos de PLA de poro grande y con un revestimiento de policaprolactona (PCL) (fig. 3) crean una neoíntima bien organizada y evitan la citada calcificación28.
Por otra parte, la administración de nanopartículas en animales sanos deteriora significativamente las respuestas vasodilatadoras en las arteriolas coronarias y la función microvascular mesentérica. In vitro, las nanopartículas de óxido de hierro indujeron vacuolización citoplásmica, hinchamiento mitocondrial y muerte de células endoteliales aórticas humanas, así como estimulación de la producción de óxido nítrico y aumento de la adherencia de los monocitos. Estos resultados indicarían que la exposición a las nanopartículas representa un riesgo para la adquisición de la enfermedad aterosclerótica, y también podrían empeorar la situación de pacientes que padecen este tipo de enfermedad29. Por lo tanto, la nanotecnología involucra la creación de nuevos materiales con características difíciles de predecir a partir del conocimiento actual. Dentro de la basta diversidad de materiales desarrollados, algunos resultan tóxicos para los sistemas biológicos30. La inyección intravenosa de nanotubos de carbono (MWCNT) en ratas alimentadas con una dieta rica en lípidos y vitaminaD3 dio lugar al desarrollo de aterosclerosis agravada por una mayor lesión aórtica caracterizada por calcificación. La interrupción de las uniones estrechas endoteliales tras la exposición a MWCNT indicó que el incremento en la turbulencia y en la alteración en la función endotelial puede desencadenar aterosclerosis29. Resulta así relevante contar con mayor información sobre la toxicidad y biocinética de los nanoproductos, combinada con el conocimiento sobre la entrega intencional de los mismos con fines medicinales y la exposición ambiental no intencional a la que se encuentra sometido el hombre. Esto nos permitirá determinar con mayor precisión los riesgos reales sobre la utilización de los nanomateriales31.
Múltiples estudios concluyen que la etiología de la enfermedad aterosclerótica estaría determinada por factores tales como el estrés oxidativo, la inflamación, el daño del ADN mitocondrial y de las células endoteliales vasculares. Pero además, estos trabajos han sugerido que la exposición a nanopartículas podría potenciar todos estos factores desencadenantes y, por lo tanto, aceleraría la progresión de la enfermedad incrementando la agregación plaquetaria y trombosis vascular. En consecuencia, a pesar de que las nanopartículas resultan herramientas prometedoras como vehículos de administración de fármacos dirigidos a tratar la aterosclerosis, también se debe prestar especial atención a sus potenciales efectos adversos29.
No obstante, la mayoría de los polímeros utilizados en el campo de la medicina son generalmente biocompatibles. Asimismo, para el desarrollo de nanotecnologías seguras de uso biomédico resulta de suma importancia efectuar una cuidadosa evaluación de las interacciones que se establecen entre las nanopartículas y los componentes del sistema inmune, puesto que, como es lógico deducir, muchos materiales poliméricos a partir de los cuales se diseñan numerosas nanoestructuras utilizadas en medicina son capaces de desencadenar diversas reacciones inmunológicas en el organismo debido a que estos materiales exógenos pueden presentar en su superficie patrones moleculares extraños para el sistema inmune. De este modo, podremos comenzar a comprender mejor los principios básicos que permiten el diseño racional de nanomateriales seguros y útiles32.
Por último, la calcificación ectópica se asocia con varias enfermedades humanas, incluyendo la aterosclerosis33-35. Así, se han detectado nanopartículas minerales en tejidos blandos que muestran signos de calcificación ectópica36. Además, un estudio muy reciente realizado por Bertazzo et al.37 demostró la presencia de nanopartículas minerales en válvulas aórticas y arterias coronarias ateroscleróticas. Estas partículas se forman en fluidos biológicos cuando las concentraciones de calcio y fosfato exceden la saturación.
Conclusiones y perspectivasResulta de suma importancia ampliar nuestro conocimiento actual sobre prevención, diagnóstico y tratamiento de la enfermedad aterosclerótica, dado que la misma puede desencadenarse no solo en ausencia de hábitos saludables y de actividad física adecuados, sino también como consecuencia de otro tipo de factores no tradicionales fundamentalmente relacionados con el sistema inmune.
La nanotecnología y la farmacología constituyen 2 ramas del conocimiento que pueden aprovecharse tanto en forma individual como conjunta para diseñar nuevas alternativas terapéuticas que abarquen de manera más completa el análisis de enfermedades multifactoriales y letales, como es el caso de la aterosclerosis. En este sentido, los aportes a los tratamientos convencionales incluyen la utilización de nanopartículas portadoras de fármacos antiinflamatorios, el mejoramiento de la eficacia de los stents, la combinación con células madre y la vectorización dirigida con moléculas específicas. Asimismo, el mejoramiento del diagnóstico de la enfermedad combinando nanoestructuras con fluoróforos u otras sustancias plantea un campo de estudio interesante y de alta aplicabilidad. Finalmente, se deben considerar también las desventajas y los posibles efectos perjudiciales que estas metodologías pueden plantear.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónAgradecemos los siguientes apoyos para la investigación, autoría y publicación de este artículo: Consejo de Investigación y Tecnología de la Universidad de Cuyo (SECyT), Mendoza, Argentina, y Agencia Nacional de la Investigación Científica y Técnica (ANPCyT); ambos fueron adjudicados a Walter Manucha. Subvención PICT 2012-0234, BID 2777 OC/AR.
Conflicto de interesesNinguno de los autores declara conflicto de intereses con el contenido del manuscrito.