Una complicación común en los pacientes pediátricos con síndrome nefrótico (SN) es la hiperlipidemia. Alrededor del 20% de los niños no responden al tratamiento con corticoides, presentando un SN corticorresistente (SNCR), que puede evolucionar a insuficiencia renal. Se ha observado que los pacientes pediátricos con SNCR cursan con incremento de c-LDL, c-VLDL y triglicéridos, y presentan niveles elevados de lipoproteína (a) [Lp(a)].
Presentamos el caso de un niño de 5 años con diagnóstico de SNCR y dislipemia, con niveles incrementados de c-LDL, apo B100 y Lp(a). Tras el mal pronóstico de la función renal, se inicia tratamiento inmunosupresor con tacrolimus y con atorvastatina para controlar la dislipemia. A pesar de que el tacrolimus produce una elevación del colesterol total y c-LDL, las notables alteraciones del perfil lipídico del niño sugieren la existencia de un riesgo cardiovascular elevado. En estos casos sería interesante disponer de valores de referencia en edades pediátricas para nuestra área sanitaria.
A common complication in paediatric patients with nephrotic syndrome (NS) is hyperlipidaemia. About 20% of children do not respond to treatment with corticosteroids, presenting with a cortico-resistant NS (CRNS), which can progress to kidney failure. It has been observed that paediatric patients with CRNS have an elevated low density lipoprotein cholesterol (LDL-c), very low density lipoprotein cholesterol (VLDL-c), and triglycerides levels, as well as elevated Lipoprotein-a [Lp (a)] levels.
The case is presented of a 5 year old boy, diagnosed with CRNS, presenting with dyslipidaemia with increased LDL-c, Apo-B100, and Lp(a) levels. After the poor prognosis of the renal function, immunosuppressant treatment was started with tacrolimus and atorvastatin to control dyslipidaemia. Although tacrolimus causes an elevation of total cholesterol and LDL-c, the significant alterations of the children lipid profile suggest the existence of a high cardiovascular risk. In these cases, it would be interesting to have reference values in children in our health area.
La hiperlipidemia es una complicación común de los pacientes con síndrome nefrótico (SN), que cursa con incremento de c-LDL, c-VLDL y triglicéridos. Este hecho contribuye al desarrollo de aterogenicidad vascular y el consecuente daño orgánico1. El SN idiopático o primario es una de las enfermedades glomerulares más frecuentes en la edad pediátrica. El tratamiento fundamental es la terapia con corticoides y, en función de ello, se distinguen 2 tipos clínicos: SN corticorresistente (SNCR) y SN corticosensible (SNCS). La mayoría de los niños con SN idiopático responden al tratamiento, pero alrededor del 20% son corticorresistentes. De los que presentan SNCR, un 30-50% evolucionan a insuficiencia renal2.
En estudios previos3 se ha observado que los pacientes pediátricos con SNCR presentan anormalidades funcionales y estructurales de las arterias. Esto incrementa el riesgo de desarrollar arterosclerosis prematura, además del consecuente riesgo de presentar complicaciones cardiovasculares. Se ha mostrado la presencia de estrés oxidativo y de inflamación en estos niños, siendo estos cambios más marcados en SNCR que en SNCS3. Además de cursar con incremento de c-LDL, c-VLDL y triglicéridos, presentan niveles elevados de lipoproteína (a) [Lp(a)], factor de riesgo cardiovascular emergente, el cual juega un papel importante en el proceso de la arterosclerosis4.
Caso clínicoPresentamos el caso de un niño de 5 años, con diagnóstico de SNCR por biopsia renal, de inicio a los 2 años y 5 meses de edad, con varias recidivas, y dislipemia que cursa con niveles incrementados de c-LDL, apolipoproteína B100 (apo B100) y Lp(a). Además, se le realizó un estudio genético de los genes NPHS1, NPHS2 y ACTN4 en el que no se observaron mutaciones. Tras el mal pronóstico de la función renal con grave proteinuria de un año de duración, se inicia tratamiento inmunosupresor con tacrolimus y con atorvastatina para controlar la dislipemia. Se completó el estudio para valorar minuciosamente el riesgo de desarrollo de complicaciones cardiovasculares. Las determinaciones se realizaron en el Laboratorio de Nutrición y RCV del Hospital Universitario Virgen Macarena de Sevilla, en el analizador Cobas® 6000 (Roche) mediante enzimoinmunoensayo (colesterol, c-LDL, c-VLDL, c-HDL y triglicéridos) y en el analizador BN ProSpec® (Siemens) mediante nefelometría [apo B100, apo A1 y Lp(a)].
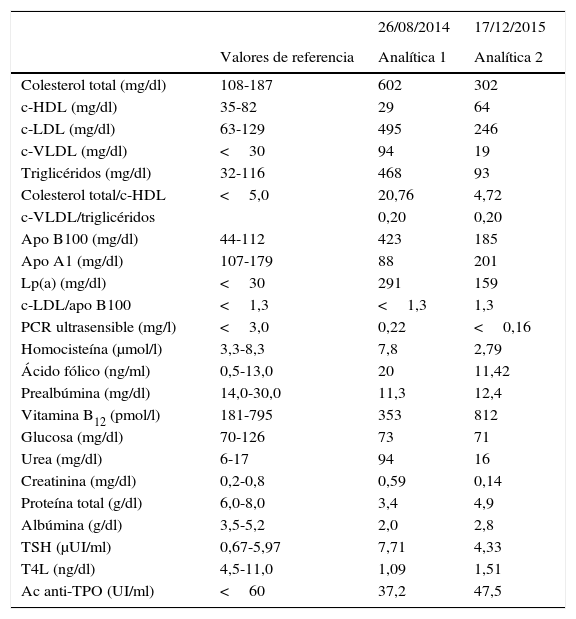
El niño presenta cifras de colesterol total, c-LDL, apo B y Lp(a), notablemente incrementados, respecto a los valores normales para la edad (según valores de referencia)4,5, además, el cociente c-LDL/apo B100<1,3 es compatible con la presencia de partículas c-LDL pequeñas y densas potencialmente aterogénicas (tabla 1). No presenta incremento de otros factores de riesgo cardiovasculares emergentes como homocisteína, PCR o fibrinógeno.
Datos analíticos del paciente
| 26/08/2014 | 17/12/2015 | ||
|---|---|---|---|
| Valores de referencia | Analítica 1 | Analítica 2 | |
| Colesterol total (mg/dl) | 108-187 | 602 | 302 |
| c-HDL (mg/dl) | 35-82 | 29 | 64 |
| c-LDL (mg/dl) | 63-129 | 495 | 246 |
| c-VLDL (mg/dl) | <30 | 94 | 19 |
| Triglicéridos (mg/dl) | 32-116 | 468 | 93 |
| Colesterol total/c-HDL | <5,0 | 20,76 | 4,72 |
| c-VLDL/triglicéridos | 0,20 | 0,20 | |
| Apo B100 (mg/dl) | 44-112 | 423 | 185 |
| Apo A1 (mg/dl) | 107-179 | 88 | 201 |
| Lp(a) (mg/dl) | <30 | 291 | 159 |
| c-LDL/apo B100 | <1,3 | <1,3 | 1,3 |
| PCR ultrasensible (mg/l) | <3,0 | 0,22 | <0,16 |
| Homocisteína (μmol/l) | 3,3-8,3 | 7,8 | 2,79 |
| Ácido fólico (ng/ml) | 0,5-13,0 | 20 | 11,42 |
| Prealbúmina (mg/dl) | 14,0-30,0 | 11,3 | 12,4 |
| Vitamina B12 (pmol/l) | 181-795 | 353 | 812 |
| Glucosa (mg/dl) | 70-126 | 73 | 71 |
| Urea (mg/dl) | 6-17 | 94 | 16 |
| Creatinina (mg/dl) | 0,2-0,8 | 0,59 | 0,14 |
| Proteína total (g/dl) | 6,0-8,0 | 3,4 | 4,9 |
| Albúmina (g/dl) | 3,5-5,2 | 2,0 | 2,8 |
| TSH (μUI/ml) | 0,67-5,97 | 7,71 | 4,33 |
| T4L (ng/dl) | 4,5-11,0 | 1,09 | 1,51 |
| Ac anti-TPO (UI/ml) | <60 | 37,2 | 47,5 |
Evolución de los datos analíticos del paciente, incluyendo el perfil lipídico completo, durante el seguimiento del mismo. En ambas analíticas el paciente estaba sometido a tratamiento inmunosupresor con tacrolimus y con atorvastatina para controlar la dislipemia. Se indican los valores de referencia para cada parámetro4,5.
El síndrome nefrótico es la enfermedad en la que más se incrementan los niveles de Lp(a)6,7. La molécula Lp(a) está formada por un subgrupo de partículas c-LDL que contienen apolipoproteína (a) [apo (a)], la cual está unida a apo B100 mediante un enlace disulfuro. Apo (a), responsable de las propiedades metabólicas y bioquímicas de Lp(a), presenta un polimorfismo dependiente del número de secuencias repetidas del anillo Kringle IV. Las isoformas de apo (a) se dividen en 2 grupos: alto peso molecular y bajo peso molecular, siendo estas últimas las isoformas más frecuentes8. Las isoformas de apo (a) se correlacionan con las características de Lp(a). Los pacientes que poseen alta concentración de isoformas de apo (a) de bajo peso molecular poseen mayor riesgo de desarrollar arterosclerosis, y actualmente no existen fármacos capaces de reducir los niveles de dicho colesterol asociado a Lp(a).
DiscusiónEn la tabla 1 se indican los resultados de 2 analíticas en el seguimiento del paciente. Resulta importante destacar, con relación a los resultados, el efecto dosis/dependiente del tratamiento inmunosupresor (tacrolimus), al estar descrito que provoca la elevación del colesterol total y c-LDL, y en menor medida de los triglicéridos9, así como la oxidación de las partículas LDL, y la menor expresión del R-LDL favoreciendo, todo ello, la dislipemia. En consecuencia, todas estas alteraciones del perfil lipídico son tan notables que sugieren la existencia de un RCV elevado.
En pacientes pediátricos con SNCR, de RCV incrementado, es conveniente realizar un estudio exhaustivo de la dislipemia, lo que requiere de un análisis completo de las moléculas aterogénicas, incluidas la Lp(a) y apo B100. Es preciso disponer de valores de referencia en edades pediátricas en nuestra área sanitaria. En el caso presentado, la afectación renal por SNCR y el incremento tan significativo de estos marcadores, hacen pensar en la presencia de un RCV elevado.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.