Introducción: La reparación laparoscópica de la hernia ventral comparte muchos principios de la reparación abierta Rives-Stoppa, con las ventajas de la mínima invasión.
Material y métodos: Se trata de un estudio de Cohortes en donde se comparó los resultados de dos abordajes para reparar Hernia Ventral: laparoscópico (A) y abierto tipo Rives-Stoppa (B). Se evaluó, entre otros: tiempo quirúrgico, tipo de hernia (recurrente o no), tamaño del defecto, complicaciones, conversión en las laparoscópicas y recurrencias.
Resultados: Promedio de tiempo quirúrgico: 60 vs 80 minutos, laparoscópico vs abierto, respectivamente. Tamaño del defecto fue de 6-10 cm, 10-15 cm y mayor de 15 cm en el 79% y 74%, en el 18% y 24% y 2% y 1% para los grupos A y B. La estancia hospitalaria predio fue de 24 horas en el 60% del grupo A y de 5 a 7 días en el 60% de los pacientes en el grupo B. Se utilizó analgésicos por 48 horas y 7 días para los grupos A y B. Hubo seroma (8.3%) y dolor persistente (4.1%) en el grupo A. Hubo seroma (9.2%), hematoma (3.7%), infección de herida (1.8%) y dolor persistente (1.8%) en el grupo B. Hubo dos recidivas en cada grupo.
Conclusiones: La reparación laparoscópica de hernia ventral es un abordaje seguro y eficaz y puede llevarse a cabo con una morbilidad e índice de recurrencias similar a la cirugía abierta con las ventajas de una cirugía mínimamente invasiva.
Introduction: Laparoscopic ventral hernia repair shares many principles of open Rives-Stoppa repair, with the advantages of minimally invasive surgery.
Material and Methods: This Cohort study where results compared two approaches Ventral hernia repair: laparoscopic (A) and open Rives-Stoppa type (B). Evaluation included: operative time, type of hernia (recurring or not), size of the defect, complications, laparoscopic conversion and recurrences.
Results: Average operating time: 60 vs 80 minutes, laparoscopic vs open, respectively. Defect size was 6-10 cm, 10-15 cm and over 15 cm in 79% and 74%, 18% and 24% and 2% and 1% for groups A and B. The hospital stay property was 24 hours in 60% of group A and 5 to 7 days in 60% of patients in Group B. Analgesics were used for 48 hours and for 7 days to Groups A and B respectively. There were seroma (8.3%) and persistent pain (4.1%) in group A. There was seroma (9.2%), hematoma (3.7%), wound infection (1.8%) and persistent pain (1.8%) in group B. There were two relapses in each group.
Conclusion: Laparoscopic ventral hernia repair is a safe and effective approach and can be performed with morbidity and recurrence rate similar to open surgery with the advantages of minimally invasive surgery.
Introducción
La hernia ventral se define como cualquier protrusión del contenido visceral a través de la pared abdominal con excepción de la región inguino-femoral. Estas pueden ser epigástricas, umbilicales, de Spiegel e incisionales.1 Las reparaciones de hernia ventral con sutura primaria conllevan una recurrencia del 25 al 52%. Las hernias incisionales se desarrollan en el 2 al 11% de los pacientes que van a laparotomía y se estima que se realizan 90 mil reparaciones de hernia ventral por año en los Estados Unidos. En el adulto las hernias incisionales representan un 80% o más de las hernias ventrales. El advenimiento de las reparaciones libres de tensión utilizando material protésico ha disminuido la recurrencia a menos del 10%.2
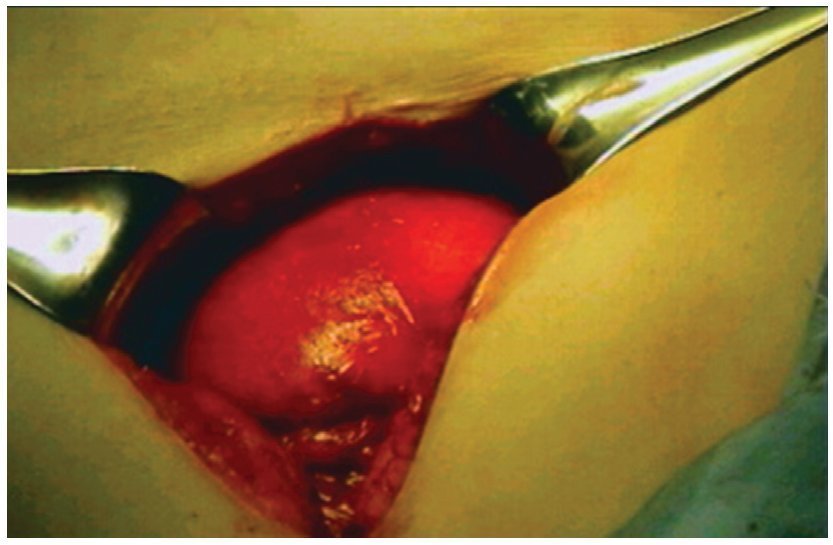
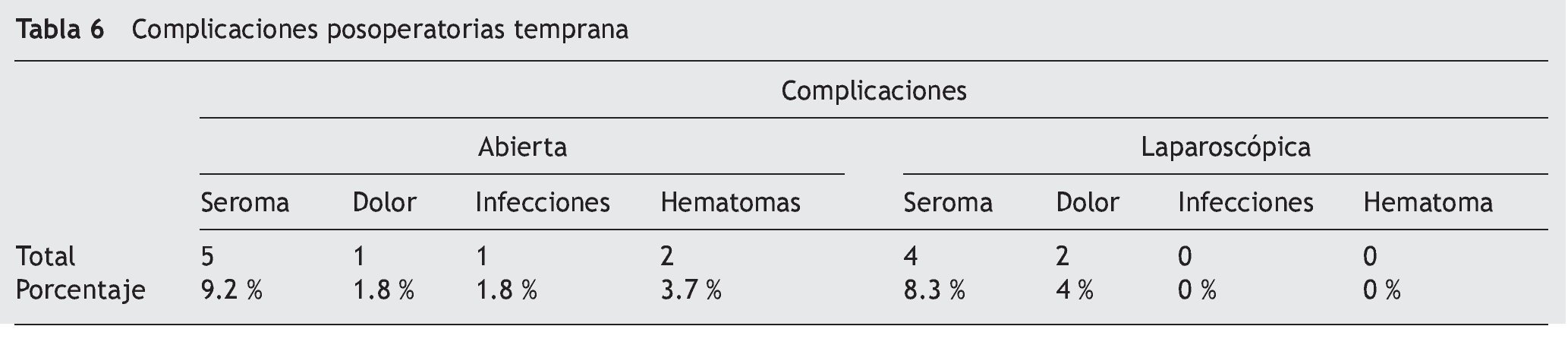
Con la implementación de técnicas mínimamente invasivas, la hernioplastia ventral abierta ha sido cuestionada debido las grandes incisiones abdominales, las amplias disecciones, los grandes colgajos, la movilización muscular (fig. 1) y la necesidad de uso de drenajes que conllevan un aumento en la morbilidad postoperatoria y complicaciones de la herida. Sin embargo, a la reparación laparoscópica también se le ha criticado por considerarse como una operación de puenteo del orificio herniario que pudiera llevar a problemas con una área adinámica funcionalmente y creando el bien conocido fenómeno de abultamiento y la formación de seromas3. La reparación laparoscópica de la hernia ventral fue inicialmente descrita en 1992 por LeBlanc and Booth y ha evolucionado de un procedimiento de investigación a una cirugía que puede realizarse segura y exitosamente.4 El abordaje laparoscópico permite al cirujano minimizar la incisión abdominal. La visión laparoscópica define con precisión el defecto herniario, se pueden descubrir orificios herniarios múltiples, permite hacer una lisis de adherencias, la aplicación más precisa de la malla y tiene un índice de recurrencia a un 4 a 9% con seguimientos a 5 años.5,6 Nuestro estudio tiene el objetivo de hacer una comparación entre ambas técnicas para la reparación de hernia ventral realizadas por expertos en cada una de las vías de abordaje, abierto y laparoscópico.
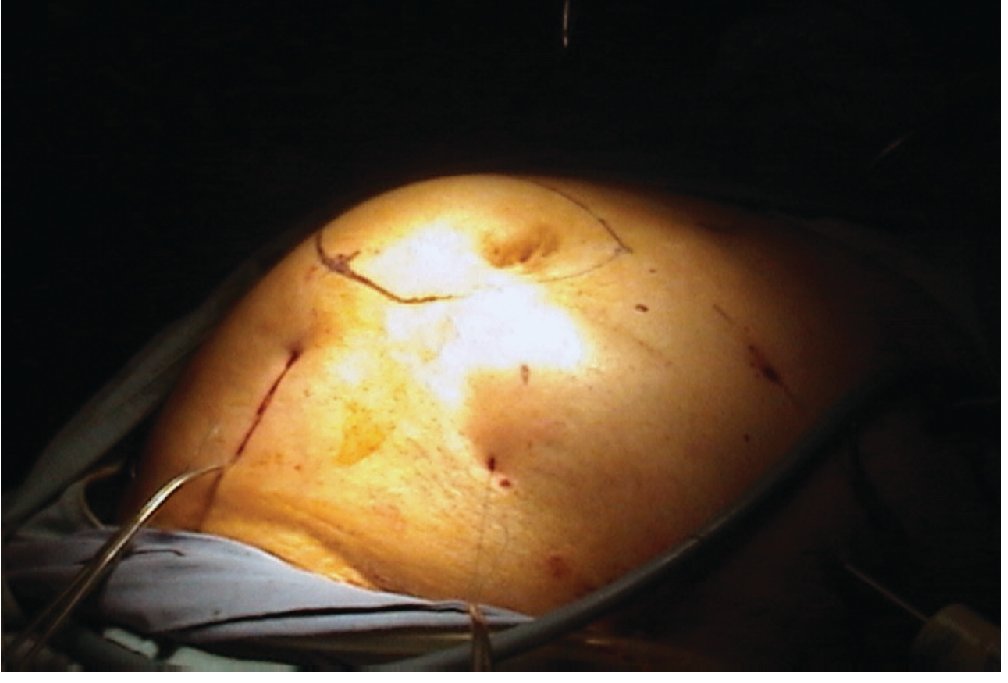
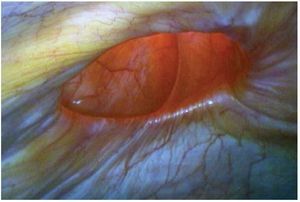
Figura 1 En esta imagen se aprecia un defecto herniario (hernia ventral) gigante producto de un abordaje quirúrgico abierto
Material y métodos
El presente es un estudio prospectivo, longitudinal, observacional, que integra 102 pacientes divididos en dos grupos aleatorios, el primero de 48 pacientes operados de hernia ventral con técnica laparoscópica y el segundo de 54 pacientes operados con técnica abierta. Las cirugías fueron practicadas de acuerdo a la técnica que le correspondiera, por dos grupos quirúrgicos diferentes, uno para técnica laparoscópica con cirujanos expertos en el abordaje por esta vía y el otro para técnica abierta, también expertos en la reparación de hernia incisional por vía abierta. Las cirugías fueron realizadas durante un periodo de 5 años de octubre del 2008 a octubre del 2013 en dos hospitales; el Hospital Francisco G. Chávez del ISSSTE y la Beneficencia Española de la Laguna en la Ciudad de Torreón, Coahuila. El seguimiento fue de cinco años a un año como mínimo. Todos los pacientes que acudieron y que llenaban los criterios de inclusión fueron aleatoriamente designados al grupo de operados por vía laparoscópica o al grupo de operados por vía abierta.
Los criterios de inclusión para ambos grupos fueron presentar hernia incisional, epigástrica o umbilical de más de 5 cm. de diámetro de defecto herniario por exploración física. Los criterios de no inclusión para ambos grupos fueron: Pacientes en los que no hubo compromiso de acudir al seguimiento postoperatorio establecido. Pacientes con hernias con pérdida de dominio. Hernias cuyos bordes se extiendan lateralmente a la línea medio clavicular. Hernias encarceladas con compromiso intestinal, sepsis abdominal. Hernias con defectos menores de 5 cm. Hernias lumbares, subcostales y suprapúbicas. Pacientes con obesidad mórbida con I.M.C mayor de 40. Ascitis de difícil control. No se incluyeron en el estudio aquellos pacientes que ya no se presentaron a su seguimiento durante el primer año posterior a la cirugía. Se controlaron las comorbilidades como diabetes, enfermedades pulmonares o cardiacas, etc., así como el cuidado preoperatorio de la piel (infección, irritación, úlceras) en los pacientes que así lo requerían antes de integrarlos al protocolo y asignarlos a un grupo.
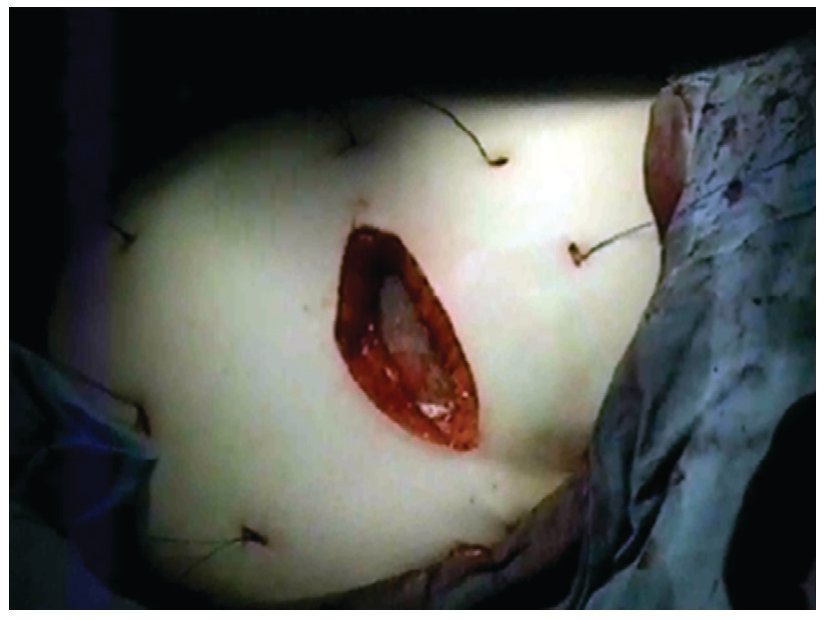
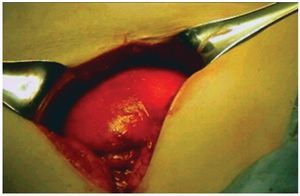
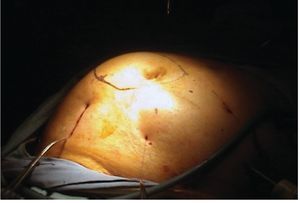
La preparación mecánica del intestino se utilizó en ambos grupos, solamente cuanto tuvimos sospecha de colon encarcelado; sonda urinaria solamente en casos de cirugías de abdomen bajo, medias compresivas secuenciales en miembros inferiores, los pacientes rutinariamente recibieron antibióticos profilácticos en el preoperatorio inmediato (cefalosporinas de primera generación)7 y anti-coagulación solamente que existieran factores de riesgo (como obesidad severa, antecedentes de trombosis venosa profunda, etc.) Se utilizó anestesia general en todos los procedimientos laparoscópicos, de igual forma se utilizó anestesia general en los casos abiertos en los que hubo necesidad de realizar adhesiolisis, liberación de asas o epiplón incarcerado. En el resto se utilizó bloqueo peridural. La técnica quirúrgica para procedimiento abierto fue apegada a la técnica de Rives-Stoppa (fig. 2). En el 40% de los casos con modificación de Schumpelick8 que consiste en fijación de la malla con algunos puntos simples de la malla a la aponeurosis posterior. El tipo de malla utilizado varió de acuerdo a la elección del cirujano para adaptarla a cada caso en particular y/o a la disposición de material en el hospital gubernamental.
Figura 2 Técnica quirúrgica para procedimiento abierto con estricto apegada a la técnica de Rives-Stoppa.
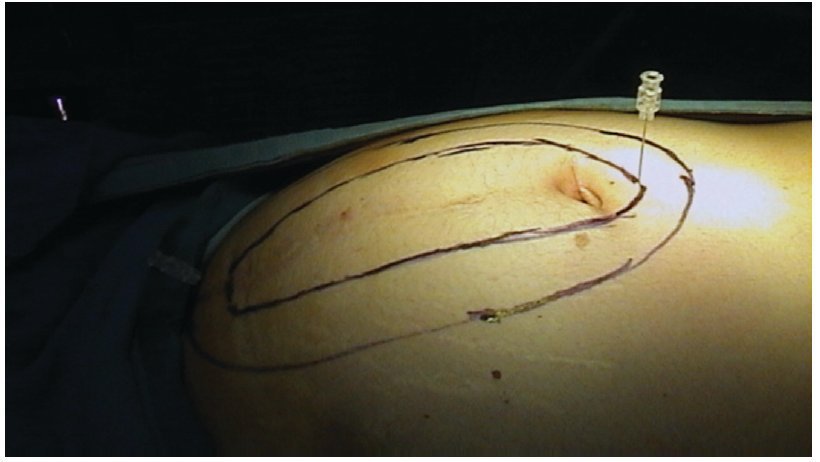
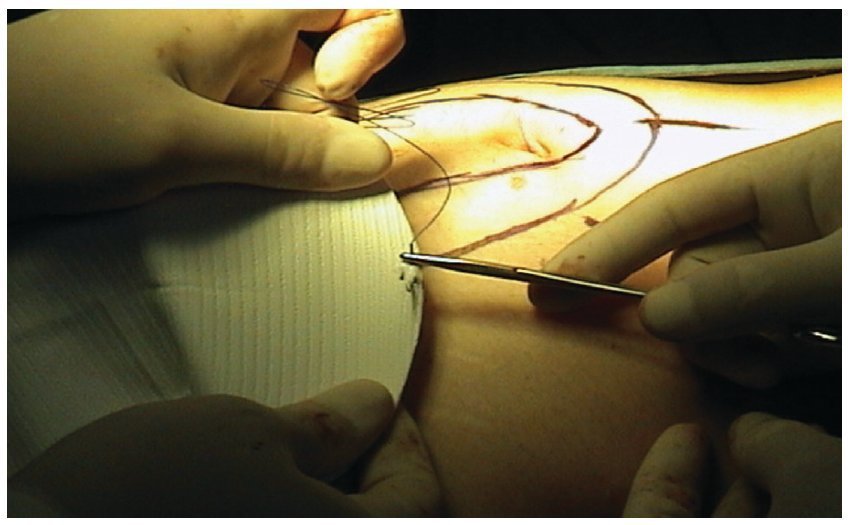
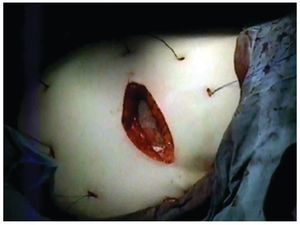
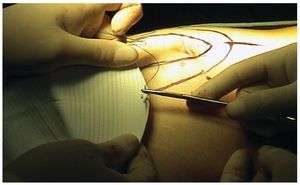
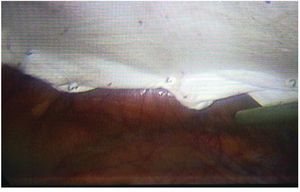
En la técnica laparoscópica siguió los pasos habituales descritos por LeBlanc.4 El tamaño de la malla en este grupo se decidió después de medir internamente el orificio, introduciendo agujas perpendicularmente en la pared y marcando la piel (fig. 3), la malla se confeccionó con 10 cm más de diámetro para sobrepasar el defecto 5 cm por cada lado (fig. 4). Las mallas se eligieron de acuerdo a la disponibilidad y el criterio del cirujano, siempre utilizando una prótesis con material antiadherente en la superficie visceral. Se realizó adhesiolisis lo suficiente para que la malla sobrepase el defecto al menos por 5 cm y tener espacio para trabajar con nuestros accesos. En todos los casos se fijaron las mallas como se describe en el apartado de resultados.
Figura 3 Imagen que muestra la colocación de agujas perpendiculares en la pared y marcando la piel posterior a la medición interna del orificio herniario, evidentemente con visión endoscópica.
Figura 4 Aquí confeccionando la malla con 10 cm más de diámetro para sobrepasar el defecto cuando menos 5 centímetros más allá del anillo (defecto) herniario.
El seguimiento de los pacientes fue por los mismos cirujanos que operaron a los pacientes; semanalmente los primeros 15 días, quincenalmente durante mes y medio y después mensualmente durante los primeros seis meses y bimestralmente hasta completar un año y posteriormente cada 3 meses. El seguimiento fue por un mínimo de un año. El análisis estadístico es observacional y los resultados se expresan en porcentajes.
Resultados
Se analizan 102 pacientes en total, 48 para el grupo laparoscópico y 54 para el grupo abierto. La técnica quirúrgica se realizó aleatoriamente de acuerdo al acceso de los pacientes con el grupo quirúrgico, no hubo selección (uno de los grupos quirúrgicos operaba en forma laparoscópica y otro con técnica abierta). El seguimiento de nuestros pacientes fue por un mínimo de un año con excepción de 3 en el grupo laparoscópico y dos en el grupo abierto en los que el seguimiento final fue telefónico debido a que su residencia era fuera de nuestra ciudad. El resto fue presencial.
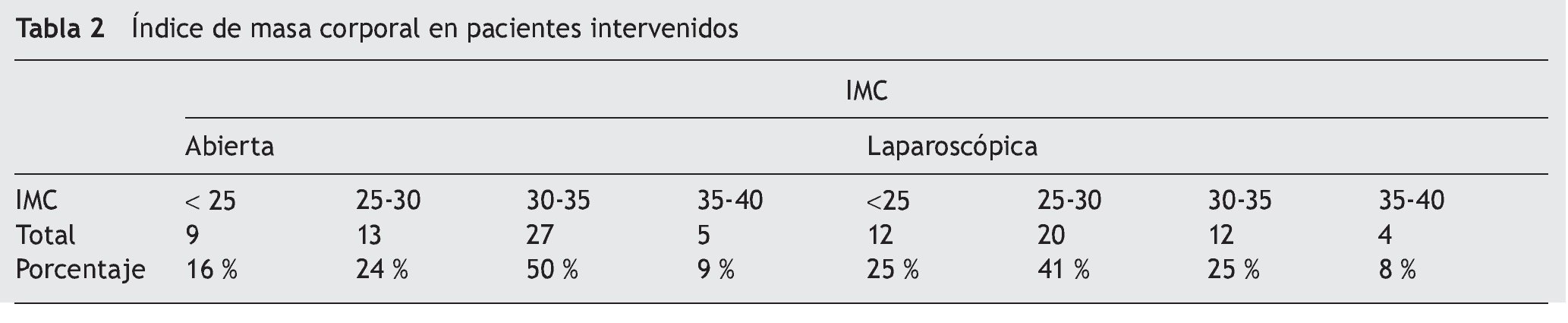
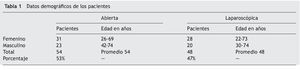
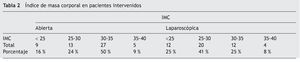
Los datos demográficos de ambos grupos se muestran en la tabla 1. La edad promedio para el grupo laparoscópico fue de 48 años y para el grupo abierto de 54. El 74% de los pacientes en el grupo laparoscópico tenían sobrepeso o eran obesos, y para el grupo de cirugía abierta el 83% fueron obesos, de acuerdo a la tabla 2.
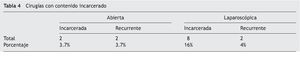
La localización de las hernias para el grupo laparoscópico fue como sigue: Umbilicales 25%, medias 41%, paramedias 25% y epigástricas 8%. La localización para el grupo abierto fue la siguiente: Umbilicales, 31%; Medias, 55%; paramedias, 7%, y epigástricas, 5% (tabla 3). En el grupo laparoscópico 16.6% de las hernias se presentaron incarceradas la mayoría con epiplón y se pudieron resolver satisfactoriamente, 4.2% de las hernias laparoscópicas habían sido reparadas previamente por vía abierta solo una con malla. En el grupo abierto solamente el 3.7% tenían contenido incarcerado y el 3.7% fueron recurrencias de cirugía abierta previa con aplicación de malla (tabla 4).
En cuanto al tiempo quirúrgico el grupo laparoscópico presentó un promedio de 60 minutos con rangos de 40 a 155, mientras que en el grupo de cirugía abierta el promedio fue de 80 minutos con rangos de 40 a 120. El tamaño del orificio herniario medido en el transoperatorio varió entre 5 y 15 cm. y siendo; para el grupo laparoscópico el 79% entre 5 y 10 cm, el 8% tuvieron entre 10 y 15 cm y solo 2% más de 15 cm (fig. 5). En el grupo abierto el 74% tuvieron un diámetro entre 5 y 10 cm, el 24% entre 10 y 15 cm y 1.8% mayor de 15 cm (tabla 5). Las mallas utilizadas en los procedimientos laparoscópicos fueron politetrafluoroetileno expandido (PTFEeDualMesh Plus®) en el 70% de los pacientes, polipropileno con politetrafluoroetileno expandido (Composix EX®) en 18.7% y polipropileno ligero con poliglecaprone en ambos lados y polidioxanona (Physiomesh®) en el 10.4%. La malla se fijó con 4 a 8 suturas transfaciales de prolene del 0 (fig. 6) más grapas metálicas (Tack titanio 5 mm Erca ER 320 Ethicon®) en el 80% de los casos (fig. 7), absorbibles de tipo (PDF y Monocryl Secure Strap 5 mm.Ethicon®) en el 20% restante. En la técnica abierta se utilizó malla de material sintético polipropileno pesado en el 46% de los casos, polipropileno ligero con poliglecaprone (Ultrapro®) en 38%, polipropileno ligero cubierto con polidioxanona y celulosa oxidada regenerada (Proceed®) en el 16% de los pacientes y la fijación de la malla en la mayoría de los casos se realizo con puntos simples de la malla a la aponeurosis posterior o al peritoneo en el 60% de los casos y en el 40% restante se aplicaron puntos que fijan la malla a la aponeurosis anterior ya sea subcutáneos transdérmicos o supraaponeuróticos. No se reporta ninguna complicación transoperatoria en ambos grupos y en el grupo laparoscópico no fue necesaria ninguna conversión a cirugía abierta. En el grupo abierto se utilizaron en el 40% drenajes de tipo cerrado a succión con una duración promedio de 5 a 7 días. Ningún caso laparoscópico requirió dejar drenaje. La estancia hospitalaria para el grupo laparoscópico fue de 24 h en el 60% de los pacientes, 35% fueron dados de alta a las 48 h y solo el 5% requirieron de hospitalización mayor a 48 h. Por su parte en el grupo de cirugía abierta el 20% requirió de 2 días, el 60% entre 5 y 7 días y el 10% más de 7 días.
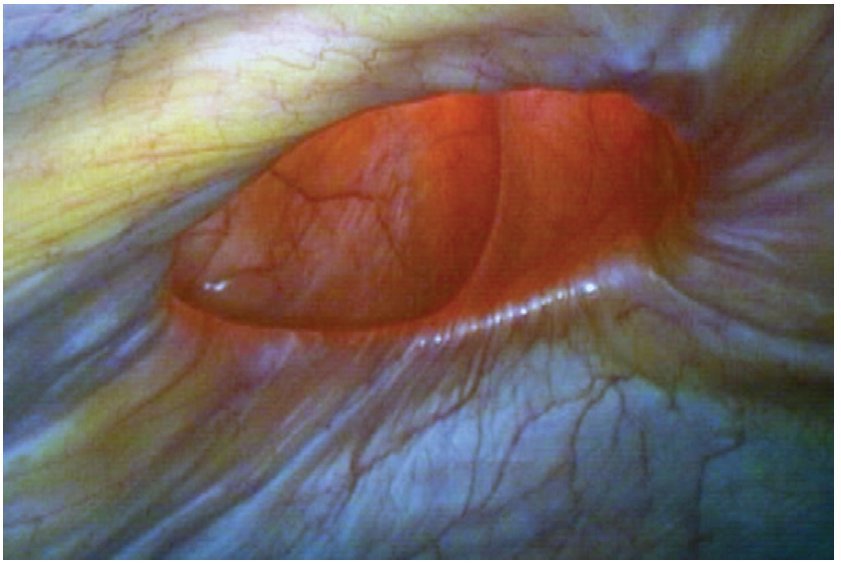
Figura 5 Visión endoscópica (laparoscópica) del defecto herniario. Claramente se identifica el anillo herniario y asiste en el marcaje sobre la piel para preparar el injerto protésico (malla).
Figura 6 La malla se fija con 4 a 8 suturas transfaciales de prolene del 0. Aquí la visión externa.
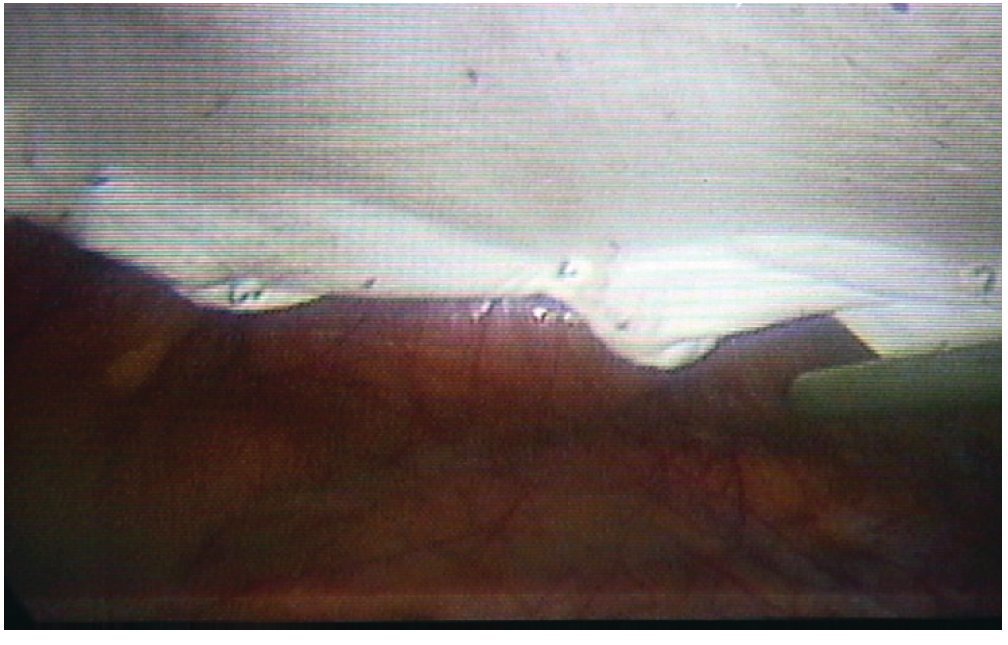
Figura 7 Imagen que muestra la inclusión de grapas metálicas a la fijación de con suturas transfaciales de prolene. Visión interna (endoscópica).
Los pacientes del grupo laparoscópico requirieron uso de analgésicos por un período promedio de 48 h en el grupo abierto se reporta toma de analgésicos por un período promedio de 5 a 7 días. Dentro de las complicaciones postoperatorias tempranas (tabla 6), el 8.3% de los pacientes en el grupo laparoscópico presentaron seromas. En uno de ellos hubo necesidad de puncionarlo por su magnitud y por dolor, los demás desaparecieron en el curso de los siguientes 3 meses. En el grupo abierto se encontraron 9.2% de seromas y 3.7% hematomas, los cuales desaparecieron espontáneamente en el transcurso de los 45 días de operados, no requiriendo drenaje en ninguno de los casos. En el grupo abierto un paciente (1.9%) presento infección de la herida quirúrgica que fue tratada conservadoramente, sin necesidad de retirar la malla y a los 6 meses presentó recurrencia de la hernia. En el grupo laparoscópico no tuvimos infecciones.
El tiempo de recuperación a sus labores habituales tuvo un promedio de 2 semanas para el grupo laparoscópico, mientras que en el grupo abierto, este fue de un promedio de 4 a 6 semanas. Dos pacientes del grupo laparoscópico presentaron dolor persistente en el postoperatorio (4%), fueron tratados con analgésicos y antiinflamatorios además de bloqueo local, remitiendo a los 3 meses. En el grupo abierto también tuvimos un paciente con dolor persistente que duró 4 meses para resolverse con medidas conservadoras.
Hasta el momento se han detectado cuatro pacientes con recidiva, dos en cada uno de los grupos (4.1% para el laparoscópico y 3.7% para el abierto). Todas las recidivas se presentaron entre los 12 y 18 meses. Todos ellos tuvieron un IMC mayor de 30 y el orificio herniario mayor más de 12 cm. En una de las recidivas del grupo abierto presentó infección de la herida quirúrgica y meses después presentó la recurrencia de la hernia.
Discusión
La reparación laparoscópica y abierta de la hernia ventral incisional comparten algunos principios: Acceso a cavidad abdominal, adhesiolisis, reducción del contenido herniario cuando lo requiera (asas o epiplón) y la aplicación de una malla. El hecho de utilizar un acceso mínimamente invasivo, ha posicionado al tratamiento por vía laparoscópico en un lugar bien establecido en el tratamiento de la hernia ventral.9 La obesidad se ha descrito como uno de los mayores factores de riesgo para la aparición de hernias incisionales primarias y recurrentes. El riesgo es mayor conforme el índice de masa corporal aumenta. En nuestro grupo abierto el 83 % de los que tuvieron sobrepeso y/o obesidad y el 75% en el grupo laparoscópico. Se ha hipotetizado que la elevación de la presión intraabdominal en estos pacientes, la mayor tensión en las suturas utilizadas para la reparación, la isquemia y el desgarro de la aponeurosis pudiera ser responsable de su alto grado de recurrencias.10,11 Las 4 recurrencias que tuvimos en nuestro grupo tuvieron obesidad.
En relación a la técnica quirúrgica laparoscópica es esencial contar con un buen equipo de laparoscopia, telescopio de visión lateral, grapas para fijar la malla, pasador de suturas y mallas compuestas que eviten adherencias12.
El acceso laparoscópico al abdomen siempre debe ser lo más seguro posible. Si las técnicas cerradas no son seguras se utilizará entrada abierta (técnica Hasson) para el trocar inicial.13 En la técnica laparoscópica el tamaño de la malla deberá sobrepasar la periferia del defecto por un mínimo de 3 a 5 cm. En la cirugía abierta es necesario disecar un espacio entre 6 a 8 centímetros de los bordes del anillo para obtener un espacio suficiente de tal forma que la presión abdominal actúe sobre la malla fijando el excedente a la aponeurosis de la pared abdominal que la presión se redistribuya y no tienda a expulsarla al estar muy cerca del borde del anillo.
Para la elección de la malla14, éstas se dividen en dos grandes grupos: sintéticas y biológicas. Las sintéticas pueden ser absorbibles y no absorbibles. De los no absorbibles existen de diferente tamaño de poro, las de poro pequeño tienen tendencia a la contracción, por lo que la tendencia actual es a utilizar mallas ligeras, estas mallas las vamos a utilizar en hernias comunes, en cierre primario con tensión, y en los casos que no exista contaminación. Las mallas sintéticas absorbibles como en vicryl y el dexon, su mayor utilidad es como parche cuando se tiene un segmento de saco herniario sin poder cerrar el peritoneo y servir para aislar la malla de polipropileno de las asas intestinales. Recientemente se han creado algunas mallas compuestas con materia diferente en cada lado, todas tienen la finalidad de favorecer su integración a la pared abdominal por un lado y que por el lado abdominal no causar fibrosis, adherencias o fístulas intestinales como las de goretex, biológicas y algunas con componentes absorbibles15.
Las mallas de origen biológico (piel e intestino de puerco y piel humana), las vamos a utilizar cuando tengamos problemas para la utilización de prótesis sintéticas, como en infección, contaminación bacteriana, fístulas, respuesta inflamatoria a cuerpo extraño. No existe hasta la fecha ningún estudio aleatorio prospectivo aceptable en el uso de las bioprótesis para las hernias incisionales. 3,16 En nuestro grupo para las reparaciones abiertas utilizamos polipropileno pesado en los casos institucionales en que no contamos con otra opción, en los demás casos utilizamos polipropileno ligero y de polipropileno de peso ligero cubierto con polidioxanona y celulosa oxidada regenerada. Para el grupo laparoscópico utilizamos mallas de PTFE, PTFE combinado con polipropileno y polipropileno ligero con poliglecaprone y polidioxanona.17 En nuestro grupo laparoscópico utilizamos para la fijación de la malla 4 a 8 postes transfaciales de prolene del 0 además de la aplicación de grapas tipo Tack titanio y en el 20% de casos que tuvimos la disponibilidad utilizamos grapas absorbibles. Las recomendaciones de las guías de la Sociedad Internacional de Endohernia establecen que el método usado para la fijación de suturas no tiene influencia en dolor postoperatorio. La fijación con suturas de la malla conlleva más tiempo operatorio que la fijación con tacks. La absorborbilidad del material de fijación de sutura no se ha relacionado con el dolor postoperatorio. Cuando se utiliza solamente tacks el grado de encogimiento de la malla es mayor en dirección horizontal que cuando se utilizan suturas, y finalmente que en hernias umbilicales con defectos hasta de 7 cm la fijación con pegadura resulta en menos dolor postoperatorio que los tacks.9 En ninguno de nuestros casos laparoscópicos utilizamos pegadura para fijar nuestra malla.
En las cirugías abiertas utilizamos monofilamento inabsorbible, el 0 para fijar nuestras mallas a la aponeurosis anterior. Aun cuando también se ha propuesto la utilización de grapas para la fijación de las mallas en cirugía abierta con la ventaja de que no se realizan colgajos evitándose seromas y hematomas.8 En cuanto a complicaciones derivadas de la cirugía18; las de la herida se han reducido significativamente en la reparación laparoscópica de hernia ventral cuando es comparada contra la reparación abierta, (1.1% vs 8.2%).19 En nuestro grupo abierto el porcentaje de complicaciones fue del 16.5% y en el grupo laparoscópico aunque no tuvimos ni infección ni hematomas tuvimos un total de 10.3% de complicaciones. Tuvimos una complicación infecciosa de la herida quirúrgica en uno de nuestros casos abiertos (1.8%) la cual fue tratada conservadoramente en forma exitosa sin necesidad de retirar la malla, este porcentaje es favorable comparando con un índice del 12% a 18% de las complicaciones de herida reportadas en la literatura para la reparación protésica abierta.20 En el grupo laparoscópico encontramos 4 seromas, uno de ellos hubo necesidad de puncionarlo por su magnitud y por dolor y todos ellos desaparecieron en los próximos 3 meses. En el grupo abierto encontramos 5 seromas y 2 hematomas que cedieron conservadoramente en los próximos 2 meses. El drenaje utilizado en el grupo abierto tuvo una duración promedio de 5 a 7 días lo cual nos incrementó la estancia hospitalaria en este grupo.
Tuvimos en esta serie recurrencia de 2 pacientes en cada uno de los dos grupos, estos pacientes tenían obesidad moderada o severa además de un orificio herniario de más de 12 cm. En el grupo abierto en una de las recurrencias el paciente presentó infección de la herida y a pesar de que no tuvimos que retirar la prótesis y la infección fue tratada conservadoramente en forma satisfactoria, al poco tiempo presentó recurrencia. Esto concuerda con lo descrito en la literatura de que dentro de los factores importantes para la recurrencia son el tamaño del orificio herniario, sobrepeso e infección. La recurrencia en la reparación laparoscópica ha variado entre 1.6% y 9.3% a un promedio de 4.9% y con seguimientos de 0.6 a 3.6 años. En una de las series más largas a la fecha, se incluyeron 850 pacientes con un seguimiento de 20 meses, la recurrencia fue de 4.7%. 21La recurrencia para el grupo abierto se ha reportado de 3 al 5%.18 En nuestro grupo la mayoría de los pacientes operados por laparoscopia tuvieron una estancia de 24 a 48 h, comparada con 5 a 7 días de los pacientes con reparación abierta. La estancia hospitalaria más corta para el grupo laparoscópico ha sido previamente demostrado22. El uso de analgésicos fue también significativamente menor en nuestro grupo laparoscópico. El tiempo de recuperación a sus labores habituales tuvo un promedio de 2 semanas para el grupo laparoscópico, mientras que en el grupo abierto fue de 4 a 6 semanas.
Debido a que varios de nuestros pacientes fueron operados a nivel institucional no pudimos evaluar los costos. Los costos del grupo laparoscópico en quirófano son significativamente mayores lo que podría representar una desventaja relativa para este abordaje; aun cuando esto se podría compensar parcialmente por el menor tiempo hospitalario23. En las hernias de más de 10 cm de diámetro se ha criticado la reparación laparoscópica como una operación de puenteo del orificio herniario que pudiera llevar a hernias mayores con problemas funcionales ya que el área puenteada está formada por malla exclusivamente y es adinámica funcionalmente creando el bien conocido fenómeno de abultamiento y la formación de seromas. El principal objetivo de la reparación abierta de la pared abdominal no solo es la reducción del contenido herniario, sino también la restauración de la integridad y restitución de la funcionalidad de la pared, especialmente la restauración de la línea alba3.
Recientemente, tratando de imitar las técnicas abierta se ha propuesto que las reparaciones laparoscópicas combinen el cierre del defecto ya sea transfascial o transabdominal, o bien abierto, además de la aplicación de la malla. Tal procedimiento se ha llamado reparación laparoscópica aumentada o IPOM plus en contraste con la clásica aplicación de la malla tipo puente. Cuando la fuerza de cierre del defecto pudiera no ser posible debido a tensión inaceptable, se podría realizar una combinación con separación de componentes endoscópica o abierta para disminuir la tensión y permitir el cierre. También se han sugerido diferentes técnicas híbridas combinando una mini laparotomía para el cierre de la hernia con la aplicación laparoscópica de la malla con o sin separación de componentes.3,9 Consideramos que estos procedimientos combinados van a ocupar un lugar importante en el armamentario quirúrgico sobre todo en orificios herniarios grandes y aun cuando esto suena atractivo, en este momento no tenemos la evidencia suficiente que este tipo de técnicas reduzca la incidencia de seromas, dolor o hernias recurrentes.3 La reparación laparoscópica de hernia ventral ha mostrado ser tan buena como el abordaje abierto22. Tiene las ventajas de una cirugía mínimamente invasiva24. La recurrencia y complicaciones han demostrado ser similar para ambos grupos.25,26.
Conclusión
Nuestro estudio demuestra que la reparación de una hernia ventral o incisional operada por un cirujano experto en la vía de abordaje elegida (abierta o laparoscópica) muestra resultados similares, con algunas ventajas para la vía laparoscópica, como menor dolor, menor cicatriz, la no necesidad de utilización de drenajes, menor tiempo de hospitalización y reintegración más rápida a sus actividades habituales.
* Autor para correspondencia.
Beneficencia Española de la Laguna.
Calle Francisco I. Madero No. 59, 27000.
Torreón, Coah, México.
Tels. (871) 716-31-14 y 716-31-50.
Correo electrónico: bernalrd@prodigy.net.mx (R. Bernal Gómez).