Neumomediastino es la presencia de aire libre en mediastino que puede ser espontáneo o secundario; se presenta en el 10% de los pacientes con trauma contuso de tórax, y su principal fisiopatología es el efecto Macklin.
Caso clínicoHombre de 21 años de edad, arrollado por vehículo automotor, con fractura alveolopalatina y trauma contuso de tórax. A las 72 h después de su ingreso, presentó enfisema subcutáneo en tórax anterior, por lo que se le realizó tomografía simple de tórax y abdomen que presentó datos de neumomediastino, contusiones pulmonares bilaterales y neumoperitoneo. Se descarta lesión esofágica, traqueobronquial y de víscera intraabdominal. Se establece como causa del neumomediastino y neumoperitoneo el efecto Macklin. Es manejado conservadoramente en la unidad de cuidados intensivos, con adecuada evolución clínica y es egresado al décimo día de estancia hospitalaria.
DiscusiónEl efecto Macklin es causado por la disección de aire medialmente a lo largo de la vaina broncoalveolar (enfisema intersticial), y es secundario a la rotura alveolar, que se extiende al mediastino y a otras regiones anatómicas (neumoperitoneo). Se ha documentado en trauma contuso, crisis asmática, ventilación con presión positiva o después de maniobras de Valsalva. El estudio diagnóstico de elección es la tomografía computada y sus hallazgos característicos son la presencia de enfisema intersticial adherente a bronquio y a los vasos sanguíneos pulmonares.
ConclusionesAnte la presencia de neumomediastino y neumoperitoneo, es necesario descartar lesión esofágica y traqueobronquial, antes de establecer el efecto Macklin como su causa. El procedimiento de elección para su diagnóstico es la tomografía computada y se maneja conservadoramente.
Pneumomediastinum is the presence of free air around mediastinal structures, which may be spontaneous or secondary, and can occur in 10% of patients with blunt chest trauma, with the Macklin effect being its main pathophysiology.
Clinical caseA 21 year old male, hit by motor vehicle, with alvéolopalatal fracture and blunt chest trauma, who, 72 hrs after admission, shows subcutaneous emphysema in the anterior chest. A simple tomography of the chest and abdomen was performed, finding a pneumomediastinum, bilateral pulmonary contusions and pneumoperitoneum. Oesophageal, tracheobronchial or intra-abdominal viscera injuries were ruled out, establishing the cause of pneumomediastinum and pneumoperitoneum due to the Macklin effect. This required conservative management in intensive care unit, with a favourable clinical course and discharged after a 10 day hospital stay.
DiscussionMacklin effect is caused by dissection of air medially along the bronchoalveolar sheath (interstitial emphysema), secondary to alveolar breakdown and extending into mediastinal and other anatomical structures (pneumoperitoneum). It has been documented in blunt trauma, as well as in acute asthma, positive pressure ventilation, or after Valsalva manoeuvres. The imaging method of choice is computed tomography, and its characteristic findings, interstitial emphysema adhering to a bronchus and pulmonary blood vessel.
ConclusionsIn the presence of pneumomediastinum and pneumoperitoneum is necessary to rule out oesophageal and tracheobronchial injury before establishing the Macklin effect as its cause. The diagnosis is made with computed tomography and managed conservatively.
El neumomediastino se define como la presencia de aire libre alrededor de las estructuras del mediastino, también conocido como enfisema mediastinal; se puede dividir en 2 grupos: espontáneo, sin una causa primaria obvia; y secundario, con un evento patológico desencadenante, descrito por primera vez por Laennec1.
De acuerdo con Kelly et al.2 la primera serie de casos sobre neumomediastino espontáneo fue realizada por Louis Hamman en 1939, por lo que posteriormente se le llamó síndrome de Hamman. El proceso fisiopatológico fue demostrado experimentalmente por Macklin y Macklin en 1944, conocido como efecto Macklin. Su mecanismo fundamental es la rotura alveolar secundaria a gradientes de presión que condicionan fuga aérea al intersticio y a los linfáticos pulmonares (enfisema intersticial), el cual diseca a través de los septos interlobares adyacentes a los vasos sanguíneos y sistema bronquial hasta llegar al hilio, y de ahí al mediastino y a otras regiones anatómicas3.
El neumomediastino se puede presentar en el 10% de los pacientes con trauma contuso de tórax, pudiéndose atribuir como causa al efecto Macklin; en menos del 10% se presenta una lesión traqueobronquial y, en menor porcentaje, una lesión esofágica4.
Reportamos el caso de un paciente con trauma contuso de tórax que presentó neumomediastino y neumoperitoneo secundario a efecto Macklin, que recibió manejo médico por parte del Servicio de Cirugía General en el Hospital General de Zona Norte, Secretaría de Salud. Puebla.
Caso clínicoHombre de 21 años de edad, originario y residente de Tlaxcala, niega antecedentes de enfermedades crónico degenerativas, quirúrgicos, alérgicos o toxicomanías.
Inició su padecimiento al ser arrollado por vehículo automotor, en la que se desconoce la cinemática del trauma. A su ingreso a Urgencias se encontraba con los signos vitales: tensión arterial 130/75 mmHg; frecuencia cardiaca 95 latidos por minuto; frecuencia respiratoria 26 respiraciones por minuto; temperatura 37°C, Glasgow 15; disminución en apertura bucal; cuello sin adenomegalias; presencia de collarín rígido; tórax sin alteraciones en la superficie; no crepitación ni enfisema subcutáneo; campos pulmonares con adecuada transmisión de murmullo vesicular; ruidos cardiacos rítmicos sin agregados; abdomen plano, depresible, sin dolor a palpación superficial ni profunda, no resistencia muscular involuntaria, peristalsis presente y normal.
Los estudios de laboratorios al ingreso reportaron: hemoglobina 15 g/dl; hematocrito 43%; leucocitos 11,000; neutrófilos 82%; bandas 6%; plaquetas 300,000; tiempo de protrombina 16 s; tiempo parcial de tromboplastina 28 s, glucosa 110 mg/dl; creatinina 1 mg/dl; sodio 140 mEq/l; potasio 3.5 mEq/l; cloro 115 mEq/l. La radiografía de tórax sin datos de hemotórax o neumotórax, sin lesiones en estructuras óseas ni de tejidos blandos; las placas simples de abdomen normal; eco-FAST sin líquido en pericardio ni intraabdominal; tomografía computada (Tc) simple de cráneo, con evidencia de fractura alveolopalatina.
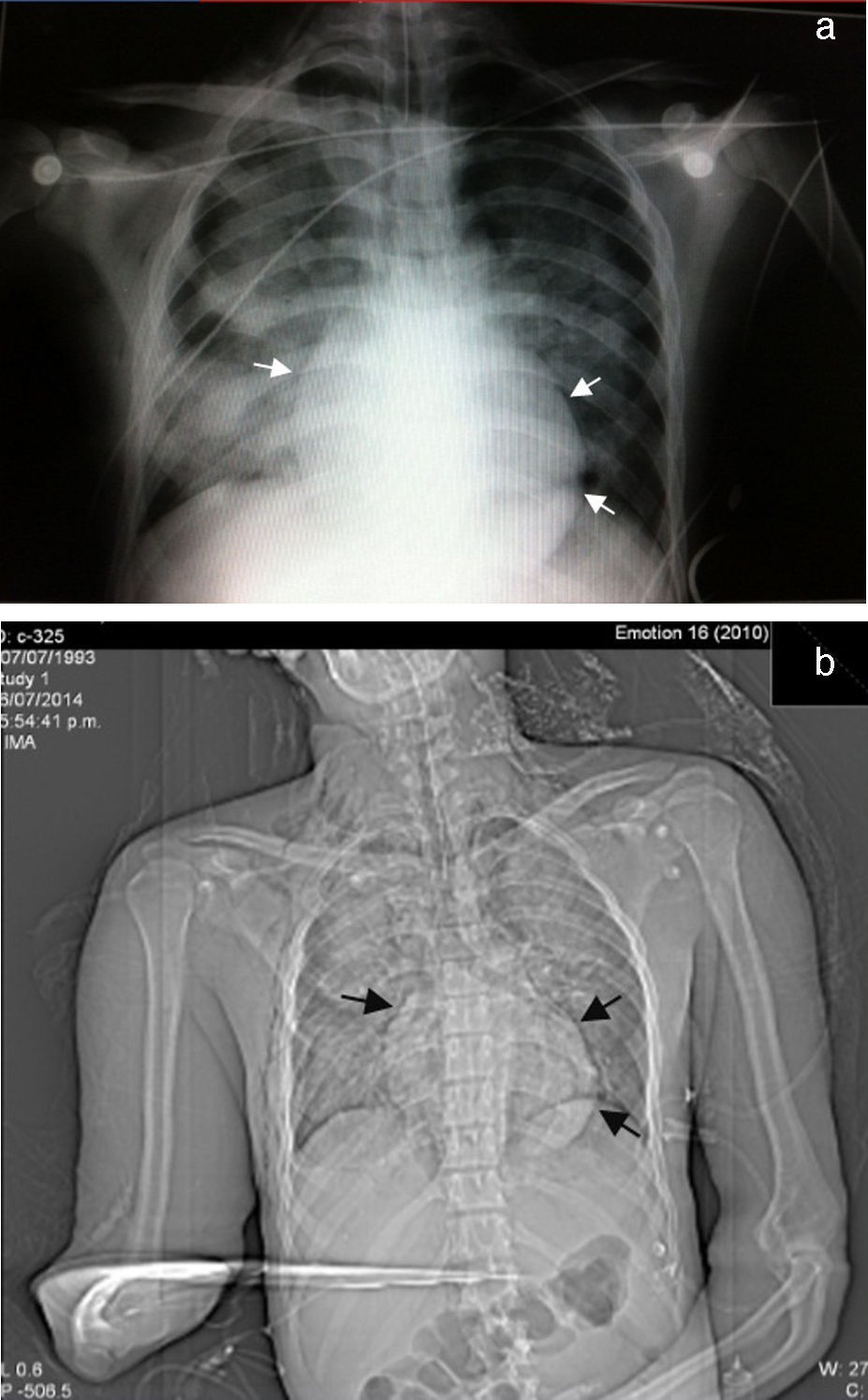
Se decide paso a quirófano por el Servicio de Maxilofacial, 48 h después de su ingreso para reducción abierta con fijación interna de fractura alveololopalatina; durante el postoperatorio inmediato presentó insuficiencia respiratoria, por lo que se realizó intubación orotraqueal para apoyo mecánico ventilatorio y se envió a unidad de cuidados intensivos; se realizó nueva tele de tórax en la que observamos la presencia de múltiples infiltrados bilaterales con relación a contusión pulmonar e imagen sugerente de neumopericardio (fig. 1).
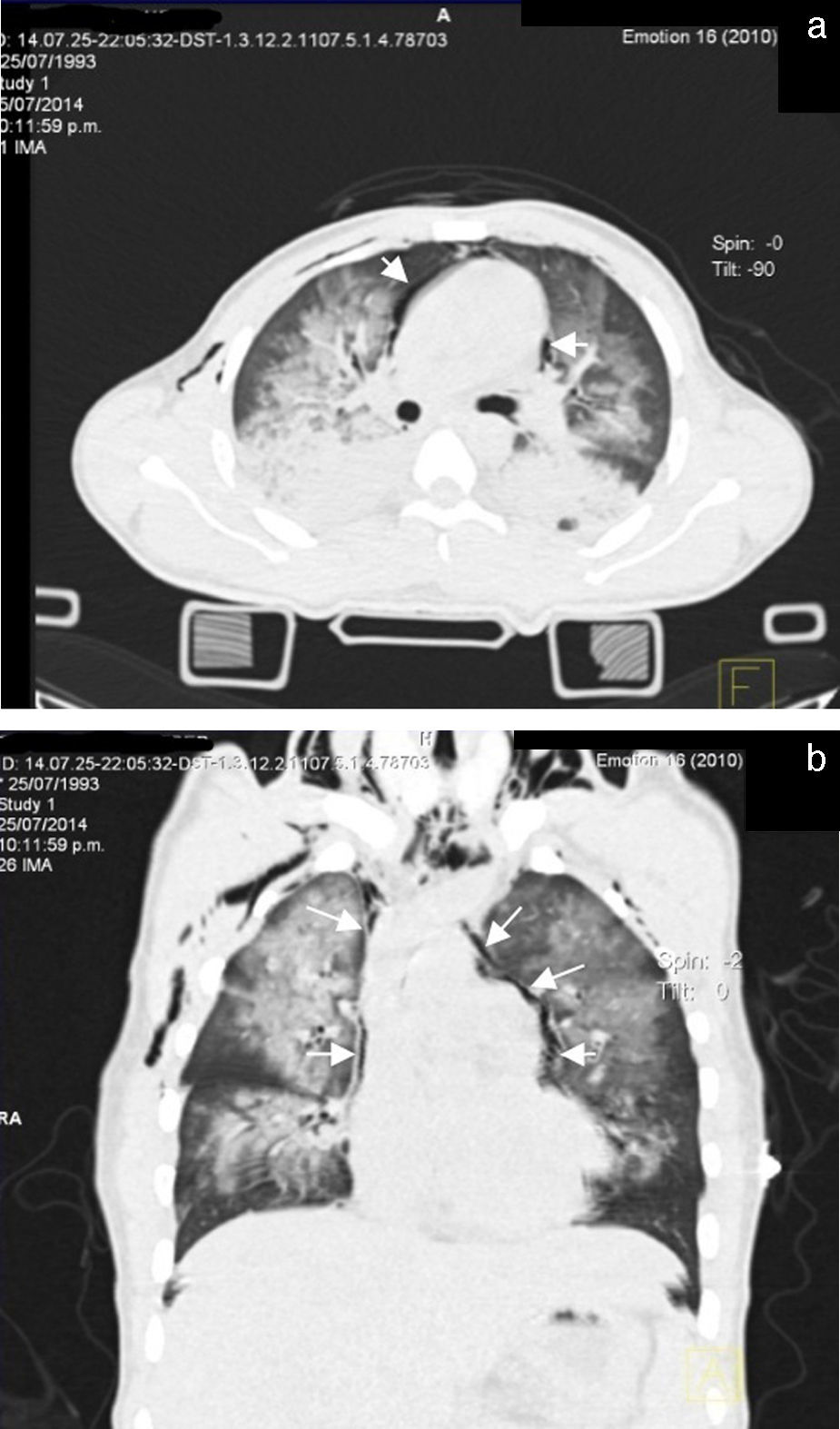
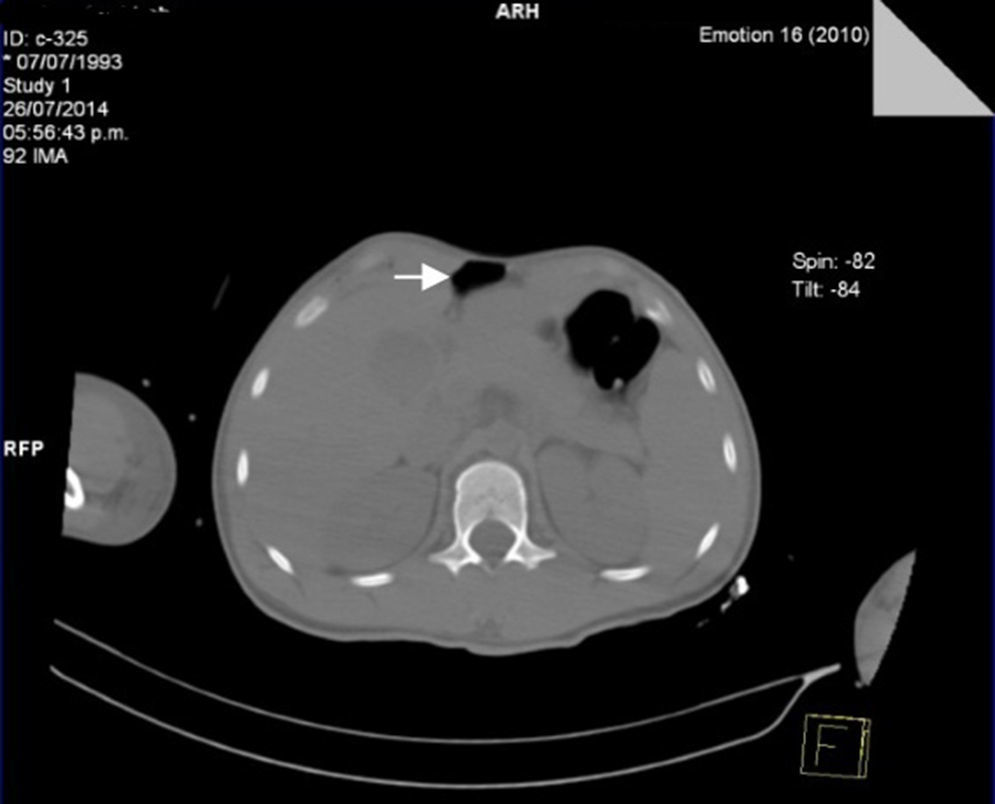
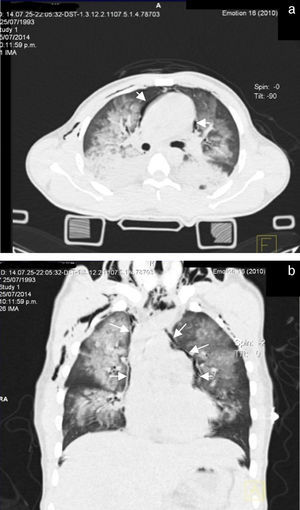
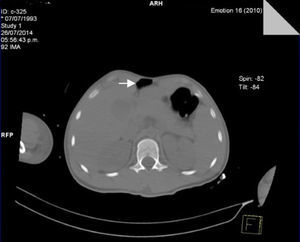
A las 72 h de su ingreso, presentó enfisema subcutáneo en tórax anterior que se extendió a cuello, por lo que se le realizó Tc simple de tórax y de abdomen, con el hallazgo de neumomediastino, contusiones pulmonares bilaterales y neumoperitoneo (figs. 2 y 3). Continuando con apoyo mecánico ventilatorio. Se descartó lesión esofágica por esofagograma con medio hidrosoluble, al igual que lesión traqueobronquial por broncoscopia flexible; además, no se identificaron datos de irritación peritoneal, por lo que se establece como causa de neumomediastino y neumoperitoneo el efecto Macklin.
Al sexto día, presentó mejoría clínica con resolución del enfisema subcutáneo y el control radiográfico mostró disminución de los infiltrados pulmonares bilaterales.
Al séptimo día se le retiró el apoyo mecánico ventilatorio, por la adecuada evolución clínica y se egresa de unidad de cuidados intensivos. Continuó su atención en el Servicio de Cirugía General y se determinó su alta hospitalaria en adecuadas condiciones generales al décimo día.
DiscusiónDiversos estudios han mostrado que el neumomediastino espontáneo ocurre predominantemente en hombres jóvenes (14:3, con respecto a mujer), previamente sanos, de constitución delgada y talla alta, en un rango de edad de presentación de 12 a 35 años; en las mujeres, predomina durante el embarazo y sobre todo durante el parto; se relaciona con el aumento de la presión intratorácica, debido a las maniobras de Valsalva2,5,6 y tiene una incidencia de 1 por cada 800-32,000 admisiones hospitalarias por accidentes2,7.
El neumomediastino también se puede categorizar como atraumático (20%) o traumático (80%)8. El neumomediastino por trauma puede ser contuso (86%) o penetrante (14%)8, o por lesiones iatrogénicas, como las producidas por la ventilación mecánica o por procedimientos endoscópicos9.
El neumomediastino se puede presentar hasta en el 10% de los traumas contusos cervicales y de tórax, con la más alta prevalencia en accidentes automovilísticos de alta velocidad. La principal causa es el llamado efecto Macklin, aunque también puede ser secundario a lesión traqueobronquial (6%) o esofágica (0.1-1.6%)10. En nuestro caso, el paciente presentó un trauma contuso de tórax por impacto de alta velocidad, y se logró descartar lesión traqueobronquial y esofágica por estudios de extensión, asociándose a efecto Macklin.
El efecto Macklin fue descrito por primera vez en 1939, y es causado por la disección de aire medialmente a lo largo de la vaina broncoalveolar (enfisema intersticial), y es secundario a la rotura alveolar que se extiende al mediastino y a otras regiones anatómicas (neumoperitoneo). Este efecto no solo se ha documentado en trauma contuso sino también en crisis asmática, infecciones respiratorias, durante el parto, ventilación con presión positiva o después de las maniobras de Valsalva, donde el factor predisponente principal es el aumento de presión intratorácica5,11. Se ha relacionado con la actividad física, como buceo, baloncesto, futbol y voleibol5; otros factores asociados son: tabaquismo, consumo de drogas (cocaína), dermatomiositis, fibrosis pulmonar idiopática, síndrome de Marfan y cetoacidosis diabética. Se determina el factor desencadenante en el 38-54% y queda sin conocerse el factor desencadenante hasta en el 51% de los casos)12.
El enfisema intersticial tiene 3 presentaciones: a) agudo, b) persistente, y c) difuso persistente. La forma aguda es más frecuente en neonatos con hipoplasia pulmonar, por aspiración de meconio o por membranas hialinas que requieren ventilación con presiones altas inspiratorias; en los adultos se presenta con barotrauma secundario a hiperinflación dinámica y en entidades caracterizadas por el incremento en el gradiente de presión, secundario a desgarros lineales que siguen el trayecto de los septos alveolares y del bronquio terminal. En la forma difusa y difusa persistente se asocia a displasia broncopulmonar, siendo el sustrato anatómico las lesiones quísticas que van de unos cuantos milímetros a 3 cm3.
Frecuentemente se encuentran lesiones asociadas y están relacionadas con la cinemática del trauma, sin tener relación directa con el efecto Macklin, que incluye el trauma craneoencefálico (29-49%), lesiones cardiovasculares (19-30%), tórax inestable o fracturas esternales (9.5-20%). Se reporta una mortalidad de alrededor del 10%13.
La tríada que se encuentra generalmente consiste en: 1) dolor torácico retroesternal irradiado a cuello, hombro o espalda (80-90%), 2) disnea (50%), y 3) enfisema subcutáneo (> 90%)2,13.
El signo de Hamman (descrito en 1939, por Hamman) se presenta en el 18% de los pacientes y se caracteriza por un crujido retroesternal a la auscultación, sincrónico con los latidos cardiacos10,13. Otros síntomas menos comunes son: tos (36%), disfagia (18%); quejas esporádicas como: odinofagia, aturdimiento, debilidad, disfonía, voz nasal (rinolalia) y epigastralgia9.
El examen físico puede ser normal hasta en el 30% de los casos10 y puede manifestarse frecuentemente por fiebre mayor de 38.5°C y leucocitosis, con reacción en cadena de la polimerasa (PCR) superior a 5 mg/l (41-68%)12,14. En nuestro caso, la única sintomatología presente fue la aparición de enfisema subcutáneo en tórax anterior que irradiaba a región cervical, aunque se encontraba con apoyo mecánico ventilatorio al momento de su presentación. El enfisema subcutáneo puede ser muy extenso y asociarse a complicaciones, no solo de carácter estético; también puede haber compromiso visual por tumefacción periorbitaria, disfonía o disnea por extensión cervical asociadas a compresión de la vía aérea superior e incluso a disfunción de marcapasos; probablemente la complicación más seria descrita es la compresión masiva del tórax con falla respiratoria aguda y pseudotaponamiento cardiaco, relacionado con neumomediastino y neumopericardio, respectivamente15.
Todos los pacientes de trauma deben ser evaluados y manejados según los protocolos de soporte vital avanzado en trauma (ATLS, por sus siglas en inglés), dictado por el Colegio Americano de Cirujanos (ACS, por sus siglas en inglés).
En el caso de sospecha de neumomediastino, el estudio de gabinete inicial es la radiografía de tórax frontal y lateral, que incluya la región cervical, y en este estudio se pueden identificar el neumomediastino en más del 90% de los casos9. Los signos radiográficos sugestivos de neumomediastino incluyen un trazo radiolúcido que delinea las estructuras mediastinales (más evidente craneal al corazón en el lado izquierdo), eleva la pleura mediastinal y con frecuencia se extiende al cuello o a la pared torácica. En una proyección lateral, este trazo radiolúcido puede delinear la aorta ascendente, el arco aórtico, las áreas retroesternal, precardiaca, periaórtica y peritraqueal. Otros signos radiográficos incluyen el «signo de diafragma continuo», que es gas mediastinal que delinea la superficie superior del diafragma y separa este del corazón; el «signo V de Naclerio», que presenta gas delineando el margen lateral de la aorta descendente y que se extiende lateralmente entre la pleura parietal y la porción medial del hemidiafragma izquierdo y el «signo del anillo alrededor de la arteria», en el cual el gas rodea la porción mediastinal extrapericárdica de la arteria pulmonar derecha10,13.
Los datos radiográficos indirectos incluyen el enfisema subcutáneo torácico y cervical, neumopericardio, neumorretroperitoneo y neumoperitoneo. Se debe buscar intencionadamente la presencia de neumotórax, que puede estar presente hasta en el 84% de los pacientes. La presencia de neumotórax en pacientes con neumomediastino no necesariamente indica lesión de algún órgano del mediastino; de hecho, es un fuerte indicador negativo de lesión esofágica o asociación con lesión de vía aérea10. En el caso clínico que presentamos, hubo evidencia de neumomediastino asociado a neumotórax, sin lesión esofágica ni de la vía aérea demostrada.
En los casos en que la radiografía de tórax es normal (menos del 10%), el estudio de elección es la Tc, que es considerado el «estándar de oro», aun en pacientes con hallazgos radiográficos sugestivos1,10. El efecto Macklin aparece como una colección lineal de aire contigua a la vaina broncovascular y los hallazgos característicos de enfisema intersticial por efecto Macklin, se presentan como una tríada de: 1) enfisema intersticial, 2) a bronquio, y 3) a vaso sanguíneo pulmonar3,16. La Tc respecto al neumomediastino y al neumoperitoneo tiene una alta sensibilidad (> 95%) y especificidad (> 85%) para descartar lesión mayor de tracto aerodigestivo; sin embargo, siempre se debe descartar la posibilidad de lesión esofágica o traqueal con otros métodos diagnósticos10.
La presencia de neumoperitoneo generalmente está asociada a la perforación de víscera hueca y, por lo tanto, requiere manejo quirúrgico urgente; en 5-15% de los casos, no es resultado de perforación visceral, y se relaciona la mayoría del tiempo con intervenciones médicas17. Mularski et al.17 identificaron 2 grupos como causas no quirúrgicas de neumoperitoneo: 1) causa abdominal (aire postoperatorio, diálisis peritoneal, procedimientos endoscópicos gastrointestinales, y 2) causa torácica (ventilación mecánica, resucitación cardiopulmonar, lesiones pulmonares por trauma, neumotórax) que señalan que cuando el dolor y la distensión abdominal son mínimas, y los signos peritoneales, fiebre y leucocitosis están ausentes, las causas no quirúrgicas deben considerarse17,18.
El tratamiento es conservador y sintomático, con una evolución hacia la resolución espontánea en 3 a 15 días (promedio de días de hospitalización de 3.5 a 4.5 días). El manejo es con reposo, analgesia adecuada y, evitar maniobras que incrementen la presión pulmonar (Valsalva o espiración forzada); el uso de antibióticos no es necesario, a menos que se asocie con alguna lesión del tracto aerodigestivo2,10,13. El tratamiento con oxígeno puro aumenta la presión de difusión de nitrógeno en el intersticio y promueve la rápida absorción del aire libre9. Nuestro paciente requirió manejo por la unidad de cuidados intensivos y se manejó conservadoramente, presentó una adecuada evolución clínica, sin complicaciones subsecuentes, por lo que fue dado de alta hospitalaria, por mejoría, a los 10 días del trauma.
Chassagnon et al.14 propusieron 5 parámetros para la selección de pacientes que pueden seguir sus cuidados ambulatorios y evitar hospitalizaciones innecesarias y estos son: 1) pacientes con fiebre mayor 38°C, 2) desaturación de oxígeno menor al 96%, 3) sintomatología progresiva e incapacitante, 4) episodios de vómito al inicio, y 5) ansiedad.
La recurrencia de esta complicación es un evento excepcional, con muy pocos casos descritos en la literatura; se piensa que la recurrencia se facilita por la persistencia del factor predisponente (asma, neumonía, enfermedad pulmonar intersticial), o bien cuando la situación causal ocurre nuevamente12,19.
ConclusionesLa presencia de neumomediastino y neumoperitoneo espontáneo es una condición clínica poco común, en la que se requiere descartar lesiones esofágicas y traqueobronquiales, antes de sospechar del efecto Macklin como su causa fisiopatológica. El estándar de oro para su diagnóstico es la Tc y, requiere únicamente de manejo conservador, debido a su evolución autolimitada.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener conflictos de interés.