Los linfangiomas se originan por una malformación congénita del sistema linfático que, en general, afecta a niños y muy poco a adultos. Se localizan habitualmente en el cuello (75%) y axilas (20%), pero también pueden aparecer en otras localizaciones; muy raramente en el bazo.
ObjetivosPor su rareza, se presentan 3 casos de linfangiomas esplénicos (un paciente pediátrico y 2 adultos) y se revisa esta enfermedad.
Caso clínicosLos 2 pacientes adultos estaban asintomáticos; el otro, pediátrico, refería crisis de dolor abdominal, sin otra sintomatología. En los 3 pacientes se realizaron ecografía y tomografía computada abdominal, esplenectomía completa y estudio histopatológico del bazo extirpado. En los pacientes asintomáticos, el linfangioma fue descubierto de modo incidental en el curso de otra enfermedad. En los 3 casos, el diagnóstico fue realizado por la combinación de estudios de imagen e histopatológico. La clínica y examen físico respecto al efecto masa fueron negativos. Se realizó esplenectomía completa en los 3 casos sin complicaciones.
ConclusionesEl linfangioma esplénico es muy raro, más en adultos. Con frecuencia es asintomático y es detectado de modo fortuito por estudios de imagen realizados por otra causa. El diagnóstico final debería estar basado en la suma de los datos clínicos, radiológicos e histopatológicos. El tratamiento de elección es la esplenectomía y el pronóstico es bueno.
Lymphangiomas are benign tumours, considered to be congenital malformations of the lymphatic system that predominately affect children, with only a few cases reported in adults. The most common sites of these lesions are the neck (75%) and axillary region (20%), but rarely found in the spleen.
ObjectiveA description is presented of 3 cases of incidentally detected splenic lymphangioma, one in a child and in 2 adults, respectively, as well as a literature review.
Clinical casesAfter a clinical and physical examination, all patients had an abdominal ultrasound, CT scan and a complete splenectomy, followed by a histopathological study on the removed spleen. Two patients were asymptomatic, and the paediatric patient referred to intermittent abdominal pain without other symptoms. The clinical and physical examinations related to the mass were negative. The final diagnosis was based on a combination of radiological and histopathological findings. Total splenectomy was undertaken in all cases without complications.
ConclusionsSplenic lymphangioma is very rare, and more so in adults. This condition is often asymptomatic and is incidentally detected by imagenology due to any other differet cause. The final diagnosis should be based on a combination of clinical, radiological, and histopathological findings. Splenectomy is the treatment of choice and the prognosis is good.
Los linfangiomas son malformaciones congénitas del sistema linfático que, en general, afectan más a niños y muy poco a adultos. Se localizan habitualmente en el cuello (75%) y axilas (20%), pero también pueden aparecer en otras localizaciones, muy raramente en el bazo1–5, habiéndose publicado 180 casos de linfangioma esplénico desde 1939 hasta 1990 y solo 9 casos de 1990 a 20106.
Los linfangiomas son tumores benignos que se originan por una malformación congénita del sistema linfático en la que por obstrucción o agenesia del tejido linfático se produce una linfangiectasia secundaria a la ausencia de comunicación normal entre los conductos linfáticos, que terminan en fondo de saco y se dilatan lentamente hasta formar un quiste1,7. La mayoría de los linfangiomas aparecen en el cuello y axilas (95%), donde se denomina higroma quístico. Todas las demás localizaciones, incluida la abdominal, son infrecuentes, alcanzando el 5% de todos los casos5–8. Los tumores primarios benignos del bazo se encuentran en el 0.007% de todas las autopsias y operaciones quirúrgicas9.
Los linfangiomas esplénicos son muy raros. En general, aparecen en niños (80-90%) en los que se descubre de modo incidental8,10; se presentan con más frecuencia en mujeres, en el 80-90% se diagnostica en la infancia y la gran mayoría son detectados antes de los 2 años de vida11. Histológicamente, los linfangiomas se clasifican, según el tamaño alcanzado por los conductos linfáticos, en 3 subtipos: capilar (supermicroquístico), cavernoso (microquístico) o quístico (macroquístico). El linfangioma puede ser único, pequeño y subcapsular, aunque también puede ser multiquístico. En este último caso con frecuencia se asocia a otras enfermedades1,12.
El linfangioma esplénico puede ser asintomático y ser diagnosticado durante una cirugía abdominal por otra causa, puede detectarse en el estudio anatomopatológico del bazo extirpado o bien puede ocasionar esplenomegalia o ser de elementos grandes; en este último caso puede complicarse con hemorragia, coagulopatía de consumo, hiperesplenismo e incluso hipertensión portal13,14. Los casos sintomáticos presentan dolor en el hipocondrio izquierdo debido a la esplenomegalia y a la presión que ejerce el quiste sobre los órganos más próximos15. Con frecuencia es seguido de fiebre, náuseas, vómitos, anorexia y pérdida de peso6, opinión no compartida por algunos3; el dolor en el hombro izquierdo y el estreñimiento son infrecuentes. Dada la similitud de los síntomas y signos, el diagnóstico es confundido a menudo con enfermedad hidatídica en la que un resultado negativo en el test de aglutinación para E. granulosus no excluye siempre este diagnóstico. Aunque el diagnóstico exacto solo puede hacerse tras el estudio histopatológico del bazo extirpado14,15, el diagnóstico final debería estar basado en la suma de los datos clínicos, radiológicos e histopatológicos. En ocasiones, el paciente asintomático acude a consulta por notarse una masa abdominal indolora, de crecimiento reciente y fácilmente palpable en la exploración física16,17. Eventualmente, el efecto de masa abdominal producido cuando el bazo alcanza 3-4 kg de peso puede ocasionar inmovilidad diafragmática y consiguientes atelectasias o neumonía3,17. Si el linfangioma afecta parcialmente al bazo, no se presentan alteraciones hematológicas, y si es difuso y abarca todo el bazo, produce el fenómeno de secuestro esplénico que se manifiesta con anemia, granulocitopenia y trombocitopenia1,17.
ObjetivoEn este trabajo se aportan 3 casos de linfangiomas esplénicos, un paciente pediátrico y 2 adultos, descubiertos de modo incidental, y se revisa esta enfermedad.
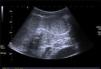
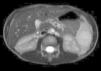
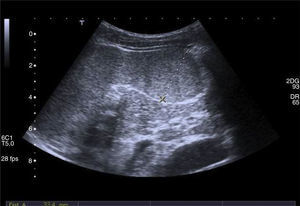
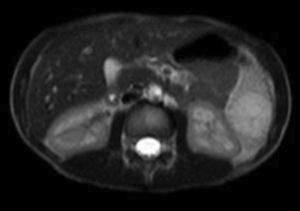
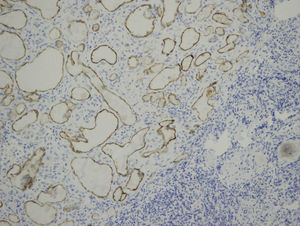
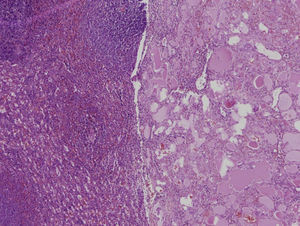
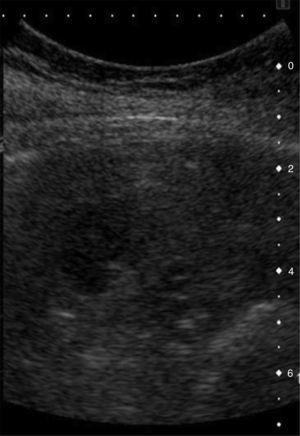
Casos clínicosCaso 1Varón, de 6 años de edad, que refiere dolor abdominal intermitente en episodios relacionados con la ingesta de alimentos; deposiciones normales, sin otra sintomatología. Antecedentes personales sin interés. Exploración física y laboratorio normales. Radiografía de tórax sin alteraciones. Ecografía abdominal: esplenomegalia de 11cm con lesión focal en su margen inferior de carácter inespecífico de 3.6×3.5 cm, poco vascularizada (fig. 1). En la resonancia magnética abdominal se aprecian 3 lesiones focales esplénicas: una de 1.2cm en cara medial del tercio inferior, otra de 2.6cm en porción anteroinferior y otra de 3.3cm en polo inferior, protruyendo la superficie esplénica (fig. 2). Son levemente hiperintensas en T1, hipointensas en T2, con algún septo en su interior que, tras la administración de gadolinio, realzan en la periferia de modo irregular. Resto del abdomen sin alteraciones. Tratamiento: esplenectomía completa por vía laparoscópica, sin incidencias. Profilaxis postesplenectomía. Anatomía patológica: bazo de 81g de peso, con 3 lesiones nodulares en el parénquima esplénico de 1.5, 2 y 3cm, respectivamente; de coloración parduzca y consistencia aumentada que están constituidas por múltiples vasos de pequeño y mediano calibre que contienen material seroso (proteináceo y eosinofílico) en su interior y están revestidos por endotelio plano sin atipia citológicas, formando en algunos casos pequeñas formaciones en penacho constituidas por células sin atipia. Entre los vasos hay finos tabiques de tejido conectivo y resto de pulpa roja esplénica, sin mitosis ni focos de necrosis. El parénquima esplénico restante no muestra lesiones microscópicas. Mediante técnica inmunohistoquímica, el endotelio vascular se marca con anticuerpos contra CD34, CD31 y D2-40 (fig. 3). Diagnóstico: linfangiomas múltiples esplénicos.
RM abdominal: se aprecian 3 lesiones focales esplénicas, una de 1.2 cm en cara medial del tercio superior, otra de 2.6 cm en la porción anteroinferior y otra de 3.3 cm en el polo inferior, protruyendo la superficie esplénica. Son levemente hipointensas en T1, con algún septo en su interior. Resto sin alteraciones.
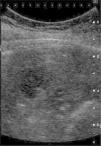
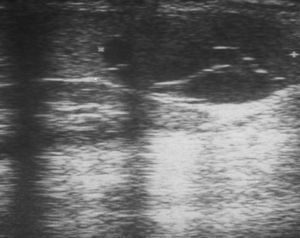
Mujer de 28 años que fue ingresada en el Servicio de Medicina Interna para estudio de hipertensión arterial no controlada. La ecografía abdominal muestra esplenomegalia de 13cm y una lesión esplénica de 1.2×1.4 cm poco vascularizada (fig. 4). En la tomografía computada se descubrió una tumoración suprarrenal izquierda de 14cm, responsable de síndrome de Cushing, y en el bazo una lesión de contornos nítidos, de 12mm de diámetro, de menor valor de atenuación que el resto del parénquima esplénico. Se practicó suprarrenalectomía izquierda y esplenectomía completa por vía abierta. Profilaxis postesplenectomía. Anteroposterior: bazo de 230g de peso que mide 12.8×9.4 cm que presenta una formación nodular de coloración parduzca y contenido proteináceo que está constituida por múltiples prolongaciones de elementos linfáticos revestidas por endotelio plano sin atipias celulares (fig. 5). Diagnóstico: carcinoma suprarrenal y linfangioma esplénico único.
Caso 3Mujer de 70 años, mastectomizada 4 años antes, que ingresó para programación quirúrgica de esplenectomía por sospecha de «nódulos metastásicos» en el bazo detectados por ecografía con contraste (fig. 6) y tomografía computada. Previo estudio preoperatorio, se realizó esplenectomía clásica por vía abierta, sin incidencias. Anteroposterior: bazo de 380g que mide 13.5×9.4 cm y presenta en su superficie varias formaciones nodulares de coloración translúcida y contenido de material mucoide, la mayor mide 8mm de diámetro máximo, que están constituidas por proliferaciones quísticas de elementos linfáticos revestidas por células endoteliales aplanadas; la mayoría de ellas aparecen teñidas de material acidófilo acelular. Diagnóstico: linfangiomas múltiples esplénicos.
DiscusiónLos linfangiomas esplénicos predominan en niños y generalmente se diagnostican antes de los 2 años de vida (80-90%)8,10,11, al realizar un procedimiento quirúrgico abdominal por otra causa, ya que habitualmente son asintomáticos, o bien puede ocasionar esplenomegalia que puede complicarse con hemorragia, coagulopatía de consumo, hiperesplenismo e incluso hipertensión portal13,14.
Para el diagnóstico de la enfermedad esplénica, los estudios de imagen son la ecografía, tomografía computada y resonancia magnética abdominales. La ecografía es útil como examen inicial en el diagnóstico de quistes esplénicos; sin embargo, no delimita la topografía de la lesión1,17, aunque la ecografía con contraste permite valorar mejor estas lesiones. La tomografía computada, por el contrario, no solo demuestra la topografía de la lesión, sino su tamaño, naturaleza y relaciones anatómicas7,17–19. La resonancia magnética no presenta más ventajas que la tomografía computada, excepto que evita la radiación al paciente. La ecografía y la tomografía computada son de elección para el diagnóstico y planificación de la estrategia quirúrgica18. El estudio radiológico demuestra esplenomegalia o un bazo de tamaño normal, calcificaciones curvilíneas en la pared quística o efecto de masa en vísceras adyacentes. En la ecografía se observan lesiones quísticas hipoecoicas bien definidas con algunos septos en su interior, como en nuestro caso 1, y algunas calcificaciones ecogénicas. La ecodoppler color puede demostrar la vascularización del quiste, incluyendo las arterias y venas intraesplénicas a lo largo de las paredes del quiste9,12. En la tomografía computada, los linfangiomas aparecen como masas únicas o múltiples de márgenes bien definidos típicamente subcapsulares, a veces rodean al quiste más grande con pequeñas lesiones satélites que, cuando se acompañan de calcificaciones murales periféricas, sugieren el diagnóstico de linfangioma quístico8,19. El diagnóstico diferencial del linfangioma esplénico incluye otras lesiones sólidas y quísticas como hemangiomas, infarto esplénico, embolia séptica, infección crónica, linfoma y metástasis. De acuerdo con la clasificación de Pearl-Nassar, solo hay 3 tipos de lesiones quísticas: los quistes parasitarios; los primarios con revestimiento epitelial (dermoides, epidermoides o transicionales) o revestimiento endotelial (hemangioma o linfangioma) y los secundarios o quistes traumáticos, que no tienen revestimiento endotelial20. En los últimos años, se ha incrementado el uso de la punción-aspiración-biopsia con aguja fina guiada por imagen en una gran variedad de lesiones esplénicas benignas y malignas. Se ha alcanzado un consenso general en la eficacia y seguridad de este procedimiento, a pesar de los falsos negativos que se obtienen, cuya incidencia oscila entre 0.06 y 2%21,22, y los riesgos de hemorragia.
El tratamiento de los linfangiomas esplénicos depende del tamaño de estos; clásicamente, las lesiones grandes y sintomáticas han sido tratadas mediante esplenectomía completa a través de una laparotomía media o subcostal izquierda7,17, como se realizó en 2 de nuestros pacientes. Sin embargo, desde la primera esplenectomía por vía laparoscópica de un linfangioma quístico realizada por Know et al. en 200116, varios autores propugnan la vía laparoscópica como técnica de elección para abordar estos tumores del bazo23–25, como se hizo en uno de los casos que presentamos, considerándose la esplenomegalia contraindicación de esta vía de abordaje6. Aunque muchos cirujanos recomiendan la esplenectomía total como tratamiento estándar de los tumores esplénicos1,7,17,18,26,27, el objetivo de la resección en el caso de tumores benignos debe ser la exéresis local del tumor, conservando la mayor masa posible de parénquima esplénico o incluso todo el bazo para prevenir las secuelas de la anesplenia17,23,26,27. Durante la cirugía, abierta o laparoscópica, deben buscarse bazos accesorios y, en su caso, extirparlos ya que podrían formar parte del proceso. La cirugía debe realizarse sin demora, al menos que el quiste esté infectado o haya cualquier otra circunstancia que la contraindique28. Las tasas de recidiva y de malignización son bajas y el pronóstico es bueno, aunque existen algunos casos de linfangiomas malignizados a linfangiosarcomas. El tratamiento conservador del linfangioma esplénico con interferón-alfa fue realizado en un niño por Reinhardt et al.29 con éxito y buena tolerancia; sin embargo, no se conoce cuál es el tiempo y dosis de tratamiento óptimo para curar indefinidamente esta dolencia.
Los linfangiomas esplénicos son quistes de paredes delgadas con una morfología interna trabeculada y fibromuscular, recubiertas de endotelio y llenas de líquido proteínico eosinofílico1,7,8,17,18. En la pared del linfangioma se encuentran espacios linfáticos, tejido linfático y fibras de músculo liso18, características presentes en los linfangiomas estudiados por nosotros. La localización subcapsular del linfangioma es la más frecuente, siendo la intraparenquimatosa más rara8. La confirmación inmunohistoquímica del linfangioma se debe a la reacción al factor viii y al marcador específico para endotelio D2-408. El estudio histológico de los nódulos descritos anteriormente excluye sin dificultad el diagnóstico de sospecha de quistes parasitarios y establece el origen vascular de las lesiones.
ConclusionesEl linfangioma esplénico es muy raro, más en adultos. Con frecuencia es asintomático y es detectado de modo fortuito por estudios de imagen realizados por otra causa. La ecografía con contraste permite identificar mejor estos tumores. El diagnóstico final debe estar basado en la suma de los datos clínicos, radiológicos e histopatológicos. El tratamiento de elección es la esplenectomía y el pronóstico es bueno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.