las pacientes con placenta acreta tienen alta frecuencia de complicaciones y riesgo de muerte.
El objetivo de este estudio fue comparar los resultados de la histerectomía programada vs. histerectomía de urgencia en pacientes con placenta acreta, en una unidad médica de alta especialidad.
Material y métodosestudio observacional, comparativo, transversal. Se revisaron expedientes de pacientes con diagnóstico confirmado de placenta acreta atendidas en un periodo de un año. Se formaron 2 grupos en base al tipo de cirugía, programada o urgencia. Se aplicó estadística descriptiva, comparaciones mediante t de Student y χ2. Se consideró significativo el valor p ≤ 0.05.
Resultadosen el periodo de estudio ocurrieron 4592 nacimientos, se realizaron 125 histerectomías obstétricas. Confirmados 40 casos de acretismo (8.7 por mil nacimientos), 20 cirugías programadas y 20 de urgencia, la variedad más frecuente fue placenta acreta. La media de edad materna fue 32 años, el tiempo quirúrgico fue de 5 horas, con un sangrado total de 3135 ml y una transfusión de concentrados eritrocitarios de 3.5 unidades. No hubo diferencia estadística al comparar estas variables ni tampoco en reintervenciones, choque hipovolémico, ingresos a unidad de cuidados intensivos y complicaciones. La cirugía que predomino en ambos grupos fue la cesárea – histerectomía con ligadura de arterias hipogástricas.
Conclusionesen este hospital el tratamiento quirúrgico programado y urgente de pacientes con acretismo placentario muestra resultados similares, probablemente debido a la disponibilidad continua de recursos y a la experiencia que ha adquirido el equipo multidisciplinario en todos turnos. Pese a ello siempre debe procurarse realizar la cirugía programada disponiendo de todos los recursos necesarios.
Patients with placenta accreta have a high frequency of complications and death risk.
ObjectiveThe aim of this study was to compare the results of scheduled hysterectomy vs. urgent hysterectomy in patients with placenta accreta in a high specialty medical unit.
Material and methodsAn observational, comparative, cross-sectional study was conducted by reviewing patient records with confirmed diagnostic of placenta accreta, who attended in a one year period. They were divided into 2 groups based on the type of surgery, scheduled or urgent. Descriptive statistics were applied, with comparisons using Student t-test and chi squared tests. A value of P<.05 was considered significant.
ResultsThere were 4,592 births in the period of study, and 125 obstetric hysterectomies were performed, with 40 confirmed cases of accreta (8.7 per thousand births) with 20 in scheduled and 20 in urgent surgeries, with the most frequent type being placenta accreta. The mean maternal age was 32 years, with a mean of 5 hours operating time, total bleeding 3135 ml, and 3.5 units of packed cells transfused. There was no statistical difference when comparing these variables with re-interventions, hypovolaemic shock, and intensive care unit admission. Caesarean-hysterectomy with hypogastric artery ligation was the most frequent surgery performed.
ConclusionsIn this hospital, scheduled and urgent surgical treatment of patients with placenta accreta show similar results, probably because the constant availability of resources and the experience obtained by the multidisciplinary team in all shifts. Nevertheless, make absolutely sure to perform elective surgery while having all the necessary resources.
La placenta acreta ocurre cuando toda o una parte de la placenta se encuentra adherida anormalmente al miometrio. La incidencia se ha incrementado de 0.8 a 3 por cada 1,000 embarazos; los principales factores de riesgo son cirugías uterinas, placenta previa y multiparidad1,2.
Se reconocen 3 categorías de adherencia anormal de la placenta, las cuales se definen de acuerdo con la profundidad de la invasión. La placenta acreta se presenta en el 81.6% de los casos, la increta, en el 11.8%, y la percreta, hasta en un 6.6%3. El diagnóstico se puede realizar por ecografía, con una sensibilidad del 97% y una especificidad del 92%; la resonancia magnética es útil en caso de que el ultrasonido no sea concluyente o cuando hay una alta sospecha de invasión a otros órganos o parametrios4,5.
Debido a la adherencia anormal esta entidad se asocia con incapacidad para la extracción placentaria y hemorragias severas en el momento del parto, siendo frecuente la necesidad de realizar una histerectomía para controlar la hemorragia, así como la transfusión de hemoderivados en la mayoría de los casos.
El Colegio Americano de Ginecología y Obstetricia recomienda que si existe sospecha de acretismo placentario se tomen medidas para optimizar el nacimiento y el tratamiento, para así disminuir el riesgo de morbilidad y mortalidad materna6. La placenta acreta no se ha asociado con un incremento en la morbilidad y mortalidad fetal o restricción del crecimiento uterino, por lo que la vigilancia fetal no se modifica7.
Las pacientes en quienes se sospecha placenta acreta deben ser atendidas en una institución que cuente con la infraestructura necesaria para su atención5,6. Se deberá contar con valoración preoperatoria por Anestesiología y notificación a Banco de Sangre, así como a otros servicios quirúrgicos tales como Ginecología Oncológica, Urología, Cirugía General y/o Cirugía Vascular5,8. Es necesario contar previamente con accesos venosos de gran calibre para permitir la entrada de grandes volúmenes de líquidos, así como medidas de prevención para tromboembolismo e hipotermia5,8. La necesidad de transfundir hemoderivados es difícil de predecir; sin embargo, teniendo en cuenta que las pacientes sometidas a cesárea-histerectomía tienen una pérdida sanguínea aproximada de 3,000-5,000ml, resulta necesario de forma preoperatoria contar con cantidades suficientes de fracciones sanguíneas9,10.
Las técnicas quirúrgicas descritas son cesárea-histerectomía, cesárea con sección de cordón umbilical dejando la placenta in situ y, posteriormente, histerectomía, y en pacientes con sangrado persistente las opciones quirúrgicas incluyen la ligadura de arterias hipogástricas11 y el empaquetamiento pélvico, que suele realizarse en pacientes con sangrado persistente y difuso, no arterial e imposible de cohibir con cirugía. El empaquetamiento es un tratamiento temporal que se realiza con el objeto de lograr la estabilidad hemodinámica y la corrección de la coagulopatía5,10.
El riesgo de morbilidad postoperatoria en pacientes con cirugía de placenta acreta es alto e incluye: hipotensión, choque, coagulopatía persistente, anemia, cirugías prolongadas, lesión a órganos e incluso la muerte5. Se presenta frecuentemente disfunción renal, cardiaca y de otros órganos, desequilibrio hidroelectrolítico y síndrome compartimental5,12.
El tratamiento integrado con equipo multidisciplinario de estas pacientes se ha llevado a cabo en diversas instituciones a nivel mundial con propuestas de diagnóstico, vigilancia prenatal y diferentes manejos, con la finalidad de mejorar los resultados obstétricos y reducir la morbilidad y mortalidad. Eller et al.13 en el año 2010 compararon la morbilidad materna en casos de placenta acreta tratados por un equipo de atención conformado por especialistas en medicina fetal expertos en cirugía obstétrica, ginecólogos-oncólogos, radiólogos intervencionistas, unidad de cuidados intensivos disponible y un banco de sangre de tercer nivel con volúmenes de reserva para transfusión masiva, guiados por una norma de atención, versus pacientes tratadas en hospitales de manejo convencional. Concluyeron que la morbilidad materna se reduce en un 50% en las mujeres con placenta acreta que finalizan su embarazo en un centro de atención de tercer nivel con el manejo de un equipo multidisciplinario13.
Diversas publicaciones han referido la importancia y los beneficios para la paciente de realizar una cirugía programada disponiendo de todos los recursos humanos y materiales necesarios para estos casos10,13,14.
La Unidad Médica de Alta Especialidad del Hospital de Ginecología y Obstetricia No. 3, del Centro Médico Nacional La Raza, es un centro hospitalario de referencia donde ocurren un promedio de 5,000 nacimientos anuales; aquí son atendidas pacientes con embarazo de alto riesgo, incluidas aquellas con diagnóstico de presunción o confirmado de acretismo placentario. Con la finalidad de prevenir la morbilidad y mortalidad de esta afección en la Unidad Médica de Alta Especialidad del Hospital de Ginecología y Obstetricia No. 3, al igual que en otros grandes centros hospitalarios, se procura realizar la cirugía de forma programada, en el turno matutino, asegurándose previamente de contar con todos los recursos humanos y materiales que sean o puedan ser necesarios para la atención de las pacientes; sin embargo, por diferentes motivos algunas pacientes deben ser intervenidas de urgencia, lo que implica que pudiera no disponerse, o al menos no disponerse con oportunidad, de todos los recursos necesarios para la atención.
El objetivo de este estudio fue comparar los resultados de la histerectomía obstétrica programada vs. histerectomía obstétrica de urgencia en pacientes con placenta acreta en una unidad médica de alta especialidad.
Material y métodosSe realizó un estudio observacional, retrospectivo, comparativo y transversal, en la Unidad Médica de Alta Especialidad del Hospital de Ginecología y Obstetricia No. 3, Centro Médico Nacional La Raza, del Instituto Mexicano del Seguro Social, en el periodo comprendido entre el 1 de julio de 2010 y el 31 de junio de 2011.
Se revisaron los expedientes de todas las pacientes a las se les realizó cesárea-histerectomía o histerectomía obstétrica. Se incluyeron todos los casos de pacientes con diagnóstico histopatológico confirmatorio de acretismo placentario. Tomando como base el tipo de programación quirúrgica se formaron 2 grupos. En el grupo 1 fueron incluidos los casos de pacientes con interrupción del embarazo de forma programada de acuerdo con el protocolo del hospital. En el grupo 2 se incluyeron los casos de pacientes intervenidas quirúrgicamente de forma urgente por indicación fetal y/o materna. Se registraron: edad, gestaciones, días de estancia hospitalaria, necesidad de ingreso en la unidad de cuidados intensivos adultos, indicación de la cirugía, reintervenciones quirúrgicas, tiempo quirúrgico utilizado, y complicaciones intra y postoperatorias.
Los datos demográficos fueron analizados mediante estadística descriptiva; para comparar las variables nominales se aplicó χ2, y para las variables cuantitativas, la t de Student, con significación de≤0.05. Los datos fueron analizados con el paquete estadístico SPSS® versión 20.
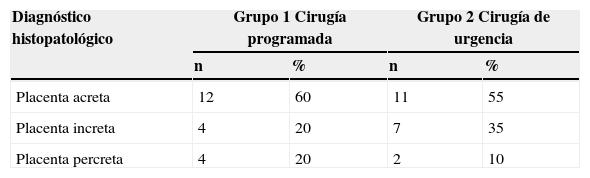
ResultadosEn el periodo de estudio se atendieron 4,592 nacimientos; se realizó un total de 125 histerectomías obstétricas por diferentes causas. En el estudio histopatológico de las piezas de histerectomía se estableció el diagnóstico de acretismo placentario en 40 (32%) pacientes, que corresponden a 8.7 casos por cada 1,000 nacimientos. Veinte casos correspondieron al grupo 1, y los 20 restantes, al grupo 2. De acuerdo con el grado de invasión del trofoblasto en ambos grupos predominó la placenta acreta. La distribución según la variedad histopatológica se puede observar en la tabla 1
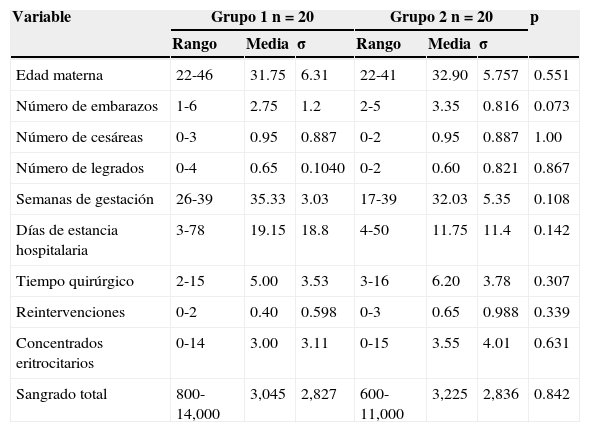
Las medias para el total de pacientes fueron: edad materna 32 años, tiempo quirúrgico 5h, sangrado total 3,135ml y transfusión de concentrados eritrocitarios 3.5 unidades. La comparación de estas variables de acuerdo con el tipo de cirugía, así como la edad materna y la paridad se pueden apreciar en la tabla 2.
Comparación de edad materna y resultados obstétricos y quirúrgicos de los grupos estudiados
| Variable | Grupo 1 n=20 | Grupo 2 n=20 | p | ||||
|---|---|---|---|---|---|---|---|
| Rango | Media | σ | Rango | Media | σ | ||
| Edad materna | 22-46 | 31.75 | 6.31 | 22-41 | 32.90 | 5.757 | 0.551 |
| Número de embarazos | 1-6 | 2.75 | 1.2 | 2-5 | 3.35 | 0.816 | 0.073 |
| Número de cesáreas | 0-3 | 0.95 | 0.887 | 0-2 | 0.95 | 0.887 | 1.00 |
| Número de legrados | 0-4 | 0.65 | 0.1040 | 0-2 | 0.60 | 0.821 | 0.867 |
| Semanas de gestación | 26-39 | 35.33 | 3.03 | 17-39 | 32.03 | 5.35 | 0.108 |
| Días de estancia hospitalaria | 3-78 | 19.15 | 18.8 | 4-50 | 11.75 | 11.4 | 0.142 |
| Tiempo quirúrgico | 2-15 | 5.00 | 3.53 | 3-16 | 6.20 | 3.78 | 0.307 |
| Reintervenciones | 0-2 | 0.40 | 0.598 | 0-3 | 0.65 | 0.988 | 0.339 |
| Concentrados eritrocitarios | 0-14 | 3.00 | 3.11 | 0-15 | 3.55 | 4.01 | 0.631 |
| Sangrado total | 800-14,000 | 3,045 | 2,827 | 600-11,000 | 3,225 | 2,836 | 0.842 |
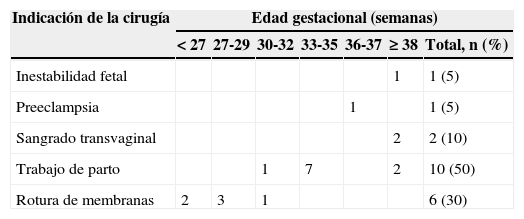
En relación con la edad gestacional al nacimiento del producto, todas las pacientes del grupo 1 fueron programadas por el diagnóstico de placenta previa y/o acreta en la semana 36 de edad gestacional por ultrasonido. Llama la atención que hubo 4 casos de recién nacidos con 38 semanas y uno con 39 por valoración de Capurro. En las pacientes del grupo 2 también se registraron 5 casos de recién nacidos con 38 o más semanas de edad gestacional; las principales indicaciones de intervención quirúrgica y la edad gestacional en que fue realizada la cirugía de las pacientes del grupo 2 se detallan en la tabla 3.
Indicación de las cirugías intervenidas de urgencia y edad gestacional en que fue realizado el procedimiento
| Indicación de la cirugía | Edad gestacional (semanas) | ||||||
|---|---|---|---|---|---|---|---|
| <27 | 27-29 | 30-32 | 33-35 | 36-37 | ≥38 | Total, n (%) | |
| Inestabilidad fetal | 1 | 1 (5) | |||||
| Preeclampsia | 1 | 1 (5) | |||||
| Sangrado transvaginal | 2 | 2 (10) | |||||
| Trabajo de parto | 1 | 7 | 2 | 10 (50) | |||
| Rotura de membranas | 2 | 3 | 1 | 6 (30) | |||
De acuerdo con la clasificación de choque hipovolémico en 4 clases (i a iv) dependiendo de la cantidad de sangrado y su repercusión clínica, 15 (75%) pacientes del grupo 1 y 14 (70%) del grupo 2 presentaron choque hipovolémico clase iii y iv para un valor de p=0.883.
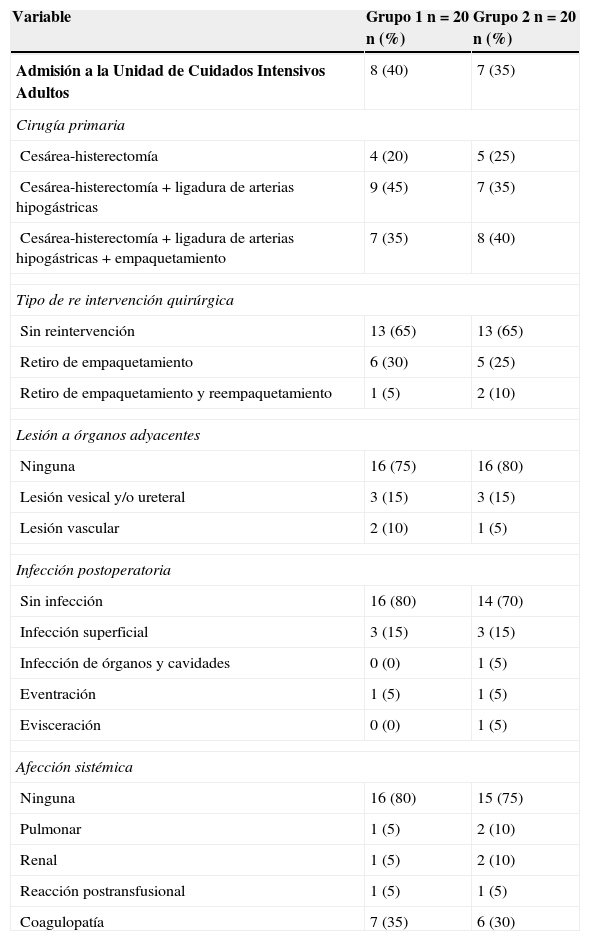
Ingresaron en la unidad de cuidados intensivos adultos 8 (40%) pacientes del grupo 1, las cuales habían presentado choque hipovolémico grado iv. Del grupo 2 ingresaron 7 (35%) pacientes, una con choque grado iii y 6 con choque grado iv.
Las cirugías primarias que predominaron en los grupos de estudio fueron cesárea-histerectomía con ligadura de las arterias hipogástricas (45% en el grupo 1 y 35% en el grupo 2) y cesárea-histerectomía con ligadura de las arterias hipogástricas y empaquetamiento (35 y 40%, respectivamente).
La coagulopatía manifestada por sangrado en capa e inestabilidad hemodinámica se presentó de forma similar en los 2 grupos (35% en el grupo 1 y 30% en el grupo 2). No hubo necesidad de reintervención quirúrgica en el 65% de las pacientes de cada grupo. En las que fueron reintervenidas predominaron los procedimientos para retiro de empaquetamiento.
A ninguna paciente se le otorgó tratamiento quirúrgico con conservación de útero. No hubo diferencia estadísticamente significativa mediante la prueba χ2 al comparar el tipo de tratamiento quirúrgico y la morbilidad postoperatoria. La tabla 4 resume los procedimientos realizados en los casos estudiados.
Tipos de cirugías realizadas y morbilidad postoperatoria
| Variable | Grupo 1 n=20 n (%) | Grupo 2 n=20 n (%) |
|---|---|---|
| Admisión a la Unidad de Cuidados Intensivos Adultos | 8 (40) | 7 (35) |
| Cirugía primaria | ||
| Cesárea-histerectomía | 4 (20) | 5 (25) |
| Cesárea-histerectomía+ligadura de arterias hipogástricas | 9 (45) | 7 (35) |
| Cesárea-histerectomía+ligadura de arterias hipogástricas+empaquetamiento | 7 (35) | 8 (40) |
| Tipo de re intervención quirúrgica | ||
| Sin reintervención | 13 (65) | 13 (65) |
| Retiro de empaquetamiento | 6 (30) | 5 (25) |
| Retiro de empaquetamiento y reempaquetamiento | 1 (5) | 2 (10) |
| Lesión a órganos adyacentes | ||
| Ninguna | 16 (75) | 16 (80) |
| Lesión vesical y/o ureteral | 3 (15) | 3 (15) |
| Lesión vascular | 2 (10) | 1 (5) |
| Infección postoperatoria | ||
| Sin infección | 16 (80) | 14 (70) |
| Infección superficial | 3 (15) | 3 (15) |
| Infección de órganos y cavidades | 0 (0) | 1 (5) |
| Eventración | 1 (5) | 1 (5) |
| Evisceración | 0 (0) | 1 (5) |
| Afección sistémica | ||
| Ninguna | 16 (80) | 15 (75) |
| Pulmonar | 1 (5) | 2 (10) |
| Renal | 1 (5) | 2 (10) |
| Reacción postransfusional | 1 (5) | 1 (5) |
| Coagulopatía | 7 (35) | 6 (30) |
No se registraron muertes en ninguno de los grupos de pacientes durante el periodo de estudio.
DiscusiónLa placenta acreta se asocia con una morbilidad considerable, incluyendo coagulopatía, lesión ureteral y/o vesical, necesidad de reintervención quirúrgica, infección y afección sistémica derivada de las grandes pérdidas hemáticas. La bibliografía refiere que la incidencia se ha incrementado de 0.8 a 3 por cada 1,000 embarazos1,2; nosotros encontramos una incidencia de 8.7 por cada 1,000 nacimientos, cifra considerablemente más alta que la reportado internacionalmente y que se explica por ser nuestro hospital un centro de referencia de pacientes con embarazo de alto riesgo, y por el abuso de la operación cesárea que se ha producido en el país en los últimos años.
La adherencia anormal de la placenta se define en la bibliografía de acuerdo con la profundidad de la invasión, presentándose placenta acreta (81.6%), increta (11.8%) y percreta (6.6%)3; en nuestro estudio encontramos placenta acreta en un 55.2% de las ocasiones, increta en un 27.5% y percreta en un 15%, duplicando el porcentaje de placenta increta y percreta reportado en la bibliografía, lo cual incrementa el riesgo de morbilidad transoperatoria y postoperatoria, que pudiera explicar el sangrado promedio en nuestro hospital, que también es algo mayor que lo reportado en otros estudios.
En esta revisión, el 50% de las pacientes fueron atendidas de urgencia y el otro 50% de forma programada; otras publicaciones reportan un 67% de procedimientos quirúrgicos electivos15. Debemos aclarar que la cifra elevada de procedimientos de urgencia se explica porque las pacientes llegan a este hospital de forma espontánea al presentar sangrado transvaginal, o son referidas de urgencia de otros hospitales.
Destaca que la edad gestacional en la que se realizó la cirugía en las pacientes programadas fue≤36 semanas por ultrasonido; sin embargo, la evaluación de la edad fetal al nacimiento mediante la escala de Capurro reportó embarazos hasta de 39 semanas, por lo que aunque la bibliografía7 indica que los trastornos adherenciales y de la inserción placentaria no interfieren con el crecimiento fetal ni incrementan el riesgo de morbilidad fetal, nosotros encontramos datos contrarios, por lo que este aspecto podría ser motivo de un estudio futuro adicional. La interrupción de urgencia de los embarazos de 38 o más semanas fue porque llegaron hasta esa edad gestacional y por una amenorrea no confiable con reporte ultrasonográfico de menor edad gestacional.
Con respecto a la aplicación del protocolo institucional de diagnóstico, vigilancia y tratamiento llevado a cabo en el hospital, se cumplió en el 100% de las pacientes que se intervinieron de forma programada, coincidiendo con las recomendaciones emitidas por el Colegio Americano de Ginecología y Obstetricia6.
Eller et al.13 en su trabajo publicado en el año 2010 refieren que las pacientes manejadas por un equipo multidisciplinario necesitaron la transfusión de menor volumen de sangre que aquellas con manejo convencional (43 vs. 61%); a este respecto, en nuestro estudio no encontramos diferencia al comparar el volumen de transfusión en las pacientes intervenidas de forma programada vs. intervenidas de urgencia (p=0.631). Eller et al.13 reportaron un volumen de pérdida sanguínea promedio de 2,000ml en los centros de atención multidisciplinaria, y de 2,500ml en los centros de atención convencional. En nuestra revisión la media de sangrado fue de 3,045ml para la cirugía programada y de 3,225ml para la cirugía de urgencia, que pudiera tener relación con el 40% o más de placentas incretas y percretas. El sangrado máximo fue de 14,000 y 11,000ml en los grupos 1 y 2, respectivamente, presentándose en las pacientes con reporte histopatológico de placenta percreta con invasión a estructuras vasculares.
En el estudio publicado por Eller et al.13 la ligadura de las arterias hipogástricas se llevó a cabo durante la intervención primaria en 23 casos (29%) en los centros de atención multidisciplinaria, mientras que no se realizó en ninguna paciente de los centros de atención convencional. En nuestro trabajo, la ligadura de las arterias hipogástricas fue uno de los tratamientos más realizados en los 2 grupos de estudio. Varios autores argumentan que procedimientos como la ligadura de las arterias hipogástricas no son tan eficaces, y que es una técnica de alta dificultad que no controla el aporte de sangre que proviene de las ramas colaterales de las arterias femorales5,10,13. En nuestro estudio este procedimiento fue realizado a 31 (77.5%) de las pacientes; consideramos que la experiencia quirúrgica en la realización de este procedimiento por el personal médico de nuestra institución lo ha convertido en el tratamiento de elección y estándar en todos los turnos.
ConclusionesLos trastornos de la adherencia placentaria son altos en nuestra unidad hospitalaria y con tendencia a la presentación de placenta percreta, que se asocia con una mayor morbilidad.
Al comparar el tratamiento quirúrgico y la morbilidad postoperatoria no se encontró diferencia estadística, por lo tanto, concluimos que en este hospital, el tratamiento quirúrgico de las pacientes con acretismo placentario realizado de forma programada no es diferente ni reduce la morbilidad comparado con las pacientes a las que se les realizó la cirugía de urgencia; esto puede atribuirse a que en el hospital el abasto de insumos es permanente en todos los turnos y a que se ha logrado un adecuado grado de madurez y experiencia en el tratamiento médico-quirúrgico de las pacientes con placenta acreta, logrando estandarizar la técnica quirúrgica de forma global, con beneficio en la disminución de la morbilidad y mortalidad materna. Pese a ello, siempre debe procurarse realizar la cirugía programada disponiendo de todos los recursos necesarios.
Dada la sustancial morbilidad que representa la paciente con placenta acreta, es fundamental en todos los hospitales que atienden pacientes obstétricas evaluar e implementar estrategias para lograr una reducción significativa en la morbilidad y mortalidad materna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.