El mucocele es una lesión quística benigna de los senos paranasales. El tratamiento de elección con bajas tasas de morbilidad y recurrencia es la marsupialización vía endoscópica.
ObjetivoDeterminar la cantidad de pacientes con recurrencia de mucocele, que recibieron tratamiento quirúrgico en el Servicio de Otorrinolaringología de un hospital universitario de tercer nivel.
Material y métodosEstudio clínico, transversal, descriptivo, observacional y retrospectivo. Universo de trabajo: 59 pacientes operados con el diagnóstico de mucocele, de enero del 2006 a diciembre del 2013. Análisis estadístico: descriptivo con frecuencias, razones y proporciones; se obtuvieron medidas de tendencia central y de dispersión, se compararon las recidivas de cada técnica quirúrgica.
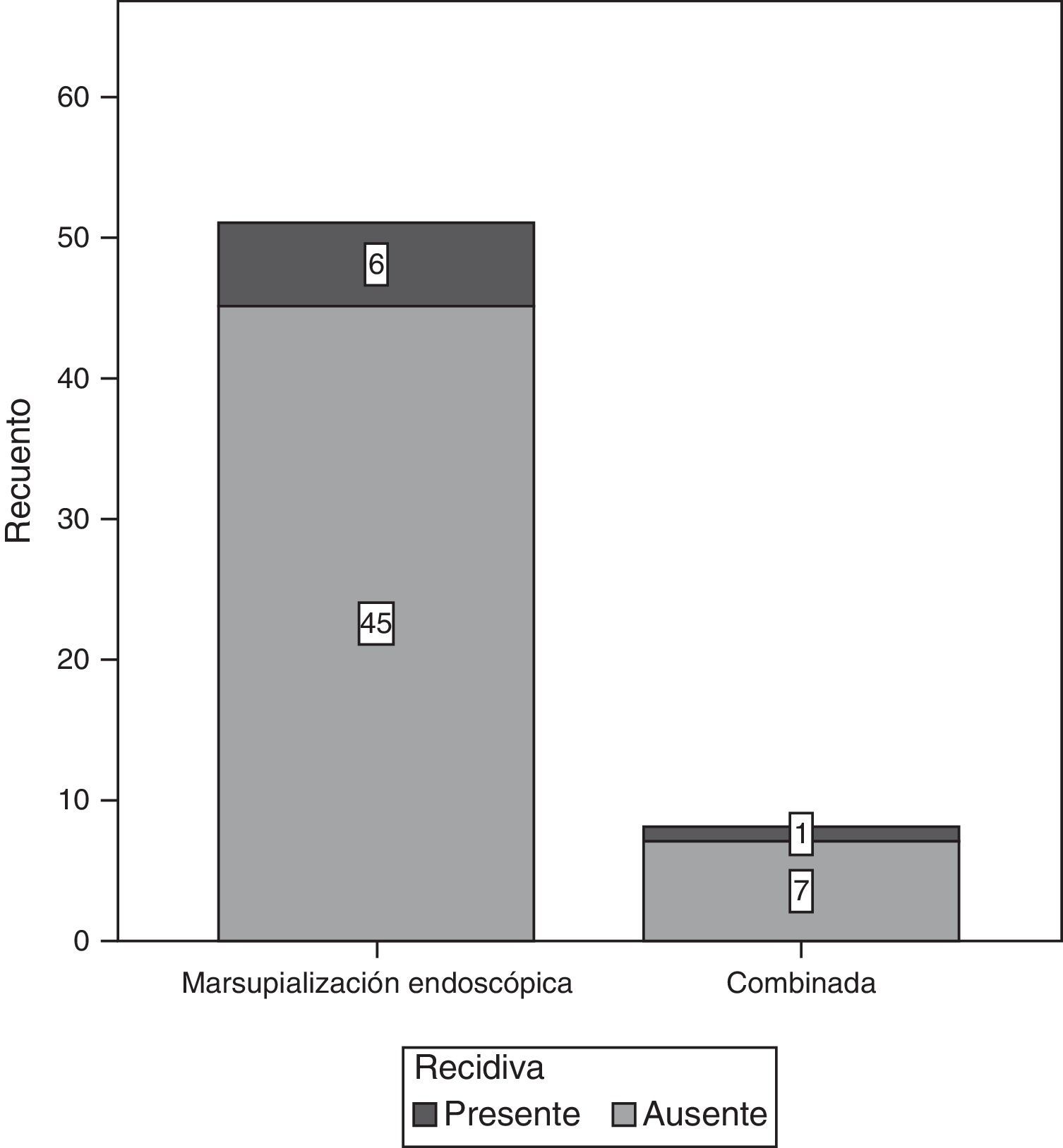
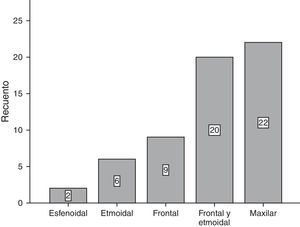
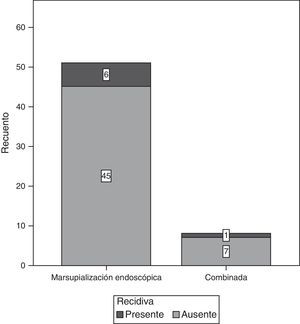
ResultadosSe analizó a 59 pacientes, 39 mujeres y 20 hombres. La localización más común fue en el seno maxilar (22 pacientes), seguido por frontoetmoidal (20 pacientes). Del total de los pacientes que fueron tratados mediante el procedimiento quirúrgico, 9% presentaron recidiva de la lesión. En cuanto al tipo de abordaje quirúrgico, encontramos 51 pacientes con manejo endoscópico y 8 casos combinados (endoscópico y externo), en ningún caso se realizó el manejo abierto exclusivamente. De los operados por vía endoscópica, 7 de 51 tuvieron recidiva y uno de los 8 con técnica combinada la presentó.
ConclusionesNo se apreció asociación estadísticamente significativa entre el tipo de cirugía y la presencia de recidiva; tampoco se demostró relación significativa entre la presencia o ausencia de factor predisponente y la aparición de recidiva.
Mucoceles are benign cystic lesions of the paranasal sinuses. Endoscopic marsupialisation is considered the first choice of treatment, due to its low morbidity and recurrence rates.
ObjectiveTo establish the number of patients with recurrence, who were diagnosed clinically or by computed tomography, and who were submitted to surgery in the Ear, Nose and Throat Unit in a tertiary university hospital.
Material and methodsA clinical, cross-sectional, descriptive, observational and retrospective study was conducted on patients with a mucocele diagnosis operated on in the period from January 2006 to December 2013. A descriptive statistical analysis was performed to obtain the frequencies, ratios and proportions. Measures of central tendency and dispersion were obtained. The recurrence rates of each surgical technique were compared using the Chi-squared test.
ResultsOf the 59 patients included in the study, 39 were female and 20 were men. The most common location was in the maxillary sinus (22 patients) followed by frontoethmoidal (20 patients). There was a recurrence of 9% in those submitted to a surgical procedure. The endoscopic approach was used in 51 patients, 8 cases were combined (open plus endoscopic), and there was no open approach. There was a recurrence in 7 of 51 of patients with endoscopic surgery, and one out of 8 patients had a recurrence with a combined technique.
ConclusionsNo statistically significant relationship was found between the type of surgery and recurrence, or between the presence or absence of a predisposing factor and recurrence.
El mucocele es una lesión quística benigna de los senos paranasales, los cuales se encuentran recubiertos por epitelio columnar pseudoestratificado del tracto respiratorio superior, que contiene moco en su interior, el cual es estéril en la mayoría de los casos. A pesar de su naturaleza benigna, los mucoceles se expanden lentamente y destruyen la estructura ósea adyacente de los senos paranasales1.
Jaswal et al.2 señalan que Lagenbeck describió los mucoceles por primera vez en el siglo xix, pero su historia se remonta tiempo atrás. Cannalis describió en el siglo iii a.C. un cráneo con cambios en el seno frontal, que indicaban que el espécimen probablemente tenía un mucocele. Hasta que Rollet utilizó el término mucocele en 1886, estas lesiones se conocían como quistes hidátides, que provienen del griego hydatis «gota de agua»2.
Se pueden clasificar en primarios o secundarios. Los primarios se originan por obstrucciones anatómicas causadas por hiperplasia de la mucosa o factores mecánicos. Su formación se puede atribuir a un bloqueo del drenaje del moco debido a proceso inflamatorio, obstrucción del conducto secretor, dilatación quística de las glándulas mucosas y degeneración quística de los pólipos. Los mucoceles secundarios se originan debido a que ocurre un secuestro de la mucosa residual y a la retención de fluido en los tejidos a largo plazo3.
Lund4 propuso que la obstrucción del drenaje del seno paranasal en combinación con infección agregada ocasiona una liberación de citocinas de los linfocitos y monocitos, que estimula a los fibroblastos para secretar prostaglandinas y colagenasas, lo cual podría estimular la resorción ósea y llevar a la expansión del mucocele4.
Con respecto a la presentación clínica, los mucoceles no tienen predilección de género y pueden presentarse a cualquier edad, aunque la mayoría se diagnostican entre los 40 y los 60 años5.
Los mucoceles afectan de forma predominante al seno frontal (60-65%), seguido en orden de frecuencia por los senos etmoidales (20-30%), maxilares (10%) y esfenoidales (2-3%)6. Ocasionan una expansión lenta, progresiva y la dilatación de los senos paranasales, produciendo síntomas como: cefalea, obstrucción nasal, dolor facial, disminución de la agudeza visual, diplopía, desplazamiento del globo ocular y edema facial7.
En casos severos, los pacientes pueden presentar: queratopatía por exposición secundaria a exoftalmos, aumento de volumen en la región frontal secundario a la erosión de la tabla anterior y fístula de líquido cefalorraquídeo o meningitis secundaria a erosión de la tabla posterior, con extensión intracraneal subsecuente5.
La presión ejercida por el mucocele produce adelgazamiento de la pared ósea y finalmente extensión al punto de menor resistencia adyacente a estructuras importantes, como son: la órbita y la cavidad craneal. De permitir su crecimiento, implican una morbilidad significativa y una potencial mortalidad8.
Se ha reportado una incidencia alta de extensión intracraneal (55%): la mitad de dichos pacientes presentan un mayor componente intracraneal que sinusal. Puede ocurrir una infección secundaria del moco estancado en el quiste, dando como resultado un mucopiocele, que puede ocasionar una expansión rápida de la lesión, con el aumento en la incidencia de complicaciones locales5.
Su diagnóstico se basa en la historia clínica, exploración física y en los hallazgos radiológicos. La tomografía computada es el estudio de imagen de elección para el mucocele2, se utiliza para determinar la anatomía regional y la extensión de la lesión; específicamente la extensión intracraneal y la erosión ósea. Se utilizan 3 criterios para diagnosticar un mucocele por tomografía: imagen homogénea isodensa, margen bien definido y osteolisis irregular, alrededor de la lesión. La erosión de la pared del seno con esclerosis marginal también es un hallazgo sugestivo9.
La resonancia magnética también es útil para valorar la extensión intracraneal o para diferenciar un mucocele de una neoplasia. En la mayoría de los casos, el mucocele será: hipointenso en T1 e hiperintenso en T2, sin realce tras la aplicación de gadolinio. En general, cuando la concentración de proteínas aumenta, asociada a un mucocele de larga evolución, la señal en T1 aumenta y en T2 disminuye, lo que causaría confusión de estas lesiones con hongos o secreciones acumuladas5.
Para estandarizar la descripción, análisis, comunicación entre cirujanos, planteamiento del tratamiento y de los resultados, se utiliza la siguiente clasificación para mucoceles frontales y frontoetmoidales10: tipo 1, limitado al seno frontal (con o sin orbitaria); tipo 2, mucocele frontoetmoidal (con o sin extensión orbitaria); tipo 3, erosión de la pared posterior, que puede ser mínima o sin extensión intracraneal, o bien con una mayor extensión intracraneal; tipo 4, erosión de la pared anterior y tipo 5, erosión de pared anterior y posterior, con mínima o sin extensión intracraneal, o con una mayor extensión intracraneal.
El tratamiento definitivo del mucocele es quirúrgico. Hasta el año 1980, los mucoceles se resecaban utilizando principalmente abordajes externos que incluyen: incisión de Lynch-Howarth, sinusotomía osteoplástica del seno frontal y Caldwell-Luc11. Estas técnicas están asociadas a una morbilidad significativa y deformidad estética, así como también a una tasa relativamente alta de recurrencia5.
La incisión de Lynch-Howarth se realiza en el cuadrante superomedial de la órbita. La lesión se reseca completamente junto con mucosa del seno frontal y se realiza un drenaje amplio a la nariz. El procedimiento incluye la resección de la pared etmoidal anterior y lateral; esto puede llevar a un prolapso de tejido blando en el receso frontal y a la obstrucción del drenaje del seno11.
El procedimiento de Caldwell-Luc era el tratamiento de elección en afecciones del seno maxilar, que incluye un abordaje abierto en la pared anterior del seno maxilar a través de una incisión en el sulcus gingivo-bucal. Se evacua el contenido del seno y la mucosa enferma posterior a la creación de una ventana ósea4.
El tratamiento de mucoceles antes de 1990 consistía en realizar frontoetmoidectomía externa con o sin colocación de stent en el conducto nasofrontal. En la actualidad, la mayoría de los cirujanos prefieren un abordaje endoscópico nasal exclusivamente. Los beneficios de esta técnica incluyen: la preservación de la estructura ósea del seno involucrado, menor tiempo quirúrgico, evitar incisiones externas y menor costo de hospitalización7.
La cirugía de los senos paranasales ha evolucionado a través del tiempo. Anteriormente fue el seno maxilar el centro de atención, alrededor del que giraba el estudio de las dolencias e intervenciones quirúrgicas, debido a su tamaño y accesibilidad. Con el paso del tiempo ha habido cambios y, actualmente, gracias a los avances científicos y tecnológicos, la atención se ha centrado en el seno etmoidal anterior. La cirugía endoscópica se ha desarrollado ampliamente y se aplica a todos los senos paranasales, para múltiples dolencias que hasta hace 20 años se trataban con abordajes abiertos.
En 1989, Kennedy et al.12 propusieron un abordaje endoscópico alternativo, que mostró cero recurrencias después de una media de seguimiento de 18 meses; actualmente, la marsupialización de mucoceles utilizando la vía endoscópica es el tratamiento de elección, con tasas bajas de morbilidad y recurrencia. Los abordajes externos para el seno frontal todavía se utilizan, solos o combinados con cirugía endoscópica, en lesiones localizadas lateralmente.
Para comparar los diferentes abordajes deben conocerse las indicaciones de cada uno, sus ventajas, complicaciones y conceptos básicos.
En varias series que superan la centena de casos tratados endoscópicamente, la incidencia de recidiva oscila entre el 0.9 y el 2.2%. En otras series con escaso número de casos y reducido período de seguimiento, se encontraron recidivas entre el 11 y el 13% de los casos6.
Los procedimientos abiertos se consideraban el tratamiento de elección en el manejo de mucoceles del seno frontal. Estos procedimientos incluyen: la cranealización o el colgajo osteoplástico con obliteración del seno. A pesar de ser muy efectivos, estos procedimientos conllevan importante morbilidad y dificultad en la evaluación de imágenes radiológicas postoperatorias10.
La tasa de recurrencia en estos abordajes externos al seno frontal se ha reportado en un 19%3. La decisión de realizar abordaje endoscópico en mucoceles frontales se ve influida por diferentes factores: la extensión y localización del mucocele, la anatomía del seno frontal, la experiencia del cirujano y la presencia de fístula cutánea.
La localización lateral en el seno frontal, por lo general, amerita un manejo combinado, en la que se combinan abordajes externos tradicionales con endoscopia, tales como: la trefinación externa del seno frontal más endoscopia, o endoscopia con incisión de Lynch-Howarth o endoscopia con sinusotomía osteoplástica externa; sin embargo, no existen criterios definitivos para escoger el mejor abordaje quirúrgico, y la elección se basa en la experiencia de cada cirujano. La prevención y detección de mucoceles recurrentes constituye uno de los principales retos en el manejo de esta dolencia. Por ello, se recomienda un seguimiento regular y prolongado para detectar lesiones asintomáticas, antes del inicio de complicaciones. Se debe realizar una tomografía computada cada 2 años por un mínimo de 4 o 5 años13.
ObjetivoDeterminar la cantidad de pacientes con recurrencia de mucocele, diagnosticado clínica o tomográficamente, que recibieron tratamiento quirúrgico, con el fin de comparar los diferentes tipos de abordajes quirúrgicos, con relación a la recidiva de la lesión y las complicaciones derivadas de estos procedimientos.
Material y métodosTipo de estudio: clínico transversal, descriptivo observacional y retrospectivo. Se incluyó a pacientes del Servicio de Otorrinolaringología de la Unidad Médica de Alta Especialidad del Hospital de Especialidades, adscritos al Centro Médico Nacional Siglo XXI, con diagnóstico de mucocele de los senos paranasales tratados quirúrgicamente entre el 1.° de enero del 2006 y el 31 de diciembre del 2013. Los criterios de inclusión fueron: edad mayor de 18 años, con diagnóstico de mucocele, haber sido intervenido en el mismo hospital de referencia y contar con expediente clínico completo. Criterios de exclusión: no contar con expediente en el archivo o que este se encontrara incompleto, lo que impide la recolección de datos, o bien que hayan perdido el derecho a la seguridad social durante su seguimiento.
Las variables estudiadas fueron: variables dependientes: recurrencia de la lesión (cualitativa) y las independientes: los factores predisponentes (cualitativos dicotómicos), la técnica quirúrgica realizada (cualitativa) marsupialización endoscópica, técnica abierta o combinada (Cadwell-Luc más abordaje endoscópico, osteoplástica frontal más abordaje endoscópico), la edad (cuantitativa) y el género (cualitativo dicotómico) y el procedimiento.
Se identificó en las libretas de registro de cirugía a todos los pacientes con diagnóstico de mucocele tratados quirúrgicamente, durante el período comprendido del 1.° de enero del 2006 al 31 de diciembre del 2013. Con los datos obtenidos, se solicitaron en el archivo de la unidad los expedientes de los pacientes para recolectar los datos del estudio.
Se consignaron todos los datos obtenidos de los expedientes en la hoja de recolección de datos, tales como: edad, sexo, sintomatología preoperatoria y postoperatoria del paciente, antecedentes personales, localización y extensión de la dolencia, estudios de gabinete empleados, cirugía realizada, hallazgos transoperatorios y evolución postoperatoria.
Se realizó un análisis estadístico descriptivo con frecuencias, razones y proporciones. Se obtuvieron medidas de tendencia central (media, mediana y moda) y de dispersión (desviación estándar). Se compararon las recidivas de cada técnica quirúrgica con la prueba de chi cuadrada. Se realizó un análisis multivariado por medio de regresión logística incluyendo en el modelo el tipo de cirugía realizada, la presencia de factor predisponente y la extensión de la lesión. Se utilizó el programa SPSS 20 (MR) y Excel (MR) para hacer el análisis estadístico.
En cuanto a las consideraciones éticas, este estudio respeta las normas institucionales, nacionales e internacionales para investigación en seres humanos. La identidad de los pacientes es confidencial, ya que se trata de un estudio descriptivo que tiene como fuente de información los expedientes clínicos; no se incluyeron los nombres de los pacientes ni se realizaron procedimientos invasivos.
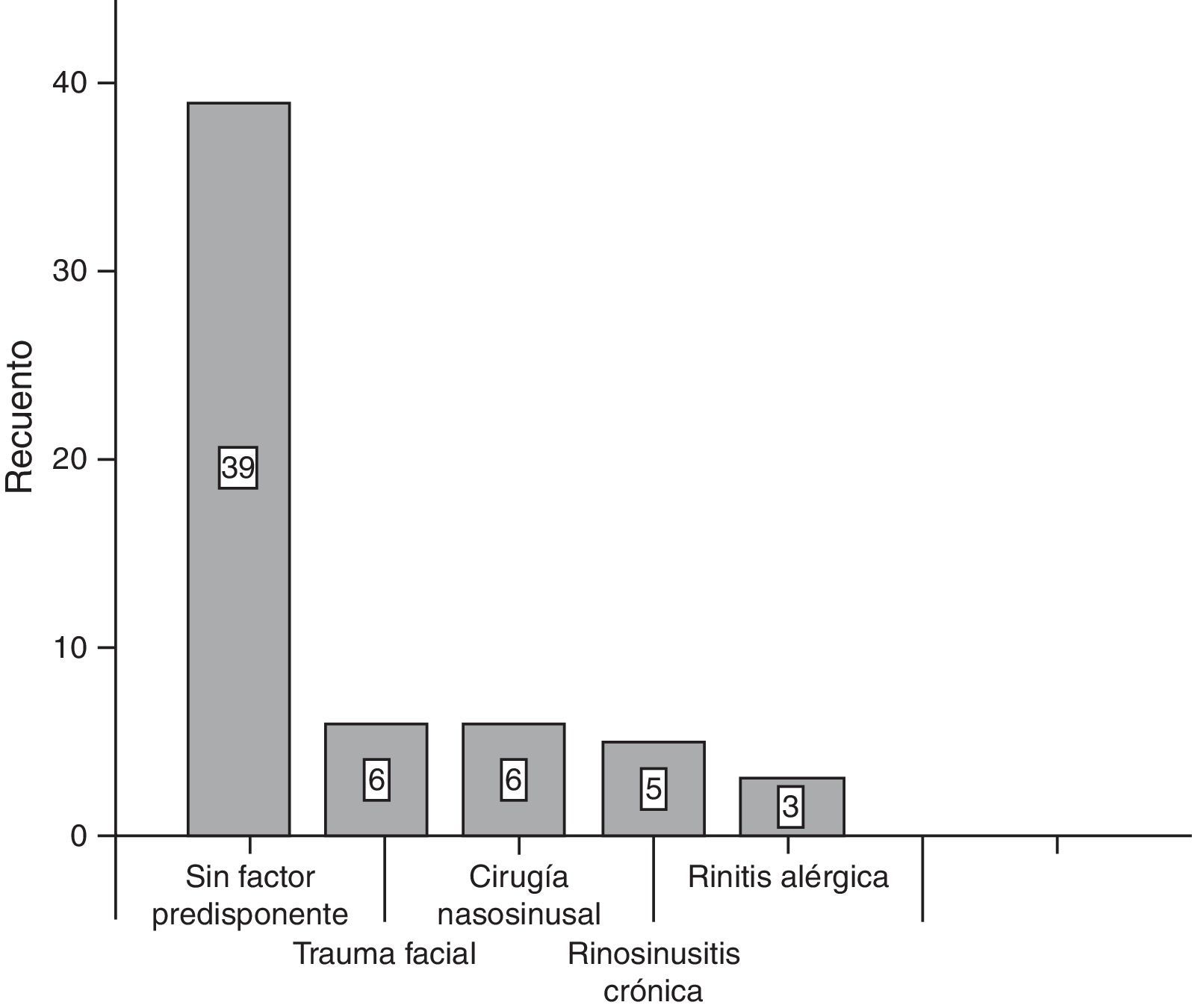
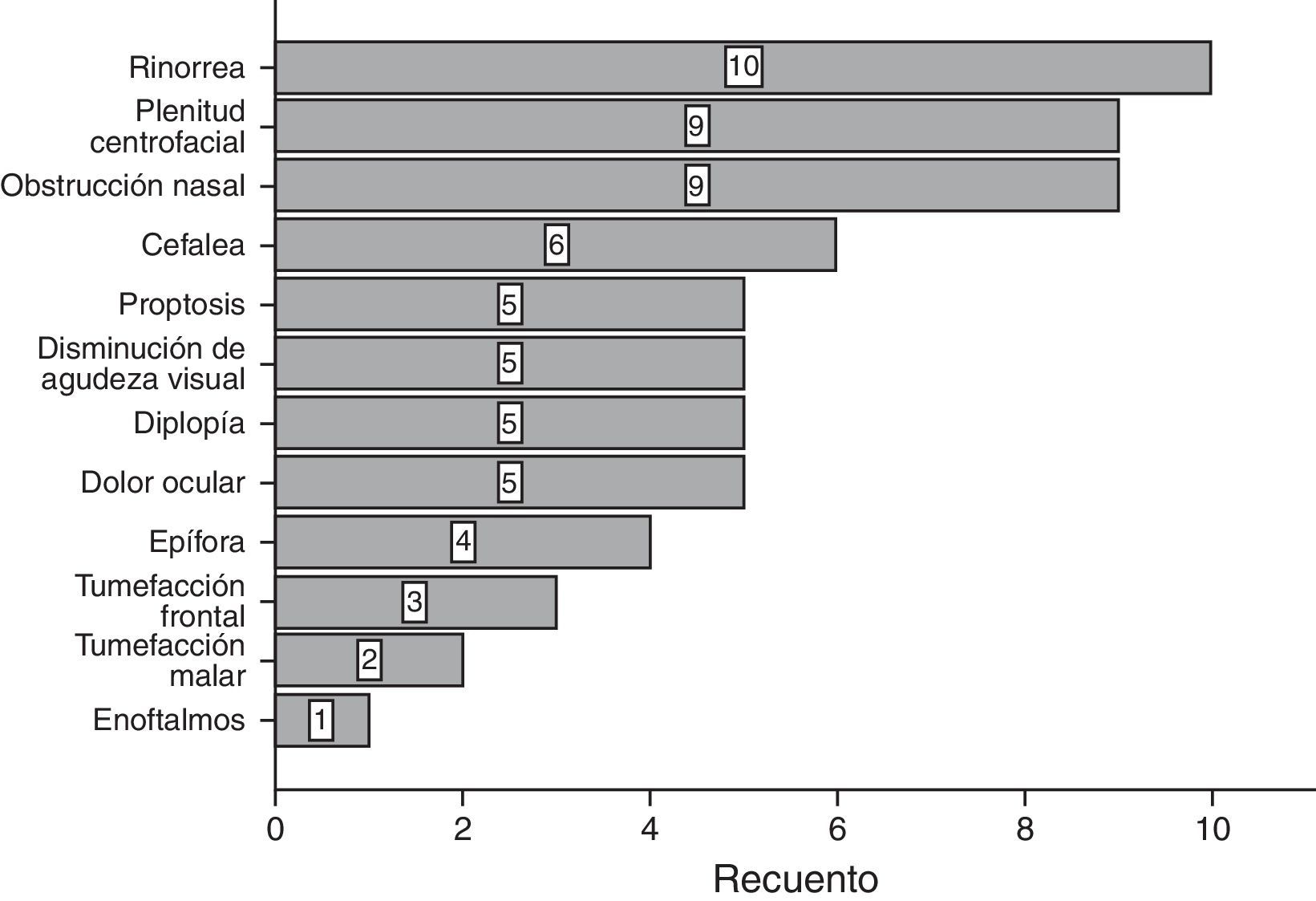
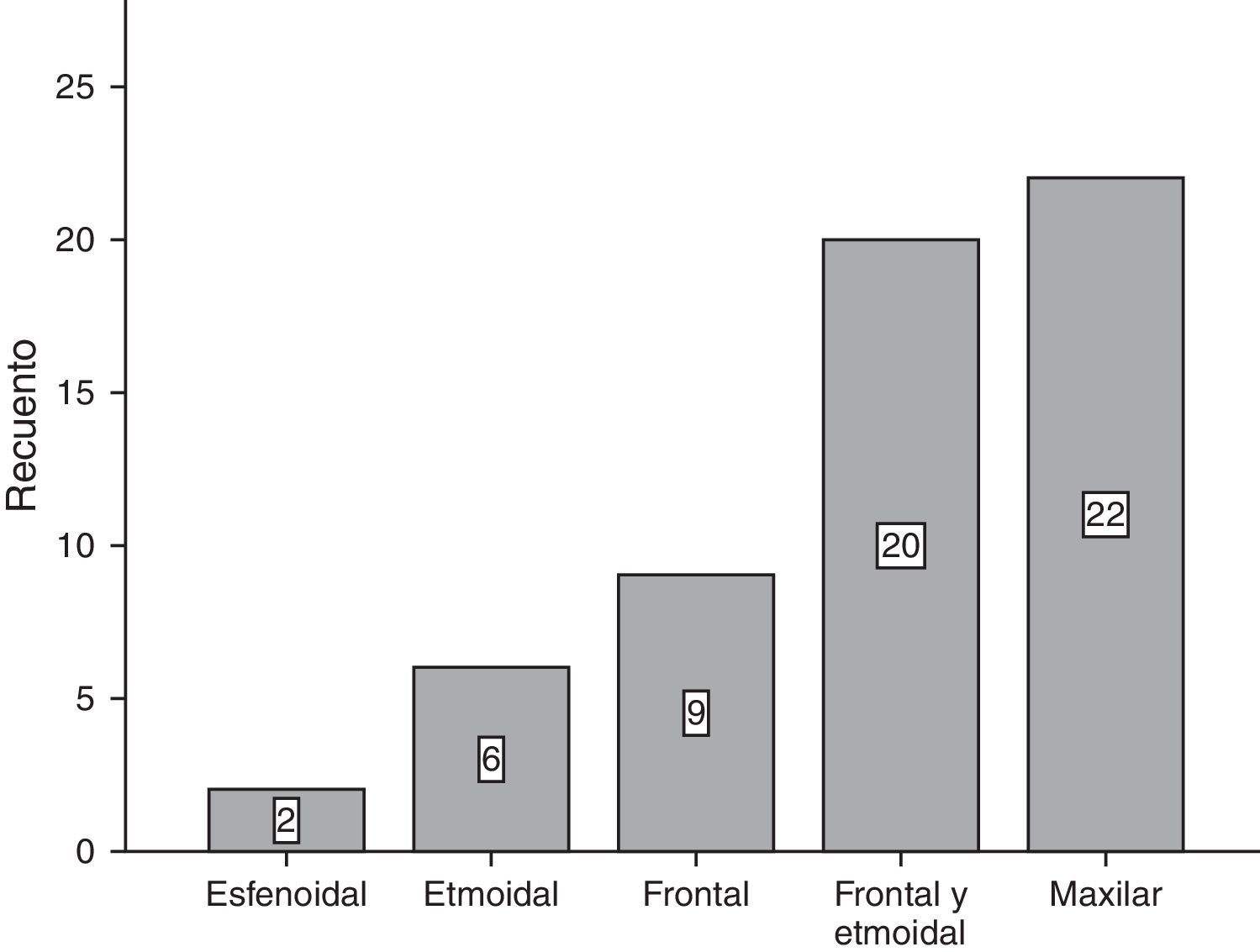
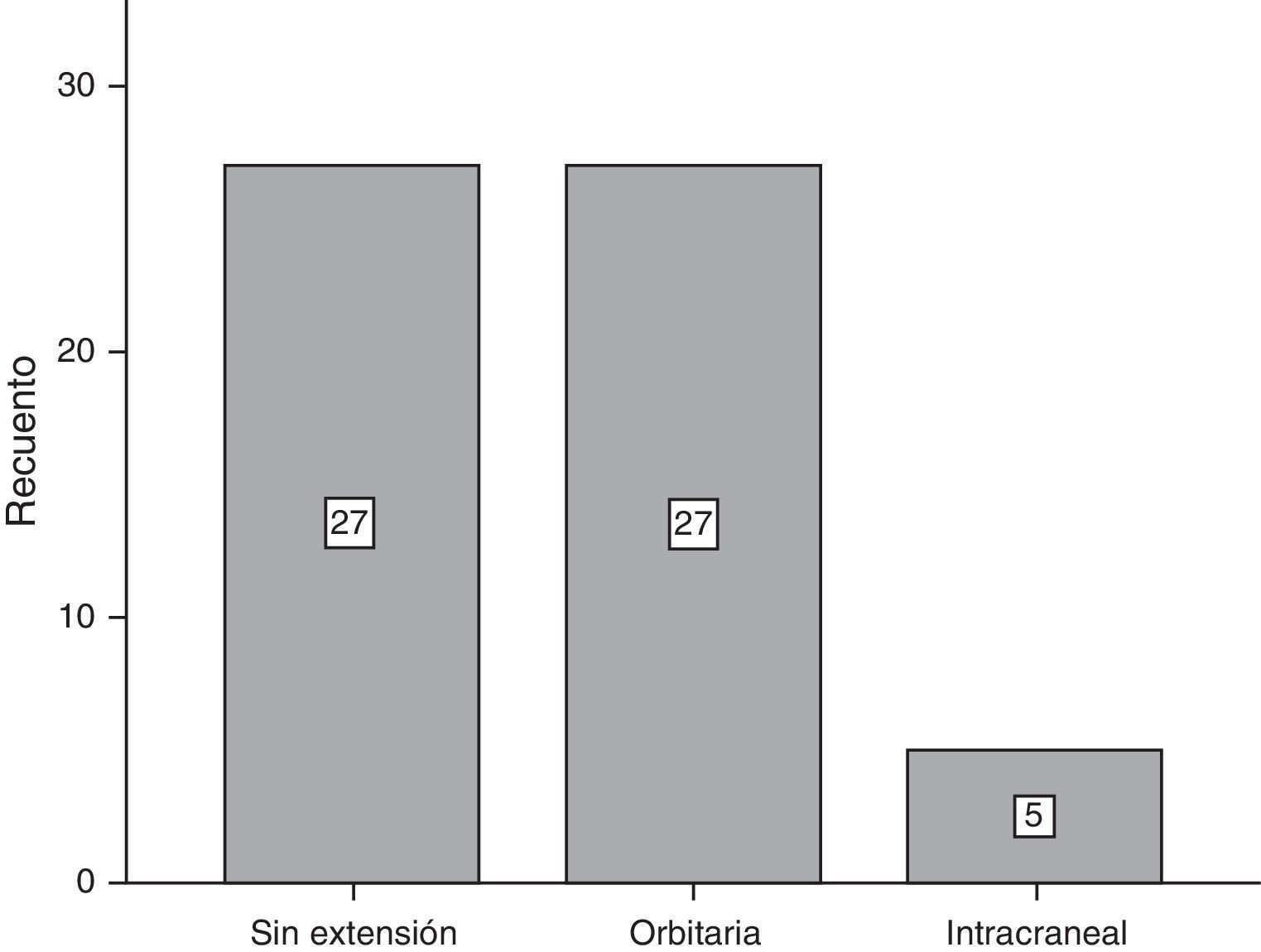
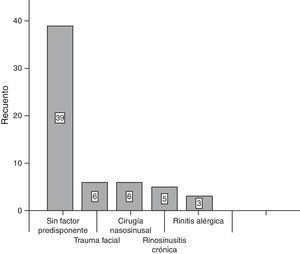
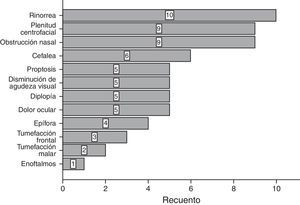
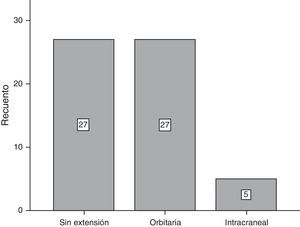
ResultadosDel total de 59 pacientes, 39 fueron del sexo femenino, mientras que el resto lo fueron del género masculino. El grupo de edad más frecuente fue el de 30-39 años y 40-49 años, con 6 pacientes cada uno. En la mayoría de los pacientes, 39 de 59, no se encontró un factor predisponente para el desarrollo de mucocele. Los factores más comunes fueron el trauma facial, rinitis alérgica y rinosinusitis crónica con el 10.17% para cada uno (fig. 1). La forma de presentación clínica más frecuente fue la rinorrea con 10 casos (15.63%), seguida por la obstrucción nasal y la plenitud centrofacial con 9 casos (14.06%) para cada uno, el cuarto lugar en frecuencia lo ocupó la cefalea con 6 casos (9.38%) (fig. 2). Con respecto al tiempo de evolución de los síntomas, el período más frecuente fue el rango menor a 3 meses, seguido por el de 12-24 meses, 6-12 meses y 3-6 meses, respectivamente. Con respecto a la localización del mucocele, la más común fue en el seno maxilar (22 pacientes), seguido por la afección frontoetmoidal (20 pacientes) (fig. 3). En cuanto a la extensión de la lesión, la menos frecuente fue la intracraneal con solo 5 casos (8.47%), 27 pacientes (45.76%) tuvieron extensión orbitaria y 27 (45.76%) con involucro exclusivamente sinusal (fig. 4). De los 59 pacientes que fueron tratados mediante procedimiento quirúrgico, 8 (9%) presentaron recidiva de la lesión. En cuanto al tipo de procedimiento quirúrgico no se realizó ninguna cirugía abierta, sino únicamente endoscópica (51 pacientes) y combinada (8 pacientes); 7 de los 51 pacientes operados por vía endoscópica tuvieron recidiva y uno de los 8 pacientes con técnica combinada presentó recidiva, datos que corresponden al 13.7 y 12.5%, respectivamente (fig. 5).
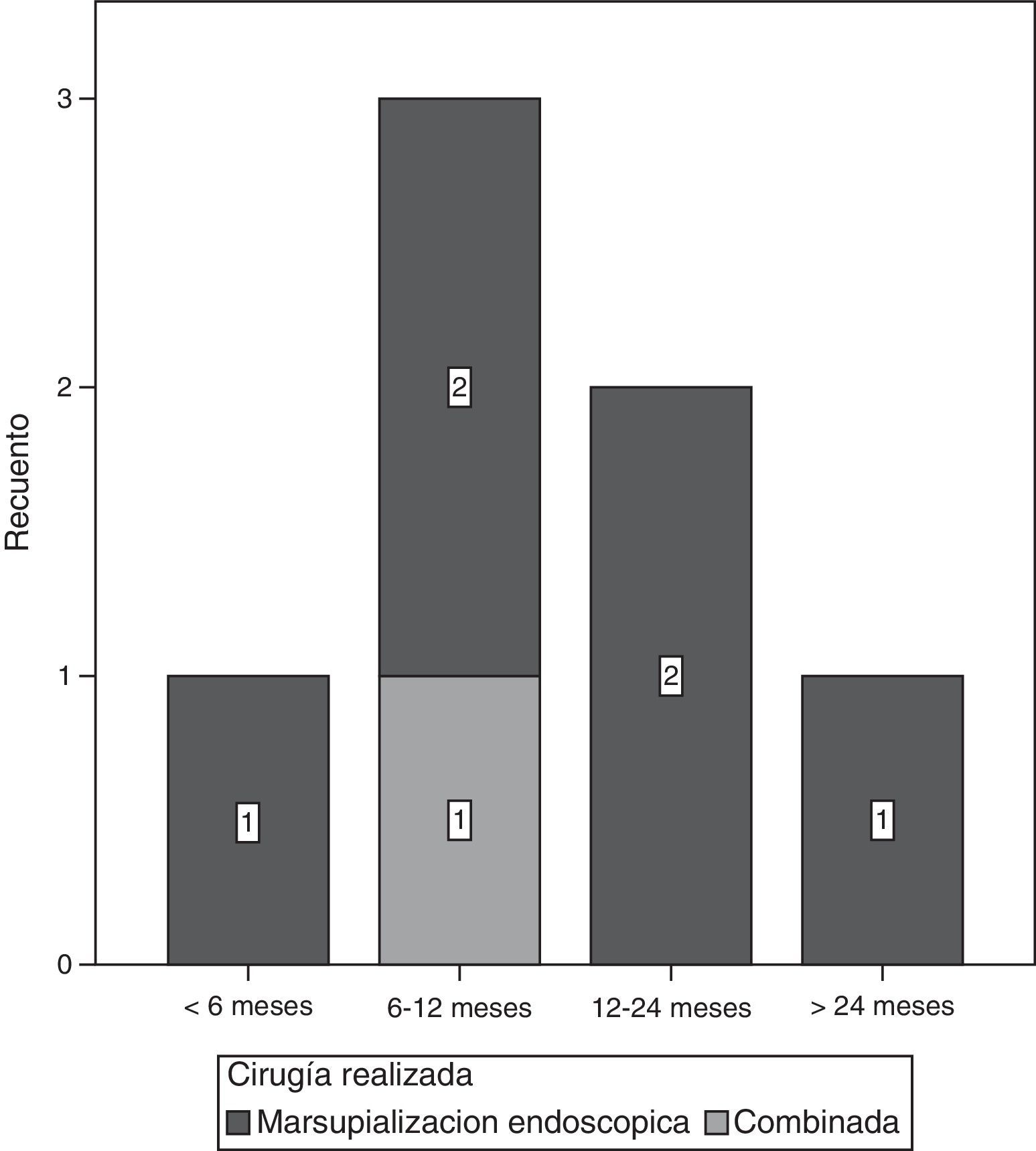
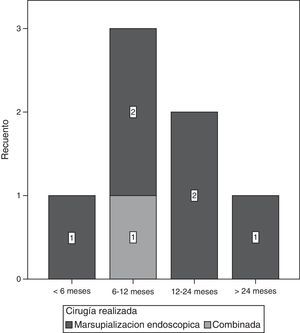
El intervalo de tiempo en que más frecuentemente se presentó la recidiva de la lesión fue entre los 6 y los 12 meses de realizada la cirugía (fig. 6).
Análisis estadístico. Se determinó la asociación entre el tipo de cirugía realizada y la presencia de recidiva con un valor de χ2=0.004, y un valor de p=0.952, sin ser estadísticamente significativo.
En función de que el diseño del estudio fue transversal, se calculó el riesgo por medio de la razón de momios (odds ratio [OR]), encontrando un valor de OR=0.933, con un intervalo de confianza de 0.097 a 8.961, pasando por la unidad (tabla 1).
Se muestra la asociación (por medio de la χ2) entre el tipo de cirugía realizada y la presencia de recidiva. No se detectó asociación estadísticamente significativa
| Recuento | ||||
|---|---|---|---|---|
| La chi-cuadrada arrojó un valor de p=0.952 | Recidiva | Total | ||
| Presente | Ausente | |||
| Cirugía realizada | Marsupialización endoscópica | 6 | 45 | 51 |
| Combinada | 1 | 7 | 8 | |
| Total | 7 | 52 | 59 | |
Se determinó la asociación de la presencia o ausencia de factor predisponente con el desarrollo de recidiva por medio de estadística univariada, con un valor de χ2=0.284 y un valor de p=0.594.
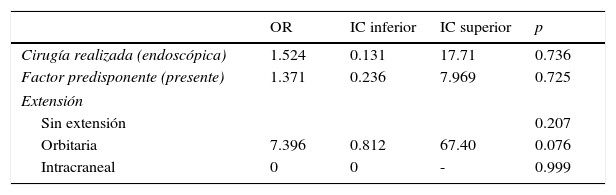
Se calculó el riesgo por medio de la razón de momios (OR), encontrando un valor de OR=1.544, con un intervalo de confianza de 0.310 a 7.688, pasando por la unidad (tabla 2). Se realizó un análisis multivariado por medio de regresión logística que incluía en el modelo el tipo de cirugía realizada, la presencia de factor predisponente y la extensión de la lesión. Por medio de este análisis no se encontró asociación estadísticamente significativa con la variable dependiente (recidiva) ni las variables independientes incluidas (tabla 3).
Estimación de riesgo
| Valor de OR | Intervalo de confianza al 95% | ||
|---|---|---|---|
| Inferior | Superior | ||
| Razón de las ventajas para cirugía realizada (marsupialización endoscópica/combinada) | 0.933 | 0.097 | 8.961 |
| Para la cohorte recidiva=presente | 0.941 | 0.130 | 6.827 |
| Para la cohorte recidiva=ausente | 1.008 | 0.762 | 1.335 |
| n de casos válidos | 59 | ||
Se muestra la asociación (por medio de la chi-cuadrada) entre la presencia de factor predisponente y la presencia de recidiva. No se detectó asociación estadísticamente significativa
| Recuento | ||||
|---|---|---|---|---|
| La chi-cuadrada arrojó un valor de p=0.594 | Recidiva | Total | ||
| Presente | Ausente | |||
| Factor predisponente | Presente | 3 | 17 | 20 |
| Ausente | 4 | 35 | 39 | |
| Total | 7 | 52 | 59 | |
En la literatura se reportan varias series donde la mayoría de los casos tratados endoscópicamente muestran una recidiva que oscila entre el 0.9 y el 2.2%; en otros estudios con menor número de pacientes esta recidiva se eleva del 11 al 13% de los casos6. El objetivo del actual estudio fue tratar de determinar la posible asociación entre el tipo de cirugía realizada y la recurrencia de la lesión. La hipótesis planteaba que con la cirugía vía endoscópica se presentaba una menor recurrencia y complicaciones, comparada con la cirugía abierta; sin embargo, ninguno de los pacientes evaluados en el análisis fue intervenido con cirugía abierta, sino únicamente tratado mediante la marsupialización endoscópica y el modo combinado.
En el estudio se analizó para su posible inclusión a 64 pacientes con diagnóstico de mucocele, del año 2006 a 2013, de los cuales, 59 pacientes cumplieron los criterios de selección. Se excluyó a 5, debido a que los hallazgos transoperatorios no corroboraron el diagnóstico prequirúrgico. De estos, 3 casos fueron de rinosinusitis micótica (bola de hongos), una rinosinusitis crónica con pólipos y un tumor verrucoso (tablas 4 y 5).
Regresión logística: Variable dependiente (recidiva)
| OR | IC inferior | IC superior | p | |
|---|---|---|---|---|
| Cirugía realizada (endoscópica) | 1.524 | 0.131 | 17.71 | 0.736 |
| Factor predisponente (presente) | 1.371 | 0.236 | 7.969 | 0.725 |
| Extensión | ||||
| Sin extensión | 0.207 | |||
| Orbitaria | 7.396 | 0.812 | 67.40 | 0.076 |
| Intracraneal | 0 | 0 | - | 0.999 |
No se encontró asociación estadísticamente significativa entre ningún factor de riesgo y la recidiva. Hay una tendencia de asociación entre la extensión orbitaria y la recidiva (p=0.076), sin alcanzar significación estadística.
En nuestro estudio la recidiva del mucocele fue del 9% de nuestra población. De este total de recidiva, el 13.7% correspondió al grupo tratado por abordaje endoscópico; sin embargo, no se encontró asociación significativa entre nuestras variables. Por lo que afirmar que no existe asociación entre el tipo de cirugía y la recidiva de la lesión no sería del todo correcto, ya que es importante mencionar que dichos resultados pueden estar sesgados por algunas situaciones propias del estudio. Un ejemplo de esto es que solo hubo 2 tipos de cirugía realizada y, de esas 2, la inmensa mayoría (51 de los 59 casos) fue vía endoscópica, lo cual pone en desventaja a la otra técnica (combinada), e impide de este modo detectar una posible asociación significativa aunque realmente exista. Lo ideal y recomendable en este tipo de estudios es que exista un balance en el número de técnicas realizadas.
En la literatura se reporta predominantemente una afección frontoetmoidal (60-80%), maxilar (10%) y esfenoidal (6-11%). En nuestro estudio, por el contrario, se destaca una mayor frecuencia de afección del seno maxilar (37%) seguida de la afección frontoetmoidal (33.9%). En la bibliografía consultada los factores asociados al predominio del seno maxilar se encuentran en Japón, donde todos aparecen después de la cirugía Caldwell-Luc, sin encontrar esta relación en nuestro estudio6.
Existen numerosas teorías acerca del origen y desarrollo de mucoceles de senos paranasales, como son: rinosinusitis crónica, rinitis alérgica, trauma y cirugía previa. En nuestro estudio el 54% no presentaron factor predisponente, lo cual se compara con lo descrito en la literatura4. A manera de perspectiva, este estudio marca el inicio de una línea de investigación en la que se contempla realizar nuevos estudios con mayor población, balanceados, con diferente diseño metodológico e idealmente multicéntricos, para determinar con mayor precisión y exactitud la posible asociación entre las variables estudiadas.
ConclusionesLa mayor parte de los pacientes fueron tratados con cirugía endoscópica y ningún paciente se trató con cirugía abierta. La recidiva del mucocele se presentó en el 9% de la población. No se encontró asociación estadísticamente significativa entre el tipo de cirugía y la presencia de recidiva. Tampoco se demostró asociación significativa entre la presencia o ausencia del factor predisponente y la presencia de recidiva.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean expresar su agradecimiento al Dr. C. José Waizel y a los editores de la revista por las opiniones y sugerencias vertidas en la lectura al manuscrito.