La ablación de la fibrilación auricular (FA) por toracoscopia o totally thoracoscopic maze (TT-MAZE) es un tratamiento quirúrgico eficaz cuya indicación, en nuestro país, es marginal. El objetivo es resumir nuestra experiencia en el tratamiento de la fibrilación auricular aislada mediante TT-MAZE.
Material y métodoSe incluyó a todos los pacientes intervenidos de TT-MAZE entre junio del 2018 y mayo del 2020. Analizamos las características de la serie, las complicaciones asociadas y la supervivencia libre de fibrilación auricular.
ResultadosSe incluyó a 26 pacientes. La mediana de edad fue de 64,5 años (IQR 52-69) y el 84,6% (n=22) eran varones. El 46,2% (n=12) presentaba una fibrilación auricular persistente, el 34,6% (n=9) paroxística y el 19,2% (n=5) persistente de larga duración. La mediana de duración de la FA era de 4 años (IRQ 2-10). A 15pacientes (57,7%) se les habían realizado ablaciones percutáneas previas y a 6(23,1%), ablación del istmo cavotricuspídeo. No hubo conversiones a esternotomía media, sangrados ni otras complicaciones mayores.
La supervivencia libre de fibrilación auricular a los 6 meses fue del 95,45% y al año del 90,43%. El 54,55% de los pacientes estaban libres de anticoagulación a los 6 meses.
ConclusionesLa TT-MAZE es una estrategia eficaz para el tratamiento de la fibrilación auricular sintomática, con una elevada tasa de éxito y una limitada incidencia de complicaciones.
Ablation of auricular fibrillation (AF) by thoracoscopy or totally thoracoscopic maze (TT-MAZE) is an effective surgical treatment whose indication, in our country, is marginal. The objetive is to summarize our experience in the treatment of isolated auricular fibrillation using TT-MAZE.
Material and methodAll patients who underwent a TT-MAZE between June 2018 and May 2020 were included. We analyzed the characteristics of the series, the associated complications, and survival free of auricular fibrillation.
Results26 patients were included. The median age was 64.5 years (IQR 52-69) and 84.6% (n=22) were male. 46.2% (n=12) had persistent AF, 34.6% (n=9) paroxysmal, and 19.2% (n=5) persistent long-term. The median duration of auricular fibrillation was 4 years (IRQ 2-10). Fifteen patients (57.7%) had undergone previous percutaneous ablations and 6(23.1%) had ablation of the cavotricuspid isthmus. There were no conversions to median sternotomy, bleeding, or other major complications.
Atrial fibrillation-free survival at 6 months was 95.45% and at one year 90.43%. 54.55% of the patients were free of anticoagulation at 6 months.
ConclusionsTT-MAZE is an effective strategy for the treatment of symptomatic auricular fibrillation, with a high success rate and a limited incidence of complications.
La fibrilación auricular (FA) es la arritmia más común. Su incidencia aumenta con la edad y afecta a más de 20 millones de personas en todo el mundo1-3. Se considera un factor de riesgo independiente de accidente cerebrovascular (ACV), aumenta al doble el riesgo de muerte, alarga la estancia hospitalaria de pacientes postoperados de cirugía cardiaca, aumenta los eventos tromboembólicos y disminuye la calidad de vida1,2.
El tratamiento principal de la FA sintomática tiene como objetivo restaurar y mantener el ritmo sinusal. El tratamiento de elección de primera línea es el tratamiento médico con fármacos antiarrítmicos. La ablación percutánea o el tratamiento combinado suele indicarse como segunda línea de tratamiento en pacientes en los que ha fracasado el tratamiento médico, ya que ha demostrado ser más efectiva que el tratamiento médico2.
Como tercera línea de tratamiento se debe considerar la ablación de la FA mediante una técnica quirúrgica en pacientes con FA auricular sintomática y refractaria al tratamiento médico o postablación2.
Desde su aparición, en 1987, el procedimiento de Cox-maze ha sido el tratamiento quirúrgico de referencia de la FA para restaurar el ritmo sinusal4,5. La técnica quirúrgica de maze consiste en producir una serie de incisiones a nivel auricular con el objetivo de interrumpir los circuitos de macroentradas causantes de la FA (técnica de corte y sutura)1. Se trata de un procedimiento difícil, con unos tiempos largos de circulación extracorpórea y pinzamiento aórtico, por lo que con el fin de simplificar la técnica quirúrgica este procedimiento fue evolucionando, y como resultado de las diferentes modificaciones realizadas surgió el Cox-mazeiii con excelentes resultados a pesar de los prolongados tiempos de bypass cardiopulmonar y la todavía gran complejidad quirúrgica1. La introducción nuevas fuentes de energía que sustituyen las incisiones realizadas previamente permitieron simplificar el procedimiento hasta el desarrollo de un procedimiento mínimamente invasivo realizado por vía toracoscópica mediante radiofrecuencia o totally thoracoscopic maze (TT- MAZE)2.
Material y métodosSe revisó, retrospectivamente, a todos los pacientes intervenidos mediante TT-MAZE de junio del 2018 a mayo del 2020. La información se extrajo de la base de datos prospectiva de nuestro servicio. El trabajo fue aprobado por el comité ético de nuestro centro.
Todos los casos realizados fueron discutidos por un equipo multidisciplinar en un Atrial Fibrillation Team (AFib Team) compuesto por cirujanos cardiacos y electrofisiólogos. Se incluyó a pacientes con FA sintomática refractaria al tratamiento médico o pacientes con FA sintomática recidivante después de un tratamiento percutáneo.
Se analizaron las características de la serie, las complicaciones asociadas y la supervivencia a medio plazo en ritmo sinusal. Se estimó el riesgo tromboembólico según la escala de CHA2DS2-VASc.
En el preoperatorio se mantuvieron los antiarrítmicos que empleaba cada paciente en su tratamiento habitual y se administró una dosis de betabloqueantes preoperatoria en aquellos sin tratamiento antiarrítmico. En el postoperatorio se mantuvo el tratamiento antiarrítmico utilizado en el tratamiento habitual de cada paciente ajustando la dosis en función del ritmo y frecuencia cardiaca postoperatoria. En aquellos pacientes en ritmo sinusal tras la intervención que presentaron durante el ingreso un episodio de FA con respuesta ventricular rápida se administró una perfusión de amiodarona para el control del ritmo.
La anticoagulación por vía oral fue suspendida 72 h antes del procedimiento. La anticoagulación se mantuvo durante al menos 3 meses después de la cirugía y se suspendió a partir de entonces si el paciente se encontraba en ritmo sinusal y su CHA2DS2-VASc era menor o igual a 1 en varones o menor o igual a 2 en mujeres2.
A todos los pacientes se realizó un seguimiento clínico al mes, a los 3 meses, a los 6 meses y al año, en los cuales se les realizaron un ecocardiograma y un Holter durante 24 horas.
Técnica quirúrgicaTodas las intervenciones se realizaron bajo anestesia general con intubación orotraqueal selectiva y sin circulación extracorpórea. Los pacientes se posicionaron de cúbito supino y se colocaron placas externas de desfibrilación.
El procedimiento se realiza mediante un acceso bilateral totalmente toracoscópico para realizar un «box lesion» conectado a orejuela izquierda y con lesiones adicionales en la aurícula derecha realizadas con radiofrecuencia. Tras el colapso pulmonar derecho se introducen 3puertos en la pared torácica derecha y se utiliza una cámara de videotoracoscopia de 10mm de 0 grados e insuflación de CO2 para facilitar el colapso pulmonar conservando la presión del espacio pleural a una presión de 10mmHg.
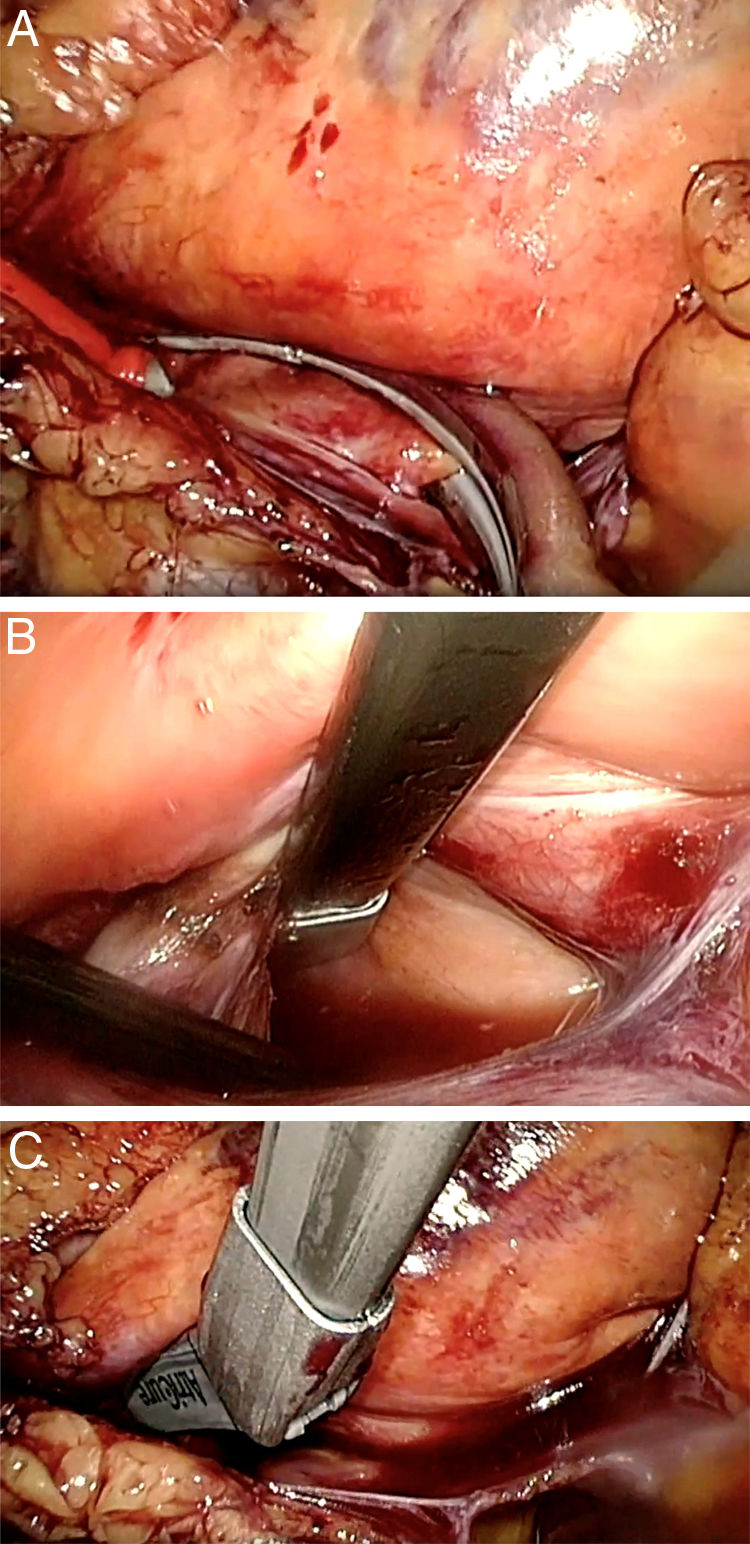
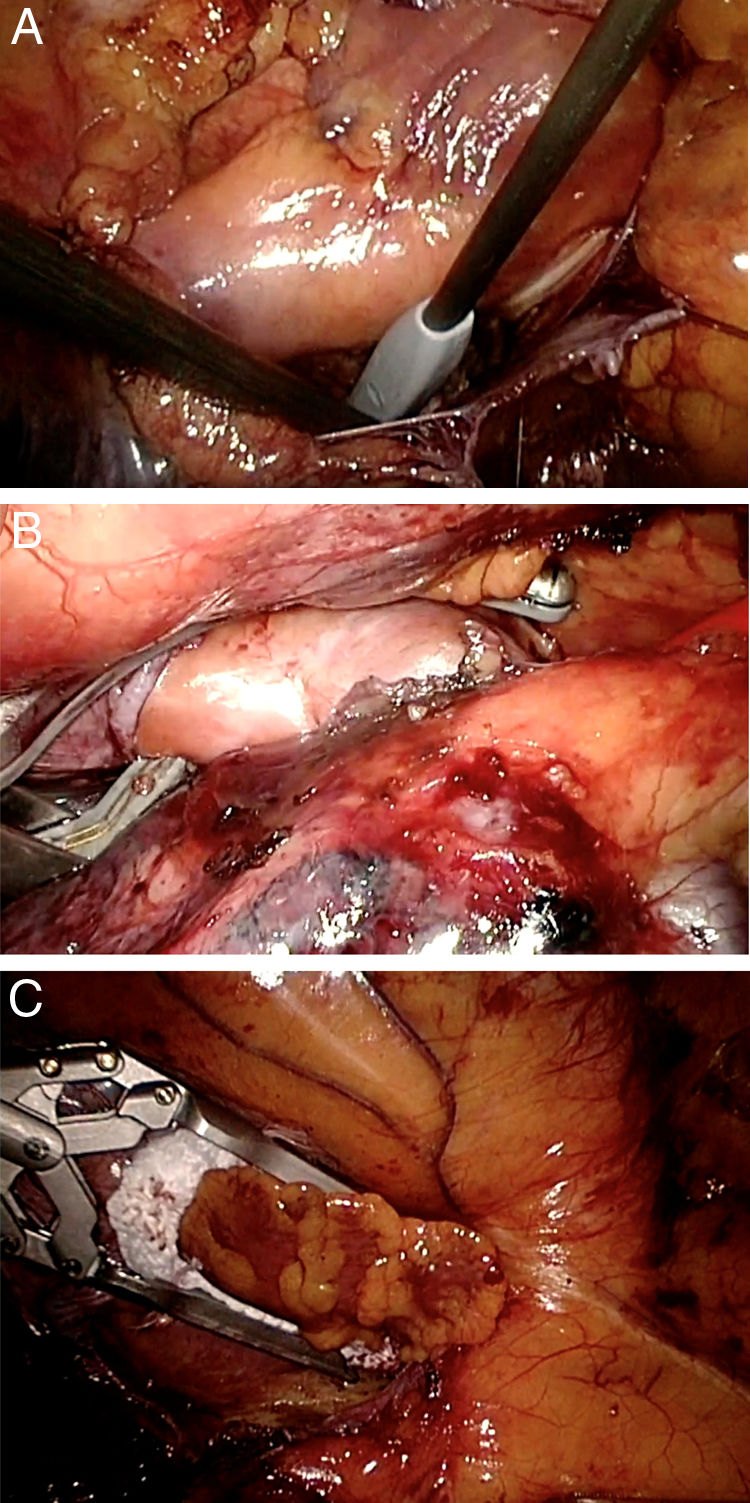
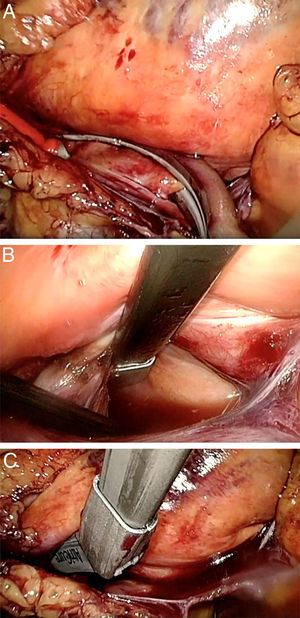
El procedimiento quirúrgico se inicia abriendo el pericardio del lado derecho separado unos 2cm del nervio frénico y se tracciona con 3puntos de seda para permitir una mejor exposición. Tras la disección meticulosa del seno oblicuo y transverso comenzamos con el aislamiento de las venas pulmonares derechas con el clamp bipolar Isolator Synergy® (AtriCure, Inc, West Chester, OH, EE. UU.) (fig. 1A). Posteriormente, se realizan las líneas del techo y del suelo de la aurícula izquierda con el pen Coolrail Linear Pen® (AtriCure, Inc, West Chester, OH, EE. UU.) (fig. 1B y C), así como la línea hacia la orejuela derecha y una lesión bicava en la aurícula derecha. Una vez realizadas estas lesiones, se comprueba el bloqueo bidireccional de las lesiones con el pen Isolator Transpolar Pen® (AtriCure, Inc, West Chester, OH, EE. UU.) (fig. 2A). Se cierra el pericardio y se coloca un drenaje torácico acodado de 32 F.
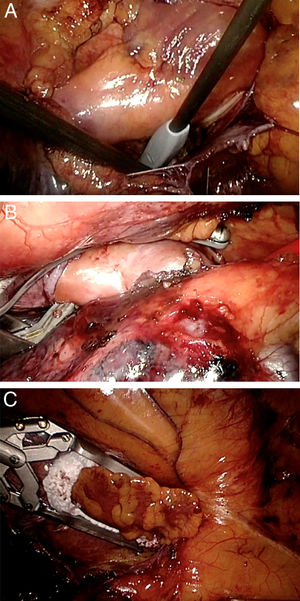
Se expande el pulmón derecho y se procede al colapso del pulmón izquierdo para realizar las lesiones contralaterales. Se colocan 3puertos en la pared torácica izquierda, se insufla CO2 y se abre el pericardio. Se procede a realizar el aislamiento de las venas pulmonares izquierdas con el clamp bipolar Isolator Synergy® (fig. 2B) tras seccionar el ligamento de Marshall y se completan las líneas del techo y del suelo con el pen Coolrail Linear Pen®. Finalmente, se excluye la orejuela izquierda con el dispositivo AtriClip Pro® (AtriCure, Inc, West Chester, OH, EE. UU.) (fig. 2C) introducido a través de la incisión del puerto inferior y se vuelve a comprobar el bloqueo de las lesiones con el Isolator Transpolar Pen®. Se cierra el pericardio, se coloca el drenaje de tórax de 32 F y se expande el pulmón izquierdo. De rutina, se realiza un ecocardiograma transesofágico en quirófano para asegurar la exclusión de la orejuela izquierda.
En los pacientes que presentaban insuficiencia mitral severa concomitante se realizó una técnica de reparación mitral mediante el implante de neocuerdas por vía transapical y sin circulación extracorpórea (TOP-MINI).
Análisis estadísticoLas variables continuas fueron expresadas con la media ± desviación estándar si seguían una ley normal, o mediana e intervalo intercuartílico si no la seguían. Las variables categóricas se expresaron en frecuencias absolutas y relativas (porcentajes). Se utilizó el test de la chi al cuadrado o el test exacto de Fisher para la comparación de variables cualitativas y la prueba de la t d Student para variables cuantitativas. El análisis de la supervivencia se realizó con el método de Kaplan-Meier. Se consideró estadísticamente significativo una p<0,05. El análisis estadístico fue realizado con STATA 15 (StataCorp 2015. College Station, TX, EE. UU.).
ResultadosUn total de 26 pacientes fueron intervenidos de TT-MAZE en nuestro centro. La mediana edad fue de 64,5 años (IQR 52-69) y el 84,6% (n=22) eran varones. La tabla 1 recoge las principales características preoperatorias de los pacientes.
Variables preoperatorias
| N=26 | |
|---|---|
| Edad (años) | 64,5 (IQR 52-69) |
| Sexo masculino | 22 (84,6%) |
| HTA | 14 (53,9%) |
| Dislipidemia | 13 (50,0%) |
| Fumador | 0 (0%) |
| Exfumador | 10 (38,5%) |
| Diabetes | 2 (7,7%) |
| ACV | 3 (11,5%) |
| EPOC | 3 (11,5%) |
| ERC | 5 (19,2%) |
| Creatinina (mg/dl) (media ± DE) | 1,1 ± 0,3 |
| FG (ml/min) (media ± DE) | 81,5 ± 23,8) |
| NYHA | |
| I | 1 (4,2%) |
| II | 9 (34,6%) |
| III | 14 (53,8%) |
| IV | 2 (8,3%) |
| FEVI % | 57,5 ± 12,6 |
| Normal | 21 (80,7%) |
| Levemente deprimida | 1 (3,9%) |
| Moderadamente deprimida | 3 (11,5%) |
| Severamente deprimida | 1 (3,8%) |
| Tamaño AI (mm) (media ± DE) | 48,0 ± 7,2 |
| EuroSCORE I (%) | 2,2 ±1,5 |
| EuroSCORE II (%) | 1,6 ± 2,1 |
ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FG: filtrado glomerular; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; NYHA: clasificación de la insuficiencia cardiaca según la New York Heart Association; AI: aurícula izquierda; IQR: rango intercuartílico.
El 61,5% (n=16) se encontraba en una clase funcional NYHA III-IV preoperatoriamente. El 34,6% (n=9) de los pacientes presentaba una FA paroxística, el 46,2% (n=12) una FA persistente y el 19,2% (n=5) una fibrilación persistente de larga evolución.
La mediana de años de duración de la FA previo a la intervención era de 4 años (IQR 2-10). Al 57,7% (n=15) se les habían realizado ablaciones percutáneas previas a la intervención y al 23,1% (n=6) ablación del istmo cavotricuspídeo. El 100% (n=26) tomaba medicación antiarrítmica preoperatoria y el 96,2% (n=25) estaba en tratamiento anticoagulante previo a la intervención. La mediana de la escala CHADS2-VASc era de 2 (IQR 1-4).
En el ecocardiograma preoperatorio la media del tamaño de la aurícula izquierda era de 48±7,2 mm.
Cuatro pacientes presentaban insuficiencia mitral severa preoperatoria, por lo que se les realizó de manera concomitante una reparación valvular mitral por minitoracotomía anterolateral izquierda sin circulación extracorpórea mediante el implante de Neochords (TOP-MINI).
En todos los pacientes se realizó una exclusión de la orejuela izquierda con un AtriClip Pro®. En el 50% (n=13) se trataba de un AtriClip® de 40mm de tamaño, seguido en un 30,8% (n=8) el del 45mm, en un 15,4% (n=4) se había utilizado un AtriClip® de 35mm y en un 3,8% (n=1) uno de 50mm.
Un 23,1% (n=6) presentó un episodio de Fa posquirúrgica durante el ingreso que requirió perfusión de amiodarona. Solo en un paciente se tuvo que implantar un marcapasos definitivo endocavitario por disfunción sinusal. No se produjeron infarto agudo de miocardio ni ACV postoperatorios.
La mediana de estancia media en la Unidad de Cuidados Intensivos fue de 1 día (IQR 1-1,5) y la mediana de estancia hospitalaria de 4 días (IQR 3-5,5). No se produjo ninguna muerte hospitalaria.
Un paciente fue reintervenido a los 6 meses al diagnosticarse una insuficiencia tricúspide severa no detectada en el ecocardiograma preoperatorio de la primera intervención. Durante el seguimiento, ningún paciente ha presentado complicaciones cerebro ni cardiovasculares.
La supervivencia libre de FA a los 6 meses fue del 95,5% y al año del 90,4%. Más de la mitad de los pacientes (54,6%) estaban libres de anticoagulación a los 6 meses. Durante los primeros 6 meses, el 100% de los pacientes tenían tratamiento antiarrítmico y al año, un 19,2% (n=5).
DiscusiónLa prevalencia de la FA está en torno al 3% de la población y esta se ve incrementada con la edad y en pacientes con otras enfermedades cardiovasculares6. Además, es un factor de riesgo independiente de mortalidad y se asocia a un aumento de insuficiencia cardiaca y ACV7,8.
El tratamiento médico con fármacos antiarrítmicos es la primera línea de tratamiento, siendo la ablación percutánea con aislamiento de las venas pulmonares la segunda opción terapéutica. La ablación quirúrgica de la FA está indicada en pacientes con FA sintomática, persistente y refractaria al tratamiento médico o que han sido tratados mediante un tratamiento percutáneo ineficaz9,10.
El procedimiento de Cox-maze, desarrollado inicialmente para controlar los síntomas y las secuelas de la FA, consistía en un procedimiento de corte y sutura biauricular para impedir que el impulso eléctrico encuentre los caminos de macroentradas causantes de la FA11,12. Tras una serie de modificaciones, resultó el procedimiento de Cox-mazeiii, que presenta unos excelentes resultados, con una incidencia libre de FA de más del 90% a los 5 años11. En 2003 se describió un procedimiento alternativo mínimamente invasivo, TT-MAZE, en el cual se realiza una ablación de la FA toracoscópica mediante radiofrecuencia13-18.
Atendiendo a la duración y la presentación de la FA, se distinguen diferentes tipos de FA con diferentes mecanismos desencadenantes. Los desencadenantes de la FA paroxística se localizan en las venas pulmonares, de manera que hay evidencia sólida de que la ablación aislada de las venas pulmonares es una estrategia efectiva. Sin embargo, en la FA persistente y persistente de larga duración hay un sustrato auricular que contribuye al mantenimiento de la FA y exige de lesiones adicionales más allá de las venas pulmonares (pared posterior de aurícula izquierda, orejuela izquierda, istmo izquierdo y aurícula derecha)13,14. En nuestra serie, la mayoría de los pacientes presentaba una FA persistente (46,2%), seguido de una FA paroxística en el 34,6% y, por último, una FA persistente de larga evolución en el 19,2%. En otras series publicadas la mitad de los pacientes aproximadamente presentan una FA paroxística15,16. Más del 50% de nuestros pacientes (n=15) habían sido tratados mediante ablaciones percutáneas previas y en el 23,1% (n=6) se había realizado una ablación del istmo cavotricuspídeo.
En todos los pacientes de nuestra serie, además de realizar una ablación toracoscópica, se realizó un cierre de la orejuela izquierda durante el procedimiento. La tasa de éxito de exclusión de la orejuela izquierda del AtriClip® está en torno al 98%19. Todos nuestros pacientes presentaron un cierre completo de la orejuela izquierda en el ecocardiograma de control. El cierre de la orejuela izquierda no solo disminuye el riesgo de ACV en pacientes con FA debido a la disminución del flujo, sino que además produce un aislamiento eléctrico en dicha zona que favorece la permanencia en ritmo sinusal tras la ablación, sin complicaciones asociadas20,21. Di Biase et al.21, en un ensayo clínico aleatorizado, demostraron que el aislamiento de la orejuela izquierda mejora la tasa de supervivencia libre de FA en pacientes con FA persistente de larga evolución. En nuestra serie, ningún paciente presentó un ACV durante el postoperatorio inmediato ni durante el seguimiento.
La tasa de complicaciones postoperatorias tras el TT-MAZE es baja, así como la mortalidad perioperatoria. Van Laar et al.18, en su estudio de 1.171 pacientes, presentaron una tasa de complicaciones en torno al 3%, sin muertes periprocedimiento. Nuestra tasa de complicaciones el del 3,8% (n=1).
La necesidad de marcapasos postoperatorio continúa siendo un problema asociado al procedimiento de maze. Esto podría estar relacionado con la alta proporción de disfunción sinusal subyacente2,3. Geuzebroek et al. presentaron una incidencia de implante de marcapasos del 1,2%15. En nuestro caso, solo un paciente requirió del implante de un marcapasos endocavitario definitivo por persistencia de disfunción sinusal.
Otras complicaciones descritas tras el procedimiento de TT-MAZE son el sangrado postoperatorio, la necesidad de reconversión a esternotomía media, el desarrollo de neumotórax, la elevación del hemidiafragma o el ACV9. En nuestra serie, ningún paciente tuvo que se reoperado por sangrado, reconvertido a esternotomía media ni presentó ningún ACV postoperatorio.
La eficacia del TT-MAZE está en torno al 75-90% en pacientes seleccionados, mientras que la eficacia de la ablación percutánea está en torno al 60-89%, por lo que se ha demostrado que la cirugía de ablación de la FA por toracoscopia es más efectiva que la ablación percutánea para el mantenimiento del ritmo sinusal, especialmente en pacientes con FA persistente9,15.
De Maat et al.9, en su estudio comparativo de pacientes tratados mediante ablación percutánea o TT-MAZE, presentaron una tasa libre de FA para el grupo TT-MAZE del 91% frente al 62% del grupo percutáneo.
En nuestro centro, la supervivencia libre de FA a los 6 meses fue del 95,5% y al año del 90,4%, similar a lo publicado en otras series. De los pacientes que presentaron persistencia de la FA a los 6 meses tras la intervención, todos ellos presentaban una FA persistente de larga evolución.
ConclusionesLa TT-MAZE es una estrategia de ablación segura y eficaz para el tratamiento de la FA sintomática. Presenta una elevada tasa de éxito y una limitada incidencia de complicaciones.
FinanciaciónNo hay.
Conflicto de interesesNinguno.