Con el objetivo de aunar los beneficios de la revascularización quirúrgica de mínima invasión y el intervencionismo percutáneo, nace el concepto de revascularización coronaria híbrida mínimamente invasiva. La publicación de nuestra serie pretende exponer las ventajas clínicas y estéticas de este abordaje.
Material y métodosSe realizó un estudio retrospectivo de 32 pacientes intervenidos en nuestro centro entre los años 2018 y 2024. Se realizó disección endoscópica de arteria mamaria izquierda y anastomosis de esta a la coronaria descendente anterior por minitoracomía anterior izquierda sin circulación extracorpórea. El resto de lesiones se trataron de forma percutánea. Se realizó coronariografía postoperatoria en todos los pacientes.
ResultadosLa edad media de los pacientes fue de 64,5 años. Se realizó cirugía coronaria híbrida mínimamente invasiva en 21 pacientes (65,6%), mientras que 11 (34,4%) recibieron cirugía coronaria de mínima invasión de forma aislada. No se registró ningún caso de mortalidad hospitalaria, infarto de miocardio, accidente cerebrovascular o reoperación por sangrado. El 97% de los cateterismos postoperatorios mostraron permeabilidad del injerto. La mediana de estancia hospitalaria fue de 3 días con recuperación funcional en menos de 2 semanas.
ConclusionesLa cirugía coronaria híbrida mínimamente invasiva con disección endoscópica de arteria mamaria izquierda es una técnica segura y eficaz, con altas tasas de permeabilidad de injertos, baja incidencia de complicaciones, reducción significativa de las estancias hospitalarias y rápida recuperación funcional del paciente. Estos resultados sugieren que la cirugía coronaria híbrida mínimamente invasiva puede ser una alternativa de revascularización coronaria válida en los pacientes seleccionados.
Minimally invasive hybrid coronary revascularisation was developed to combine the benefits of minimally invasive surgical and percutaneous revascularisation. Our aim is to present the clinical and cosmetic advantages of this approach.
Material and methodsWe conducted a retrospective study of 32 patients treated at our centre between 2018 and 2024. Endoscopic dissection of the left mammary artery was performed with anastomosis to the left anterior descending artery through a left anterior minithoracotomy without extracorporeal circulation. The remaining coronary lesions were treated percutaneously. Postoperative coronary angiography was performed in all patients.
ResultsThe mean patient age was 64.5 years. Minimally invasive hybrid coronary surgery was performed in 21 patients (65.6%), while 11 patients (34.4%) underwent isolated minimally invasive coronary surgery. There were no cases of in-hospital mortality, myocardial infarction, stroke, or reoperation due to bleeding. Graft patency was demonstrated in 97% of postoperative coronary angiographies. The median hospital stay was 3 days, with functional recovery achieved within two weeks in 97% of patients.
ConclusionsMinimally invasive hybrid coronary surgery with endoscopic left mammary artery dissection is a safe and effective technique, characterised by high rates of graft patency, low complication rates, significantly reduced hospital stays, and rapid functional recovery. These results suggest that this approach may be a valid alternative for coronary artery revascularisation in selected patients.
La enfermedad coronaria sigue siendo la principal causa de muerte a nivel global1. La revascularización coronaria se enmarca dentro de uno de los posibles tratamientos. Aunque las indicaciones de tratamiento revascularizador percutáneo o quirúrgico se encuentran bien definidas en las guías, la menor agresividad de los procedimientos hemodinámicos determina, en muchos casos, el tratamiento definitivo.
La cirugía cardíaca debería ofrecer, en los pacientes seleccionados, procedimientos menos agresivos que reduzcan la morbilidad de la esternotomía media, disminuyan las estancias hospitalarias y faciliten la recuperación funcional. En definitiva, que mejoren la satisfacción de los pacientes que a menudo están condicionados por la menor agresividad de los procedimientos percutáneos.
En 1996, Angelini et al. comunicaban el primer procedimiento de cirugía coronaria híbrida mínimamente invasiva (CCHMI), y desde entonces se han publicado algunas series de pacientes con el objetivo de respaldar la seguridad y la durabilidad de esta técnica2. Sin embargo, este enfoque híbrido y mínimamente invasivo no se ha adoptado de forma generalizada por cuestiones prácticas y logísticas y, en todo caso, se necesita la estrecha colaboración del servicio de cirugía cardiovascular y de hemodinámica.
Analizamos de forma retrospectiva la serie de casos de nuestro centro. Describimos la técnica, los resultados obtenidos, y discutimos sus ventajas. Dado que esta técnica combina los beneficios más acreditados de cada especialidad, se proyecta como un abordaje multidisciplinar y prometedor para tratar la misma enfermedad en el mismo paciente minimizando la agresión quirúrgica, y ofreciendo resultados prometedores.
Material y métodosPacientesSe recogen los datos de forma retrospectiva de todos los pacientes intervenidos de cirugía coronaria mínimamente invasiva en nuestro centro entre abril del 2018 y febrero del 2024. Todos los pacientes fueron sometidos a coronariografía postoperatoria de control tanto si se realizó cirugía aislada de arteria mamaria izquierda (AMI) a coronaria descendente anterior (ADA) como lógicamente en los procedimientos de revascularización híbrida.
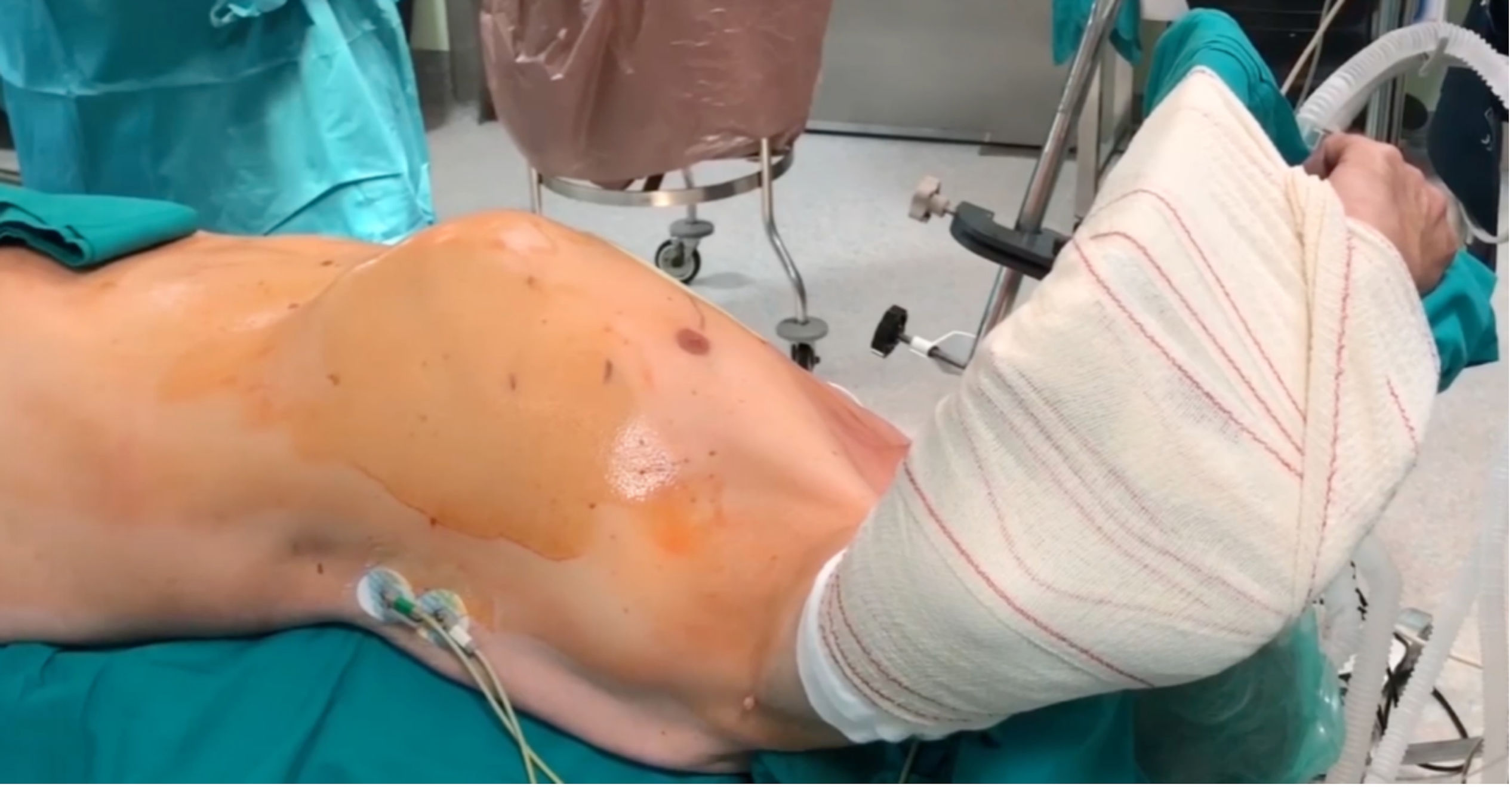
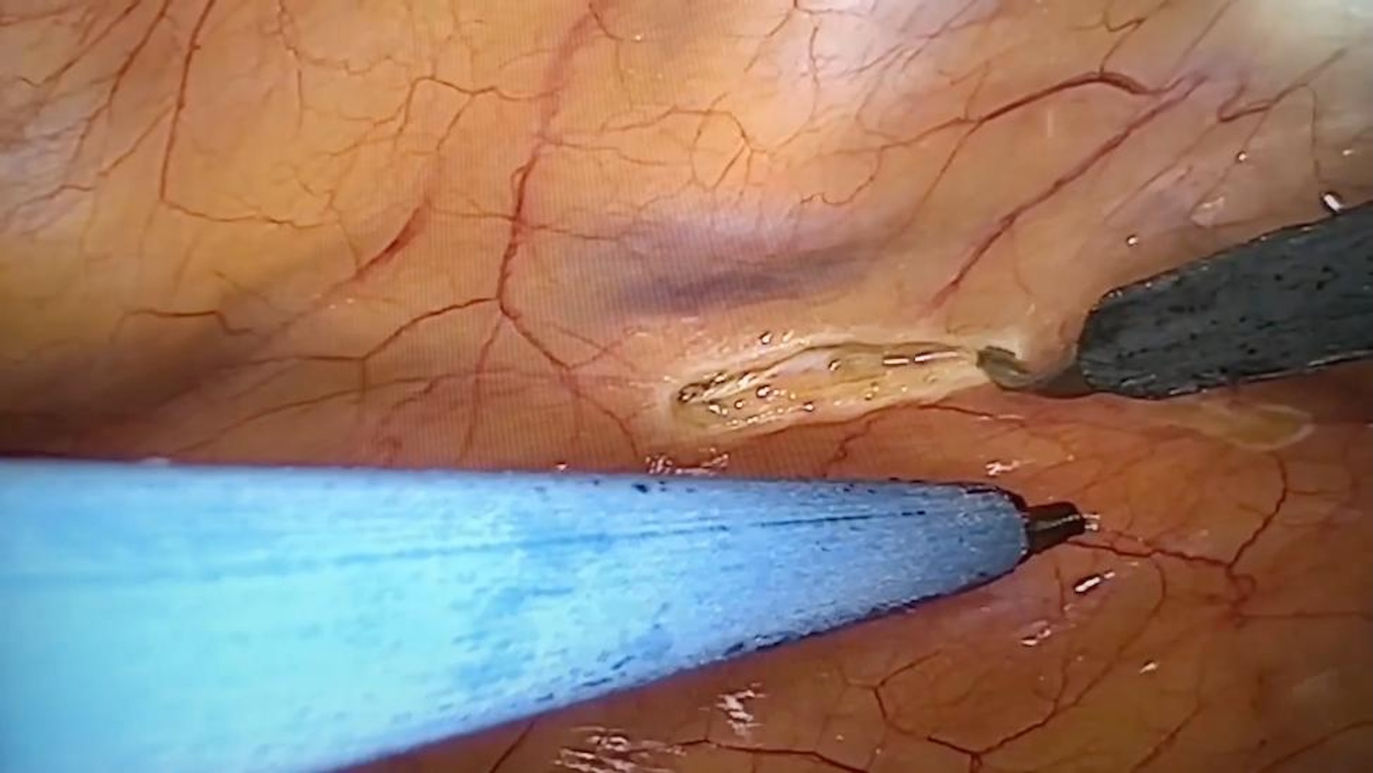
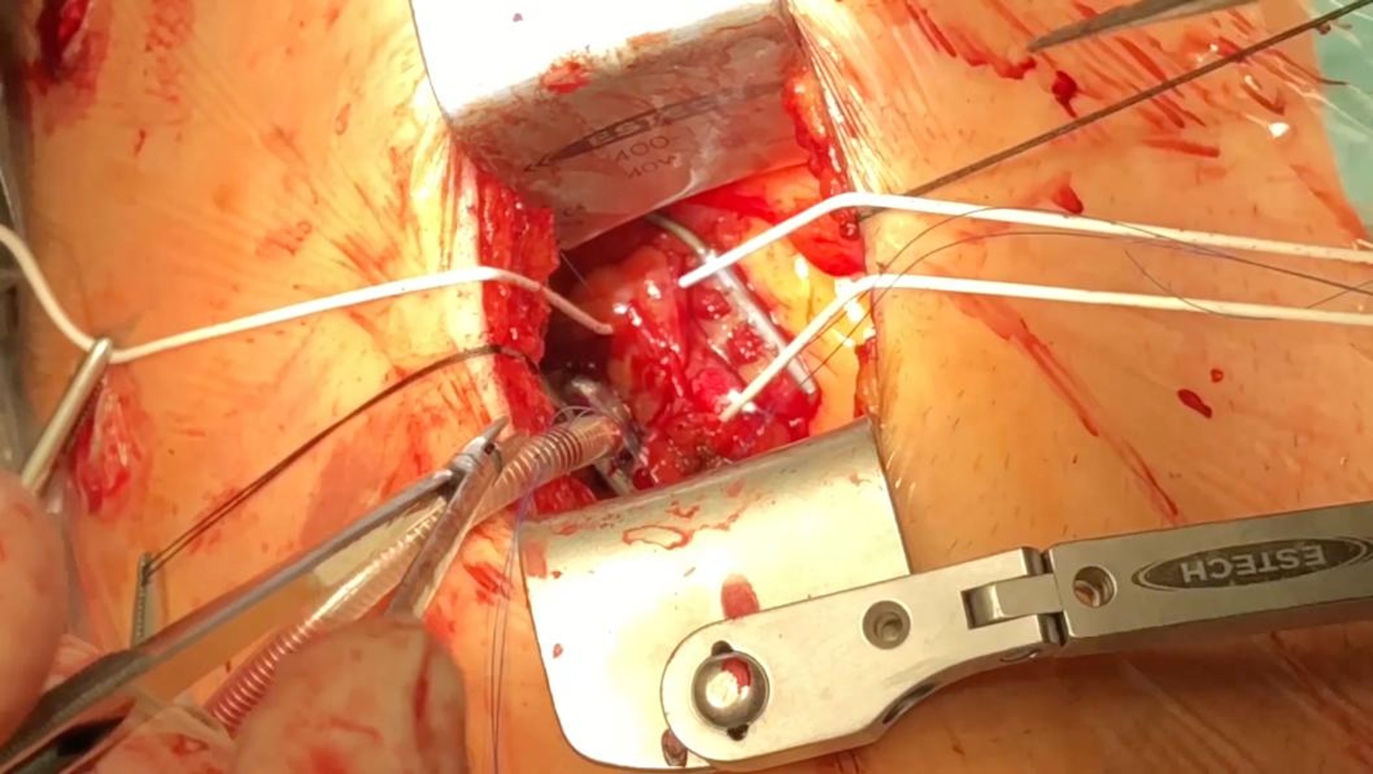
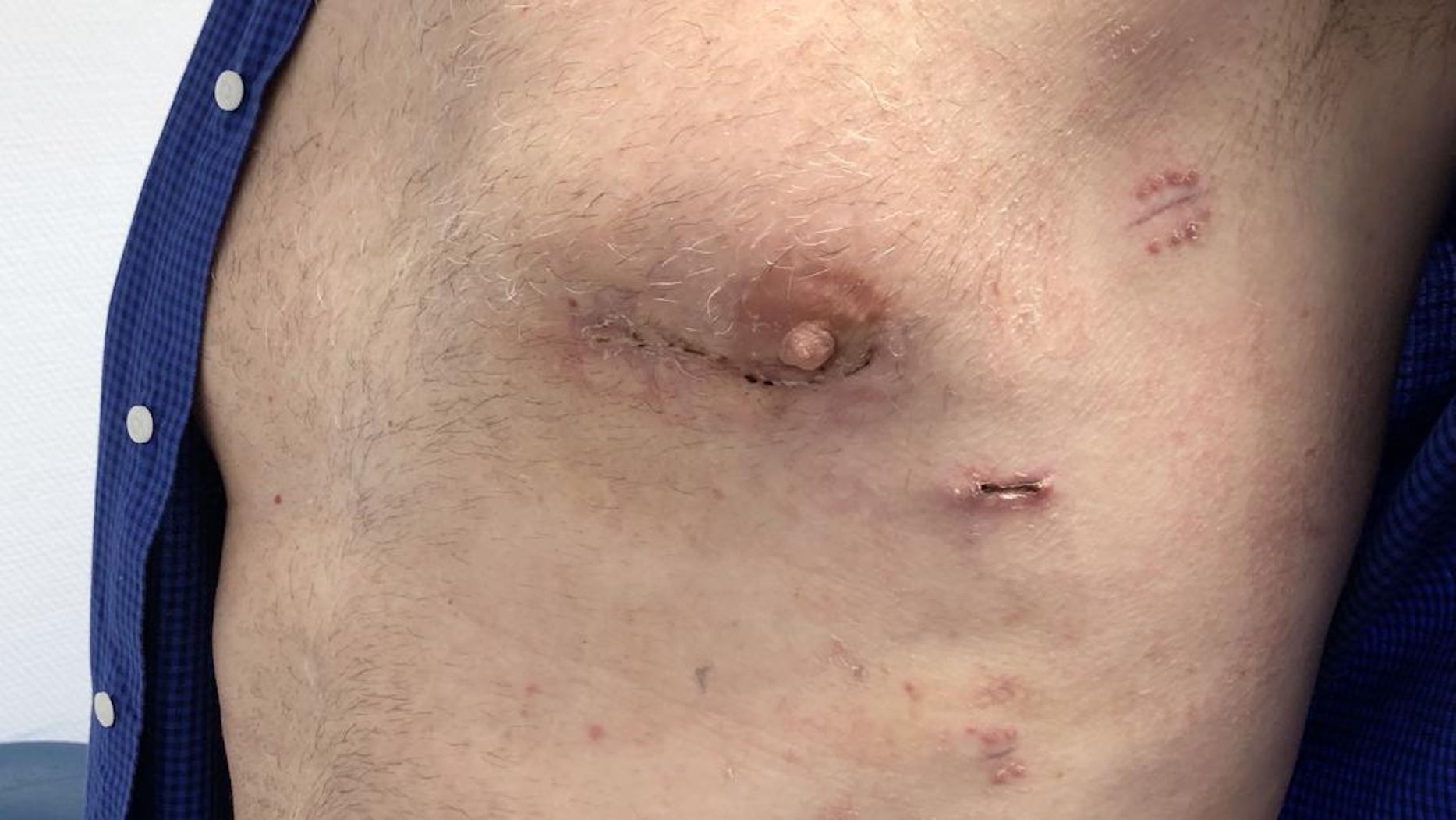
Técnica quirúrgicaPara este procedimiento es necesaria la intubación selectiva con tubo endotraqueal de doble luz que permita colapsar el pulmón izquierdo durante la cirugía. El paciente es colocado en posición de decúbito supino y rotado aproximadamente 30° hacia la derecha con el brazo izquierdo elevado sobre la cabeza (fig. 1). Colocamos 3 puertos con trócares de 11mm (×2) y otro de 5mm. Para la visualización y la disección de la mamaria nos ayudamos de una cámara 3D EinsteinVision® 3.0 (Braun). Como instrumental endoscópico para la disección de la AMI usamos un bisturí eléctrico cuyo terminal es una espátula curva, una pinza fórceps y un aplicador de Hemoclips®. La fuente de energía fue un electrobisturí en modo coagulación a baja potencia. Tras localizar los vasos mamarios se procede a la disección que realizamos de forma pediculada (fig. 2). Se comienza con la sección longitudinal de toda la fascia medial del paquete vascular mamario. Posteriormente se secciona la fascia lateral. Se disecan los vasos mamarios aplicando Hemoclips® endoscópicos en las ramas de mayor tamaño. Una vez realizada la disección del paquete vascular se procede endoscópicamente a abrir el pericardio de forma longitudinal comenzando desde el tracto de salida del ventrículo derecho. Se localiza la arteria descendente anterior. Con la ayuda de una aguja intramuscular se visualiza la zona más adecuada para realizar la toracotomía. Tras la heparinización del paciente con 2mg/kg, la mamaria se secciona en su extremo distal. Se coloca al paciente a 0° y se realiza una minitoracotomía anterior izquierda de 5cm en el 4.° espacio intercostal. Se colocan suturas de pericardio para tracción lateral. La anastomosis se realiza sin circulación extracorpórea con ayuda de un estabilizador de presión Medtronic Nuvo (fig. 3). Se comprueba el flujo coronario con el medidor VeriQ® Medistim. Se coloca un único drenaje pleural izquierdo. Se realiza analgesia BRILMA. Tras la finalización de la cirugía, el paciente es extubado en quirófano y pasa a la unidad de recuperación postoperatoria. La herida resultante es mínima y con buen resultado estético (fig. 4).
En la mañana del primer día postoperatorio (DPO) se traslada al paciente a hemodinámica para la realización de la injertografía de control. En los casos en que la planificación de la revascularización sea híbrida, esa misma mañana se procede a realizar la ICP de las coronarias no ADA y se comienza con doble antiagregación incluyendo la dosis de carga de clopidogrel. Si la evolución es favorable en la tarde del DPO o en la mañana del 2.° DPO se retira el drenaje torácico y se traslada al paciente a planta tras la realización de radiografía de tórax de control. Una vez en planta de hospitalización el paciente puede deambular pues no tiene ninguna restricción de movimientos. En la mayoría de los casos el alta hospitalaria se realiza el 3.° o 4.° DPO. Se programa revisión en consulta externa a las 2 semanas de la intervención para valorar la situación funcional del paciente.
Análisis estadísticoLas variables cuantitativas se expresaron como media±desviación estándar para aquellas que seguían una distribución normal, evaluada mediante el test de Shapiro-Wilk (edad, p=0,16). Las variables que no siguieron una distribución normal (días de estancia hospitalaria, p<0,00001) se describieron mediante mediana y rango intercuartílico. Las variables constantes (permeabilidad de injertos y complicaciones posoperatorias) se expresaron como valores absolutos.
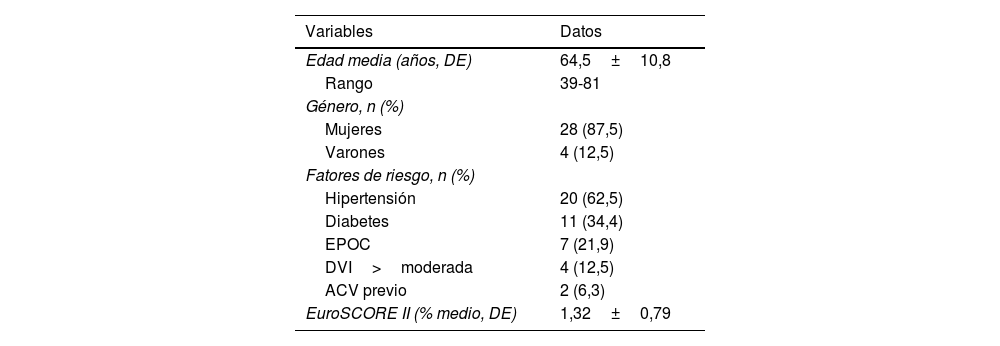
ResultadosPreoperatorioEn la tabla 1 se recogen las principales características preoperatorias de los 32 pacientes intervenidos. La edad media de los pacientes fue de 64,5 años (DE: 10,8 y rango: 39-81). La mayoría de los pacientes eran varones (87,5%). Entre las comorbilidades cabe destacar que 20 pacientes tenían hipertensión arterial (62,5%), 11 pacientes eran diabéticos (34,4%), 7 padecían EPOC (21,9%) y 2 tenían antecedentes de accidente cerebrovascular (6,3%). Cuatro pacientes tenían disfunción ventricular izquierda al menos moderada (12,5%). El EuroSCORE II medio fue del 1,32%.
Datos preoperatorios
| Variables | Datos |
|---|---|
| Edad media (años, DE) | 64,5±10,8 |
| Rango | 39-81 |
| Género, n (%) | |
| Mujeres | 28 (87,5) |
| Varones | 4 (12,5) |
| Fatores de riesgo, n (%) | |
| Hipertensión | 20 (62,5) |
| Diabetes | 11 (34,4) |
| EPOC | 7 (21,9) |
| DVI>moderada | 4 (12,5) |
| ACV previo | 2 (6,3) |
| EuroSCORE II (% medio, DE) | 1,32±0,79 |
Media±DE. Las variables cuantitativas se expresaron como media±desviación estándar para aquellas que seguían una distribución normal, evaluada mediante el test de Shapiro-Wilk (edad, p=0,16).
ACV: accidente cerebrovascular; DVI: disfunción ventricular izquierda; EPOC: enfermedad pulmonar obstructiva crónica.
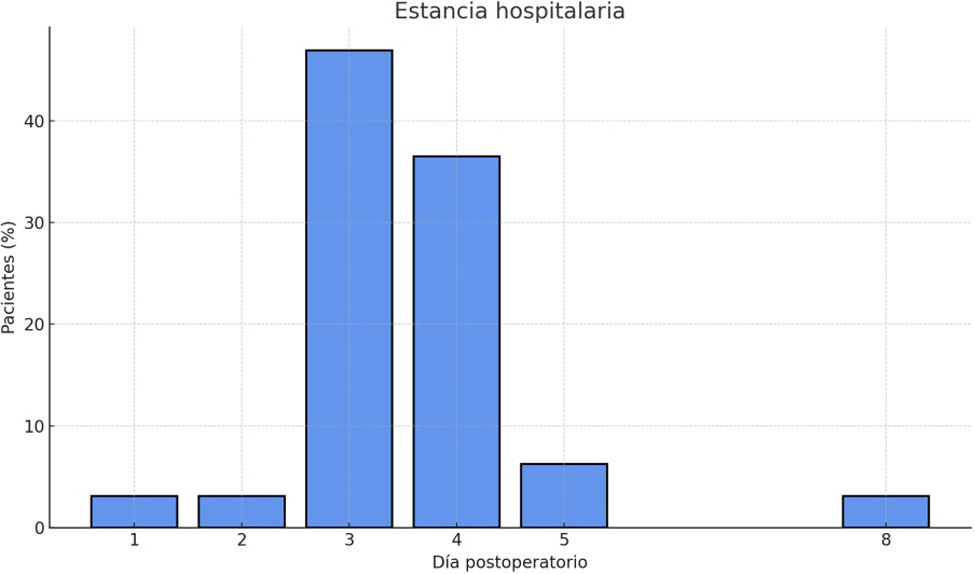
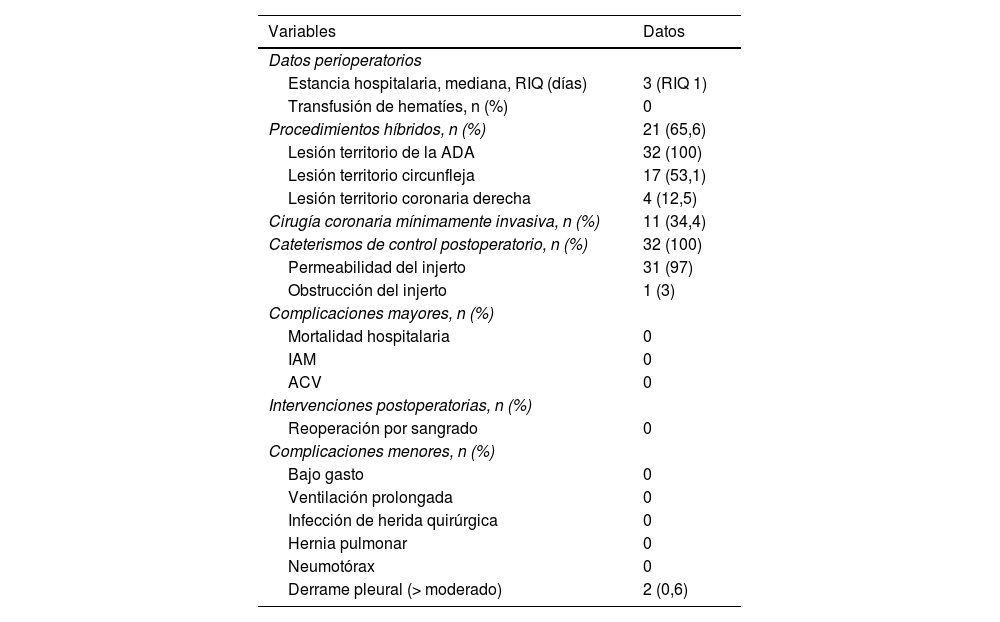
En la tabla 2 se recogen los principales datos perioperatorios. Se realizó CCHMI en 21 pacientes (65,6%), mientras que 11 (34,4%) recibieron cirugía de la AMI a la ADA de forma aislada. En los procedimientos híbridos la arteria coronaria no ADA afectada se encontraba en el territorio de la coronaria circunfleja en 17 pacientes (53,1%) y en el territorio de la coronaria derecha en 4 pacientes (12,5%). Como se puede apreciar en la tabla no se registró ningún caso de mortalidad hospitalaria, infarto agudo de miocardio, accidente cerebrovascular ni reoperación por sangrado. Se realizaron 32 cateterismos de control postoperatorio de los cuales 31 (97%) mostraron permeabilidad del injerto y ausencia de estenosis significativas. Un paciente con AMI permeable presentaba torsión que requirió colocación de stent en el propio injerto. El caso con AMI no permeable requirió implante de stent farmacoliberador en la ADA nativa. En la figura 5 se recogen las estancias hospitalarias de los 32 pacientes. Se aprecia como la gran mayoría de los pacientes (28 pacientes) se fueron de alta en el 3° ó 4° DPO. La mediana de estancia hospitalaria fue de 3 días (RIQ: 1). Tras revisión en consulta al 14.° DPO, la recuperación funcional de la gran mayoría de los pacientes era satisfactoria. El 97% de los pacientes se incorporaron a su trabajo previo o reanudaron sus actividades diarias con una clase funcional NYHA I. El 3% (un caso) mostró una clase funcional NYHA II y alcanzó la recuperación funcional a la tercera semana del postoperatorio.
Datos perioperatorios
| Variables | Datos |
|---|---|
| Datos perioperatorios | |
| Estancia hospitalaria, mediana, RIQ (días) | 3 (RIQ 1) |
| Transfusión de hematíes, n (%) | 0 |
| Procedimientos híbridos, n (%) | 21 (65,6) |
| Lesión territorio de la ADA | 32 (100) |
| Lesión territorio circunfleja | 17 (53,1) |
| Lesión territorio coronaria derecha | 4 (12,5) |
| Cirugía coronaria mínimamente invasiva, n (%) | 11 (34,4) |
| Cateterismos de control postoperatorio, n (%) | 32 (100) |
| Permeabilidad del injerto | 31 (97) |
| Obstrucción del injerto | 1 (3) |
| Complicaciones mayores, n (%) | |
| Mortalidad hospitalaria | 0 |
| IAM | 0 |
| ACV | 0 |
| Intervenciones postoperatorias, n (%) | |
| Reoperación por sangrado | 0 |
| Complicaciones menores, n (%) | |
| Bajo gasto | 0 |
| Ventilación prolongada | 0 |
| Infección de herida quirúrgica | 0 |
| Hernia pulmonar | 0 |
| Neumotórax | 0 |
| Derrame pleural (> moderado) | 2 (0,6) |
Mediana (RIQ). Las variables que no siguieron una distribución normal (días de estancia hospitalaria p<0,00001) se describieron mediante mediana y rango intercuartílico.
Las variables constantes (permeabilidad de injertos y complicaciones postoperatorias) se expresaron como valores absolutos.
ADA: arteria descendente anterior; IAM: infarto agudo de miocardio; RIQ: rango intercuartílico.
La cirugía coronaria convencional (CCC) por esternotomía ha ido experimentado un descenso sostenido a lo largo de los últimos 20 años a pesar de la mejora de los resultados quirúrgicos alcanzando actualmente una mortalidad hospitalaria del 2,7% según los últimos datos recogidos en el registro nacional español3,4. Pese a ello, existe un incremento total de revascularizaciones coronarias que se explica exclusivamente por el auge exponencial de los tratamientos percutáneos. En general, la relación revascularización percutánea/quirúrgica ha ido disminuyendo en todo el mundo. En España esta relación ha fluctuado entre 8:1 y 14:1, mientras que en otros países de la Unión Europea, como por ejemplo Alemania, es de 5:15,6.
Ante esta situación la cirugía cardiovascular debe seguir mejorando sus resultados en CCC haciendo público sus avances. Pero, además, los cirujanos cardíacos debemos buscar nuevos procedimientos como la cirugía coronaria mínimamente invasiva y la cirugía coronaria híbrida con el objetivo de generar la menor agresión quirúrgica posible, una menor estancia hospitalaria, una recuperación funcional más favorable y mejores resultados estéticos que mejoren la satisfacción del paciente, aunque manteniendo la eficacia y la seguridad de la revascularización conseguida tradicionalmente con la CCC.
En la actualidad se define la CCHMI como el tratamiento de revascularización coronaria realizado en 2 procedimientos planificados: un primer proceso quirúrgico de mínimo acceso a corazón latiendo revascularizando la ADA con un injerto de AMI y un segundo proceso percutáneo para revascularizar el resto de lesiones coronarias. La justificación para realizar la CCHMI parte de 2 premisas:
- 1.
La CCHMI ofrece las ventajas de un injerto de la AMI anastomosado a la ADA frente a los stents: permeabilidad del 90% a los 20 años, mayor tiempo libre de angina y eventos adversos mayores, y una mayor supervivencia a largo plazo con respecto a los pacientes multivaso tratados de forma percutánea. Además, un acceso quirúrgico mínimamente invasivo se asocia a un postoperatorio con menor tasa de morbilidad (menos arritmias, menor sangrado, menos reoperaciones y un menor tiempo de intubación) y una reducción de la estancia hospitalaria cuando se compara con la CCC por esternotomía media7–9.
- 2.
Por otro lado, la ICP del resto de lesiones de coronarias no ADA se justifica porque los nuevos stents farmacoliberadores han demostrado una gran mejora en la tasa de oclusión y trombosis, son fácilmente repetibles manteniendo la mínima agresión y ofrecen resultados similares a los injertos de vena safena10,11.
Existen pocos ensayos que tengan potencia estadística como para concluir la elección de una técnica sobre otra. No obstante, los buenos resultados publicados orientan hacia un enfoque híbrido mínimamente invasivo como opción muy a tener en cuenta y sugieren la elaboración de estudios más grandes. En el ensayo POL-MIDES (HYBRID) de Gasior et al. la mortalidad por CCC fue del 2,9% frente al 2% en el grupo CCHMI. La CCHMI obtuvo una mayor puntuación de permeabilidad frente al grupo CCC, 90 y 81%, respectivamente12. En el seguimiento a 5 años se observó que la CCHMI tenía similares resultados de mortalidad que la CCC, en términos de eficacia y seguridad13. La revisión sistemática de Guan et al. compara la cirugía coronaria mínimamente invasiva con visión directa y la cirugía coronaria robótica con la CCHMI, describiendo esta última como no inferior en términos de mortalidad intrahospitalaria, tasas de MACCE, shock, infarto de miocardio perioperatorio, supervivencia a largo plazo, coste y complicaciones quirúrgicas, pero además con una estancia significativamente menor en unidad de cuidados intensivos14. Dixon et al. describen en su revisión sistemática y metaanálisis los resultados de la CCHMI comparables a la CCC en supervivencia a medio plazo y tasas de MACCE, con la ventaja de que los pacientes tienen una estancia más corta en la unidad de cuidados intensivos y menor necesidad de transfusiones sanguíneas15. En el ensayo HREVS de Ganyukov et al., el porcentaje de miocardio isquémico en CCC, CCHMI e intervencionismo percutáneo fue del 6,7, 6,4 y 7,9%, así como tasas de MACCE del 12, 13,4 y 13,2%, respectivamente16. Los datos del seguimiento a 5 años publicados recientemente describen la CCHMI con unos resultados satisfactorios a largo plazo, comparables a los de la CCC, pero superiores a los del intervencionismo percutáneo, con menor tasa de MACCE17.
Ha existido gran debate en la forma y en el abordaje de la disección de la AMI. En nuestro estudio se realizó la disección de la AMI totalmente endoscópica en todos los pacientes. Según un estudio prospectivo que comparaba la disección por visión directa y la endoscópica, esta última generaba menor dolor postoperatorio de forma significativa. La disección por visión directa supone un mayor trauma con una tracción y elevación del hemitórax izquierdo que no se produce en la disección endoscópica. Mediante cuestionarios específicos los pacientes intervenidos con disección endoscópica referían un mejor control del dolor postoperatorio con una menor necesidad de analgesia. Además, la visión directa entraña una disección de la AMI más compleja y en ocasiones incompleta por mayor dificultad en el acceso a la primera porción de la arteria mamaria, con una herida quirúrgica de abordaje más amplia18.
Para la selección de pacientes debe estar involucrado el Heart Team teniendo en cuenta las expectativas y los deseos de un paciente correctamente informado. En un estudio multicéntrico se observó que hasta en un 12,2% de los pacientes que se sometieron a angiografía diagnóstica eran apropiados para un enfoque híbrido19. Existirían 2 grupos de pacientes que podrían beneficiase de la CCHMI. Pacientes jóvenes de bajo riesgo que vayan a someterse a tratamiento percutáneo y prefieran revascularizar la ADA con la AMI que con un stent. Por otro lado, estarían los pacientes de edad avanzada con múltiples comorbilidades y con indicación de cirugía coronaria que se beneficien de evitar una esternotomía. Los requisitos para que un paciente sea candidato a la CCHMI son estabilidad hemodinámica, coronarias de tamaño aceptable, no intramiocárdicas ni calcificadas, un tórax adecuado longilíneo sin adherencias ni traumas previos y con una función pulmonar normal. Como contraindicaciones tendríamos la obesidad mórbida, la cirugía coronaria previa, la disfunción ventricular izquierda muy severa y la falta de tolerancia a la ventilación unipulmonar.
Limitaciones del estudioNuestro estudio es observacional y retrospectivo, lo que lo posiciona como generador de hipótesis. Para confirmar estas hipótesis, sería necesario realizar estudios prospectivos y aleatorizados. Aunque los resultados iniciales son prometedores y la literatura médica respalda la durabilidad del injerto, un seguimiento estructurado aportaría evidencia adicional sobre los beneficios sostenidos de esta técnica.
Por otro lado, nuestra casuística es limitada, reflejando la complejidad técnica del procedimiento y la necesidad de equipos quirúrgicos experimentados. Desde el punto de vista quirúrgico, la curva de aprendizaje se centra en 3 aspectos clave: la colocación del paciente, la creación de accesos para mínima invasión (trócares y minitoracotomía) y la disección endoscópica de la arteria mamaria, siendo este último el mayor desafío técnico para los cirujanos que deseen implementar esta técnica. Si bien la anastomosis del injerto tiene sus particularidades, el procedimiento sigue siendo, esencialmente, una cirugía coronaria sin circulación extracorpórea.
La curva de aprendizaje no se limita a lo quirúrgico, sino que incluye una dimensión organizativa que exige la cooperación estrecha del Heart Team. Cardiólogos, anestesistas, hemodinamistas y cirujanos cardiovasculares deben coordinarse para definir criterios de selección, discutir casos en sesiones médico-quirúrgicas y comunicar las opciones al paciente de forma clara y efectiva. La experiencia del equipo y la protocolización de los procesos son esenciales para el éxito y la gestión de complicaciones.
A pesar de estas limitaciones, la CCHMI se perfila como una técnica segura y eficaz en pacientes seleccionados. Los resultados iniciales alentadores, junto con la baja tasa de complicaciones observada tras superar la curva de aprendizaje inicial, respaldan la necesidad de realizar estudios prospectivos más amplios para consolidar su papel en la práctica clínica.
ConclusiónLa revascularización coronaria híbrida mínimamente invasiva con disección endoscópica de la AMI es una técnica segura y eficaz, con altas tasas de permeabilidad de injertos, muy baja incidencia de complicaciones, reducción significativa de las estancias hospitalarias y rápida recuperación funcional del paciente. Estos resultados sugieren que la CCHMI puede ser una alternativa válida a la ICP y a la CCC en pacientes seleccionados.
Responsabilidades éticasEl trabajo fue aprobado por el Comité Ético del hospital. No se incluyen en el texto datos sensibles ni imágenes que permitan identificar a los pacientes.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.