El consumo de sustancias psicoactivas en la población joven se ha asociado con efectos vasoactivos que pueden provocar enfermedad oclusiva arterial secundaria a vasoespasmo, una condición poco frecuente en este grupo etario. Aunque estos efectos suelen manifestarse principalmente en las arterias coronarias o del sistema nervioso central, también pueden afectar la circulación periférica, como se observa en el caso del paciente. Este reporte describe las características clínicas, los métodos diagnósticos, el tratamiento y el desenlace de un varón de 22años con isquemia aguda tras el consumo de sustancias psicoactivas. Se destaca el uso de análogos de las prostaglandinas como opción terapéutica, enfatizando la limitada evidencia disponible debido al escaso número de casos similares reportados.
The use of psychoactive substances in young populations has been associated with vasoactive effects that can lead to arterial occlusive disease secondary to vasospasm, a rare condition in this age group. Although these effects primarily manifest in the coronary arteries or the central nervous system, they can also affect peripheral circulation, as observed in this patient. This report describes the clinical characteristics, diagnostic methods, treatment, and outcome of a 22-year-old man with acute ischemia following psychoactive substance use. The use of prostaglandin analogs as a therapeutic option is highlighted, emphasizing the limited available evidence due to the small number of similar reported cases.
La isquemia arterial aguda de extremidad (IAAE) se define como la interrupción súbita del flujo sanguíneo hacia un tejido, comprometiendo la viabilidad y la integridad del miembro afectado. Se clasifica como aguda cuando su evolución es inferior a dos semanas1. Es la urgencia vascular más frecuente y afecta predominantemente a los miembros inferiores. Sus etiologías son diversas, siendo la aterosclerosis la principal causa, seguida de fenómenos tromboembólicos1,2. Clínicamente, se manifiesta con claudicación intermitente y/o dolor en reposo, asociado a ausencia de pulsos, alteraciones neurológicas y cambios en la coloración cutánea2.
La IAAE es más común en la población adulta2,3. Un estudio realizado en Estados Unidos evidenció una reducción en la incidencia de esta condición desde 2015, alcanzando 4,16 casos por cada 100.000 habitantes/año en 2020. Esta disminución se ha relacionado con el uso creciente de terapias de revascularización, tanto endovascular como abierta, junto con la anticoagulación, lo que también ha contribuido a una menor tasa de amputaciones intrahospitalarias. Sin embargo, la mortalidad ha permanecido constante, alrededor del 5,59% durante el mismo período3.
El vasoespasmo es una causa poco frecuente de IAAE, sin una incidencia claramente documentada en la literatura. Suelen afectarse con mayor frecuencia las arterias coronarias y cerebrales, mientras que el compromiso de las extremidades es inusual3,4. No obstante, su impacto en la calidad de vida es significativo debido al alto riesgo de amputación4. El tratamiento puede incluir opciones farmacológicas como los análogos de la prostaglandina E1 (PGE1), como nitratos, bloqueadores de canales de calcio y anticoagulantes, así como abordajes quirúrgicos endovasculares o abiertos, dependiendo de la etiología subyacente.
Este reporte describe el manejo exitoso de un paciente con IAAE en miembros inferiores, clasificado como RutherfordIIB, secundaria a vasoespasmo inducido por el consumo de 4-bromo-2,5-dimetoxifeniletilamina (2C-B), también conocida como «tusi»5-7. Dado el limitado número de casos documentados, este informe contribuye a la comprensión de una entidad rara y destaca la importancia de considerar el vasoespasmo como causa potencial de isquemia aguda en pacientes jóvenes con antecedentes de consumo de sustancias psicoactivas. Asimismo, se resalta el éxito del tratamiento endovascular con análogos de las prostaglandinas como una alternativa terapéutica en este contexto.
Presentación de casoSe presenta el caso de un paciente varón de 22años que acudió al servicio de urgencias por un cuadro de siete días de evolución caracterizado por dolor en reposo y parestesias en ambos miembros inferiores, síntomas que se exacerbaron 24horas antes de su ingreso, con progresiva limitación para la deambulación. Al interrogatorio, se identificó como consumidor crónico de múltiples sustancias psicoactivas, incluyendo 2C-B, con consumo continuo de esta en la última semana a la exacerbación del cuadro clínico.
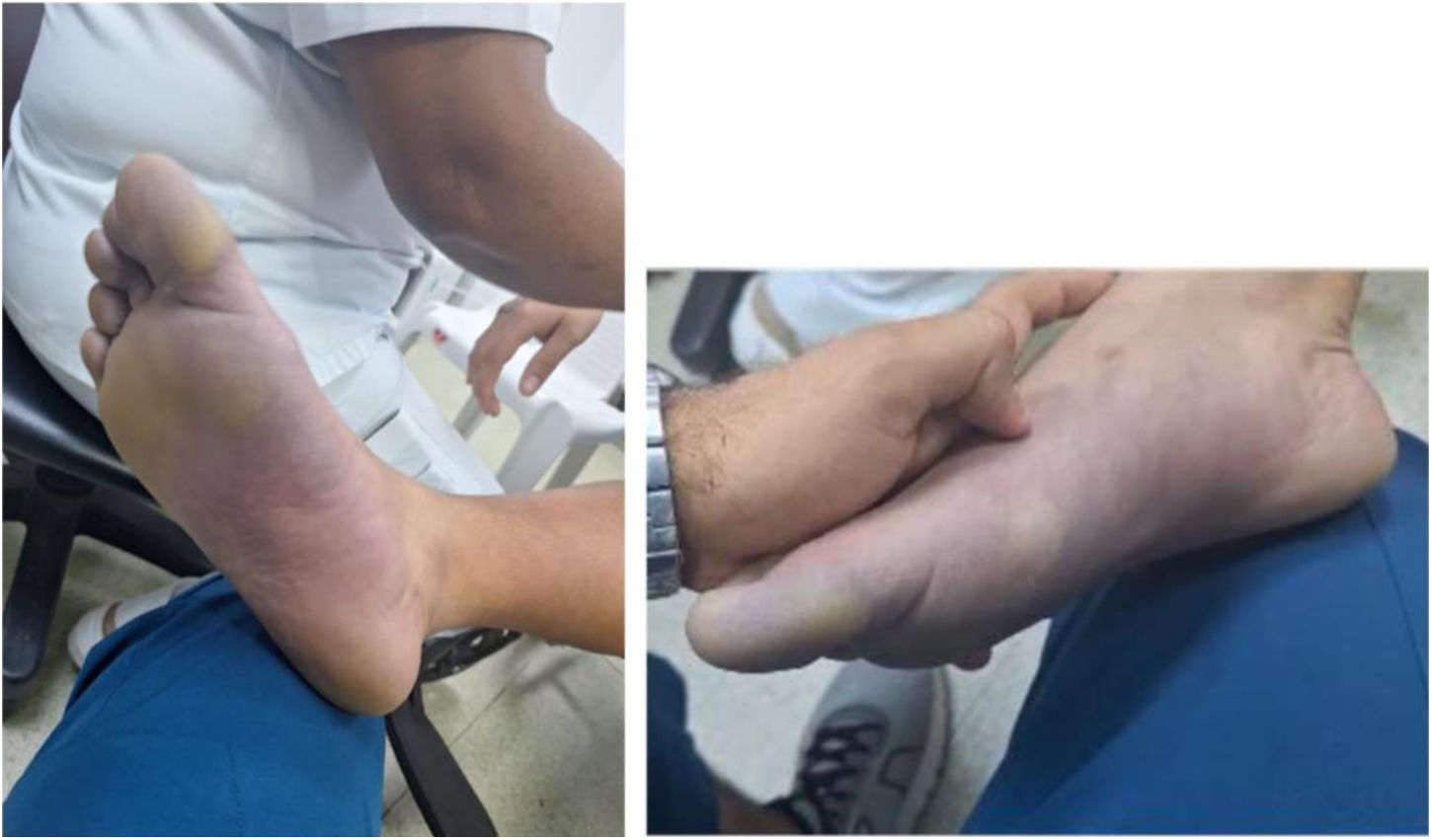
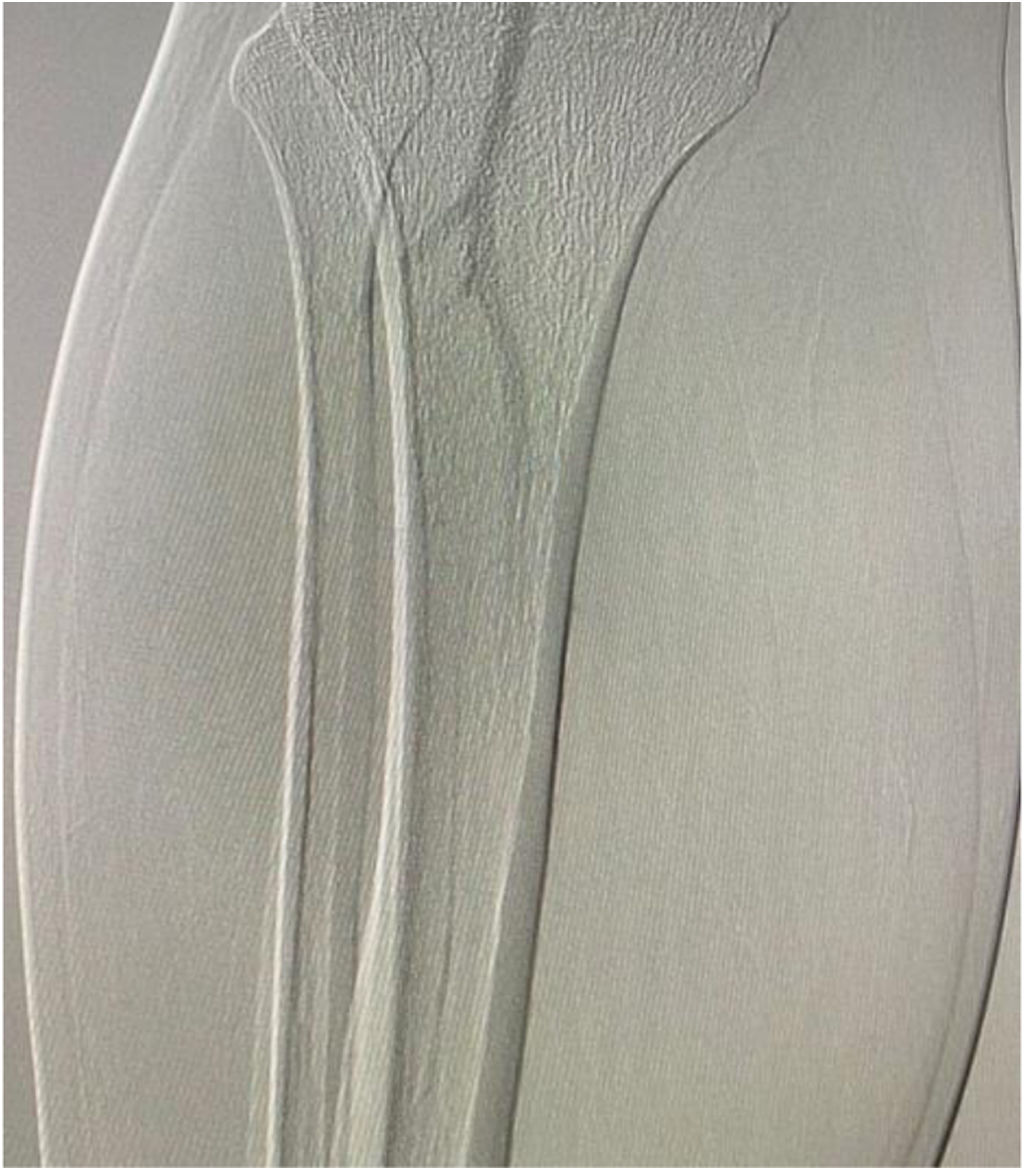
El estudio inicial fue una ecografía doppler arterial de ambos miembros inferiores que mostró ausencia de flujo a nivel infrapatelar bilateral, compatible con vasoespasmo severo u oclusión arterial aguda de vasos distales. Se realizó el examen físico, que mostró frialdad distal, ausencia de pulsos pedios, llenado capilar prolongado (>10segundos), limitación para la extensión y flexión de los artejos, alteración en la sensibilidad plantar y pie caído bilateral (fig. 1). Debido a la sospecha de IAAE, se realizó una arteriografía de miembros inferiores, que confirmó la presencia de vasoespasmo distal en las arterias tibial anterior, tronco tibioperoneo, tibial posterior y peronea, con patrón de pie desierto en ambas extremidades (fig. 2). Cabe resaltar que no se utilizó la tomografía computarizada de vasos como primera opción debido a la ausencia de disponibilidad en el momento.
Durante el procedimiento, se administró nitroglicerina intraarterial (100μg por extremidad), con mejoría parcial del vasoespasmo distal. Posteriormente, el paciente fue trasladado a la unidad de cuidados intensivos para monitoreo estricto, donde continuó tratamiento con anticoagulación a dosis terapéuticas, infusión de nitroglicerina y análogos de la PGE1.
En el seguimiento en la unidad de cuidados intensivos mostró una evolución clínica favorable, por lo que el paciente fue trasladado a hospitalización general, donde recibió tratamiento con PGE1 y anticoagulación durante 21días. Al finalizar este periodo, presentó mejoría clínica significativa, con recuperación de pulsos, resolución del dolor, movilidad adecuada y sin cambios en la coloración cutánea. Se otorgó el egreso hospitalario con manejo ambulatorio con antiagregantes y anticoagulantes orales.
DiscusiónEste reporte describe el manejo exitoso de un paciente con IAAE en miembros inferiores, clasificada como RutherfordIIB, secundaria a un vasoespasmo inducido por el consumo de 2C-B o «tusi». Aunque la isquemia aguda asociada al consumo de sustancias psicoactivas es una entidad descrita en la literatura, en nuestro medio aún no se cuenta con suficiente evidencia que permita establecer un abordaje diagnóstico y terapéutico estandarizado que garantice resultados favorables. La variabilidad en la presentación clínica y la falta de estudios de alta calidad limitan la formulación de guías específicas para el manejo de estos pacientes. Este caso resalta la importancia de una identificación temprana y un tratamiento oportuno para evitar complicaciones irreversibles, además de contribuir al conocimiento sobre el uso de análogos de la PGE1 en esta población.
El uso recreativo de sustancias psicoactivas ha aumentado significativamente en los últimos años, siendo cada vez más común el consumo de diversos estupefacientes, como la cocaína, el éxtasis y los cannabinoides en sus diferentes presentaciones5. Dentro de estas sustancias, destaca el 2C-B, una fenetilamina que se presenta como una mezcla de múltiples compuestos psicoactivos, incluyendo cocaína y ketamina, todas ellas con propiedades vasoactivas6,7. El consumo excesivo de 2C-B puede inducir un vasoespasmo severo, el cual, si progresa, puede culminar en isquemia aguda y daño tisular irreversible6-9. Esta condición se manifiesta con dolor, entumecimiento, frialdad distal y llenado capilar lento, y en casos severos, con alteraciones en la sensibilidad y la funcionalidad de la extremidad7-10.
El objetivo del tratamiento es recobrar la permeabilidad del vaso sanguíneo, para lo cual se cuenta con múltiples opciones terapéuticas, tanto farmacológicas como intervencionistas. Dentro del tratamiento médico, se incluyen anticoagulantes, antagonistas del calcio, nitratos y análogos de la PGE111-14. Este último se caracteriza por su potente acción vasodilatadora y antiagregante plaquetaria, además de reducir los niveles de moléculas de adhesión celular vascular, disminuir la liberación de citocinas inflamatorias y favorecer la liberación de factores de crecimiento tisular12-14. En la literatura, su uso ha sido documentado en el manejo de la enfermedad arterial periférica. Tanto el consenso inter societario para el tratamiento de la enfermedad arterial periférica como la Sociedad Europea de Cirugía Vascular 2020 concluyen que los prostanoides pueden reducir significativamente la incidencia de eventos cardiovasculares mayores, eventos adversos relacionados con la extremidad y la necesidad de amputaciones, aunque se requiere más investigación para establecer una recomendación sólida5,6,12-14.
En una revisión sistemática realizada por Vietto et al.12 en 2018 sobre el uso de análogos de la PGE1 en la isquemia amenazante de miembros inferiores en pacientes no revascularizables con enfermedad arterial periférica, se concluyó que este tratamiento no tiene un impacto significativo en la incidencia de amputación total en comparación con el placebo12. No obstante, los análogos de la PGE1 tienen múltiples efectos cardiopulmonares. En pacientes con hipertensión pulmonar, estos fármacos actúan como vasodilatadores, reduciendo las resistencias vasculares pulmonares y la presión arterial pulmonar, lo que indirectamente mejora el gasto cardíaco y el intercambio gaseoso. Por esta razón, se ha sugerido su utilidad en el síndrome de dificultad respiratoria aguda11,13,14.
Entre las limitaciones de este estudio, es importante señalar que se trata de un reporte de caso único, lo que impide evaluar de manera adecuada los diferentes desenlaces y la eficacia del uso de análogos de la PGE1 en el manejo del vasoespasmo inducido por sustancias psicoactivas en una población más amplia. Por otro lado, en este reporte de caso se destaca la ausencia de determinaciones específicas, como dímeroD, que permitirían descartar una causa trombótica o de hipercoagulabilidad. Asimismo, las imágenes no muestran un perfil típico de vasoespasmo, lo que genera incertidumbre sobre el mecanismo fisiopatológico subyacente y su relación con el consumo de sustancias. Se requieren estudios adicionales para determinar su verdadero impacto y establecer recomendaciones terapéuticas más precisas.
ConclusiónEl vasoespasmo por el consumo de sustancia psicoactivas afecta no solo las arterias del corazón y del cerebro, sino también la de las extremidades. Este caso demuestra que los análogos de las prostaglandinas pueden ser otra opción terapéutica para el manejo de IAAE por vasoespasmo secundario a consumo de sustancias. Sin embargo, debido a la limitada evidencia sobre el manejo de estos casos, especialmente en el uso de análogos de la PGE1 para tratar el vasoespasmo periférico inducido por sustancias, es fundamental continuar investigando para desarrollar guías de tratamiento más claras y optimizar la atención de estos pacientes.
Consideraciones éticasDe acuerdo con las directrices institucionales, no se requirió aprobación ética para este reporte de caso. Se obtuvo el consentimiento informado por escrito del paciente para la publicación del presente caso clínico y de cualquier imagen asociada. Todos los datos relevantes que respaldan los hallazgos se encuentran incluidos en el artículo. Información adicional está disponible a través del autor de correspondencia previa solicitud razonable