La reparación mitral es el tratamiento de elección de la insuficiencia mitral grave degenerativa por prolapso. El objetivo del estudio es analizar los resultados a medio plazo de la cirugía reparadora mitral.
MétodosEstudio prospectivo de pacientes con insuficiencia mitral grave degenerativa, por prolapso de uno o dos segmentos valvulares en los que se realizó cirugía reparadora mitral en nuestro centro (2002–2008). Se practicó valoración clínica y ecocardiográfica precirugía, en la intervención y en el seguimiento.
ResultadosSe intervinieron 100 pacientes (edad media 65±12 años, hombres 66%). El estudio ecocardiográfico prequirúrgico nos permitió una correcta identificación de los segmentos valvulares afectos en el 96,3% de los casos. La mortalidad quirúrgica fue del 0% y la postoperatoria del 4%. Durante el seguimiento (mediana 31 meses [1–93) hubo una tasa de pacientes libres de reintervención del 98% al año y del 96% a los 5 años. La supervivencia actuarial fue del 94% al año y del 92% a los 5 años. Ningún paciente operado en CF I-II requirió reintervención, siendo la mortalidad hospitalaria y durante el seguimiento de cero.
ConclusionesLa reparación valvular mitral se ha mostrado como una técnica segura y eficaz. Un equipo multidisciplinario permite la correcta identificación de pacientes candidatos y la aplicación de las técnicas quirúrgicas adecuadas. A la espera de un mayor seguimiento, los resultados son satisfactorios.
Valve repair is the procedure of choice for severe mitral regurgitation due to leaflet prolapse. The aim of this study is to analyze the mid-term results of mitral valve repair.
MethodsWe performed a prospective study including patients with severe degenerative mitral regurgitation due to leaflet prolapse (one or two segments) who underwent mitral valve repair during the study period (2002–2008) in our hospital. Clinical and echocardiographic evaluation was performed before surgery, intraoperatively and during the follow-up.
ResultsMitral valve repair was performed in 100 patients (mean age 65±12 years-old, 66% males). The accuracy of preoperative echocardio-graphic identification of the prolapsed segments/ scallops was 96.3%. Intraoperative mortality was 0% and hospital mortality 4%. Median follow-up period was 31 months (1–93). Freedom from reoperation at 1 year and 5 years was 98 and 96%. The actuarial survival rate at 1 year and 5 years was 94 and 92%. No patient operated on in NYHA class I-II required a reoperation, being both inhospital and follow-up mortality zero in that group of patients.
ConclusionsMitral valve repair proved to be a safe and effective technique. A multidisciplinary team allows a correct patient’s selection and the application of the right surgical technique. Awaiting for longer follow-up results are satisfactory.
La insuficiencia mitral (IM) degenerativa por prolapso de velos es una enfermedad frecuente y la primera causa de indicación quirúrgica de la IM en nuestro medio1. La IM degenerativa engloba un espectro de enfermedad valvular en el que se objetivan cambios infiltrativos o displásicos en la morfología tisular que causan elongación o rotura de cuerdas tendinosas, produciendo prolapso valvular y grados variables de dilatación del anillo mitral2,3.
La reparación mitral está aceptada como el tratamiento de elección de la IM grave con prolapso por degeneración fibroelástica o mixoide3,4. El objetivo de la reparación mitral es mantener la correcta movilidad de los velos, remodelar el anillo y conseguir una buena coaptación entre los velos anterior y posterior. Varios estudios han demostrado la superioridad de la reparación valvular mitral respecto al recambio valvular tanto en la mortalidad hospitalaria como en la mortalidad tardía, observándose además una menor tasa de reintervenciones, de endocarditis y de eventos tromboembólicos con la reparación valvular5–7. El índice de reparabilidad, resultado y durabilidad de la reparación mitral depende de la experiencia del centro en el que se realice, donde tienen que converger una correcta valoración clínica del paciente, un exhaustivo estudio ecocardiográfico de la válvula y un equipo quirúrgico dedicado a dicha enfermedad8–10. Los estudios ecocardiografía transtorácica (ETT) y ecocardiograma transesofágico (ETE), independientemente del análisis funcional valvular, proporcionan al cirujano información completamente necesaria para la reconstrucción mitral ya que describen el tipo y localización de las lesiones a tratar.
A pesar de las ventajas de la reparación mitral sobre el recambio, en muchos casos la elección es la sustitución valvular. Así, en EE.UU. se realiza reparación mitral en el 44,3% de los pacientes intervenidos quirúrgicamente por IM11, y en Europa se describen resultados similares (46,5%)12.
El objetivo de nuestro estudio fue analizar los resultados a medio plazo de la cirugía reparadora de la válvula mitral en pacientes con IM grave degenerativa por prolapso de uno o dos segmentos valvulares según la clasificación de Carpentier13.
MétodosSelección de pacientes y estudio ecocardiográficoEstudio prospectivo de pacientes con IM degenerativa secundaria a prolapso/eversión de uno o dos segmentos de la válvula a los que se realizó cirugía reparadora mitral en nuestro centro desde enero de 2002 a diciembre de 2008. De cada paciente se recogieron las variables clínicas previas a la cirugía y se realizó un estudio mediante ETT bidimensional. El estudio ecocardiográfico se practicó en todos los pacientes con un equipo Phillips Sonos 5500, Sonos 7500 e IE33. Se realizaron medidas de las cámaras cardíacas y valoración de la gravedad de la IM de acuerdo con las recomendaciones14,15. En todos los casos se efectuó estudio morfológico y funcional de la válvula mitral definiendo los segmentos valvulares causantes del prolapso, complementando el estudio de la válvula mitral con la práctica de un ETE16. Todos los estudios fueron revisados por el cardiólogo especialista en ecocardiografía y el cirujano cardíaco para valorar conjuntamente las posibilidades de reparación.
Técnica quirúrgica y estudio ecocardiográfico transesofágico intraoperatorioTodos los procedimientos se realizaron por esternotomía media, canulación aórtica y bicava, hipotermia moderada (30–34 °C) y cardioplejía sanguínea intermitente. La exposición valvular se realizó por atriotomía izquierda o transeptal dependiendo de la anatomía cardíaca y de la actuación o no sobre la válvula tricúspide.
Para la reparación se utilizaron las técnicas clásicas de Carpentier17, y en el periodo final de nuestra experiencia, la implantación de neocuerdas de politetrafluoroetileno. Así, los cirujanos del grupo han evolucionado de acuerdo con las tendencias que progresivamente se están implantando en la reparación mitral. Según éstas, se hace especial hincapié en la menor disrupción de la válvula mitral. Esto se consigue con la cada vez menor resección del velo posterior redundante pasando de una amplia resección cuadrangular a una menor triangular para terminar preservando todo el velo y sustentándolo con cuerdas de PTFE Gore-Tex CV-5 (WL Gore & Associates Inc, Flagstaff, Arizona 86004 USA). La reparación se completó con anuloplastia con anillo flexible abierto o semirrígido cerrado. No tenemos una indicación específica para la utilización de uno u otro anillo. La elección dependió los primeros años de la disponibilidad al trabajar en un centro público, y los últimos de las preferencias de los cirujanos.
El criterio para actuar sobre la válvula tricúspide dependió del grado de insuficiencia valvular, de la magnitud de la hipertensión pulmonar y del diámetro anular. La utilización o no de anillos para la reparación dependió fundamentalmente del diámetro anular y de la hipertensión pulmonar. La tendencia durante el estudio ha sido hacia la actuación cada vez más agresiva sobre la insuficiencia tricuspídea y a la utilización cada vez mayor de anillos. Los anillos utilizados han sido SJM Tailor anuloplasty Ring y Carpentier Edwards MC3. Todas las intervenciones fueron realizadas por dos cirujanos.
En todos los pacientes se realizó un ETE tras finalizar la circulación extracorpórea para comprobar la correcta funcionalidad valvular6. En el ETE se valoró la función biventricular, la morfología valvular y el plano de coaptación. El grado de IM fue clasificado según el área de regurgitación mitral: IM grado 0: ausencia de IM; grado I: menos de 2cm2; grado 2: 2–4cm2; grado 3: más de 4cm2. Se consideró como buen resultado de la cirugía la ausencia de IM o la presencia de IM grado I. Una IM de grado igual o superior a II en el ETE intraoperatorio fue motivo de recambio valvular o de corrección de la reparación.
SeguimientoLos pacientes fueron seguidos de forma protocolizada en las consultas de nuestro centro a los 6 meses poscirugía, al año y, posteriormente, anualmente. En cada visita se realizó una evaluación clínica, con especial énfasis en la clase funcional (CF), tratamiento médico, ritmo cardíaco e incidencias clínicas. Asimismo, en cada control se realizó un ETT para valoración de la IM posquirúrgica, evolución de las dimensiones de las cavidades cardíacas, función ventricular y de la presión pulmonar.
Análisis estadísticoLos datos descriptivos para variables cualitativas se muestran en porcentaje, mientras que las variables continuas se expresan en media y desviación estándar o mediana con el rango. Las variables discretas se han comparado con prueba de χ2. Las variables cuantitativas se han evaluado con t de Student. La comparación de las variables cuantitativas pre y posreparación se realizó con la prueba de t de Student para datos apareados. El análisis de la supervivencia se ha realizado por el método de Kaplan-Meier. Las comparaciones entre las diferentes curvas de supervivencia se han realizado con log rank. Los datos fueron analizados con el Statistical Package for Social Sciences (SPSS), versión 15.0 para Windows XP.
ResultadosDurante el periodo de estudio (2002–2008) 127 pacientes fueron intervenidos por IM degenerativa. En 18 de ellos, el estudio ecocardiográfico precirugía mostraba afectación de más de dos segmentos. En los 109 restantes, se demostró afectación de uno o dos segmentos y fueron el objeto del estudio. De éstos, se realizó reparación sobre válvula mitral según técnicas de Carpentier en 100 pacientes (tasa de reparación global del 91,7%). En los nueve pacientes restantes se realizó sustitución valvular mitral. En cuatro casos el cirujano no realizó la reparación por considerar el caso de elevada complejidad, en otros cuatro casos durante la cirugía se objetivó que los segmentos afectados eran más de dos y se optó por recambio valvular, y en un paciente el resultado de la reparación observado en la ETE intraoperatoria no fue óptimo y se decidió recambio valvular.
En el estudio ecocardiográfico prequirúrgico, 86 de los 109 pacientes (79%) inicialmente candidatos a reparación presentaban afectación del velo posterior, 15 pacientes (14%) afectación del velo anterior, y los 8 pacientes restantes (7%) afectación de ambos velos. La tasa de reparación fue del 95,3% en velo posterior, 73,3% velo anterior y 87,5% en ambos velos.
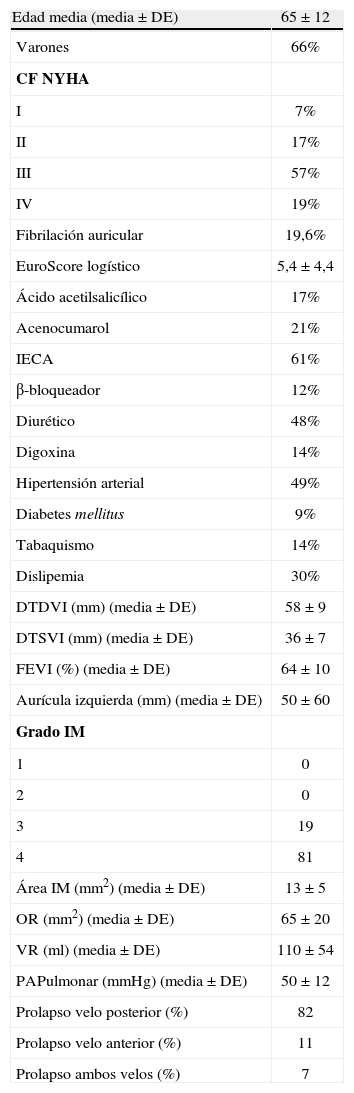
La edad media de los pacientes finalmente sometidos a reparación valvular (n=100) fue de 65±12 años, y el 66% (n=66) fueron varones. Antes de la cirugía el 76% de los pacientes presentaba CF III-IV de la New York Heart Association (NYHA). La tabla I muestra las características clínicas y ecocardiográficas basales.
Características clínicas y ecocardiográficas de los pacientes (n=100)
| Edad media (media ± DE) | 65±12 |
| Varones | 66% |
| CF NYHA | |
| I | 7% |
| II | 17% |
| III | 57% |
| IV | 19% |
| Fibrilación auricular | 19,6% |
| EuroScore logístico | 5,4±4,4 |
| Ácido acetilsalicílico | 17% |
| Acenocumarol | 21% |
| IECA | 61% |
| β-bloqueador | 12% |
| Diurético | 48% |
| Digoxina | 14% |
| Hipertensión arterial | 49% |
| Diabetes mellitus | 9% |
| Tabaquismo | 14% |
| Dislipemia | 30% |
| DTDVI (mm) (media ± DE) | 58±9 |
| DTSVI (mm) (media ± DE) | 36±7 |
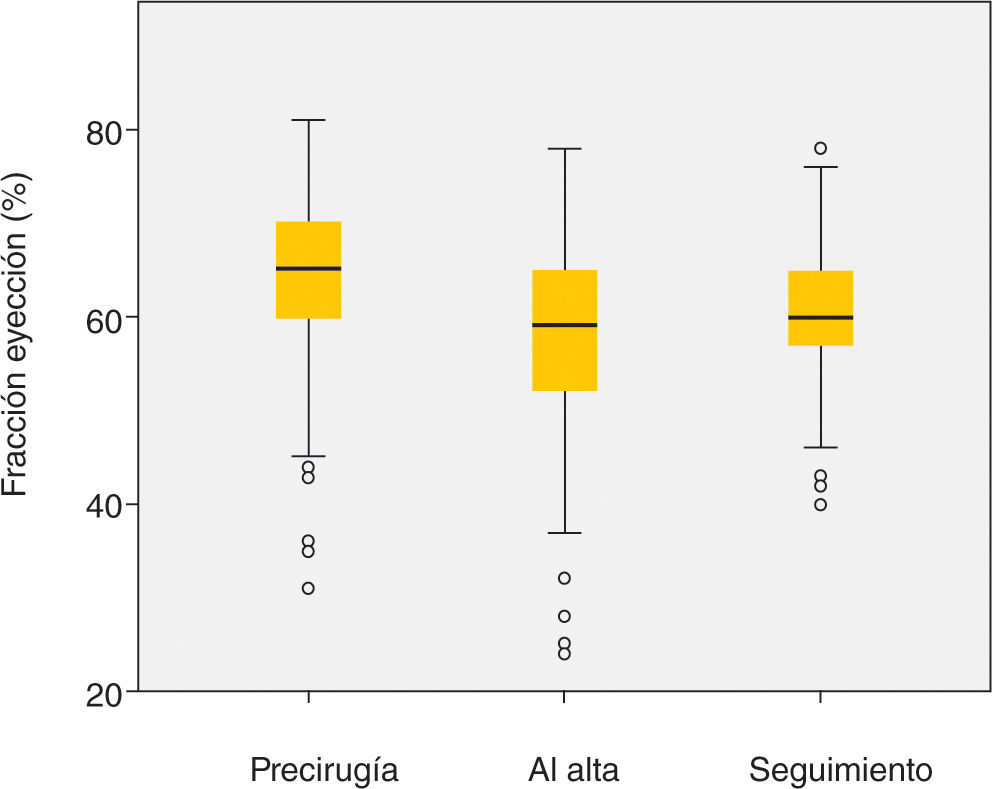
| FEVI (%) (media ± DE) | 64±10 |
| Aurícula izquierda (mm) (media ± DE) | 50±60 |
| Grado IM | |
| 1 | 0 |
| 2 | 0 |
| 3 | 19 |
| 4 | 81 |
| Área IM (mm2) (media ± DE) | 13±5 |
| OR (mm2) (media ± DE) | 65±20 |
| VR (ml) (media ± DE) | 110±54 |
| PAPulmonar (mmHg) (media ± DE) | 50±12 |
| Prolapso velo posterior (%) | 82 |
| Prolapso velo anterior (%) | 11 |
| Prolapso ambos velos (%) | 7 |
CF NYHA: clase funcional según la New York Heart Association; DTDVI: diámetro telediastólico ventrículo izquierdo; DTSVI: diámetro telesistólico ventrículo izquierdo; FEVI: fracción de eyección del ventrículo izquierdo; IM: insuficiencia mitral; OR: orificio regurgitante; VR: volumen regurgitante; PAPulmonar: presión arterial pulmonar sistólica; IECA: inhibidores de la enzima convertidora de la angiotensina.
El tipo de reparación valvular mitral realizado con más frecuencia fue la resección cuadrangular o triangular del velo posterior (n=79; 79%). En cuatro pacientes (4%) se realizó transposición de cuerdas, y en ocho (8%) implante de neocuerdas. Ambas técnicas (transposición de cuerdas + utilización de neocuerdas) se utilizaron en tres pacientes (3%). En 6 pacientes (6%) la técnica empleada fue resección cuadrangular o triangular más implante de neocuerdas. En todos se completó la reparación con una anuloplastia mitral (en el 73% con anillo flexible abierto y en el 27% anillo semirrígido cerrado). En posición mitral se implantaron dos tipos de anillos: SJM Tailor anuloplasty Ring (St. Jude Medical, Inc. Minnesota, USA) y Carpentier Edwards Physio (Edwards Lifesciences LLC, Irvine, CA, USA). La mediana del tamaño del anillo fue de 33mm para el anillo Tailor y 31mm para el anillo Physio. En 24 pacientes (24%) se realizó anuloplastia tricuspídea.
En 24 pacientes (24%) la reparación valvular se asoció a otro procedimiento quirúrgico: revascularización coronaria (n=18; 18%), recambio valvular aórtico (n=4; 4%), reparación de válvula aórtica (n=1; 1%) y cierre de comunicación interauricular tipo ostium secundum (n=1; 1%). La etiología de la IM de los 18 pacientes sometidos a revascularización coronaria era degenerativa por prolapso y no IM de origen isquémica.
Se realizó ETE intraoperatoria en el 100% de los pacientes. Como se ha comentado previamente, en un paciente se observó resultado no óptimo de la reparación, por lo que se procedió a recambio valvular mitral. De los 100 pacientes a los que se realizó la reparación, la ETE posterior a la reparación objetivó ausencia de IM en 68 pacientes (68%) y grado I en 31 (31%). En un paciente (1%) se observó una IM grado II, central con área de regurgitación de 2,4cm2. El ETE intraoperatorio mostró un correcto plano de coaptación sin prolapso residual. Ante estos hallazgos y la complejidad del caso se decidió aceptar el resultado de la reparación. El ETT previo al alta y en el último seguimiento de dicho paciente muestra una IM grado I. En un paciente se observó IM por movimiento sistólico del velo anterior que resolvió con aporte de líquidos y reducción de aporte de inotrópicos. En ningún caso hubo estenosis significativa (gradiente medio transvalvular mitral 2,6±0,9mmHg).
El tiempo medio de circulación extracorpórea fue de 109±35min y el de clampaje aórtico de 86±29 min. La estancia hospitalaria media fue de 11±14 días. Las complicaciones postoperatorias fueron: 4% reoperación por sangrado, 1% infarto preoperatorio, 1% insuficiencia renal aguda que requirió hemofiltración, 1% insuficiencia respiratoria que precisó de traqueostomía, 1% mediastinitis. Ningún paciente presentó accidente vascular cerebral como complicación postoperatoria.
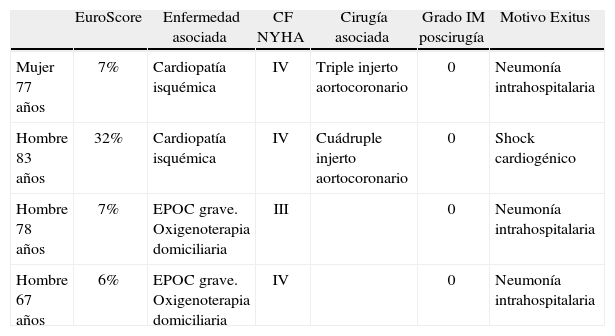
El EuroScore logístico18 (mortalidad esperada según estratificación preoperatoria del riesgo quirúrgico) promedio fue del 5,4±4,4%. No hubo mortalidad intraoperatoria, y la mortalidad hospitalaria fue del 4% (cuatro pacientes). La Tabla II muestra las características de los pacientes fallecidos en la fase hospitalaria. No hubo ningún caso de mortalidad hospitalaria entre los pacientes intervenidos en CF I-II.
Descripción de los pacientes fallecidos intrahospitalariamente tras reparación valvular mitral
| EuroScore | Enfermedad asociada | CF NYHA | Cirugía asociada | Grado IM poscirugía | Motivo Exitus | |
| Mujer 77 años | 7% | Cardiopatía isquémica | IV | Triple injerto aortocoronario | 0 | Neumonía intrahospitalaria |
| Hombre 83 años | 32% | Cardiopatía isquémica | IV | Cuádruple injerto aortocoronario | 0 | Shock cardiogénico |
| Hombre 78 años | 7% | EPOC grave. Oxigenoterapia domiciliaria | III | 0 | Neumonía intrahospitalaria | |
| Hombre 67 años | 6% | EPOC grave. Oxigenoterapia domiciliaria | IV | 0 | Neumonía intrahospitalaria |
CF NYHA: clase funcional de la New York Heart Association; EPOC: enfermedad pulmonar obstructiva crónica.
Se realizó un seguimiento en el 100% de los pacientes (mediana de seguimiento de 31 meses [1–93]). Durante el seguimiento fallecieron cinco pacientes, tres por enfermedad extracardíaca (un paciente falleció por plurienfermedad en contexto de demencia senil, otro en el postoperatorio de una fractura de fémur, y el tercero de neumonía extrahospitalaria). Dos pacientes fallecieron por enfermedad cardíaca, aunque únicamente en un caso había clara relación con la cirugía. Así, un paciente presentó una muerte súbita en el contexto de consumo de cocaína, y la otra paciente se reintervino por derrame pericárdico recidivante con un postoperatorio complicado y falleció por sepsis. En el último control el grado de IM había sido 0 o I en los cinco pacientes fallecidos.
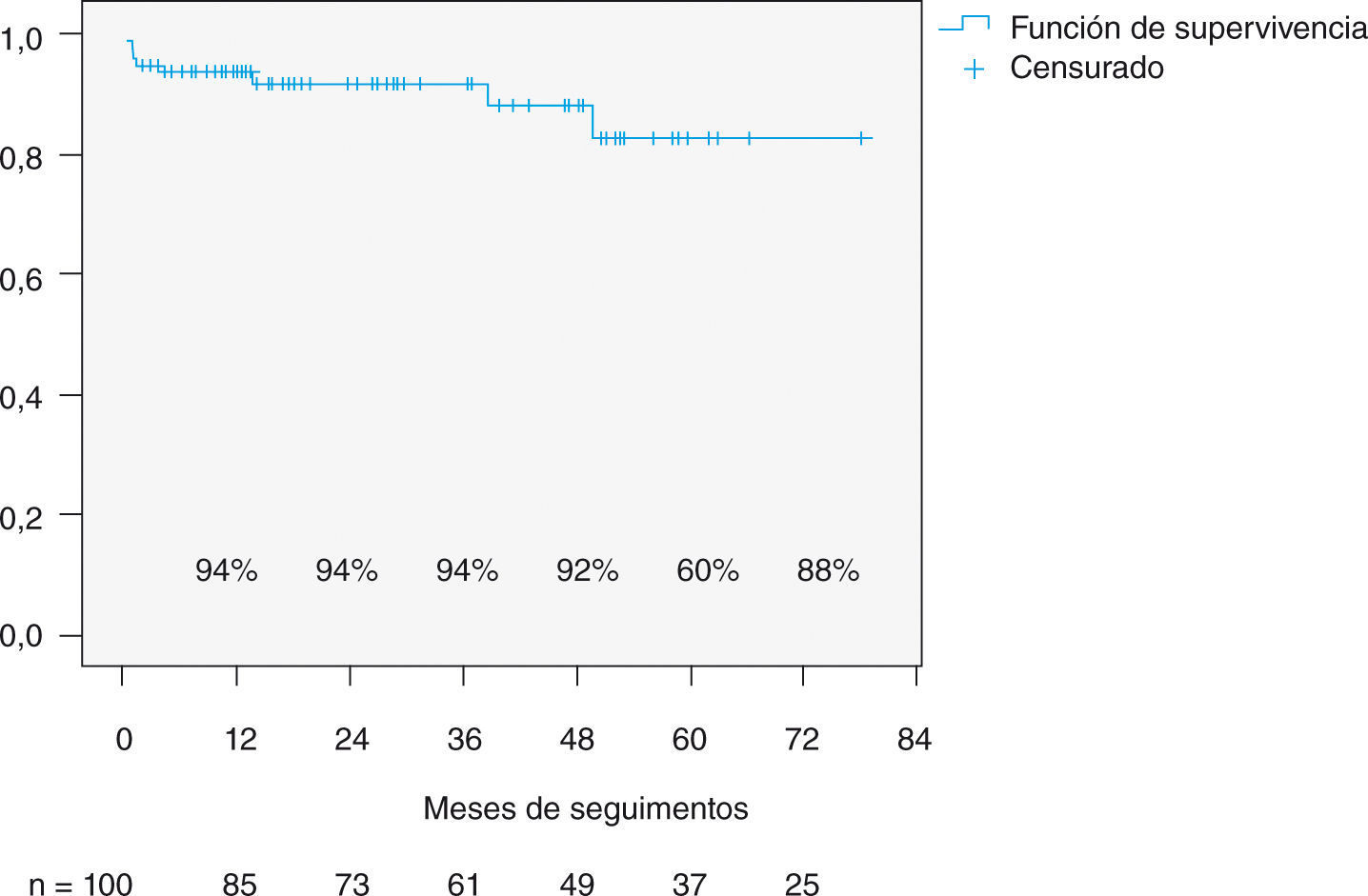
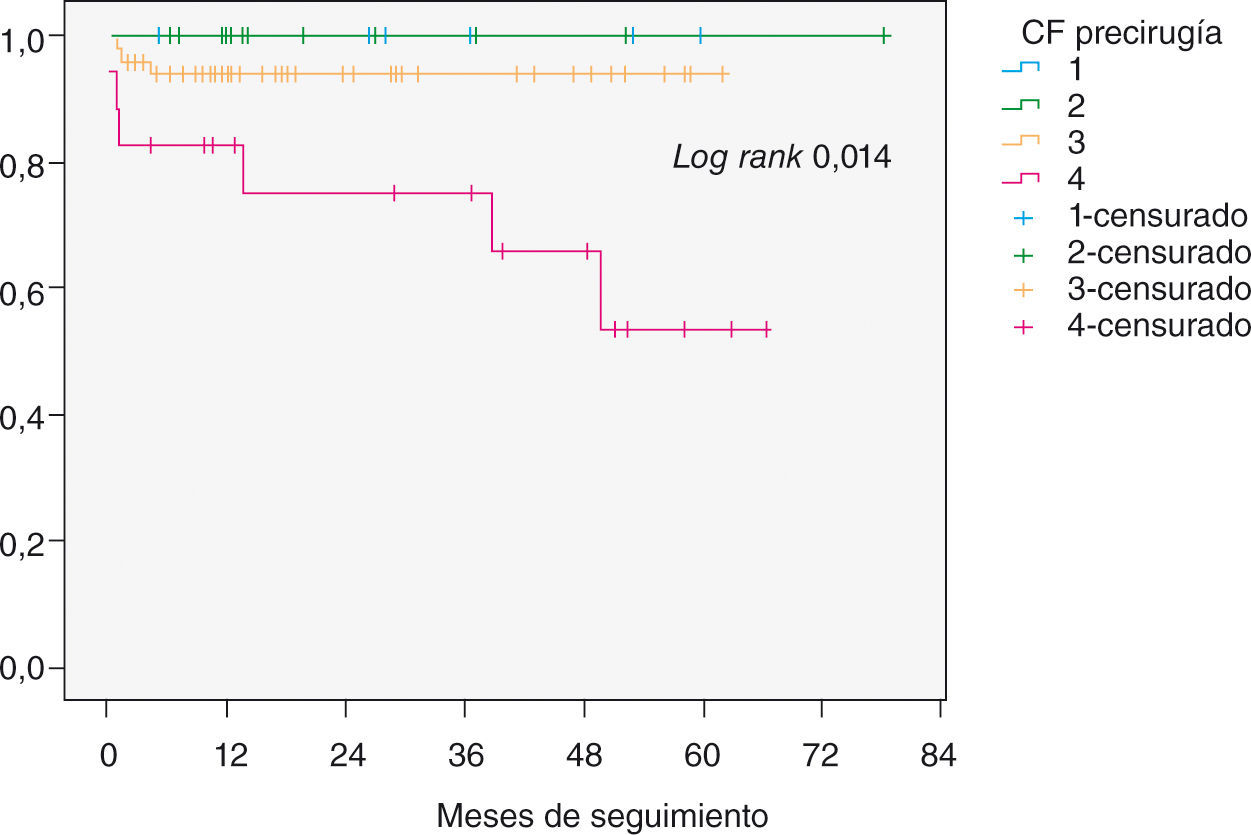
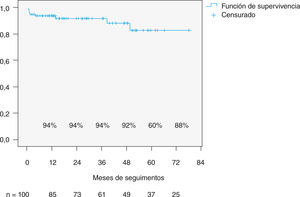
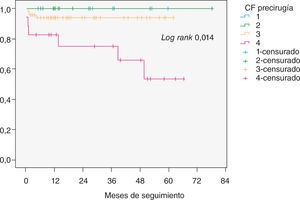
El análisis de la supervivencia (Fig. 1) muestra una tasa de supervivencia del global de pacientes del 94% al año y del 92% a los 5 años. Las curvas de supervivencia analizadas en función del grado de CF precirugía muestran diferencias significativas a favor de los pacientes operados en fases menos sintomáticas de la enfermedad (Fig. 2). Ningún paciente intervenido en CF I o II falleció durante el seguimiento.
Curvas de supervivencia de Kaplan-Meier. Se analiza la supervivencia en función del grado de CF precirugía. Las curvas muestran diferencias significativas a favor de los pacientes intervenidos en fases menos sintomáticas. En la línea de abscisas muestra el tiempo de seguimiento y la línea de coordenadas la tasa de supervivencia.
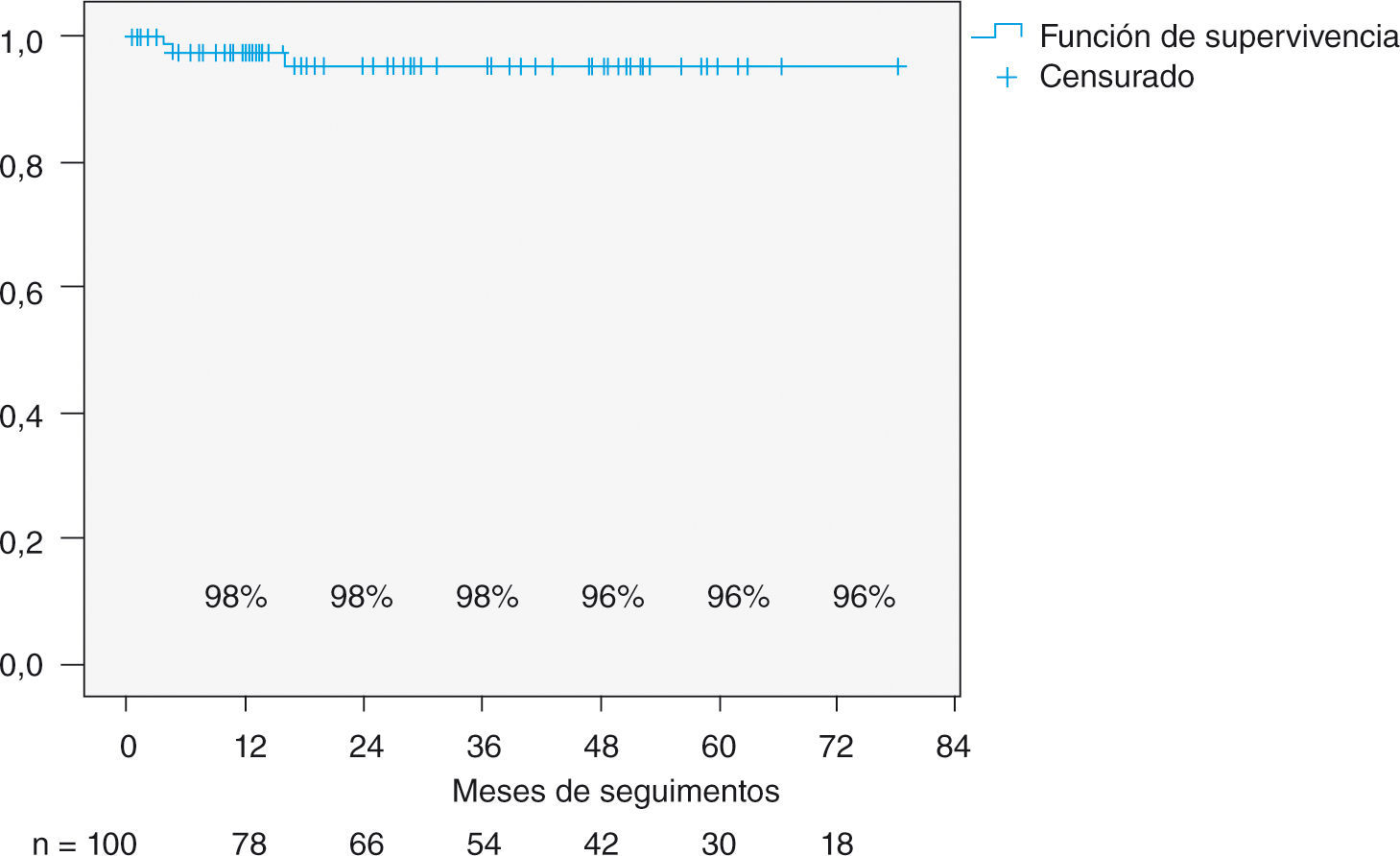
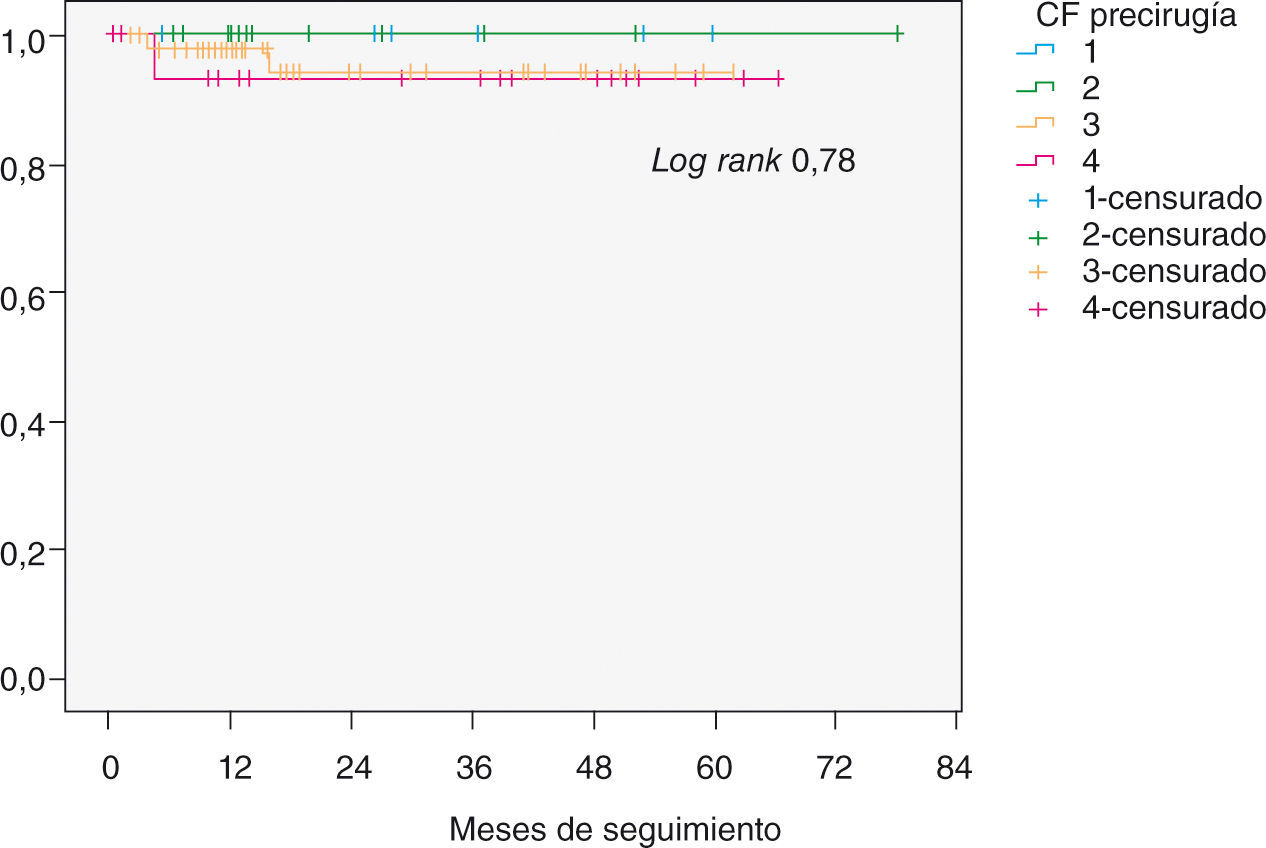
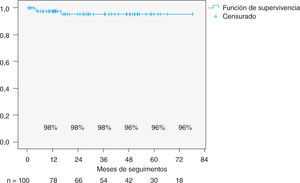
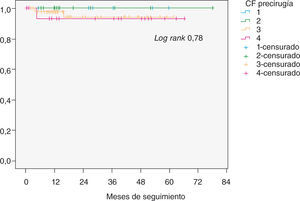
Durante el seguimiento requirieron reintervención tres pacientes, dos por recidiva sintomática de la IM y una paciente por hemólisis de causa no filiada. Esta paciente no presentaba IM posterior a la reparación, el gradiente medio transmitral era de 3mmHg y el área de 2,6cm2. Dicha paciente falleció en el postoperatorio de la segunda cirugía. A los tres pacientes se les realizó sustitución valvular mitral. La tasa libre de reintervención global fue del 98% al año y del 96% a los 5 años (Fig. 3). Destaca que en los pacientes intervenidos en CF I o II la tasa libre de reintervención es del 100% a lo largo de todo el seguimiento (Fig. 4).
Curvas de Kaplan-Meier. Se analiza la tasa de pacientes libre de reintervención en función del grado de CF precirugía. En la línea de abscisas muestra el tiempo de seguimiento y en la línea de coordenadas la tasa de pacientes libres de reintervención. Ningún paciente intervenido en CF I o II ha sido reintervenido durante el seguimiento.
Ningún paciente presentó complicación hemorrágica, tromboembólica ni infecciosa valvular durante el seguimiento. Dos pacientes han reingresado por clínica de insuficiencia cardíaca. En ambos pacientes se mostró recidiva de la IM de grado grave, y fueron los dos pacientes reintervenidos.
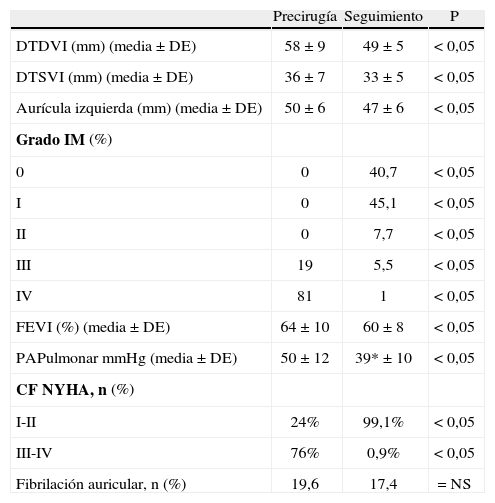
La mayoría de los parámetros clínicos y ecocardiográficos analizados en el último seguimiento mostraron una mejoría relevante con respecto a los valores preoperatorios, excepto en el caso de la fibrilación auricular, en la que no hubo cambios sustanciales (Tabla III).
Comparación de los datos ecocardiográficos antes de la reparación y en el último seguimiento
| Precirugía | Seguimiento | P | |
| DTDVI (mm) (media ± DE) | 58±9 | 49±5 | < 0,05 |
| DTSVI (mm) (media ± DE) | 36±7 | 33±5 | < 0,05 |
| Aurícula izquierda (mm) (media ± DE) | 50±6 | 47±6 | < 0,05 |
| Grado IM (%) | |||
| 0 | 0 | 40,7 | < 0,05 |
| I | 0 | 45,1 | < 0,05 |
| II | 0 | 7,7 | < 0,05 |
| III | 19 | 5,5 | < 0,05 |
| IV | 81 | 1 | < 0,05 |
| FEVI (%) (media ± DE) | 64±10 | 60±8 | < 0,05 |
| PAPulmonar mmHg (media ± DE) | 50±12 | 39*±10 | < 0,05 |
| CF NYHA, n (%) | |||
| I-II | 24% | 99,1% | < 0,05 |
| III-IV | 76% | 0,9% | < 0,05 |
| Fibrilación auricular, n (%) | 19,6 | 17,4 | = NS |
DTDVI: diámetro telediastólico ventrículo izquierdo; DTSVI: diámetro telesistólico ventrículo izquierdo; FEVI: fracción de eyección del ventrículo izquierdo; IM: insuficiencia mitral; PAPulmonar: presión arterial pulmonar sistólica; CF NYHA: clase funcional según la New York Heart Association; NS: no significativo.
Los datos de nuestro estudio muestran que la reparación valvular mitral es una técnica segura y eficaz en pacientes con IM degenerativa con prolapso de uno o dos segmentos. La mortalidad hospitalaria de la serie ha sido inferior a la esperada según EuroScore logístico, y el beneficio, tanto clínico como en los parámetros ecocardiográficos analizados, se mantiene a medio plazo, siendo escaso el número de pacientes que requirió reintervención.
La serie que presentamos es homogénea en cuanto a la etiología de la IM y, posiblemente, reflejo de la realidad clínica de la IM y de la reparación mitral en nuestro medio. En España, a pesar de que hay centros con experiencia en reparación de la válvula mitral19, de forma global la cirugía reparadora se sitúa lejos del objetivo deseable. Debemos destacar que todos los pacientes de nuestra serie han sido estudiados y valorados de forma sistemática previamente a la cirugía por parte del cardiólogo especialista en ecocardiografía junto con el cirujano cardíaco. El estudio preoperatorio exhaustivo de los pacientes es un punto básico para la obtención de resultados satisfactorios en reparación valvular mitral7–9. En nuestro grupo el estudio preoperatorio de la válvula mitral se realizó con ETT y ETE, observándose una correlación del 96,4% entre la descripción ecocardiográfica de los segmentos valvulares afectados y los hallazgos quirúrgicos. Resultados similares se describen en el estudio de Omran, et al., donde muestran una correcta identificación de los segmentos entre el 90–97% de los casos20. No obstante, diversos grupos han demostrado mejorar la exactitud en el diagnóstico con el uso de ETE tridimensional21, y posiblemente su incorporación incrementará la tasa de reparaciones.
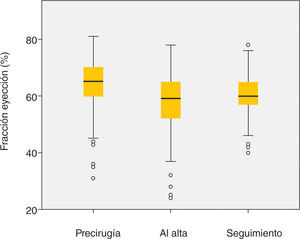
Una de las ventajas demostradas de la reparación mitral sobre el recambio valvular es el mantener mejor función ventricular poscirugía en los pacientes sometidos a reparación, debido probablemente a la preservación del aparato subvalvular5. Estos resultados beneficiosos se observan en nuestra serie, donde la función ventricular se mantiene conservada durante el seguimiento (Fig. 5). Esta ventaja de la cirugía reparadora comporta una mejor capacidad funcional postoperatoria y una menor tasa de insuficiencia cardíaca22. En nuestro grupo de pacientes, la mejoría clínica es clara y significativa, manteniéndose el 99,1% de los pacientes en CF I-II en el último control.
El seguimiento, a pesar de ser a medio plazo, se realizó de forma sistemática mediante revisión clínica y ecocardiográfica en el 100% de los pacientes. La supervivencia de la serie a medio plazo es buena, con una tasa de supervivencia del 94% al año y del 92% a los 5 años. Asimismo, la mortalidad de causa cardiológica es aún más baja, únicamente dos pacientes han fallecido por causa cardiológica en el seguimiento, y de éstos sólo en un caso guardaba relación con la cirugía.
Series con seguimiento a largo plazo han demostrado que la tasa de reintervención no es más frecuente tras la reparación mitral que tras el recambio valvular7. En nuestra serie, a la espera de seguimiento más largo, la tasa de reintervención es baja, con un 98% de pacientes libres de reintervención al año y del 96% a los 5 años.
Diferentes estudios muestran mejores resultados de la reparación mitral en mortalidad y tasa de reintervenciones cuando la cirugía se realiza en fases más precoces de la enfermedad23,24. Como consecuencia, existe actualmente la tendencia a realizar reparación valvular sobre IM degenerativa en pacientes poco sintomáticos25. Así, en las guías de la Sociedad Europea de Cardiología de 20074, se recomienda cirugía en pacientes con IM grave asintomáticos y con signos de disfunción ventricular, fibrilación auricular o hipertensión pulmonar. Las guías de la American College of Cardiology/American Heart Association3 son más agresivas, y recomiendan la reparación valvular mitral en pacientes con IM grave asintomáticos, únicamente con el requisito de realizar dicha cirugía en un centro con experiencia. Esta tendencia a plantear la cirugía reparadora de la válvula mitral en la IM grave degenerativa en pacientes asintomáticos no se refleja en nuestra serie, ya que los pacientes se intervienen fundamentalmente en CF avanzada (76% en CF III-IV). No obstante, los resultados en los pacientes de nuestra serie operados en fases menos sintomáticas son excelentes. En el grupo de pacientes intervenidos en CF I o II no hemos observado ningún caso de mortalidad hospitalaria ni durante el seguimiento, y la tasa de reintervención fue del 0%.
ConclusionesLa reparación valvular mitral en nuestro medio es una técnica segura y eficaz en pacientes con IM degenerativa con prolapso de uno o dos segmentos, mostrando resultados clínicos y ecocardiográficos satisfactorios a medio plazo. Un equipo multidisciplinario permite la identificación de pacientes candidatos a reparación, realizar un exhaustivo estudio ecocardiográfico prequirúrgico y aplicar las técnicas quirúrgicas de reparación mitral adecuadas. El ETT y ETE permiten una correcta identificación de los segmentos afectos. No hemos observado ningún caso de mortalidad hospitalaria ni durante el seguimiento, ni tampoco ningún caso de reintervención en los pacientes operados en CF NYHA I-II. Los resultados de mortalidad y tasa de reoperación obtenidos son satisfactorios, y nos orientan sobre cómo actuar en el futuro en pacientes menos sintomáticos. Cabrá esperar un seguimiento mayor y más prolongado para confirmar dichos resultados.