El principal valor de las técnicas de imagen aplicadas a la cardiología del deporte es la capacidad de valorar de una forma no invasiva la normalidad del corazón del deportista. Dicho de otro modo, permiten identificar individuos con alteraciones morfofuncionales que puedan condicionar la actividad deportiva, incluso contraindicarla, como se expondrá más adelante.
Un importante reto del cardiólogo en la valoración del deportista es la identificación del denominado «corazón de atleta». Este término acoge varios cambios morfológicos que suceden en el corazón humano tras un entrenamiento físico intenso y regular, debido a sus efectos hemodinámicos sobre todas las cámaras cardíacas y la aorta. Se requiere, por tanto, conocer el amplio espectro de los cambios adaptativos normales del corazón sano para diferenciarlos de los hallazgos patológicos con riesgo potencial para la vida del deportista1.
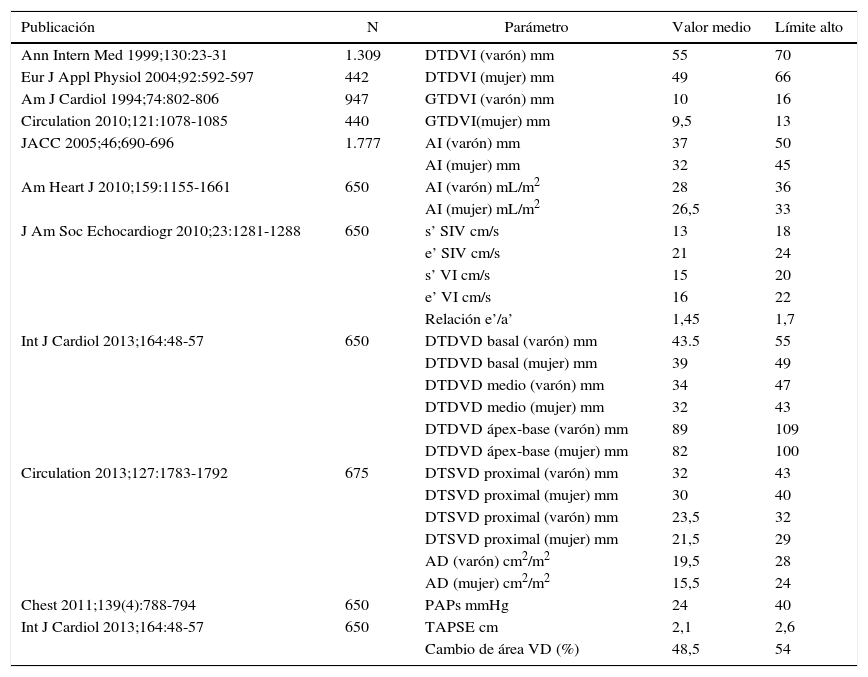
Estudio morfológico y funcionalPapel en el estudio del ventrículo izquierdoEcocardiografíaLos cambios característicos en el «corazón de atleta» son principalmente la presencia de hipertrofia en el ventrículo izquierdo (HVI) y el aumento de las dimensiones de las cámaras cardíacas. Los parámetros morfológicos y funcionales en atletas, determinados por ecocardiografía, se muestran en la tabla 1.
Parámetros ecocardiográficos morfológicos y funcionales en el deportistas que combinan resistencia y fuerza
| Publicación | N | Parámetro | Valor medio | Límite alto |
|---|---|---|---|---|
| Ann Intern Med 1999;130:23-31 | 1.309 | DTDVI (varón) mm | 55 | 70 |
| Eur J Appl Physiol 2004;92:592-597 | 442 | DTDVI (mujer) mm | 49 | 66 |
| Am J Cardiol 1994;74:802-806 | 947 | GTDVI (varón) mm | 10 | 16 |
| Circulation 2010;121:1078-1085 | 440 | GTDVI(mujer) mm | 9,5 | 13 |
| JACC 2005;46;690-696 | 1.777 | AI (varón) mm | 37 | 50 |
| AI (mujer) mm | 32 | 45 | ||
| Am Heart J 2010;159:1155-1661 | 650 | AI (varón) mL/m2 | 28 | 36 |
| AI (mujer) mL/m2 | 26,5 | 33 | ||
| J Am Soc Echocardiogr 2010;23:1281-1288 | 650 | s’ SIV cm/s | 13 | 18 |
| e’ SIV cm/s | 21 | 24 | ||
| s’ VI cm/s | 15 | 20 | ||
| e’ VI cm/s | 16 | 22 | ||
| Relación e’/a’ | 1,45 | 1,7 | ||
| Int J Cardiol 2013;164:48-57 | 650 | DTDVD basal (varón) mm | 43.5 | 55 |
| DTDVD basal (mujer) mm | 39 | 49 | ||
| DTDVD medio (varón) mm | 34 | 47 | ||
| DTDVD medio (mujer) mm | 32 | 43 | ||
| DTDVD ápex-base (varón) mm | 89 | 109 | ||
| DTDVD ápex-base (mujer) mm | 82 | 100 | ||
| Circulation 2013;127:1783-1792 | 675 | DTSVD proximal (varón) mm | 32 | 43 |
| DTSVD proximal (mujer) mm | 30 | 40 | ||
| DTSVD proximal (varón) mm | 23,5 | 32 | ||
| DTSVD proximal (mujer) mm | 21,5 | 29 | ||
| AD (varón) cm2/m2 | 19,5 | 28 | ||
| AD (mujer) cm2/m2 | 15,5 | 24 | ||
| Chest 2011;139(4):788-794 | 650 | PAPs mmHg | 24 | 40 |
| Int J Cardiol 2013;164:48-57 | 650 | TAPSE cm | 2,1 | 2,6 |
| Cambio de área VD (%) | 48,5 | 54 |
a’: velocidad de la onda a’ por doppler tisular; AD: aurícula derecha; AI: aurícula izquierda; e’: velocidad de la onda e’ por doppler tisular; DTDV: diámetro telediastólico del ventrículo derecho; DTDVI: volumen telediastólico del ventrículo izquierdo; DTSVD: diámetro del tracto de salida del ventrículo derecho; GTDVI: grosor de la pared del ventrículo izquierdo en telediástole; PAPs: presión sistólica de la arteria pulmonar; V: ventrículo derecho; VI: ventrículo izquierdo.
La HVI es un fenómeno adaptativo al ejercicio y, en función de que la actividad sea más isotónica o isométrica, la hipertrofia será más excéntrica o concéntrica, respectivamente, como diferente respuesta del gasto cardíaco y de las resistencias periféricas a las diferentes sobrecargas de presión o de volumen, si bien generalmente se combinan ambos tipos de actividad, en mayor o menor proporción.
Aunque la mayor parte de los deportistas presentan dimensiones cardíacas normales, se han identificado dimensiones diastólicas del ventrículo izquierdo (VI) >60mm en el 15% de los atletas altamente entrenados (por encima de valores normales hasta en un 40%), y que pueden acompañarse de un aumento del grosor absoluto de la pared que exceden la normalidad (desde 13 a 15mm)2. Esta adaptación cardíaca es típicamente reversible con el cese de la actividad física. La función sistólica del VI (FVI) es normal en el «corazón de atleta» y, aunque en ocasiones pueda encontrarse en valores bajos de la normalidad en reposo, la reserva contráctil muestra el normal comportamiento de la FVI.
Cuando la expresión fenotípica es clara, la identificación ecocardiográfica de entidades como la miocardiopatía hipertrófica (MCH) o la miocardiopatía dilatada (MCD) es sencilla, pero en algunos deportistas puede no ser fácil; son de interés algunos puntos clave:
- -
En la MCH la hipertrofia es generalmente asimétrica, la cavidad ventricular suele estar reducida y el grosor parietal relativo suele estar alterado, a diferencia de lo que sucede en el deportista.
- -
La disposición y morfología de los músculos papilares pueden estar alteradas en la MCH, incluso con aparición de movimiento sistólico anterior de la válvula mitral.
- -
La FVI está preservada o en valores bajos de la normalidad en el «corazón de atleta», frente al estado hiperdinámico en MCH, y aumenta en el ejercicio frente a la MCD. Puede ser de interés la valoración ecocardiográfica en esfuerzo en algunos casos.
- -
El patrón normal ecocardiográfico del doppler tisular y strain no se ven patológicamente alterados en el deportista.
- -
Los hallazgos ecocardiográficos del «corazón de atleta» desaparecen típicamente con el cese de la actividad física en el tiempo.
Tanto el volumen como la masa del VI, así como la contractilidad segmentaria, pueden ser valorados por la resonancia magnética cardíaca (RMC) en secuencias de estado estacionario de precisión libre (más conocidas por sus siglas en inglés SSFP: steady-state free precession). El punto fuerte de esta técnica es la excelente reproducibilidad interindividual para valorar la contractilidad global y segmentaria tanto de visu como mediante cuantificación volumétrica y técnicas de deformación miocárdica. Sin embargo, donde realmente encontramos un aspecto irremplazable de la RMC es en el estudio de los patrones de realce tardío (RT). Tras la inyección de gadolinio iv y tras un tiempo de espera de unos 10 min, se obtiene una secuencia en la que se suprime la señal del miocardio (se ve negro) y se realza la señal del contraste (se ve blanco). Diferenciaremos los patrones de RT en:
- -
Isquémico: subendocárdico o transmural, con localización que coincide con el territorio coronario.
- -
No isquémico: un grupo tan heterogéneo con patrones indicativos de enfermedades potencialmente letales como MCH (patrón parcheado intramiocárdico, normalmente en zonas de mayor hipertrofia) o miocarditis (focos de fibrosis intramiocárdicos o subepicárdicos).
Actualmente se está extendiendo el uso de T1 mapping, que nos permite el estudio de fibrosis intramiocárdica, a veces imperceptible con RT. Se pueden identificar casos de HVI dudosos mediante otras técnicas.
En definitiva, la RMC es superior a la ecocardiografía en la diferenciación del «corazón de atleta» de otros cambios funcionales y estructurales patológicos como la MCH. Se propone el ratio de grosor miocárdico en diástole (mm)/volumen (mL/m2), que es normal por debajo de 0,15 en la HVI fisiológica del atleta (tabla 2). Si bien este parámetro puede ser útil, el punto diferenciador de la RMC es el patrón de RT, que ofrece una información diagnóstica adicional a la puramente morfológica de la ecocardiografía en escenarios como la MCH y la MCD idiopática. Así mismo, debemos tener en cuenta que la ausencia de RT no descarta ninguna de las enfermedades previamente comentadas3.
Características diferenciales con base en técnicas de imagen entre miocardiopatías (MCA/MCH) y cambios fisiológicos en el corazón asociados al deporte
| Característica | MCA | Corazón de atleta |
|---|---|---|
| Dilatación de ventrículo derecho | +++ | ++ |
| Asociación de ventrículo izquierdo dilatado | - | ++ |
| Afectación de TSVD | ++ | + |
| Disfunción sistólica del ventrículo derecho | ++ | - |
| Característica | MCH | Corazón de atleta |
|---|---|---|
| DTDVI, mm | < 45 | > 45 |
| Hipertrofia asimétrica | + | - |
| Disfunción diastólica | + | - |
| Realce tardío | + | - |
| Normalización con descondicionamiento deportivo | - | + |
DTDVI: diámetro telediastólico de ventrículo izquierdo; MCA: miocardiopatía arritmogénica; MCH: miocardiopatía hipertrófica; TSVD: tracto de salida del ventrículo derecho.
El remodelado de la aurícula izquierda es una importante adaptación fisiológica presente en atletas altamente entrenados, sobre todo en aquellos que combinan deportes estáticos y dinámicos (p. ej. triatlón), y está justificado por la dilatación ventricular y la sobrecarga de volumen. Considerando dilatación un diámetro anteroposterior > 40mm, está presente en más del 20% de los deportistas (>45mm en el 2%) y tiene un comportamiento benigno, sin asociarse a la aparición de fibrilación auricular. La presencia de esta dilatación incluso podría ser un dato útil en el diagnóstico diferencial en presencia de hipertrofia, según Caselli et al., que indican que un tamaño >40mm excluiría MCH (con 92% de sensibilidad y 71% de especificidad)4.
Papel de la ecocardiografía en el estudio del ventrículo derechoLa actividad deportiva tiene un impacto bien conocido sobre las cavidades derechas, al producir su dilatación, regurgitación tricúspide leve y dilatación de la cava inferior (con comportamiento respiratorio normal). Con base en varios estudios de cohortes con ecocardiografía, se pone de manifiesto que es frecuente encontrar un remodelado excéntrico del ventrículo derecho (VD) en atletas y una dilatación de cava inferior con una media de 26mm y un límite superior de 40mm. En estudios que utilizan la RMC, se objetiva que este incremento del VD, tanto en masa como en volumen, se suele acompañar de un incremento también en el VI. Siempre es fundamental indexar las medidas por área de superficie corporal.
Sin duda, la primera técnica de imagen para valorar el VD en atletas es la ecocardiografía, en la que podemos medir el grosor de pared libre (<0,5cm, en plano subcostal) y la dilatación de VD (en plano apical). El problema principal es que hallazgos típicos del «corazón de atleta» pueden simular una miocardiopatía arritmogénica (MCA). En esta entidad, la dilatación del VD afecta típicamente tanto al tracto de entrada como al de salida del VD y se asocia a adelgazamientos parcheados de la pared con aquinesias/disquinesias y formación de microaneurismas. Si bien en la MCA encontramos frecuentemente algún grado de disfunción sistólica del VD, en el corazón de atleta los parámetros ecocardiográficos de función sistólica (como el TAPSE) suelen ser normales, o incluso estar aumentados (tabla 2).
En casos de duda diagnóstica o mala ventana ecogénica, la RMC ofrece una información interesante. Si bien muchos de los criterios diagnósticos de MCA pueden llevar a confusión en el subgrupo de deportistas, podemos resaltar la importancia del estudio de las alteraciones de contractilidad segmentaria, los volúmenes y la función del VD5. Aunque la evidencia de sustitución grasa por RMC no es un criterio diagnóstico, en la mayoría de los estudios se conserva esta secuencia por la información adicional que ofrece, sobre todo en casos de afectación del VI.
En definitiva, si bien, para el diagnóstico final de la MCA se requieren no solo criterios de imagen sino también clínicos, electrocardiográficos y genéticos, la dilatación y disfunción sistólica del VD en ausencia de remodelado de VI nos debe hacer sospechar que estos cambios no solo se deben al entrenamiento físico y que deben llevarse a cabo más estudios para descartar esta enfermedad potencialmente mortal.
Papel de la ecocardiografía en el estudio de la aortaLa aorta experimenta una carga hemodinámica durante el ejercicio que se traduce en un aumento pequeño pero significativo de la raíz aórtica, fundamentalmente en anillo y senos de Valsalva, aunque insignificante desde el punto de vista clínico. Una dilatación importante debe ser considerada patológica y objeto de mayor estudio (>34mm en mujeres y >40mm en varones, según las guías de la ESC). La valoración debería realizarse en el anillo, senos, unión sinotubular y aorta tubular, y corregirse por superficie corporal.
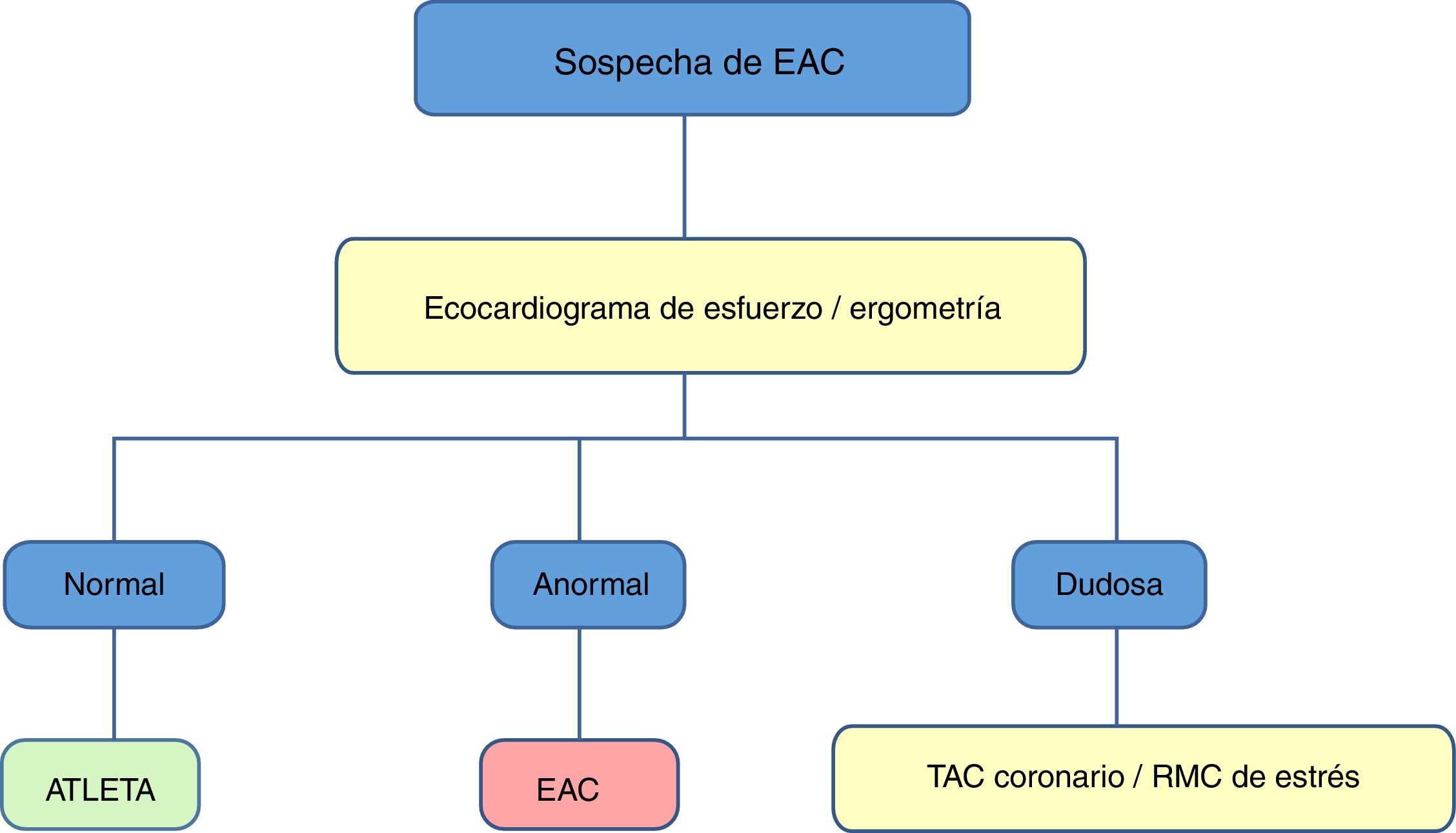
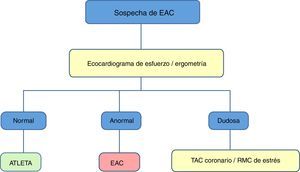
Detección de isquemia miocárdica y valoración anatómica de las arterias coronariasEcocardiografía de esfuerzoEl ecocardiograma (ECG) de esfuerzo es un procedimiento no invasivo que permite un diagnóstico precoz de enfermedad coronaria (EC) con una alta sensibilidad y especificidad, e incluso permite comprobar la normal respuesta de la FVI en atletas con dilatación que genere dudas hacia una MCD. Su uso en el paciente con EC que realiza deporte debe tratarse en otra publicación.
Gammagrafía de perfusión miocárdicaAl igual que el ECG de esfuerzo, ofrece una mayor sensibilidad y especificidad que la ergometría convencional en el despistaje de EC, si bien debería ser de segunda opción, dado que somete a radiación, aunque esta sea mínima, sin ofrecer ventajas adicionales, aunque puede tener valor en el deportista con EC ya conocida.
Resonancia magnética cardíaca de estrésLa RMC de estrés es una técnica de utilidad para el diagnóstico de EC tanto en atletas como en la población general. Más allá de esta utilidad, la gran ventaja de la RMC es la capacidad de valorar la reserva de perfusión miocárdica y detectar disfunción microvascular. Sabemos que los pacientes con MCH tienen una reserva de perfusión miocárdica disminuida y que en los atletas con HVI esta está conservada. Por tanto, esta secuencia de perfusión nos sería de gran ayuda para diferenciar entre HVI fisiológica y MCH en estos pacientes deportistas.
Tomografía axial computarizada coronaria (TAC coronario)Para aquellos deportistas con más de 35 años de edad, la EC es una las primeras causas de muerte súbita cardíaca (MSC). En Estados Unidos, 2 de cada 100.000 atletas masculinos presentan paradas cardíacas. En ellos se objetiva EC no obstructiva y con placa no rota. Se ha postulado, por tanto, que la EC estable puede contribuir como factor de riesgo de MSC mediante factores hemodinámicos de estrés y catecolaminérgicos producidos por una maratón, por ejemplo.
En este contexto, tanto el score calcio como la angiografía coronaria no invasiva se está postulando como una herramienta prometedora en el despistaje de EC en atletas mayores de 35 años. Si bien parece atractiva la idea de descartar la EC en estos pacientes de una forma fiable y segura, debemos plantearnos una serie de limitaciones como son la disponibilidad y el coste de la prueba, las reacciones por contraste y la radiación. Además, tendríamos que definir la población de pacientes asintomáticos que se beneficiarían de esta técnica. Actualmente en las guías podría estar recomendado realizar un score calcio en pacientes asintomáticos de riesgo intermedio, quedando la angiografía coronaria no invasiva sin indicación en esta población. Por todo ello, esta técnica queda relegada a una segunda línea para estudio de pacientes sintomáticos o con sospecha de anomalía coronaria y de aquellos asintomáticos con riesgo intermedio (el número de deportistas en este caso es ínfimo)3.
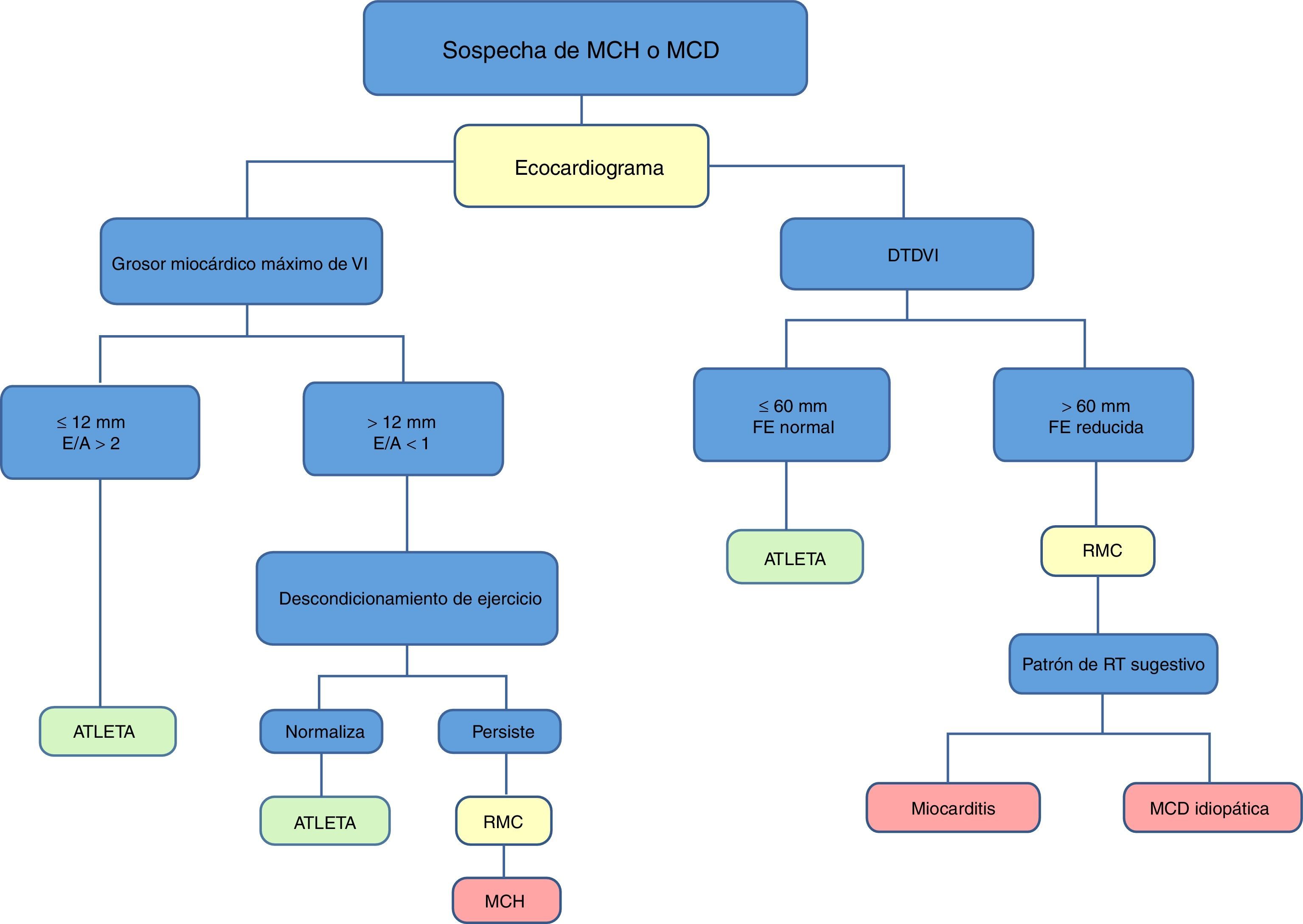
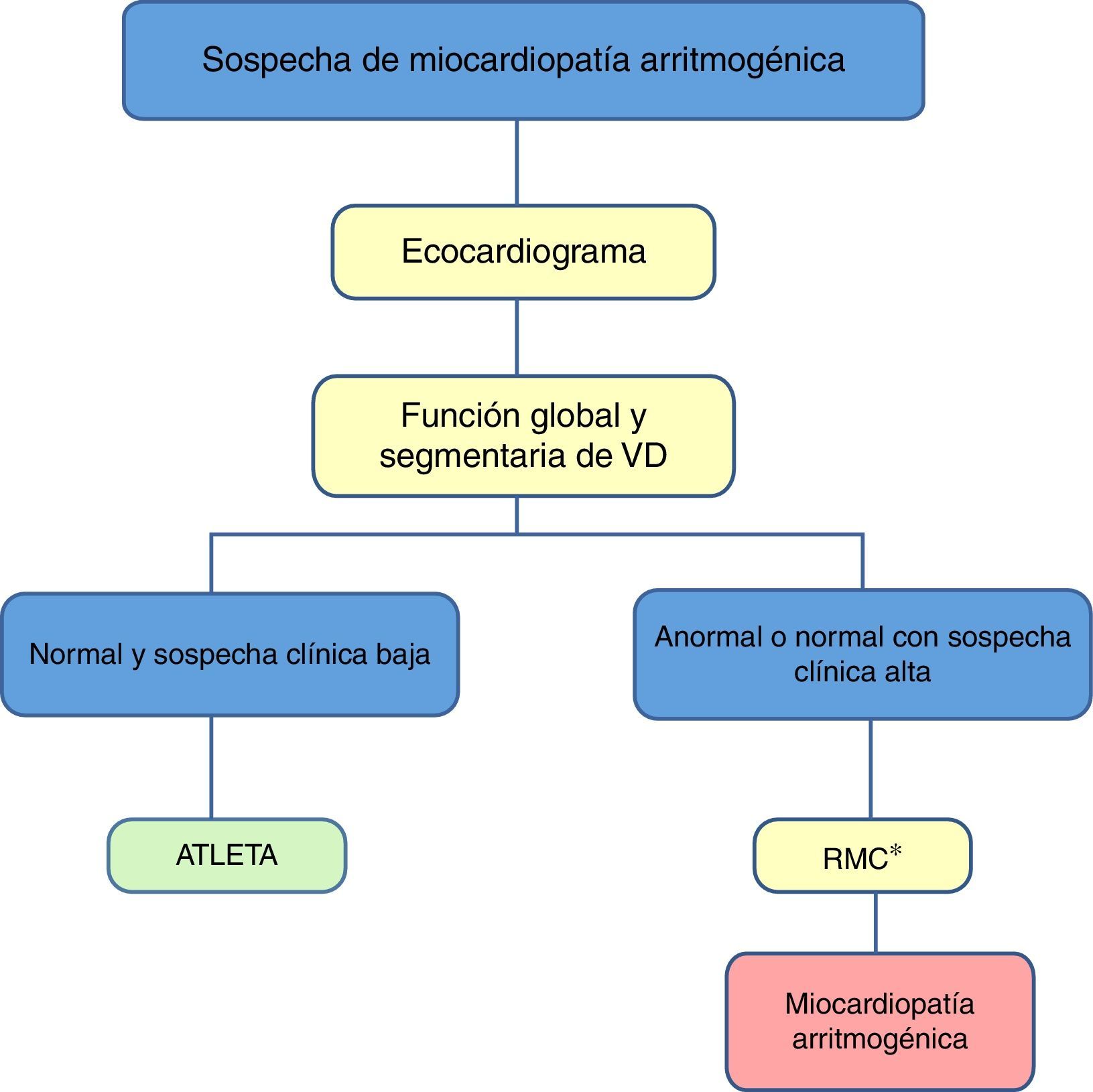
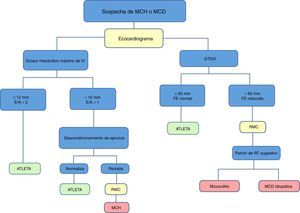
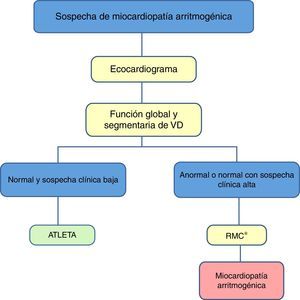
Propuesta de valoración con multimodalidad de imagen cardíaca del corazón de atletaEl objetivo de un estudio previo a la actividad deportiva en atletas es la identificación precoz de anomalías cardiovasculares potencialmente fatales, y así reducir el riesgo individual de MSC durante la actividad deportiva (tabla 2). Con el protocolo italiano, que establecía un estudio de historia familiar, exploración física y realización de una ECG de 12 derivaciones en reposo, se consiguió reducir las tasas de MSC en cerca de un 90%, de 3,6/100.000 a 0,4/100.000 personas-año. Con respecto al estudio mediante imagen cardíaca, hay controversia entre guías europeas y americanas. Sin embargo, parece lógico atribuir un papel muy útil de las técnicas de imagen cardíaca en la valoración de atletas sintomáticos, con ECG anómalo o historia familiar positiva. Por ello, proponemos los protocolos recogidos en las figuras para el despistaje de la MCH y MCD idiopática (fig. 1), la MCA (fig. 2) y la EC (fig. 3).
Algoritmo propuesto para el estudio mediante técnicas de imagen cardíaca con base en la sospecha clínica de miocardiopatía hipertrófica o miocardiopatía dilatada. DTDVI: diámetro telediastólico de ventrículo derecho; E/A: relación entre ondas E y onda A en el flujo de llenado mitral; FE: fracción de eyección; MCD: miocardiopatía dilatada; MCH: miocardiopatía hipertrófica; RMC: resonancia magnética cardíaca; RT: realce tardío; VI: ventrículo izquierdo.
Algoritmo propuesto para el estudio mediante técnicas de imagen cardíaca con base en la sospecha clínica de miocardiopatía arritmogénica. RMC: resonancia magnética cardíaca; VD: ventrículo derecho.
*Teniendo en cuenta no solo criterios de imagen, sino clínicos, electrocardiográficos y genéticos.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni animales
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.