La muerte súbita (MS) de una persona joven es un evento devastador tanto para la familia como para la comunidad. Por otro lado, en la mayoría de los casos la MS es la primera y última presentación de un problema de salud subyacente, por lo que resulta aún más incomprensible que un joven hasta entonces sano fallezca de forma repentina. Pero no solo es un acontecimiento trágico para las personas más próximas, sino que también representa un gran reto para la comunidad científica implicada en el diagnóstico de la muerte y en la orientación y el consejo de los miembros vivos de la familia. A pesar de que en la última década se han hecho avances significativos en la comprensión de las bases clínicas y genéticas de esta entidad, los patólogos y médicos de los diversos sistemas de salud pública no han prestado a este problema la atención que realmente merece1.
Aproximación al concepto de muerte súbitaLos conceptos centrales en la definición de MS son la naturaleza no traumática del evento y el hecho de que el fallecimiento debe ocurrir de forma inesperada y rápidamente evolutiva1,2. Por tanto, dado que una de las características principales de la MS es que se trata de una muerte natural, debe prestarse especial atención a la exclusión de las sustancias tóxicas como posibles causantes del fallecimiento, y a este respecto merece especial consideración la cocaína, por la alta frecuencia de su consumo en nuestro ámbito y las alteraciones cardiovasculares que provoca3.
Pero ¿qué causa la MS? Realmente resulta complejo e incluso incierto hablar de la fisiopatología de la MS, incertidumbre que comienza ya desde la propia definición, que describe una secuencia de eventos y en ningún caso una causa o un mecanismo. En otras palabras, es una forma de morir, es decir, un síntoma y no una enfermedad2,4,5.
Si consideramos la función vital alterada primariamente, la MS puede clasificarse como cerebral, respiratoria o cardiovascular, si bien esta última supone el principal grupo tanto en la población adulta como joven. De este modo, se consideran MS de origen cardiovascular (MSC) las causadas por alteraciones en el corazón o los grandes vasos, cuya integridad es esencial para una función cardiaca regular2. Hay 2 mecanismos fisiopatológicos de MSC fundamentales (tabla 1)1,2,4:
- 1.
MSC mecánica, secundaria a un compromiso de la función mecánica del corazón.
- 2.
MSC eléctrica, la más frecuente, de origen arrítmico.
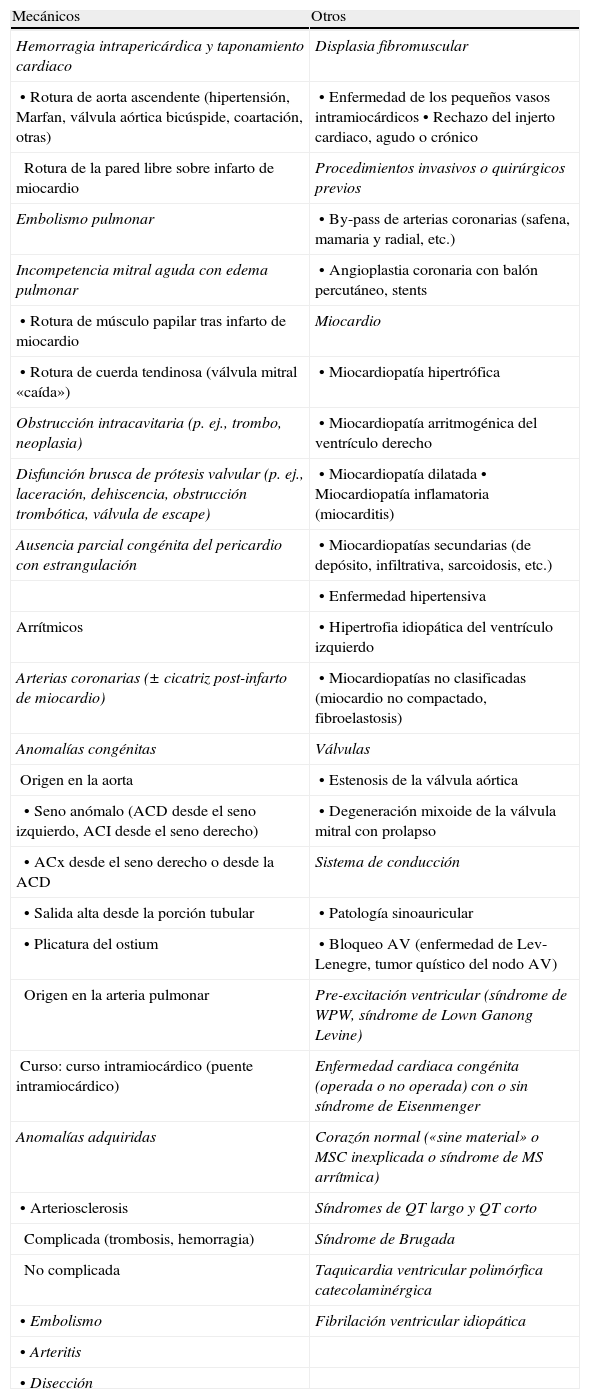
Sustratos cardiovasculares de la muerte súbita cardiovascular
| Mecánicos | Otros |
| Hemorragia intrapericárdica y taponamiento cardiaco | Displasia fibromuscular |
| • Rotura de aorta ascendente (hipertensión, Marfan, válvula aórtica bicúspide, coartación, otras) | • Enfermedad de los pequeños vasos intramiocárdicos• Rechazo del injerto cardiaco, agudo o crónico |
| Rotura de la pared libre sobre infarto de miocardio | Procedimientos invasivos o quirúrgicos previos |
| Embolismo pulmonar | • By-pass de arterias coronarias (safena, mamaria y radial, etc.) |
| Incompetencia mitral aguda con edema pulmonar | • Angioplastia coronaria con balón percutáneo, stents |
| • Rotura de músculo papilar tras infarto de miocardio | Miocardio |
| • Rotura de cuerda tendinosa (válvula mitral «caída») | • Miocardiopatía hipertrófica |
| Obstrucción intracavitaria (p. ej., trombo, neoplasia) | • Miocardiopatía arritmogénica del ventrículo derecho |
| Disfunción brusca de prótesis valvular (p. ej., laceración, dehiscencia, obstrucción trombótica, válvula de escape) | • Miocardiopatía dilatada• Miocardiopatía inflamatoria (miocarditis) |
| Ausencia parcial congénita del pericardio con estrangulación | • Miocardiopatías secundarias (de depósito, infiltrativa, sarcoidosis, etc.) |
| • Enfermedad hipertensiva | |
| Arrítmicos | • Hipertrofia idiopática del ventrículo izquierdo |
| Arterias coronarias (± cicatriz post-infarto de miocardio) | • Miocardiopatías no clasificadas (miocardio no compactado, fibroelastosis) |
| Anomalías congénitas | Válvulas |
| Origen en la aorta | • Estenosis de la válvula aórtica |
| • Seno anómalo (ACD desde el seno izquierdo, ACI desde el seno derecho) | • Degeneración mixoide de la válvula mitral con prolapso |
| • ACx desde el seno derecho o desde la ACD | Sistema de conducción |
| • Salida alta desde la porción tubular | • Patología sinoauricular |
| • Plicatura del ostium | • Bloqueo AV (enfermedad de Lev-Lenegre, tumor quístico del nodo AV) |
| Origen en la arteria pulmonar | Pre-excitación ventricular (síndrome de WPW, síndrome de Lown Ganong Levine) |
| Curso: curso intramiocárdico (puente intramiocárdico) | Enfermedad cardiaca congénita (operada o no operada) con o sin síndrome de Eisenmenger |
| Anomalías adquiridas | Corazón normal («sine material» o MSC inexplicada o síndrome de MS arrítmica) |
| • Arteriosclerosis | Síndromes de QT largo y QT corto |
| Complicada (trombosis, hemorragia) | Síndrome de Brugada |
| No complicada | Taquicardia ventricular polimórfica catecolaminérgica |
| • Embolismo | Fibrilación ventricular idiopática |
| • Arteritis | |
| • Disección |
AV: auriculoventricular; ACI: arteria coronaria izquierda; ACx: arteria circunfleja; ACD: arteria coronaria derecha.
Tomado de Basso et al. (2008)1.
Atendiendo a estas causas de la muerte cardiovascular en los casos de MS, es evidente que aunque hablemos de situaciones «súbitas» la mayoría de ellas son el resultado último de patologías complejas que se han desarrollado progresivamente durante un periodo de años, que abarcan muy diferentes sustratos clínicos y etiológicos capaces de inducir una arritmogénesis terminal mediante múltiples mecanismos2,4.
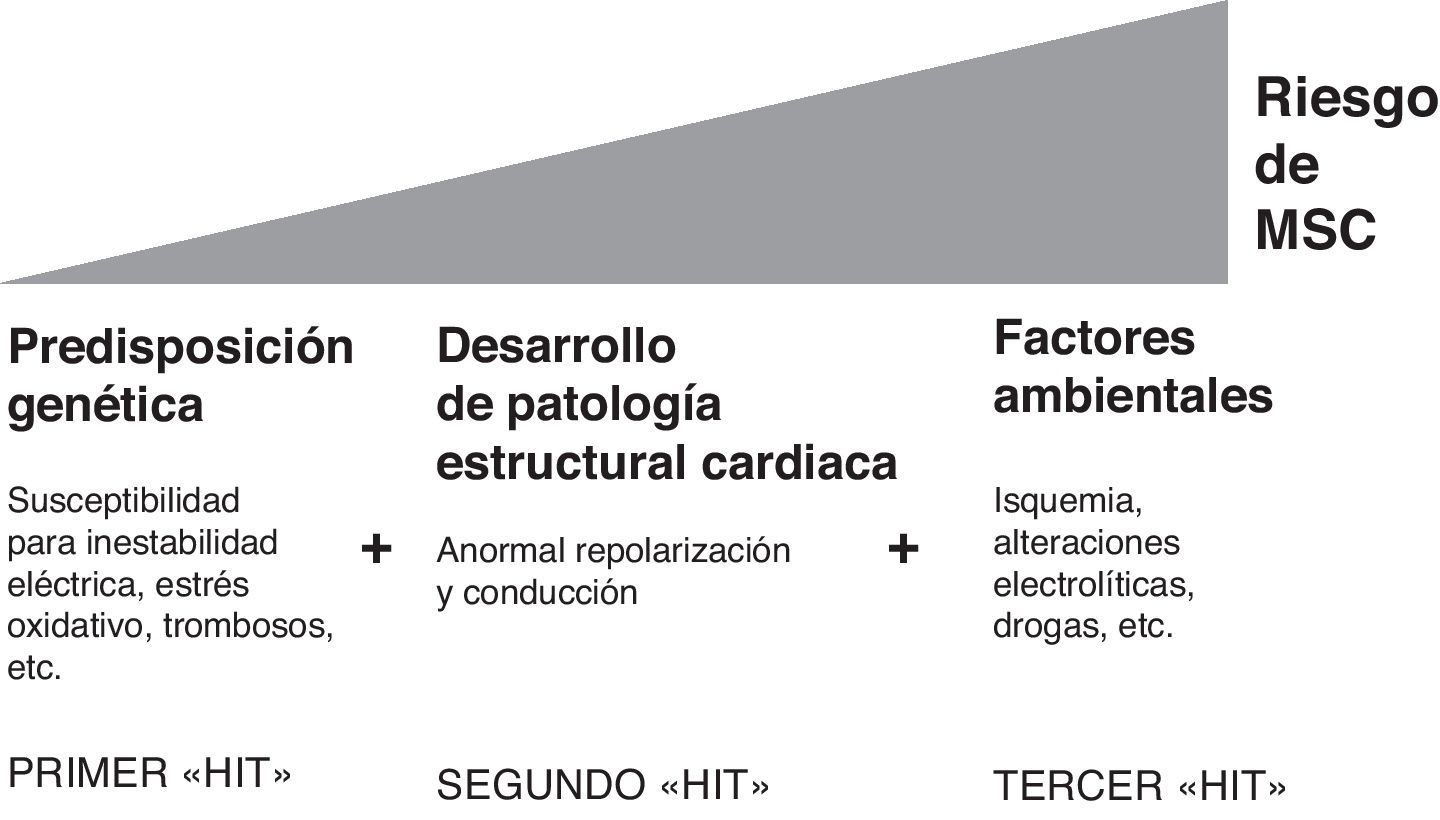
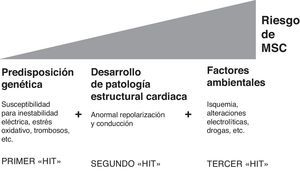
Y ¿por qué estos eventos se presentan en un sujeto en particular y en un momento concreto? En este sentido, actualmente se acepta una hipótesis multi-hit en el desarrollo de la MSC. Teniendo en cuenta que todas las respuestas cardiacas ante el estrés están, al menos en parte, genéticamente programadas, se entiende que existe una cierta predisposición genética que determina un mayor o menor riesgo de morir súbitamente. Actualmente se han descrito en torno a 40 enfermedades cardiacas de origen genético, muchas de las cuales se asocian a un aumento del riesgo de MSC. Así, hay distintos factores determinados genéticamente que se asocian con posibles respuestas fisiológicas y patológicas que pueden contribuir a la aparición de un evento de MSC. Fundamentalmente son2,4:
- 1.
Procesos y factores que contribuyen a la formación y estabilidad de las placas arterioscleróticas, trombosis e isquemia en la circulación coronaria.
- 2.
Elementos celulares y canales que directamente están relacionados con la electrogénesis y la conducción.
- 3.
Elementos de control local y central de la excitabilidad miocárdica y de la contractilidad vascular.
De modo que, antes de desarrollar una enfermedad cardiaca estructural, los individuos programados genéticamente codifican una susceptibilidad inherente para el desarrollo de ritmos cardiacos peligrosos, respuestas desadaptativas al estrés y/o tendencia a la trombosis u otros procesos potencialmente letales. En el contexto de esta composición genética con un aumento de susceptibilidad (primer hit), el desarrollo de una patología estructural (segundo hit) —como puede ser el fallo cardiaco o una miocardiopatía— incrementa notablemente el riesgo de MSC. Finalmente, un número de influencias ambientales (tercer hit) puede aumentar aún más dicho riesgo2,5 (fig. 1).
Hipótesis «multi-hit» en el desarrollo de la muerte súbita cardiovascular. Modificado de Tomaselli, 20045.
La muerte súbita cardiaca es la principal causa de muerte en adultos en todos los países occidentales, con una incidencia de 1-2/100.000 personas por año en Estados Unidos y de entre 36-128/100.000 personas al año según la Sociedad Europea de Cardiología. Numerosos estudios patológicos han demostrado que la causa de muerte más importante en la población adulta de los países industrializados es la MSC debida a patología coronaria, en particular a la enfermedad coronaria arteriosclerótica2.
Sin embargo, resulta difícil encontrar datos relativos a la incidencia particular y a la etiopatogenia de la MS juvenil (MSJ) ya que, a diferencia de lo que ocurre con la MS del lactante y del adulto —que han sido ampliamente tratadas en la bibliografía médica—, son muy escasas las series publicadas sobre MS en niños y jóvenes menores de 35 años debido a la gran dificultad que supone su estudio. Solo algunos grupos científicos en Italia, Estados Unidos y España (País Vasco) han llevado a cabo un estudio anatomopatológico y epidemiológico sistematizado de la misma. En el ámbito internacional, dichas investigaciones han permitido el desarrollo de estrategias clínicas de prevención, diagnóstico y tratamiento eficaces en sus correspondientes áreas.
Desde el año 2004, en el Servicio de Patología Forense del Instituto de Medicina Legal de Sevilla se está llevando a cabo un estudio prospectivo sistematizado de la MSJ en la provincia, atendiendo de forma particular a la de origen cardiovascular. El objetivo es poder determinar la incidencia, las causas y los mecanismos fisiopatológicos de la MSJ en nuestra población, actualmente desconocidos y que con toda seguridad tienen sus propias características, probablemente similares a las poblaciones de toda el área mediterránea y distintas a las de los países anglosajones.
Dicha investigación parte del estudio necrópsico pormenorizado (circunstancias de la muerte, examen macroscópico, estudio histopatológico, análisis toxicológico, análisis microbiológico, etc.) con el objetivo de establecer la causa cierta de la muerte. Según nuestra experiencia y en consonancia con las series internacionales, el 74% de los casos de MSJ son secundarios a una patología cardiovascular, y en la mayoría de ellos logra identificarse una causa patológica evidente. La patología más frecuentemente asociada a MSC en menores de 35 años es la enfermedad coronaria arteriosclerótica, que se encuentra hasta en el 20% de los casos y que, de forma característica y diferencial respecto a su presentación en el adulto, en el joven es una enfermedad de un solo vaso que se origina en el tercio proximal de la arteria coronaria descendente anterior (67%), las placas son mayoritariamente fibrocelulares y están asociadas a trombosis aguda oclusiva en el 52% de los fallecimientos. Otras entidades habituales en la MSC juvenil son el tromboembolismo pulmonar (12%), la miocarditis (11%), la miocardiopatía arritmogénica del ventrículo derecho/displasia (8%), la hipertrofia idiopática del ventrículo izquierdo (7%), la miocardiopatía hipertrófica (6%) y anomalías en el origen de las coronarias (6%), así como otros cuadros menos comunes, como la miocardiopatía dilatada (4%) o valvulopatías (3%) (datos no publicados).
Las muertes que no llegan a explicarse después de una cuidadosa investigación macroscópica, microscópica y de laboratorio, es decir, el grupo denominado muertes con un «corazón estructuralmente normal» (12%), deben clasificarse como casos de síndrome de muerte súbita arrítmica. Hay evidencias crecientes de que la MSC en estos casos se debe a anomalías congénitas de los canales iónicos, como los síndromes de QT largo y QT corto, el síndrome de Brugada y la taquicardia ventricular polimórfica catecolaminérgica, que cursan con alteraciones bien conocidas del ECG basal o de esfuerzo. En estos supuestos, la disponibilidad de registros ECG puede ser crucial para el diagnóstico y los estudios moleculares resultan esenciales, de ahí la necesidad de una estrecha colaboración con laboratorios de biología molecular capaces de realizar estudios genéticos de dichos síndromes a partir de las muestras biológicas recogidas en la autopsia. Prescindir de este tipo de estudios complementarios resulta inaceptable en la patología cardiovascular a día de hoy. Por este motivo, en el Servicio de Patología Forense contamos con el grupo de genética de la Universidad de Santiago de Compostela como colaboradores en la investigación de la MSC con posible componente genético.
El objetivo último de toda esta compleja investigación es el desarrollo de estrategias preventivas y diagnósticas de salud pública, y para lograr este fin debe irse ir más allá llevando toda esta información a los servicios de medicina clínica. En nuestro ámbito se ha establecido un acuerdo de colaboración con el Servicio de Cardiología del Hospital Universitario Virgen Macarena de Sevilla a raíz del cual se ha creado una Unidad de Cardiopatías Hereditarias y Muerte Súbita desde donde se realiza cribado clínico y, en su caso, análisis genético de los familiares de primer grado de las víctimas de una MSC secundaria a una patología hereditaria.
ConclusiónLa creación y el desarrollo de programas de atención efectivos ante el complejo problema de la MSJ requieren un abordaje multidisciplinar que incluya, entre otros especialistas, a patólogos, clínicos y genetistas.