Paciente varón de 32 años de edad, obeso, que ingresó a cargo de cardiología en el Hospital Universitario Puerta del Mar para estudio de síndrome coronario agudo. Durante la anamnesis y la exploración el paciente presenta clínica compatible con conectivopatía sistémica. Tras un detallado estudio, el paciente es diagnosticado de esclerosis sistémica difusa con afectación cardíaca.
A 32-year-old man with cardiovascular risk factors was admitted to cardiology at the Puerta del Mar Universitary Hospital to study acute coronary syndrome. During the anamnesis and clinical examination, the patient has systemic connective compatible signs. After a detailed study, the patient is diagnosed with diffuse systemic sclerosis with cardiac involvement.
La esclerosis sistémica es una causa poco frecuente de infarto agudo de miocardio (IAM) sin enfermedad coronaria aterosclerótica obstructiva (en inglés myocardial infarction with no obstructive coronary aterosclerosis), el cual es un síndrome frecuente en la práctica clínica, ya que supone del 5 al 25% de todos los IAM. Se caracteriza porque en la angiografía, las arterias coronarias son normales o «casi» normales (estenosis angiográficas <50%). Sus causas son múltiples y pueden dividirse en epicárdicas y microvasculares. Es importante llegar al diagnóstico para poder realizar un tratamiento específico adecuado, ya que se ha descrito una tasa de mortalidad del myocardial infarction with no obstructive coronary aterosclerosis por todas las causas durante la hospitalización y a los 12 meses de entre el 0,1-2,2% y 2,2-4,7%, respectivamente. Presentamos el caso de un varón de 32 años, obeso (índice de masa corporal: 30,9 kg/m2), con fenómeno de Raynaud diagnosticado hace 2 años y dispepsia no estudiada. No presenta factores de riesgo cardiovascular y niega hábitos tóxicos. No toma medicación de forma habitual y no refiere antecedentes familiares de interés.
El paciente acude a urgencias por presentar desde hace una semana episodios de opresión precordial irradiados a hombro izquierdo de minutos de duración, en ocasiones acompañados de sudoración y palidez, más frecuentemente en reposo. Cansancio precoz al ejercicio, pasando de CF-I a CF-III de la NYHA en el último mes.
A la exploración destaca taquipnea, con uso de la musculatura accesoria, y esclerosis cutánea con pérdida de anejos e hiperpigmentaciones.
Se realiza analítica donde se aprecia ascenso de troponinas y CK-Mb con pico 180ng/dl y 70ng/dl respectivamente, con hemograma y coagulación normal. El ECG realizado con dolor muestra ritmo sinusal, con elevación del punto J en V2. La radiografía y el angio-TAC de tórax no muestran hallazgos patológicos.
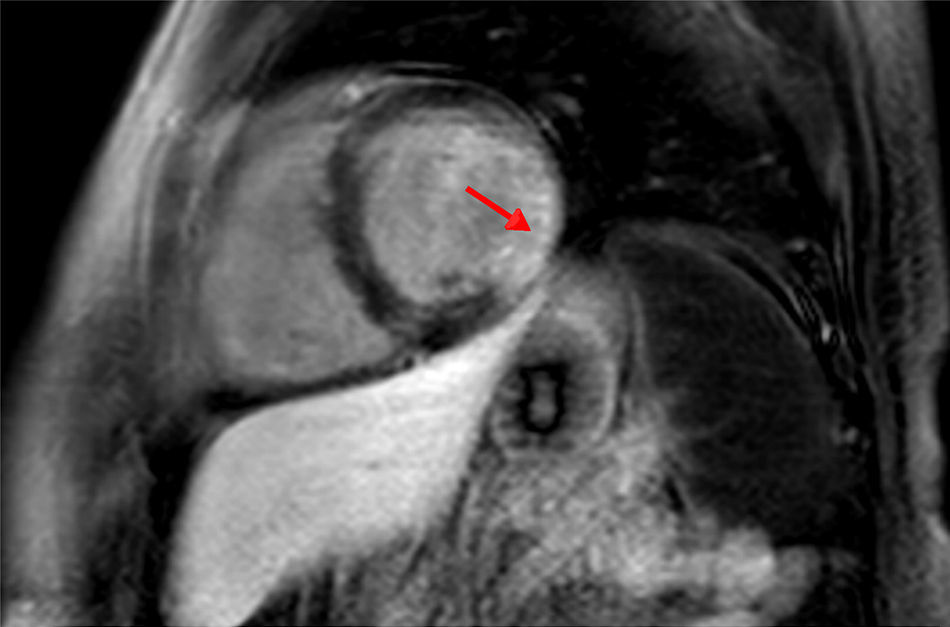
Ingresa a cargo de cardiología con diagnóstico de síndrome coronario agudo sin elevación del ST realizándose ecocardiograma que muestra zona aneurismática de cara inferobasal compatible con necrosis, con FEVI conservada sin otros hallazgos. Se realiza cardio-RNM observándose VI ligeramente dilatado, hipertrofia septal ligera y escara isquémica aneurismática posterolateral con realce tardío, función sistólica límite sin otras alteraciones en la contractilidad. Finalmente se realiza coronariografía invasiva con arterias epicárdicas sin lesiones ni imágenes aneurismáticas.
Ante los hallazgos dermatológicos, clínica de dispepsia y el resultado de las pruebas cardiológicas, se sospechó patología sistémica. Se solicitaron otras pruebas complementarias, incluyendo estudio de autoinmunidad, siendo positivos los anticuerpos anti-Ro52 y capilaroscopia que muestra patrón de esclerodermia, decidiéndose la realización de una biopsia cutánea cuyo resultado fue compatible con esclerosis sistémica.
Por tanto, se diagnostica de esclerosis sistémica difusa con afectación cardíaca, tipo IAMSEST sin lesiones coronarias (fig. 1).
Tras el diagnóstico, se inició tratamiento con ciclofosfamida, cambiando a rituximab y metotrexate a las dos semanas además de tratamiento antiagregante, antagonistas del calcio y IECA. Actualmente el paciente se encuentra en seguimiento por dermatología y cardiología, permaneciendo asintomático.
DiscusiónLas principales causas de IAM sin enfermedad coronaria aterosclerótica obstructiva se pueden dividir en 2 grandes grupos: epicárdicas y microvasculares. Dentro de las primeras se encuentran el espasmo coronario epicárdico y la rotura/erosión de placas excéntricas con remodelado positivo, y dentro de las segundas están el síndrome de Takotsubo, la miocarditis aguda, el espasmo microvascular y el embolismo coronario, que generalmente afecta a la microcirculación, aunque en ocasiones el émbolo puede alojarse a nivel de una arteria epicárdica. La historia clínica, el ECG, el ecocardiograma transtorácico, la coronariografía y la ventriculografía izquierda son las pruebas de «primer nivel» para identificar la causa de este síndrome. Sin embargo, otras pruebas como el test de ergonovina/acetilcolina, la resonancia magnética, las pruebas de imagen intracoronarias (IVUS, OCT) y la ecocardiografía de contraste, son necesarias con frecuencia para establecer la causa específica1.
La esclerosis sistémica difusa es una de estas causas de IAM sin enfermedad coronaria aterosclerótica obstructiva. Se trata de una enfermedad multisistémica caracterizada por provocar vasculopatía y fibrosis tisular. La afectación vascular consiste en oclusión microvascular con proliferación de la íntima provocando fibrosis progresiva en combinación con un fenómeno de vasoespasmo dando lugar a un proceso isquémico no vasculítico ligado a una fibrosis predominante de la piel y otros órganos diana. Presenta fenómeno de Raynaud en un 90% de los pacientes, el cual puede ser una manifestación incipiente de la disfunción vascular.
Las manifestaciones a nivel cardíaco son: pericarditis fibrosa (la más frecuente, pero asintomática), arritmias ventriculares (siendo las más frecuentes las extrasístoles ventriculares), trastornos de conducción, miositis y disfunción miocárdica. El fenómeno de «Raynaud coronario» microvascular puede producir áreas focales de bandas de contracción con necrosis2. Los estudios angiográficos muestran arterias coronarias epicárdicas sin lesiones significativas.
El estudio inmunológico es una de las pruebas a realizar en estos pacientes. Los anticuerpos Anti-Ro52 (positivos en nuestro caso) se han descrito en pacientes con esclerosis sistémica y bloqueo AV congénito, así como fibrosis del músculo papilar e insuficiencia mitral severa neonatal3. Sin embargo, no existe relación con enfermedad vascular cardíaca que pueda derivar en un síndrome coronario como el de nuestro paciente4.
El tratamiento vasodilatador con antagonistas del calcio, prostaciclina o antagonistas de la endotelina puede asociarse a una mejoría inicial. En casos de fracaso por lesiones obliterantes fijas en fases avanzadas de la enfermedad, se han obtenido resultados prometedores con bolos de ciclofosfamida5. No obstante, el tratamiento sistémico es el que obtiene resultados más favorables.
Por tanto, ante un paciente con sospecha de infarto de miocardio, sin lesiones coronarias arterioscleróticas, y la presencia de otras manifestaciones sistémicas, es necesario intentar establecer un diagnóstico etiológico, entre ellos, la esclerodermia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.