La importancia de la administración precoz de fibrinolíticos en el síndrome coronario agudo con elevación del ST (SCASTE), con la finalidad de reducir la mortalidad, se acepta universalmente y está refrendada por múltiples publicaciones. Nuestro objetivo fue comprobar si la reperfusión fibrinolítica con tenecteplasa (TNK) fue menos eficaz que la obtenida con alteplasa (rt-PA), analizando, además, la seguridad de ambos agentes.
MetodologíaSe realizó un estudio observacional retrospectivo con los pacientes ingresados en nuestra unidad de cuidados intensivos por SCASTE, tratados con estos dos trombolíticos entre 2005-2008. Se evaluó la efectividad de la fibrinólisis mediante criterios clínicos y angiográficos, las complicaciones hemorrágicas y la mortalidad intraunidad.
ResultadosDe los 453 pacientes que cumplieron los criterios de inclusión, 286 fueron tratados con TNK y 167 con rt-PA. Ambos grupos fueron homogéneos y no se constató diferencias entre ellos respecto a los parámetros de efectividad (control del dolor, ratio de mioglobina o descenso del ST). La reoclusión en los pacientes que ya cumplían criterios de fibrinólisis eficaz fue mayor en el grupo del TNK (22,5 frente a 11,6%, p=0,04). A 346 pacientes se les realizó coronariografía en las primeras 72 h (203 en el grupo tratado con TNK y 143 en el grupo del rt-PA), mostrando un 28,4 y un 53,9% de arterias culpables abiertas (TIMI 3), respectivamente (p=0,001). No hubo diferencias significativas en el sangrado registrado en ambos grupos, si bien con TNK se apreció tendencia a un menor número de hemorragias. Tampoco hubo diferencias en la mortalidad registrada en ambos grupos.
ConclusionesAmbos fármacos presentaron una tasa de reperfusión similar, aunque se obtuvo un menor porcentaje de reoclusiones con el rt-PA. La tasa de complicaciones no difirió en ambos grupos, aunque se observó cierta tendencia a una mayor seguridad en caso del TNK, sobre todo a expensas de las hemorragias extracraneales.
The importance of early administration of fibrinolytic therapy in ST elevated myocardial infarction (STEMI), with the aim of reducing mortality, is universally accepted and endorsed by many publications. Our objective was to determine whether the fibrinolytic reperfusion with tenecteplase (TNK) was less effective than that obtained with alteplase (rt-PA), and also to analyse the safety of both agents.
MethodologyA retrospective observational study was conducted on patients admitted to our ICU between 2005-2008 due to an STEMI, and treated with one of these two thrombolytic agents. Clinical and angiographic criteria data were used to evaluate the effectiveness of fibrinolysis, bleeding complications and the intra-ICU mortality rate.
ResultsOf the 453 patients who met the inclusion criteria, 286 were treated with TNK and 167 with rt-PA. Both groups were homogeneous and no difference was found between them regarding the effectiveness parameters (pain management, myoglobin ratio or ST depression). Artery re-occlusion in patients who already met the criteria for effective fibrinolysis was higher in the TNK group (22.5% vs. 11.6%, P=.04). In the 346 patients who underwent coronary angiography within 72 h (203 in the group treated with TNK and 143 in the group treated with rt-PA), closed arteries were open (TIMI 3) in 28.4% and 53.9% respectively (P=.001). There were no significant differences in bleeding complications between both groups, however less bleeding was observed with TNK. There were no differences in mortality rate between both groups.
ConclusionsBoth drugs showed a similar rate of reperfusion, although there was a smaller percentage of re-occlusions with rt-PA. The complication rate did not differ in both groups, although TNK seemed to be less harmful, especially at the expense of extracranial bleeding.
La fibrinólisis ha contribuido a la reducción de la mortalidad de los pacientes hospitalizados por infarto agudo de miocardio.
Desde la aparición de los primeros fibrinolíticos como la urocinasa o la estreptocinasa, hasta los últimos comercializados, como la tenecteplasa (TNK) o la alteplasa (rt-PA), ha mejorado la efectividad y se han reducido los efectos adversos, fundamentalmente el sangrado.
El ensayo multicéntrico ASSENT-21 comparó la eficacia y la seguridad de la rt-PA y la TNK en 16.949 pacientes, midiendo la mortalidad a los 30 días y las complicaciones hemorrágicas, obteniendo unos resultados globales de equivalencia con ambos tratamientos. Tampoco hubo diferencias significativas entre ambos agentes respecto a la presentación de hemorragias intracraneales o hemorragias no cerebrales menores. En cambio, el perfil fue favorable a la TNK en hemorragias no cerebrales mayores. Sin embargo, los datos del ASSENT-2 no son totalmente extrapolables a nuestros pacientes de la clínica diaria, fundamentalmente por las diferencias en la pasada década del tratamiento adyuvante, como las estatinas2 o los antiagregantes3.
En la última revisión de las guías de práctica clínica de la Sociedad Europea de Cardiología, ambos fibrinolíticos tienen un grado de recomendación I-b, sin distinción entre fármacos, aunque con preferencias hacia el intervencionismo en las primeras horas, en hospitales preparados y con gran volumen de intervencionismo, capaces de tener un tiempo puerta-balón menor de 90min4.
Al mismo tiempo, la fibrinólisis extrahospitalaria ha desempeñado un papel importante en los últimos años, de la mano de la farmacocinética y de la mayor comodidad de uso de la TNK, equiparando incluso los resultados de una estrategia farmacoinvasiva junto con coronariografía electiva respecto a la angioplastia primaria5.
Nuestro objetivo fue analizar los dos agentes fibrinoespecíficos utilizados en nuestro medio y comprobar si los resultados obtenidos en el ASSENT-2 eran superponibles a los de nuestra población. Por tanto, llevamos a cabo un estudio para comparar la efectividad y la seguridad de la TNK con relación a la rt-PA en nuestro entorno.
Material y métodosEstudio observacional y retrospectivo de los pacientes ingresados en nuestra unidad de cuidados intensivos (UCI) por infarto agudo de miocardio (IAM), con indicación y sometidos a terapia de revascularización farmacológica con TNK o rt-PA dentro de las primeras 9 h de los síntomas, desde enero de 2005 hasta noviembre de 2008. Se excluyeron del análisis los pacientes que recibieron tratamiento trombolítico con estreptocinasa o terapia combinada (rt-PA más abciximab), los no tratados con fibrinólisis por presentar alguna contraindicación, incluido el retraso de su llegada, o los pocos casos en los que se realizó angioplastia primaria como técnica de revascularización.
Se evaluó la efectividad de la fibrinólisis mediante los criterios de cese del dolor, descenso >50% del ST de las derivaciones afectas tras 90min y relación de mioglobina a las 4 h respecto a la basal >4. Se consideró eficacia completa en el caso de cumplirse los tres criterios de reperfusión; dudosa si sólo cumplía alguno, y fallida si no cumplía ninguno de los tres.
Asimismo, se analizó el porcentaje de arteria culpable con flujo TIMI 3 en el momento del estudio hemodinámico en los pacientes en los que se realizó la coronariografía.
La seguridad de ambas estrategias de reperfusión farmacológica se evaluó mediante la medida del sangrado según criterios TIMI6: sangrado mayor (hemorragia intracraneal o descenso de 5 puntos de hemoglobina o del 15% de hematocrito previo), sangrado menor (sangrado visible con pérdida de 3 puntos del nivel de hemoglobina o del 10% de hematocrito, o sangrado no observable que disminuye 4 puntos el nivel de hemoglobina o un 12% el hematocrito).
También se analizó la mortalidad intra-UCI.
Las variables cualitativas se mostraron como valor absoluto (y porcentaje), las cuantitativas como media ± desviación típica. Se utilizó el test de chi cuadrado o de la t de Student, según necesidad, con un nivel de significación de 0,05.
ResultadosDe los 806 pacientes atendidos en la UCI por síndrome coronario agudo y ST elevado (SCASTE) en el periodo de estudio, a 453 se les realizó fibrinólisis con rt-PA (doble bolo o pauta acelerada) o TNK (bolo único), mientras que a los 353 pacientes restantes se les realizó fibrinólisis con estreptocinasa (144 pacientes), terapia combinada (99 pacientes), angioplastia primaria (24 pacientes) o no fueron sometidos a revascularización farmacológica por alguna contraindicación (86 pacientes).
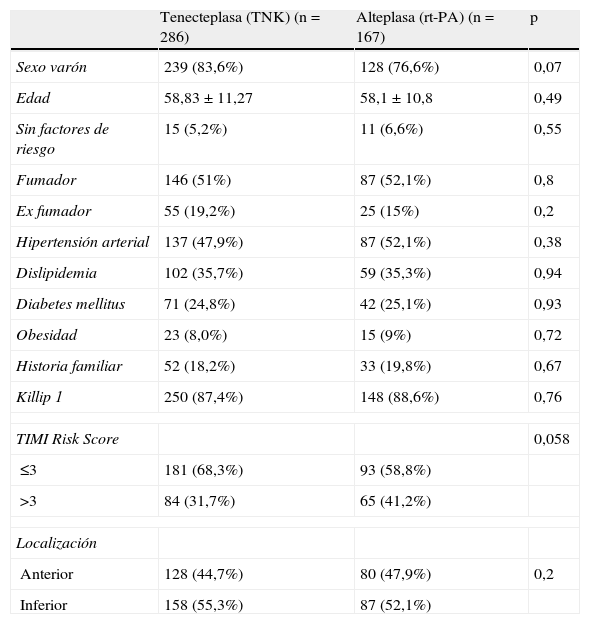
Se incluyó en el análisis a 286 pacientes en el grupo del TNK y 167 en el grupo del rt-PA. En la tabla 1 se muestran algunas variables clínico-demográficas de ambos grupos.
Características clínicas y demográficas de los pacientes al ingreso en UCI.
| Tenecteplasa (TNK) (n=286) | Alteplasa (rt-PA) (n=167) | p | |
| Sexo varón | 239 (83,6%) | 128 (76,6%) | 0,07 |
| Edad | 58,83±11,27 | 58,1±10,8 | 0,49 |
| Sin factores de riesgo | 15 (5,2%) | 11 (6,6%) | 0,55 |
| Fumador | 146 (51%) | 87 (52,1%) | 0,8 |
| Ex fumador | 55 (19,2%) | 25 (15%) | 0,2 |
| Hipertensión arterial | 137 (47,9%) | 87 (52,1%) | 0,38 |
| Dislipidemia | 102 (35,7%) | 59 (35,3%) | 0,94 |
| Diabetes mellitus | 71 (24,8%) | 42 (25,1%) | 0,93 |
| Obesidad | 23 (8,0%) | 15 (9%) | 0,72 |
| Historia familiar | 52 (18,2%) | 33 (19,8%) | 0,67 |
| Killip 1 | 250 (87,4%) | 148 (88,6%) | 0,76 |
| TIMI Risk Score | 0,058 | ||
| ≤3 | 181 (68,3%) | 93 (58,8%) | |
| >3 | 84 (31,7%) | 65 (41,2%) | |
| Localización | |||
| Anterior | 128 (44,7%) | 80 (47,9%) | 0,2 |
| Inferior | 158 (55,3%) | 87 (52,1%) | |
Se realizó fibrinólisis extrahospitalaria tan sólo en 59 pacientes (57 con TNK y 2 con rt-PA).
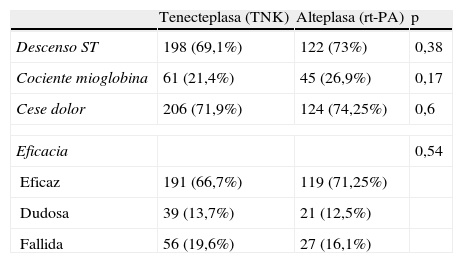
Los parámetros clásicos de efectividad fueron similares en los dos grupos, como se muestra en la tabla 2.
Efectividad del tratamiento fibrinolítico.
| Tenecteplasa (TNK) | Alteplasa (rt-PA) | p | |
| Descenso ST | 198 (69,1%) | 122 (73%) | 0,38 |
| Cociente mioglobina | 61 (21,4%) | 45 (26,9%) | 0,17 |
| Cese dolor | 206 (71,9%) | 124 (74,25%) | 0,6 |
| Eficacia | 0,54 | ||
| Eficaz | 191 (66,7%) | 119 (71,25%) | |
| Dudosa | 39 (13,7%) | 21 (12,5%) | |
| Fallida | 56 (19,6%) | 27 (16,1%) | |
No se encontraron diferencias en ambos grupos en el retraso de la llegada al hospital desde el inicio de los síntomas (p=0,265), ni en el retraso de la administración del fibrinolítico desde el inicio de síntomas, con una mediana de 105min (rango intercuartílico 66-165) en el grupo de la TNK frente a 95 (63-173) en el de la rt-PA (p=0,494).
El porcentaje de reoclusión, es decir, la reelevación del ST en los pacientes que ya cumplían criterios de fibrinólisis eficaz, fue mayor en el grupo del TNK (22,5 frente a 11,6%), con p=0,04 (OR=2,2; IC del 95%, 1,004-4,855).
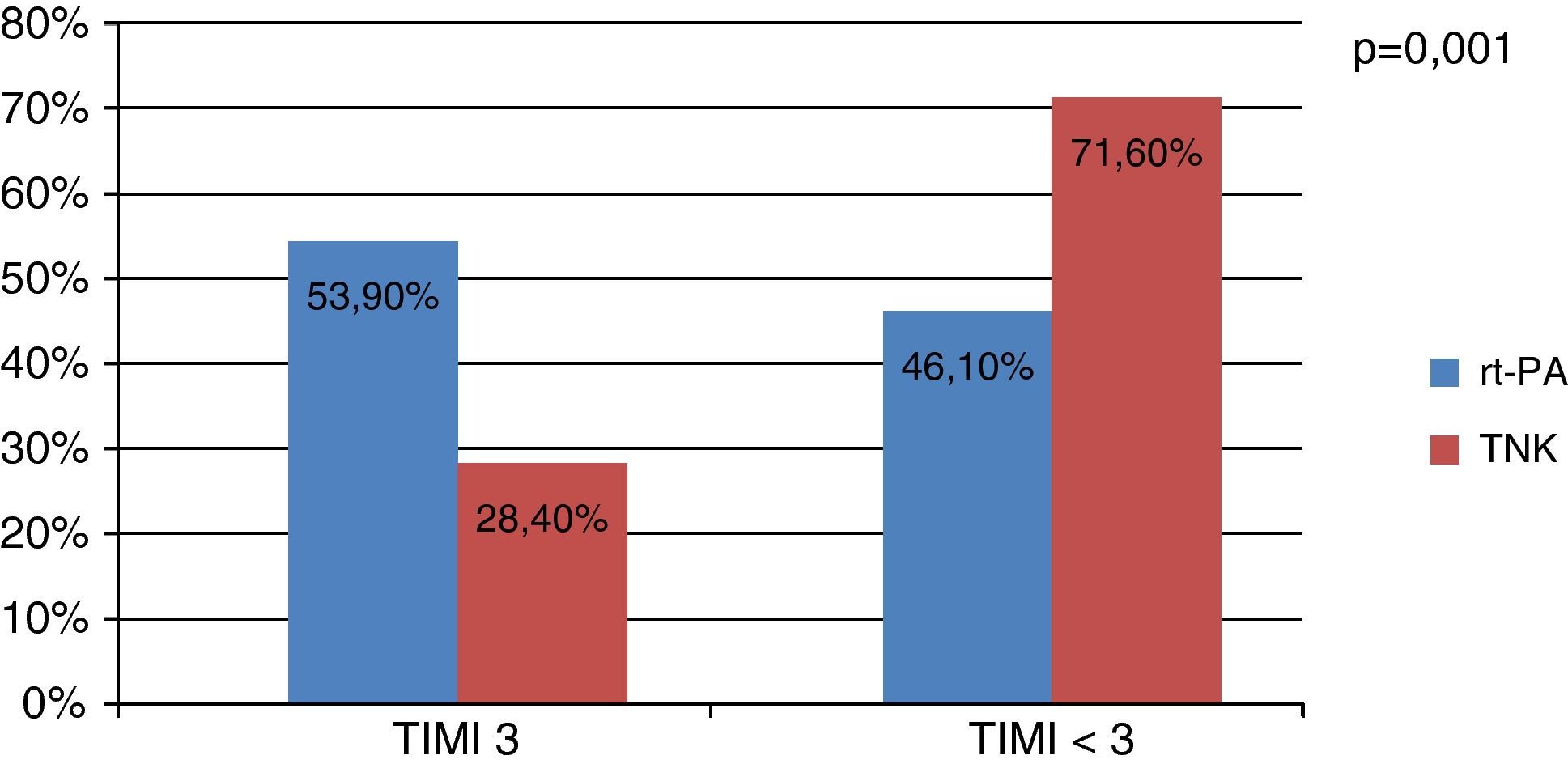
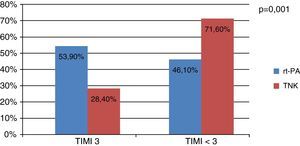
A un total de 346 pacientes se les realizó coronariografía en las primeras 72 h, 202 (70,6%) en el grupo de fibrinólisis con TNK y 142 (85%) en el grupo de rt-PA. De ellos, se encontró un 28,4% de arterias culpables abiertas (TIMI 3) en el grupo de la TNK y un 53,9% en el grupo de la rt-PA (p=0,001) (OR=3,03; IC del 95%, 1,98-4,4), como se muestra en la figura 1.
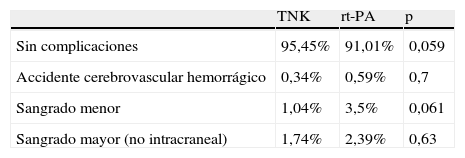
Con respecto a las complicaciones hemorrágicas, no hubo diferencias significativas entre ambos grupos, si bien con la TNK se apreció tendencia no significativa a una disminución del sangrado menor (p=0,061). En la tabla 3 se expresan las complicaciones registradas tras la fibrinólisis en ambos grupos.
La tasa de angioplastia de rescate se cifró en el 35,4% en el grupo de la TNK y en el 30,4% en el grupo de la rt-PA, sin encontrar significación estadística entre ambos grupos (p=0,43).
No se detectaron diferencias en la administración de un fibrinolítico u otro al analizar por subgrupos de retraso de inicio de terapia de reperfusión, con puntos de corte de 3 y de 4 h.
La mortalidad global en UCI fue del 5,1%, siendo del 4,3% en el grupo de la rt-PA y del 5,5% en el grupo de la TNK, sin diferencias entre ambos fibrinolíticos. En el análisis por subgrupos según el retraso de inicio de terapia de reperfusión, la mortalidad fue del 5% en el grupo de 3 h de retraso y del 6% en el grupo de 4 h, sin diferencias entre ambos fármacos.
DiscusiónEn nuestro trabajo no existieron diferencias en la efectividad clínica entre ambos fibrinolíticos, aunque el porcentaje de reoclusiones fue mayor con la TNK, y en los casos en los que se realizó intervencionismo coronario percutáneo, el porcentaje de arterias con flujo TIMI 3 antes del procedimiento fue mayor en el grupo de la rt-PA.
La aparición de nuevos fármacos trombolíticos, heparinas de bajo peso molecular, fondaparinux e inhibidores de la glucoproteína IIb/IIIa ha inducido la realización de ensayos con el fin de mejorar las tasas de reperfusión en el IAM7–9.
En la actualidad, la tasa de reperfusión eficaz con la fibrinólisis en España se sitúa en el 51,24%, según datos del registro ARIAM de fecha 31 de octubre de 2009, que incluye 62.146 pacientes con SCASTE10. En nuestra serie obtuvimos cifras ligeramente superiores (66,7%) con ambos fármacos, probablemente porque nuestros casos son más recientes que los recogidos desde un principio en la base de datos ARIAM, que comenzó en 1994, asumiendo la irrupción de los nuevos fármacos coadyuvantes, así como la precocidad de su administración.
Según De Lemos et al11, aun cumpliendo los criterios de cese de dolor, ratio de mioglobina >4 y resolución del ascenso del ST >50%, se calcula en un 17% los casos en que la arteria culpable no está abierta. Por eso analizamos a los pacientes sometidos a estudio hemodinámico para cuantificar el porcentaje de arteria culpable abierta tras la fibrinólisis, como objetivo deseable tras el procedimiento, resultando un 53,9 y un 28,4% en el caso de la rt-PA y la TNK, respectivamente.
En el estudio ASSENT-21 se compararon la TNK y la rt-PA, obteniendo resultados equivalentes en cuanto a eficacia. En el análisis de subgrupos se observó que la TNK fue más eficaz que la rt-PA en los pacientes en los que la administración se realizó después de las 4 h. En este subgrupo, la mortalidad a los 30 días fue del 7,0% con TNK respecto al 9,2% con rt-PA, presentando un número necesario a tratar (NNT) de 45. En nuestra serie, los tiempos de retraso hasta la llegada al hospital e inicio del tratamiento fueron similares en ambos grupos. Al analizar la mortalidad en los subgrupos con demora superior a las 4 h no se detectaron diferencias significativas entre los dos agentes fibrinolíticos, a diferencia de los hallazgos del estudio ASSENT-2.
Sorprende a priori el dato de mayor tasa de reoclusión en los pacientes tratados con TNK, dado que, aunque es un fármaco administrado en bolo, presenta una semivida de 17 h, ampliamente superior a las 3,5 h de la rt-PA. Ello se debe a un metabolismo hepático y un aclaramiento plasmático mucho menor en el caso de la TNK (151 ml/min). No hubo diferencias ni en el tratamiento coadyuvante administrado, ni en la estratificación de riesgo, ni en el retraso en el inicio de tratamiento que pudieran actuar como variables de confusión en este caso. Únicamente se detectó mayor tasa de fibrinólisis extrahospitalaria en el caso de la TNK, como cabe esperar por la facilidad de administración en bolo, sin que podamos asegurar que esto pudiera justificar el resultado final encontrado.
En el trabajo de Rosell-Ortiz et al12 la fibrinólisis extrahospitalaria, utilizada en un porcentaje similar al nuestro (19,7%), fue un factor protector de mortalidad, junto con la realización de intervencionismo coronario en el ingreso. En este trabajo no se especifica qué pauta fibrinolítica se utilizó en la fibrinólisis extrahospitalaria, por lo que no podemos asegurar que ese teórico beneficio sobre la mortalidad corresponda intrínsecamente a la TNK, usada con mayor frecuencia por su comodidad de administración en bolo único.
En cuanto a la seguridad, el estudio ASSENT-21 no mostró diferencias significativas entre la rt-PA y la TNK respecto a la presentación de hemorragias intracraneales o hemorragias no cerebrales menores. El perfil fue favorable a la TNK en hemorragias no cerebrales mayores, con un NNT de 78.
En nuestra serie tampoco encontramos diferencias significativas en cuanto a las complicaciones obtenidas con ambos fármacos, aunque se aprecia una menor tendencia, no significativa, de eventos hemorrágicos en el grupo de pacientes con TNK, principalmente a expensas de una inferior tasa de sangrado menor y de sangrado mayor no intracraneal, algo parecido a lo que se publicó en el ASSENT-2, donde el perfil de complicaciones fue ligeramente más favorable con la TNK.
En un metanálisis de 7 ensayos clínicos, Mehta et al13 evaluaron el riesgo de hemorragia intracraneal de distintos trombolíticos, concluyendo que el riesgo se incrementaba cuando se administraban en bolo respecto a cuando se administraban en perfusión: 0,8 vs 0,6% (OR=1,25; IC del 95%, 1,08-1,45). Otro metaanálisis posterior mostró resultados similares, con mayor riesgo para la terapia trombolítica en bolo14. Sin embargo, el caso de la TNK, a pesar de administrarse en bolo, presenta mayor fibrinoespecificidad, lo que implica menor actuación sobre el fibrinógeno, el factor V, el factor VIII y la α2-antiplasmina, produciendo consecuentemente menor tasa de sangrado intracraneal15.
En relación con lo anterior, Ohman et al16 señalaron que en los pacientes mayores de 75 años existía una tendencia a la reducción de la hemorragia intracraneal con TNK (1,7%) vs rt-PA (2,6%). En todo caso, para minimizar estos efectos adversos, la dosis de TNK se debe ajustar al peso del paciente.
Entre las limitaciones del estudio hay que considerar las propias de un estudio observacional, así como la ausencia de aleatorización y la inclusión de un número de pacientes no comparable al de los grandes ensayos clínicos. Además, no se consideraron los posibles cambios en el tratamiento coadyuvante del SCASTE a lo largo de los años, y tampoco se evaluaron las distintas pautas de administración de rt-PA, por la reducción del tamaño muestral que supondría la separación en subgrupos. Por otro lado, la mortalidad analizada no fue a los 28 días, como en la mayoría de los trabajos, sino la que ocurrió intra-UCI, al encontrarnos con muchas pérdidas de datos en el seguimiento. Por último, cabe señalar que tampoco se realizó coronariografía a todos los pacientes del estudio.
Por contra, los pacientes incluidos en nuestra serie son los habituales que ingresan en las UCI de nuestro entorno, y ambos grupos del estudio resultan comparables en cuanto a patología previa, gravedad, tiempos de retraso y medicación administrada, entre otras variables.
La tasa de reperfusión farmacológica alcanzada, inferior a lo esperable, hace patente la importancia de la angioplastia primaria en el tratamiento del SCASTE.
En conclusión, ambos fármacos presentaron una tasa de reperfusión similar, aunque se obtuvo un menor porcentaje de reoclusiones con la rt-PA. La tasa de complicaciones no difirió con ambos fibrinolíticos. Por la comodidad de uso, la administración en bolo de la TNK parece superior a la de la rt-PA, requiere una menor carga de la enfermería y posee un mejor perfil para su manejo extrahospitalario.