A pesar los avances terapéuticos de los últimos años, la hipertensión arterial pulmonar (HAP) sigue siendo una enfermedad extremadamente grave. Aunque consiste en una afectación de la vasculatura pulmonar, el fallo del ventrículo derecho (VD) es lo que marca la gravedad de los síntomas y es la causa principal de muerte1.
Múltiples parámetros clínicos, hemodinámicos y características físicas se han identificado como factores relacionados con la supervivencia en estos pacientes. Sin embargo, ningún parámetro aislado ha resultado preciso para predecir la supervivencia.
El desarrollo de las técnicas de imagen ha aumentado el conocimiento del VD, cambiando la orientación acerca de los factores pronósticos. En marzo de 2011 el Advisory Board of Experts in Pulmonary Hypertension (ABEH) acordó como prioritario profundizar en cómo estos avances técnicos pueden usarse para desarrollar un marcador pronóstico para la HAP2.
Anatomía y funciónEl VD se sitúa inmediatamente posterior al esternón, con una morfología compleja («media luna creciente») que envuelve el ventrículo izquierdo (VI); contiene 3 regiones y sus paredes tienen menor grosor parietal y mayor distensibilidad respecto al VI. A pesar de su menor masa, moviliza un volumen de eyección similar al VI, con solo el 20 al 25% del trabajo de este último, gracias a la baja resistencia de la vasculatura pulmonar. A cambio, presenta una menor capacidad de adaptación a los incrementos de presión.
La hipertensión pulmonar produce aumento del estrés de pared, dilatación e hipertrofia. El VD se hace esférico, con aplanamiento del septo interventricular. La evolución es hacia mayor dilatación y disfunción con aumento de presiones de llenado, disfunción diastólica y bajo gasto cardiaco, agravado por la aparición de insuficiencia tricúspide funcional. Además de la disfunción del VD, se produce alteración del llenado del VI por el desplazamiento septal y asincronía por el aumento del tiempo de contracción derecha.
La función del VD es compleja y depende de varios factores: contractilidad, precarga, poscarga, frecuencia cardiaca, configuración septal, grado de hipertrofia, morfología de la pared libre, insuficiencia tricúspide y asincronía eléctrica.
Actualmente no existen medidas individuales que describan de forma adecuada la función del VD. Tenemos muchas medidas de función de VD y ninguna aislada resulta perfecta, y es necesario ser conscientes de sus limitaciones.
Hemodinámica en la hipertensión pulmonarEl cateterismo derecho es obligado para el diagnóstico y la clasificación de la hipertensión pulmonar. Es útil para valorar la respuesta al tratamiento, y se recomienda reevaluación a los 3-4 meses de iniciar el tratamiento o si hay deterioro clínico.
En la actualidad los factores pronósticos hemodinámicos se derivan de 2 grandes registros: el multicéntrico francés y el registro americano (REVEAL). Ambos coinciden en la presión de la aurícula derecha (PADm) y el índice cardiaco (IC) como marcadores pronósticos, con resultados discordantes en otras variables hemodinámicas.
En pacientes bajo tratamiento específico para la HAP, la PADm es la variable que aparece de forma más consistente como predictora de supervivencia.
Las limitaciones para su uso en la monitorización del tratamiento son su carácter invasivo y la necesidad de experiencia. Si el resto de datos clínicos, de ejercicio, de imagen y de marcadores concuerdan, es difícil que el estudio hemodinámico vaya a modificar la actitud terapéutica.
En la práctica clínica, la PADm y el IC son los más utilizados, con puntos de corte de >15mmHg y ≤2l/min/m2, respectivamente, como marcadores de mal pronóstico.
Valoración por imagen del ventrículo derechoLas técnicas de imagen son actualmente una pieza clave en la valoración y el seguimiento de la función VD en la HAP, y permiten medir numerosos parámetros (tabla 1).
Técnicas de imagen en la valoración del ventrículo derecho en la hipertensión arterial pulmonar
| • La ecocardiografía es la técnica de imagen más consolidada en la práctica clínica para la valoración del VD en la hipertensión pulmonar, con numerosos parámetros de función como el acortamiento fraccional de área, TAPSE, índice de TEi y doppler tisular |
| • La ecocardiografía tridimensional y el speckle tracking consituyen técnicas novedosas con ventajas para la cuantificación de volúmenes y la valoración de la contractilidad |
| • La cardioRMN es la técnica de referencia en la valoración del VD; permite medidas reproducibles de volúmenes y de FE, así como caracterización tisular |
| • La cardioTC es una buena alternativa para la valoración del VD cuando el ecocardiograma o la RMN no son adecuados o indicados |
| • Las técnicas nucleares no se utilizan actualmente en la práctica clínica, aunque hay un campo potencial para la aplicación de técnicas de perfusión y metabolismo mediante PET |
El ecocardiograma aporta información acerca de la severidad de la enfermedad y de su pronóstico, y es la técnica más usada en el seguimiento. Estudia la función ventricular mediante una combinación de métodos tanto directos como indirectos3. La geometría y la disposición anatómica del VD hacen difícil la valoración ecocardiográfica.
Estas limitaciones hacen que con frecuencia la valoración sea muy cualitativa. La ecocardiografía permite valorar el tamaño ventricular, la estructura y la función del VD, pero es limitada para el cálculo de los volúmenes y de la fracción de eyección (FE) por su compleja morfología para realizar asunciones matemáticas.
Se han descrito múltiples parámetros ecocardiográficos de función VD (más de 20). Algunos de ellos consumen tiempo, sus valores de normalidad no están plenamente consensuados y es necesario testar su reproducibilidad. Sin embargo, otros han mostrado ser reproducibles y útiles en la estratificación pronóstica de la HAP. Entre ellos los más recomendados son:
- -
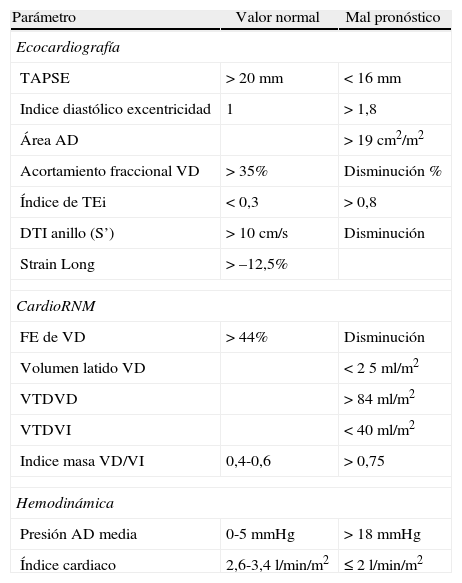
TAPSE (desplazamiento anular tricuspídeo). Valora el componente longitudinal de la contracción del VD. Ha mostrado una alta correlación con la FE. Es un parámetro simple de estimar y altamente reproducible. Se considera 20mm como límite inferior de la normalidad y <18mm como marcador de mal pronóstico en la HAP. Limitaciones: no valora la función global y es dependiente del ángulo y de la carga.
- -
Acortamiento fraccional de área mediante planimetría del VD en telediástole y telesístole en apical 4c. Buena correlación con la FE por RNM, pero es muy dependiente de la ventana y tiene baja reproducibilidad. Los valores de referencia de normalidad son 32-60%.
- -
Índice de TEi (rendimiento miocárdico). Integra parámetros de función sistólica y diastólica. Es el cociente entre los tiempos isovolumétricos y de eyección del VD. El aumento en sus valores se asocia a menor supervivencia en la HAP, considerándose como normal <0,3 y como marcador de mal pronóstico >0,8. Limitaciones: requiere registros de alta calidad y ritmo regular. Hay que tener presente que se produce una pseudonormalización cuando hay aumento de presión auricular derecha.
- -
Dilatación ventricular derecha en respuesta al aumento de la poscarga. En la HAP: un diámetro telediastólico >45-50mm y un área>25-35cm2 se han considerado marcadores pronósticos. Limitaciones: influidas por la rotación del transductor, valores normales no claramente establecidos, dificultad para localizar el endocardio.
- -
Índice diastólico de excentricidad. Mide la desviación y el cambio de la curvatura del septo interventricular que se hace convexo hacia el VI. Es una muestra de la interdependencia ventricular, refleja el grado de sobrecarga del VD y se ha asociado al pronóstico y a respuesta a tratamiento en la HAP. El índice normal es de 1, y se considera como marcador de mal pronóstico en la HAP >1,8. Limitaciones: cortes oblicuos en el eje corto pueden producir septos falsamente aplanados.
- -
Dilatación de la aurícula derecha. Es predictora de aumento de la mortalidad. El área auricular es mejor indicador de la disfunción sistólica del VD que las medidas lineales. Un área >19cm2/m2 se asocia a peor pronóstico.
Al estudio del VD mediante ecocardiografía se han añadido nuevas técnicas (doppler tisular, speckle tracking y ecocardiografía tridimensional) que pueden ayudar en una mejor comprensión de la función ventricular derecha.
El doppler tisular mide la velocidad de contracción del VD en el eje longitudinal (S) y se correlaciona con el TAPSE. Es simple y reproducible. Un S’<10cm/s predice un gasto cardiaco reducido. Limitaciones: dependencia de ángulo y de la carga. Los parámetros de deformación (strain) presentan como ventaja una mayor independencia de la carga. La eco-3D ha mostrado buenas correlaciones en la valoración de volúmentes y FE con respecto a la RNM, siendo la dependencia de la calidad de ventana su principal limitación. Actualmente varios protocolos de investigación evalúan estas técnicas en cuanto a su papel pronóstico y como guía del tratamiento.
Resonancia magnéticaLa cardioRNM se considera la técnica diagnóstica de elección en el estudio del VD. Sin embargo, los datos de RNM en la HAP proceden de estudios que han evaluado distintas medidas, usando distintas técnicas y protocolos. Por ello es fundamental desarrollar una metodología estandarizada si la RNM se quiere establecer como método de rutina en estos pacientes4.
Las ventajas de la cardioRNM sobre otras técnicas son el hecho de ser una técnica no invasiva, no aplica radiación, proporciona imágenes de alta resolución 3D y no requiere asunciones geométricas. Además proporciona medidas precisas de volúmenes, evalúa tejidos blandos, y presenta alta reproducibilidad y baja variabilidad intra e interobservador. Es una técnica más sensible para detectar cambios en el seguimiento.
Limitaciones: resolución temporal, disponibilidad, coste, tiempo, incompatibilidad con dispositivos y clips quirúrgicos, claustrofobia. Limitada para valorar parámetros independientes de carga, como la contractilidad en pacientes con sobrecarga crónica de presión de VD.
La cardioRNM permite medidas precisas de grosor de paredes y masa y el cálculo de volúmenes, volumen latido y gasto cardiaco. Un volumen indexado de VD≥84ml/m2 y un volumen de VI≤40ml/m2 son predictores de mortalidad en la HAP idiopática. La FE estimada a partir del volumen telediastólico y del volumen telesistólico ha resultado un indicador pronóstico en la HAP. Un volumen latido normal en reposo y durante el ejercicio indica una buena adaptación del VD a la sobrecarga por HAP y es un marcador pronóstico potente. La cineRNM permite además mostrar, como la ecocardiografía, el grado de aplanamiento o abombamiento del septo en sístole y diástole.
Otros parámetros medibles con cardioRNM incluyen el cociente masa VD/VI, TAPSE, acortamiento geométrico, aumento del tiempo isovolumétrico postsistólico y medidas de flujo y de rigidez en la arteria pulmonar, aunque su valor pronóstico aún está por validar. Parece que la presencia de realce tardío se relaciona con la severidad de la enfermedad y la extensión del remodelado del VD, y podría usarse para estimar el pronóstico.Conclusión. La RNM está en sus inicios en cuanto a la evaluación y seguimiento de pacientes con HAP. Sin embargo, es muy prometedora por sus características, por lo que posiblemente en el futuro jugará un papel fundamental para monitorizar a estos pacientes. Sin embargo, aún es necesario el desarrollo de protocolos estandarizados.
Tomografía axial computarizadaLa cardioTC es una técnica precisa para cuantificar paredes, diámetros, volúmenes y función respecto a la RNM. Es considerada una indicación apropiada en este sentido. Sin embargo, la necesidad de contraste nefrotóxico y la radiación limitan esta indicación, reservándola ante contraindicación o mala calidad de la ecocardiografía y la RNM (portadores de dispositivos).
Imagen nuclearAunque fue la primera técnica en la valoración de la función del VD, ha sido reemplazada en gran medida por el ecocardiograma y la RNM. De entre las distintas técnicas, el gated-SPECT es la más recomendada por su naturaleza tridimensional. No se utiliza de rutina por su baja resolución espacial, los tiempos de estudio prolongados y el uso de radioisótopos.
Los cambios en el metabolismo y la perfusión del VD detectados por PET parecen ser un precursor del deterioro de la función sistólica y de la aparición de síntomas y podría ser útil como guía terapéutica.
El papel potencial en el VD de sistemas híbridos SPECT/TC y PET/TC para valorar en un solo examen la perfusión, el metabolismo, la función y la anatomía debe aún ser demostrado.
BiomarcadoresSe están investigando gran número de marcadores que reflejan la función del VD, la disfunción endotelial y la inflamación/daño miocárdico. Sin embargo, aparte del interés científico, pocos marcadores han resultado relevantes desde el punto de vista clínico.
El más estudiado y validado es el BNP/NT proBNP. Sus niveles se correlacionan con la severidad de la disfunción del VD y con parámetros hemodinámicos. Niveles elevados o que se elevan en el seguimiento están relacionados de forma independiente con la mortalidad. Las guías recomiendan su uso en la estratificación inicial del riesgo y en la monitorización del tratamiento.
Son aún necesarios estudios para determinar las combinaciones óptimas de marcadores existentes o de marcadores emergentes para un uso clínico.
ConclusionesLa valoración de la función del VD en la HAP es fundamental para su manejo terapéutico y su estratificación pronóstica. El VD es un reto para las distintas técnicas de imagen e invasivas, y se han evaluado numerosos parámetros. Las guías actuales de HAP recomiendan el uso de una combinación de parámetros pronósticos clínicos, de imagen y hemodinámicos para valorar la severidad de la enfermedad y para guiar el tratamiento (tabla 2).
Principales marcadores de función del ventrículo derecho con papel pronóstico en la hipertensión arterial pulmonar: valores normales y pronóstico
| Parámetro | Valor normal | Mal pronóstico |
| Ecocardiografía | ||
| TAPSE | > 20mm | < 16mm |
| Indice diastólico excentricidad | 1 | > 1,8 |
| Área AD | > 19 cm2/m2 | |
| Acortamiento fraccional VD | > 35% | Disminución % |
| Índice de TEi | < 0,3 | > 0,8 |
| DTI anillo (S’) | > 10cm/s | Disminución |
| Strain Long | > –12,5% | |
| CardioRNM | ||
| FE de VD | > 44% | Disminución |
| Volumen latido VD | < 2 5ml/m2 | |
| VTDVD | > 84ml/m2 | |
| VTDVI | < 40ml/m2 | |
| Indice masa VD/VI | 0,4-0,6 | > 0,75 |
| Hemodinámica | ||
| Presión AD media | 0-5mmHg | > 18mmHg |
| Índice cardiaco | 2,6-3,4l/min/m2 | ≤ 2l/min/m2 |
Los puntos de corte de estos marcadores que definen el pronóstico no están claros y pueden ser diferentes según los pacientes y el tipo de hipertensión pulmonar. Se están intentando diseñar ecuaciones pronósticas que integren diferentes parámetros. Actualmente está en desarrollo un estudio multicéntrico europeo con el objetivo de evaluar el efecto a largo plazo del tratamiento de la HAP en la función del VD5. Este estudio incluye los nuevos parámetros junto a los clásicos, los relacionará con marcadores clínicos y bioquímicos y contribuirá a seguir avanzando en la comprensión de la hemodinámica del VD en la HAP.