Paciente masculino de 7 años de edad que se presenta por ataxia de la marcha y epistaxis abundante.
1.1AntecedentesMadre de 25 años de edad con escolaridad secundaria, ama de casa, alcoholismo y tabaquismo negados, aparentemente sana. Padre de 28 años con escolaridad preparatoria, tabaquismo positivo, alcoholismo ocasional. Aparentemente sano. Hermano de 6 años de edad sano. Abuela falleció de cáncer (no se especificó de qué tipo).
Originario y residente de la Ciudad de México. Habitó en departamento prestado, de materiales perdurables, con todos los servicios básicos. Convivió con cinco personas. Integrado a la dieta familiar. Inició marcha a los 18 meses y control de esfínteres a los 24 meses. Negó exposición a mielotóxicos.
Producto de la gesta 1 que cursó con embarazo normoevolutivo. Acudió a control prenatal a partir del primer mes de embarazo, con siete consultas. Tres ultrasonidos informados como normales. Cesárea a las 40 semanas de gestación por presentación transversa. Lloró y respiró al nacer. Pesó 3400g, talla 53cm, Apgar 9. Egresó junto con la madre. Negó antecedentes alérgicos, traumáticos y quirúrgicos.
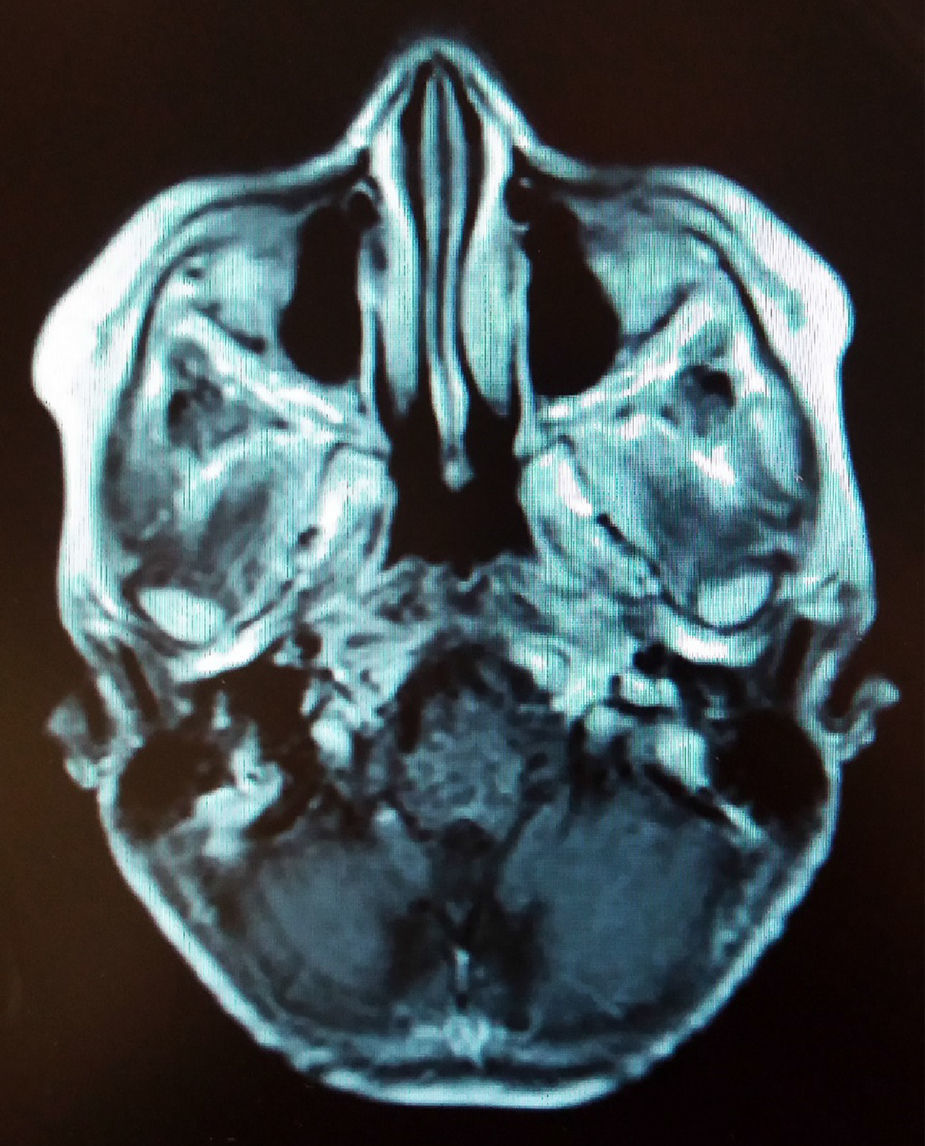
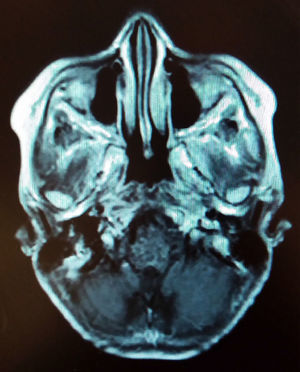
1.2Padecimiento finalSe presentó al hospital por primera vez referido de un hospital de segundo nivel, con 6 meses de evolución con ataxia de la marcha por lateralización a la derecha, cefalea parietal izquierda de tipo opresivo, epistaxis abundante tres veces por semana y estrabismo divergente a expensas de ojo derecho. Al ingreso se encontró con síndrome cerebeloso vermiano y hemisférico secundario a lesión tumoral de la fosa posterior, sin hidrocefalia. Se practicó resonancia magnética que mostró tumor del puente con discreta extensión mesencefálica peduncular derecha de 4.1 x 5.2 x 4.2cm, desplazando anteriormente la arteria basilar. La imagen sugirió glioma del puente (fig. 1).
Dos meses después recibió el primer ciclo de quimioterapia con carboplatino 450mg/m2SC, etopósido 100mg/m2SC e ifosfamida 1.9g/m2SC. Se aplicaron diez ciclos, y además radioterapia con dosis total de 55.8Gy asociada con temozolamida 200mg x 3 días. Concluyó con ocho sesiones por varicela y desnutrición grave. Se encontró candidiasis oral. Se manejó con aciclovir 1500mg/m2SC/día por 10 días y fluconazol 3mg/kg/d durante 7 días. Egresó por mejoría clínica 11 días después de su ingreso. Posteriormente, una resonancia magnética demostró disminución del tamaño de tumor, que midió 3.9 x 3.7 x 3.6 cm.
Unos meses después ingresó a urgencias por epistaxis, fiebre y neutropenia. Se colocó taponamiento nasal. Posteriormente presentó epistaxis y síndrome anémico con hemoglobina de 7.7. Seis meses después presentó síndrome atáxico con lateropulsión, marcha en estrella, disartria, lenguaje escandido, vértigo y deterioro del estado de conciencia. La resonancia magnética mostró un aumento del tamaño de la lesión tumoral a 4.7 x 3.9 x 4.1cm. Se inició nuevamente quimioterapia con carboplatino 450mg/m2SC, etopósido 100mg/m2SC e ifosfamida 1.9g/m2SC.
A los dos meses presentó edema cerebral, que se manejó con soluciones hipertónicas y esteroides. Respondió favorablemente al manejo. Se agregó sepsis nosocomial con foco pulmonar. Egresó con cuidados paliativos.
Cuatro meses después ingresó a urgencias con dificultad respiratoria, fiebre, taquicardia, respuesta inflamatoria sistémica, acidosis metabólica grave, hipokalemia e hipocalcemia. Se intubó y se administró ampicilina y amikacina, manejo de soporte y confort. Se administró analgesia paliativa con buprenorfina. En hemocultivo se aisló Staphylococcus epidermidis y en orina, Klebsiella pneumoniae. Presentó deterioro respiratorio y datos de respuesta inflamatoria sistémica. Se declaró muerte clínica.
2Presentación del casoSe discute el caso de un paciente de 7 años de edad con un glioma maligno del puente, con infiltración extensa a otras estructuras del tallo cerebral, cerebelo y meninges. También se abordan las complicaciones quirúrgicas y los cambios en la nueva clasificación de la Organización Mundial de la Salud (OMS) de los tumores del sistema nervioso central (SNC) en niños.
3DiscusiónEl presente caso trata de un paciente de 7 años con un tumor del puente, que siempre es un reto para el equipo médico formado por pediatras, neurólogos, neurocirujanos y oncólogos para llegar a un diagnóstico preciso y dar un tratamiento adecuado. Múltiples enfermedades y eventos en el tallo cerebral en los niños incluyen alteraciones vasculares, como hemorragia, infarto, vasculitis, malformaciones arteriovenosas; enfermedades metabólicas y neurodegenerativas, como la enfermedad de Leigh, la enfermedad de jarabe de maple, la aciduria glutárica o la enfermedad de Wilson; infecciones que pueden ser por virus, hongos o parásitos; y tumores, de los cuales los más frecuentes son los gliomas, además del meduloblastoma, ependimoma o tumor rabdoide teratoide atípico. Los estudios de imagen son indispensables para evaluar las lesiones; aunque algunas lesiones pueden tener características superpuestas, los estudios son indispensables para localizar la lesión y conocer su tamaño aproximado.
Los gliomas representan más del 40% de las neoplasias en la porción infratentorial, donde son más frecuentes los tumores en los niños. Los gliomas del puente son aproximadamente del 10-20% de los tumores intracraneales. La mayoría se presentan en la primera década de la vida, y provocan edema cerebral y, en ocasiones, hidrocefalia. La mayoría son hipointensos o isointensos en T1, e hiperintensos en T2. La sintomatología en el tallo cerebral se relaciona con la localización y el tamaño de los tumores. En un estudio hecho en el Hospital Infantil de México Federico Gómez (HIMFG) se encontraron, con mayor frecuencia, datos de hipertensión intracraneana, datos cerebelosos, y signos piramidales, además de la afección de diferentes pares craneales1.
La OMS clasifica los astrocitomas en bajo grado (grados I y II) y alto grado (grado III y IV), e incluyen al astrocitoma anaplásico y al glioblastoma.
La localización de estas lesiones en regiones vitales del sistema nervioso central limita la opción quirúrgica. Por ello se opta por la radioterapia para el tratamiento, aunque no provea una alternativa de curación, sino solo resultados paliativos. El tratamiento con diferentes agentes quimioterapéuticos no ha demostrado diferencias en relación con el tratamiento exclusivo con radioterapia, y sí aumento de la morbilidad y pérdida de la calidad de vida del paciente.
Por otro lado, el uso de la biopsia estereotáxica causa mucha controversia. En el HIMFG se revisaron 50 casos de pacientes con tumores del tallo cerebral. Los hallazgos mostraron que los más frecuentes son los astrocitomas de bajo grado (30 casos), astrocitomas de alto grado (13 casos), tumor neuroectodérmico primitivo (dos casos), tumor rabdoide teratoide atípico (dos casos), un caso de ependimoma y dos casos en los cuales no fue posible clasificar el tumor con el material de la biopsia2. La probabilidad de encontrar tumores diferentes a los astrocitomas justificaría la práctica de la biopsia estereotáxica. Sin embargo, la alta resolución de los estudios de imagen modernos permite determinar el procedimiento a seguir para cada paciente, incluyendo la decisión de tomar la biopsia. Las complicaciones de la biopsia son mínimas en manos experimentadas. En el estudio mencionado no se presentaron complicaciones. Desde el punto de vista de los proyectos de investigación, la disminución de la práctica de la biopsia estereotáxica condiciona el material a los estudios post mórtem, razón por la cual se deben seguir practicando3.
Los datos de los pacientes con glioblastoma multiforme que fueron diagnosticados y tratados en el HIMFG se publicaron en el 20094. Se encontraron 16 pacientes, con una edad promedio de presentación de 8.8 años; los pacientes más jóvenes tuvieron más complicaciones, y los pacientes con mayor supervivencia fueron aquellos en los cuales se logró una mayor resección quirúrgica del volumen tumoral.
A pesar del tratamiento descrito, el paciente del presente trabajo se complicó con sepsis y neumonía asociada al cuidado de la salud.
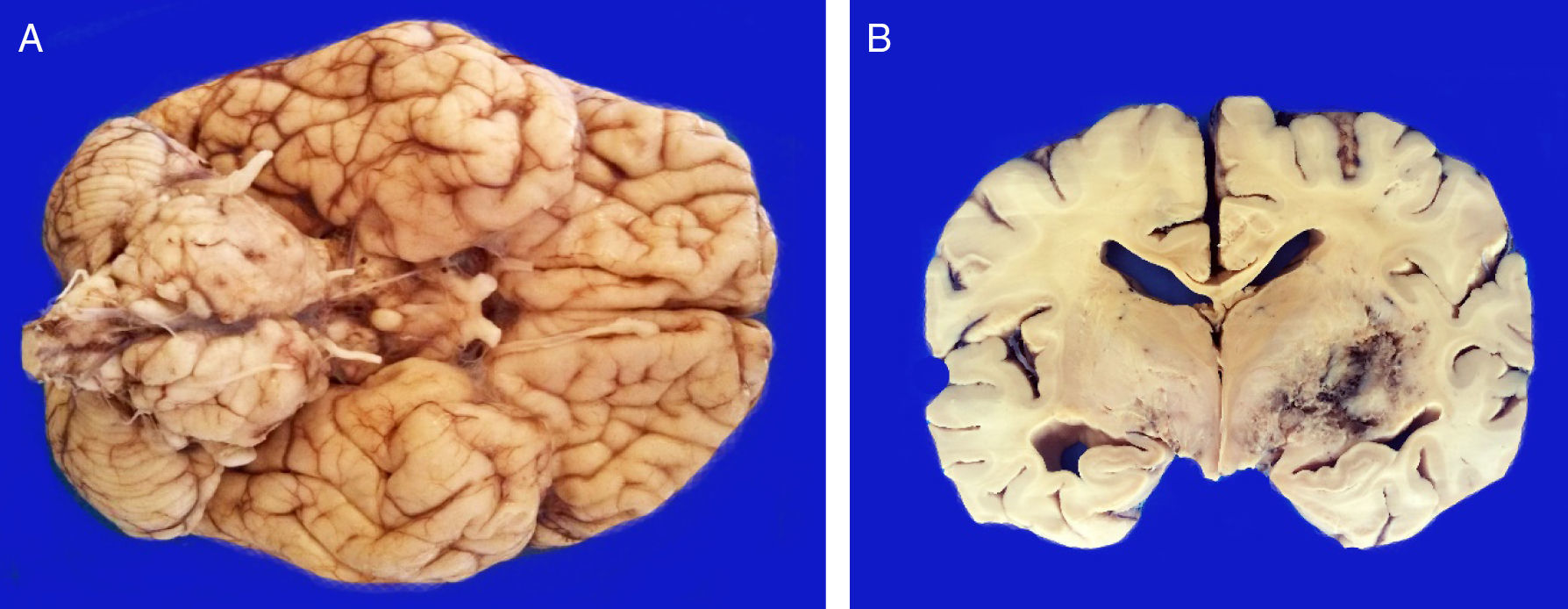
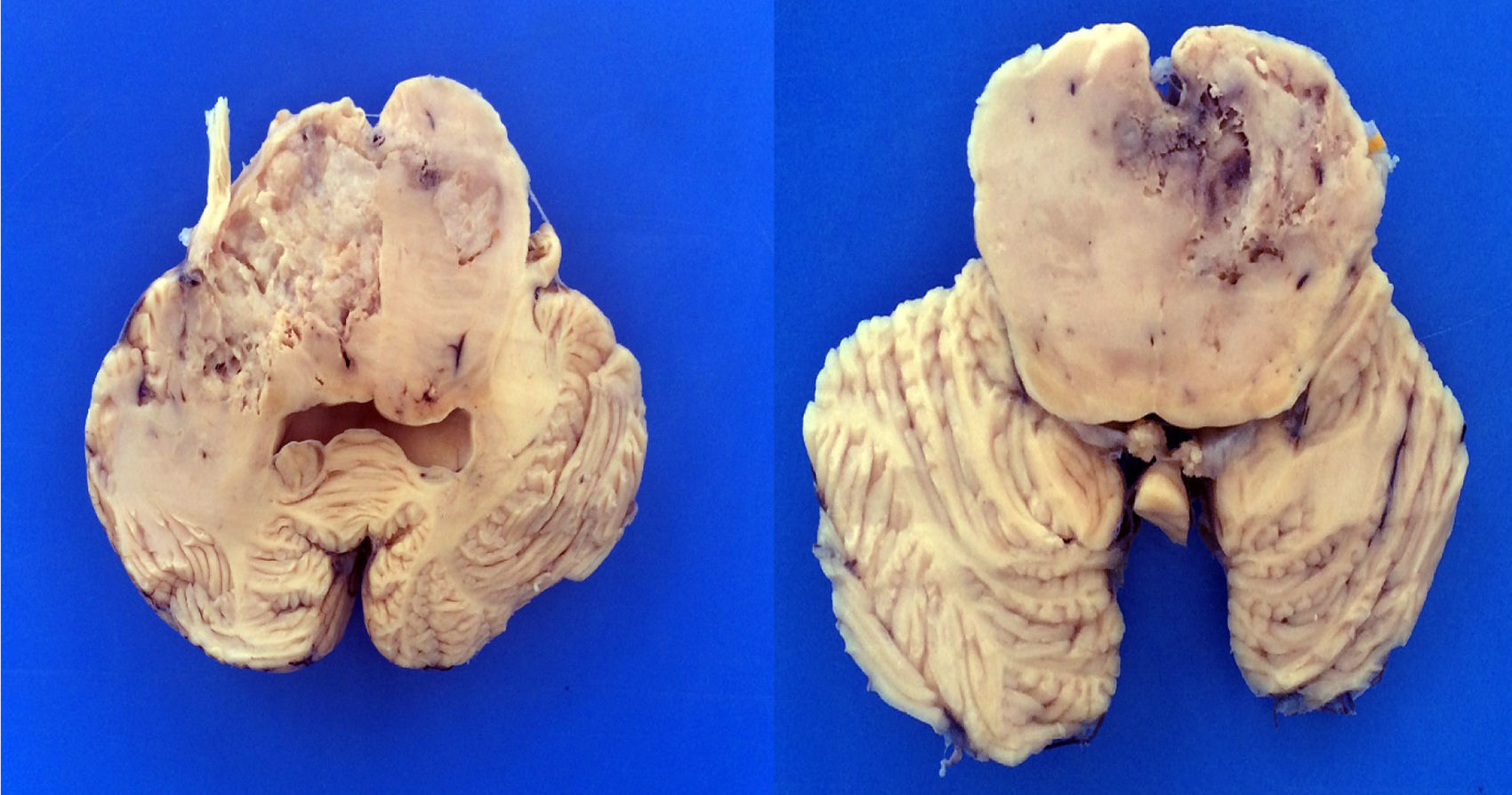
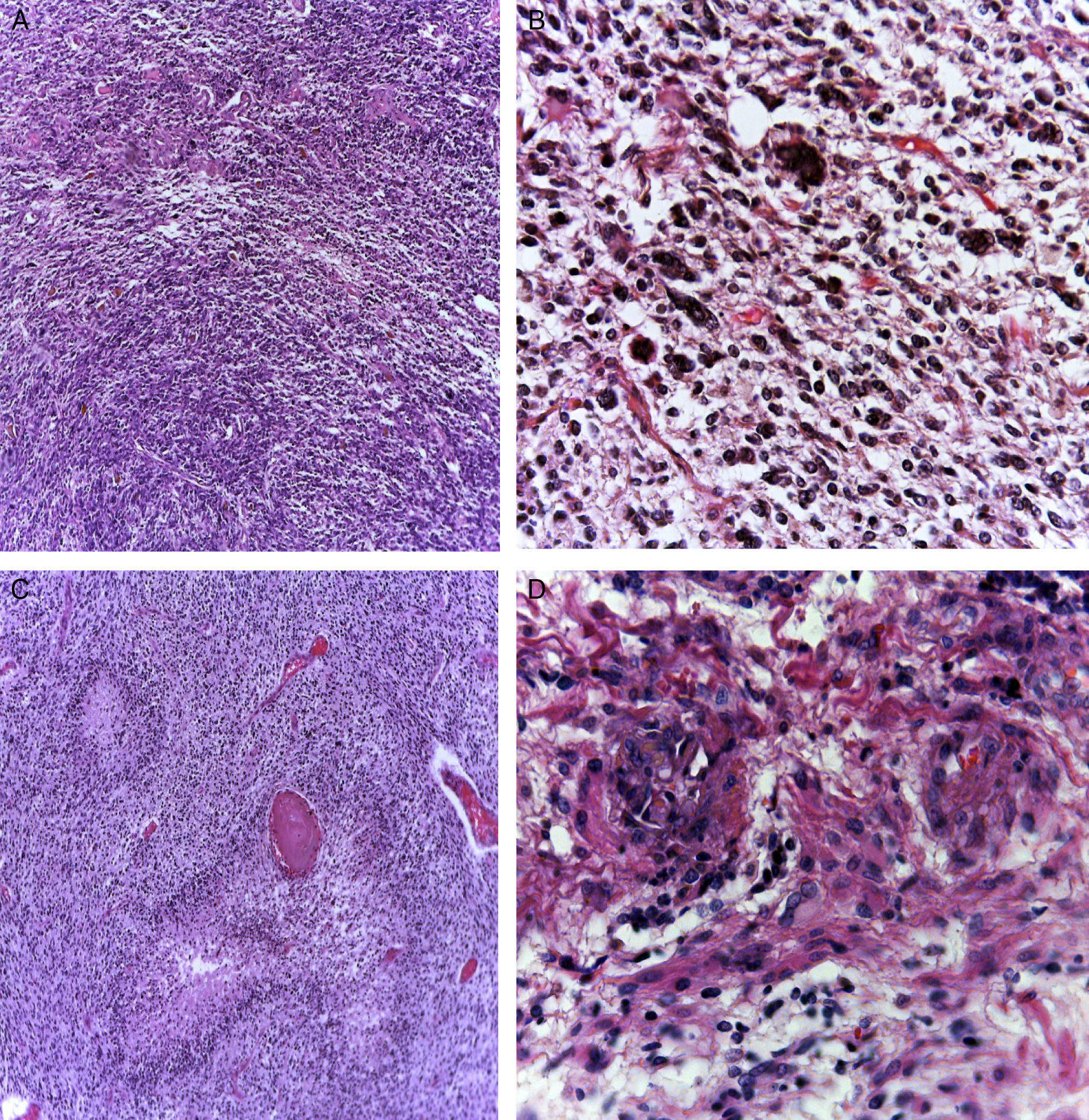
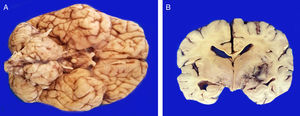
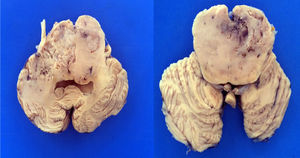
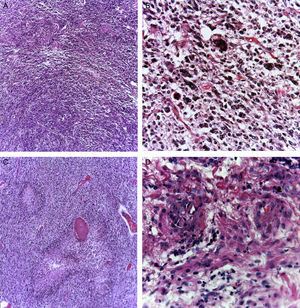
4PatologíaSe practicó el estudio post mórtem a escolar de 7 años. Se encontró un aumento del peso del encéfalo: un peso observado de 1263g para uno esperado de 1100g de acuerdo con su edad y talla. El cerebro mostró un patrón de circunvoluciones normal y congestión de los vasos meníngeos. En la base se descubrió un tumor de aspecto quístico que ensanchaba el puente en forma bilateral, con la mayor parte del lado derecho (fig. 2A). Los cortes seriados mostraron hidrocefalia de predominio izquierdo, hernia del uncus derecho, compresión del tercer y cuarto ventrículo y edema cerebral. Se encontró un tumor del puente, mal delimitado, con destrucción del parénquima, color amarillo grisáceo con zonas de hemorragia y necrosis (fig. 2B), con infiltración al bulbo, pedúnculo cerebeloso superior derecho, mesencéfalo, pedúnculos cerebrales, núcleos grises de la base de predominio derecho e hipocampo derecho con infiltración extensa a leptomeninges (fig. 3). Los cortes histológicos teñidos con hematoxilina y eosina mostraron una neoplasia maligna glial muy celular compuesta por células poco diferenciadas, pleomórficas con atipias y múltiples mitosis (fig. 4A). Se observaron escasas células multinucleadas (fig. 4B). Esta neoplasia característicamente muestra zonas de necrosis rodeadas por palizadas de núcleos atípicos, y proliferación vascular endotelial de aspecto glomeruloide. Se acompaña de necrosis isquémica reciente y cambios por quimioterapia y radioterapia (fig. 4C y 4D). Este aspecto histológico corresponde al astrocitoma grado IV o glioblastoma multiforme de la clasificación de la OMS.
A. La base muestra un tumor que aumenta el volumen del puente en forma bilateral. El tumor es de color amarillo claro y aspecto sólido. B. Los cortes coronales del encéfalo muestran una neoplasia mal delimitada de color amarillo, con zonas de necrosis y hemorragia y pérdida del parénquima que afecta los núcleos grises de la base del lado derecho.
El glioblastoma es una neoplasia glial muy celular (A) compuesta por células poco diferenciadas, pleomórficas, con atipias y mitosis abundantes. Puede haber elementos multinucleados (B). Se encuentran zonas de necrosis que pueden variar de tamaño; están característicamente rodeadas de células tumorales viables en la periferia, delimitándolas, formando una palizada (C). Existe proliferación vascular con hialinización de la pared vascular y apariencia glomeruloide (D).
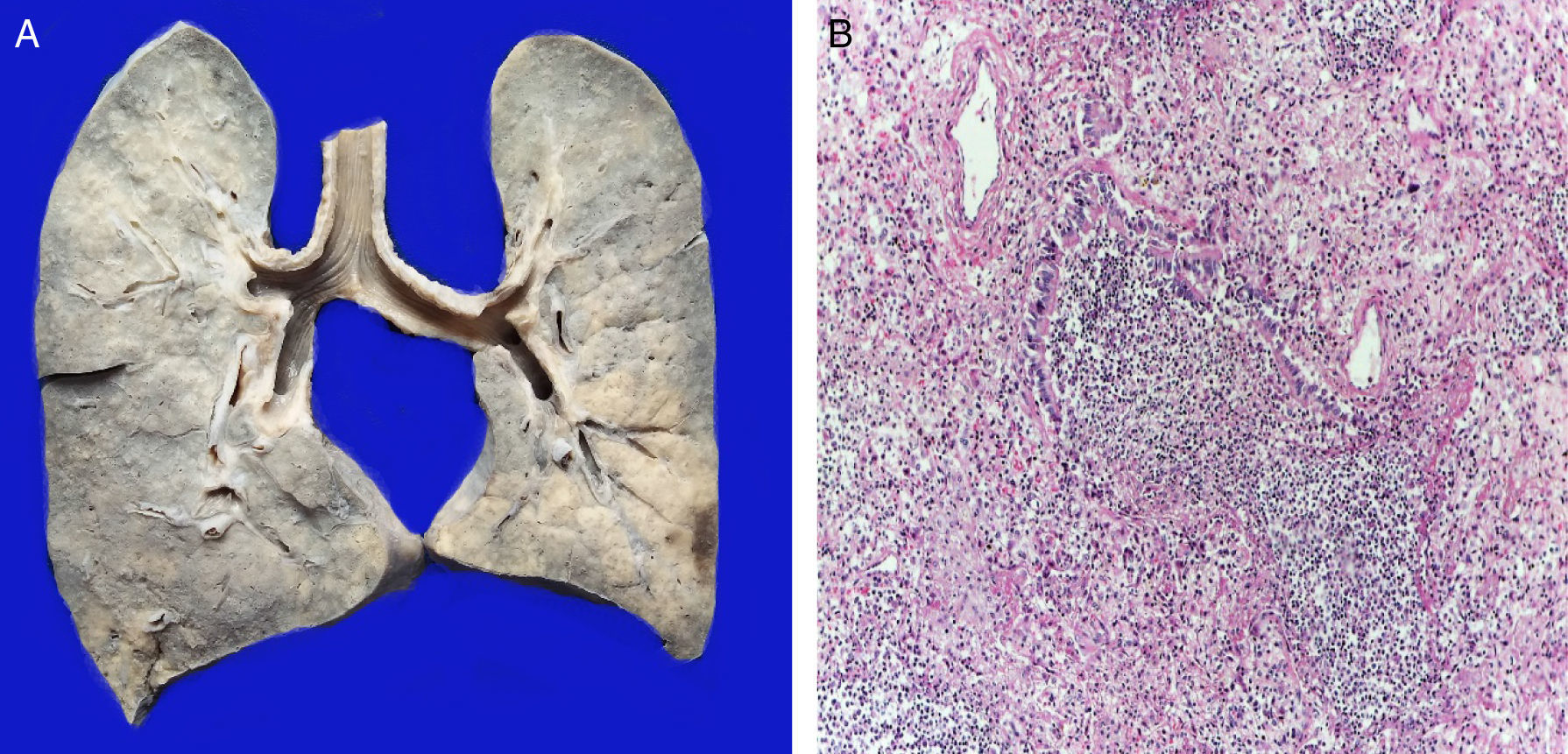
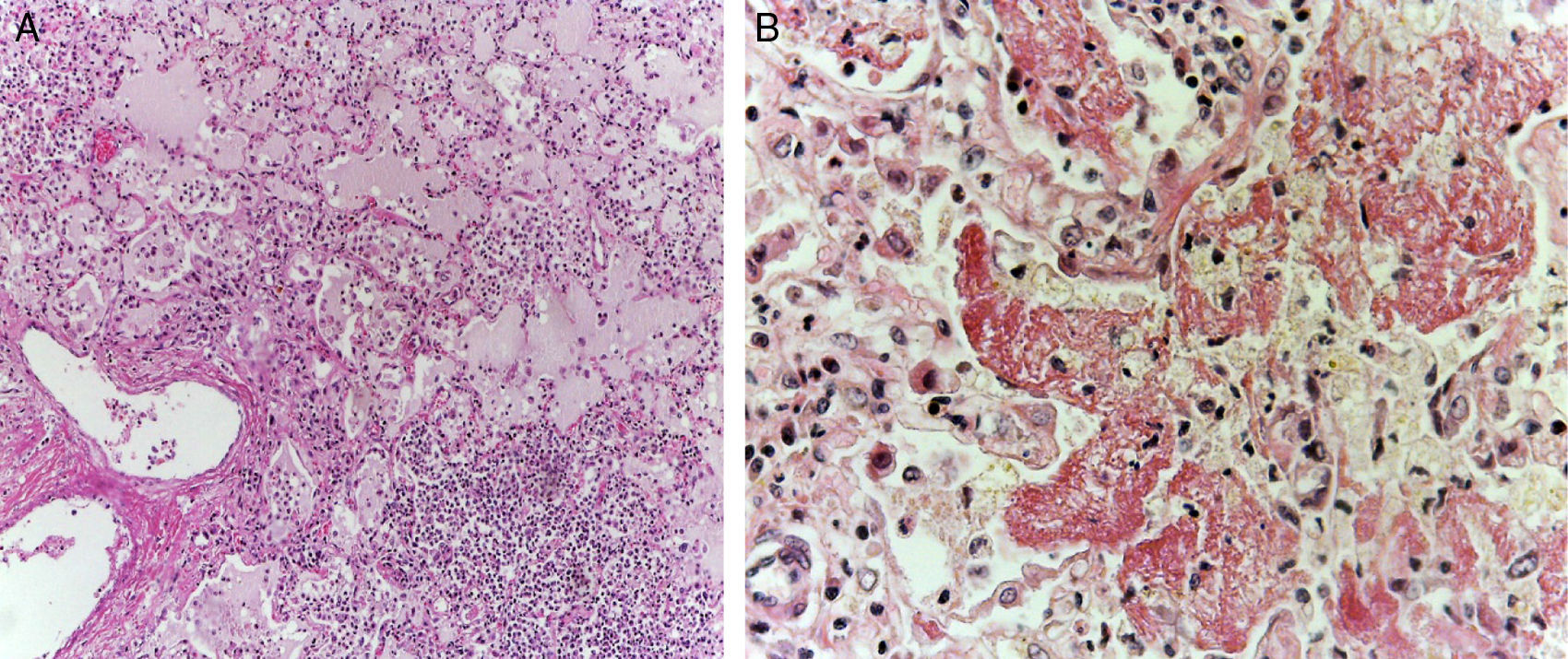
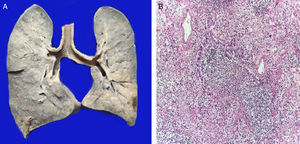
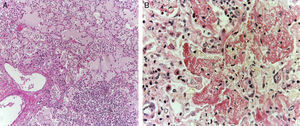
Los pulmones estaban aumentados de tamaño y peso, con la superficie de corte de color gris, con zonas de consolidación de color amarillo blanquecinas, de consistencia firme, que afectaban principalmente el pulmón derecho, aproximadamente el 40% de la superficie de corte (fig. 5A). Los cortes histológicos mostraban áreas con infiltración extensa y abundante de leucocitos polimorfonucleares que focalmente afectaban la pared de bronquiolos terminales y las paredes alveolares (fig. 5B). En otras zonas, el componente inflamatorio lo formaban linfocitos, plasmáticas y macrófagos con pigmento de color café en su citoplasma. Además, se observaba leve fibrosis peribronquial que expandía los septos alveolares contiguos. Existía hiperplasia de neumocitos tipo II. También se observaron edema pulmonar (fig. 6A) y daño alveolar con formación de membranas hialinas (fig. 6B).
Se encontraron datos de choque en tubo digestivo, vejiga, riñones y corazón. Los diagnósticos anatómico finales se presentan en la tabla 1. El paciente presentó historia clínica de sepsis por Klebsiella pneumoniae y Pseudomonas aeruginosa. Los resultados de los cultivos post mórtem se muestran en la tabla 2.
Diagnósticos anatómicos finales
| Enfermedad principal | Astrocitoma grado IV del puente (glioblastoma multiforme de acuerdo con la clasificación de la OMS), con infiltración a bulbo, pedúnculo cerebeloso superior derecho, mesencéfalo, pedúnculos cerebrales, núcleos grises de la base de predominio derecho e hipocampo derecho con infiltración extensa a leptomeninges, necrosis isquémica reciente y cambios por quimioterapia y radioterapia |
| Alteraciones concomitantes | • Hidrocefalia de predominio izquierdo • Hernia en uncus derecho • Compresión del tercer y cuarto ventrículo • Edema cerebral • Neumonía aguda de predominio izquierdo asociada con cuidados de la salud • Sepsis por Klebsiella pneumoniae y Pseudomonas aeruginosa • Adherencias pleurocostales bilaterales • Derrame pleural bilateral (derecho 20 cc, izquierdo 20 cc) |
| Datos anatómicos de choque | • Miopatía visceral hipóxico-isquémica • Necrosis tubular aguda • Miocitolisis colicuativa en miocardio • Pancreatitis aguda focal • Hepatomegalia congestiva PO 800 g/ PE 680 g |
OMS: Organización Mundial de la Salud.
Cultivos post mórtem
| Pseudomonas aeruginosa | Klebsiella pneumoniae | Stenotrophomonas maltophilia | Escherichia coli | Staphylococcus epidemis | Enterococcus | |
|---|---|---|---|---|---|---|
| Hemocultivo | X | — | — | — | — | — |
| LCR | X | — | — | — | — | — |
| Pulmones | X | X | — | — | — | — |
| Bazo | X | — | X | — | X | — |
| Hígado | — | — | — | — | — | — |
| Intestino delgado | — | — | — | X | — | — |
| Colon | — | — | — | — | — | — |
| Otros | X | X | — | X | — | X |
LCR: líquido cefalorraquídeo.
La OMS ha organizado reuniones científicas con el fin de elaborar clasificaciones de los tumores de los diferentes órganos en las que están involucrados expertos en diferentes áreas. En el caso de los tumores del SNC, la reunión ha incluido neuropatólogos, neurooncólogos y científicos, quienes tuvieron a cargo la actualización de la clasificación publicada en el 2007.
Las innovaciones más importantes introducen los hallazgos de biología molecular a las diferentes entidades. En el caso de los pacientes pediátricos, la clasificación de los tumores gliales, del meduloblastoma, de los tumores embrionarios y del ependimoma sufrió cambios notables.
Los astrocitomas difusos pediátricos se estudiaban con sus pares en adultos. Sin embargo, en la nueva era molecular, se observó que tienen características diferentes. Se encontraron mutaciones K27M en la histona H3 del gen H3F3A, o con menor frecuencia en el gen HIST1H3B. Estos tumores crecen en forma difusa, en la línea media, tálamo, tallo cerebral, médula espinal. Se nombraron como glioma difuso de la línea media con mutación K27M H3, e incluyen al astrocitoma difuso del puente3. En cuanto al glioblastoma, se dividió en dos grupos: el que involucra al gen IDH silvestre (90% de los casos) y el que involucra al IDH mutado (el 10% restante). Estas dos variedades se presentan, en su mayoría, en adultos. Se añadió la variante de glioblastoma epitelioide que se presenta en niños y adolescentes con mutaciones en el gen BRAF, y se engloba en el grupo de IDH silvestre. En niños, los gliomas de alto grado, III y IV, el astrocitoma anaplásico y el glioblastoma se consideraron como un solo grupo para la planeación del tratamiento debido a sus alteraciones moleculares y evolución similar. A diferencia de los glioblastoma en adultos, estos se presentan generalmente en la línea media; es decir, en puente, tálamo, médula espinal y, con menor frecuencia, en cerebelo. La incidencia anual en menores de 20 años es de 0.14 casos por 100 000 habitantes; en los adultos, de 4 por 100 000 habitantes. Prácticamente en su totalidad los glioblastomas en niños se presentan de novo. Los genes involucrados, RAS, MAPK, receptores de tirosina-cinasa o genes involucrados en las vías de p53, codifican para proteínas involucradas en la transcripción y regulación de la cromatina. La presencia de un síndrome asociado con cáncer, como el síndrome de Li-Fraumeni, la neurofibromatosis tipo 1 o la deficiencia constitucional de la armonización de la reparación aumenta la incidencia de los gliomas de alto grado en los niños.
Los gliomas difusos del puente siguen siendo un evento devastador en los pacientes pediátricos sin tratamiento efectivo. Los estudios moleculares han demostrado que estos tumores pediátricos son diferentes a los astrocitomas de alto grado de los adultos, y han abierto nuevas vías para el diagnóstico oportuno y el tratamiento efectivo3,5. Por otra parte, es necesario valorar nuevamente el papel de la biopsia estereotáxica en estos casos1.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.