Se realizó un estudio analítico, longitudinal y prospectivo de una cohorte de 100 pacientes con eventos vasculares agudos que fueron atendidos en las unidades de ictus y coronario del Hospital «Hermanos Ameijeiras», en el período comprendido entre 2009-2010, con el objetivo de evaluar si existía asociación entre la hiperglucemia y cualquier complicación inmediata.
Material y métodosA todos los casos se les realizaron estudios sanguíneos como glucemia al ingreso, en ayunas y potprandial, hemoglobina glucosilada y lipidograma.
Para el análisis de los datos se utilizaron medidas de resumen, así como medias y desviación estándar (SD). Se empleó además la prueba de independencia de chi-cuadrado, el test de T de student y se construyó una curva ROC.
ResultadosLas complicaciones se presentaron en el 16% de la muestra. El grupo de enfermos complicados mostró aumento promedio de la glucemia en ayunas (p=0,001), se asoció con el antecedente de diabetes (p=0,022) y «de novo» (p=0,021), lo que no se demostró con la glucemia al ingreso. La hiperglucemia posprandial se asoció con la presencia de eventos inmediatos (p=0,039), lo que también se comprobó con la disglucemia de ayuno (p=0,009), siendo este último parámetro el que mostró una mejor área bajo la curva 0,75 (ROC), con el valor de 6,1 mmol/L como indicador pronóstico de las complicaciones después de un accidente vascular agudo.
ConclusionesConcluimos que los trastornos de la glucemia de ayuno y posprandial, así como la presencia de diabetes, se asocian con las complicaciones médicas tempranas después de un accidente en los territorios coronario y cerebrovascular.
An analytical, longitudinal and prospective study was conducted during the period 2009-2010 on a cohort of 100 patients with acute vascular events who were admitted to the Stroke and Coronary Units of the “Hermanos Ameijeiras” Hospital in Havana, Cuba. The aim was to evaluate whether there was relationship between hyperglycaemia and any immediate complication.
Material and methodsBlood analysis was performed on all cases, such as glucose on admission, fasting and post-prandial, as well as glycosylated haemoglobin and a lipid profile.
Summary statistics were used in the data analysis, as well as means and standard deviations (SD). The Chi-squared independence and Student t tests were used, and a ROC curve was constructed.
ResultsThere were complications in 16% of the sample. The patient group with complications showed an increased mean in fasting blood glucose (P=.001), was associated with a history of diabetes (P=.022) and “de novo” diabetes (P=.021), which was demonstrated with the admission glucose level. Postprandial hyperglycaemia was associated with the occurrence of immediate events (P=.039), which also agreed with an abnormal fasting glucose, with this latter parameter having a larger area under the curve (ROC) 0.75. This gave a value of 6.1 mmol/L as a prognostic indicator of complications after an acute vascular accident.
ConclusionsWe conclude that fasting and postprandial glucose disorders, as well as the presence of diabetes, are associated with early medical complications after coronary or cerebrovascular accidents.
Varios datos observacionales han demostrado una relación lineal entre los niveles de glucosa en sangre, en pacientes hospitalizados, y resultados clínicos adversos, incluso en pacientes sin diabetes establecida1. Otros han reportado resultados contradictorios2 como el estudio NICE –SUGAR donde se registró un incremento absoluto de muertes en el grupo de pacientes con menores valores de glucemia (4,5-6 mmol/L).
Un aspecto de creciente interés en el manejo integral de los pacientes con eventos isquémicos agudos ha sido el impacto de la intervención en los niveles de glucemia, desde que se hospitalizan. Un estudio holandés reportó que la concentración de glucosa, al ingreso, por encima de 11,1 mmol/L, se asoció con una mortalidad similar a la de pacientes con diabetes después de un IMA, por lo que podría utilizarse este parámetro para identificar a sujetos con alto riesgo de mortalidad3. El estudio GRACE (Global Registry of Acute Coronary Events) demostró una relación continua entre el aumento de la glucemia de ayuno con la mortalidad intrahospitalaria y a los 6 meses después de un evento coronario4.
Finalmente, tanto la hiperglucemia de ayuno como la posprandial se han asociado con un mayor riesgo de aterosclerosis5 y no conocemos si el manejo de los niveles posprandiales de este parámetro puede alcanzar algún impacto en la mejoría de la supervivencia y las complicaciones derivadas de sus accidentes agudos.
Algunos han reportado que el aumento en la incidencia de hipoglucemias asociado con el control intensivo de la glucemia tiene un efecto deletéreo sobre la evolución de pacientes tratados en las unidades de cuidados progresivos6 y este, también, es un aspecto no suficientemente aclarado7,8.
Con los datos mostrados previamente diseñamos un estudio con el objetivo de evaluar la influencia de la hiperglucemia, expresada por disglucemia de ayuno, intolerancia a la glucosa y aumento de la hemoglobina glucosilada, en la evolución clínica de los enfermos con un evento coronario o cerebrovascular agudo
Material y métodosSe trata de un estudio analítico, longitudinal y prospectivo de una cohorte de todos los pacientes que fueron atendidos en las unidades de Ictus y Coronario de nuestro centro, con el propósito de evaluar si existe asociación entre la hiperglucemia y las complicaciones médicas de pacientes asistidos por eventos coronarios y cerebrovasculares, sin límite de edad, independientemente de si son diabéticos o no.
La muestra se constituyó con 100 pacientes que cumplieron con los criterios de inclusión y exclusión seleccionados para el estudio:
Criterios de inclusión: pacientes con alguno de los siguientes eventos macrovasculares agudos:
- •
Síndrome coronario agudo con entidades clínicas que engloba9: infarto agudo del miocardio10 (IMA), angina inestable aguda y muerte súbita (MS) de causa cardiológica.
- •
Accidente cerebrovascular isquémico11 o hemorrágico.
Se excluyeron a pacientes que estuvieran tomando previamente medicamentos que influyen sobre el metabolismo de los carbohidratos, con infecciones agudas o crónicas en el momento de su admisión o personas que no estuvieron de acuerdo en participar en el estudio.
Se registraron, en su conjunto, las siguientes complicaciones médicas del síndrome coronario agudo12: mecánicas (insuficiencia cardiaca, ruptura ventricular, aneurisma, shock cardiogénico y disfunción valvular aguda), arritmias (fibrilación ventricular o auricular, bloqueos auriculoventriculares o de rama izquierda), extensión del IMA, angina inestable, reinfarto y la propia muerte, así como la sepsis nosocomial13. Exceptuando las sépticas y la muerte, el resto fue agrupado en complicaciones vasculares. Igualmente, se agruparon las complicaciones médicas en el accidente vascular encefálico, incluyendo el vasoespasmo14.
Se tuvieron en cuenta la presencia de otros factores de riesgo vascular debido a su influencia en el proceso de aterosclerosis, como fueron: hipertensión arterial sistémica (tensión arterial ≥ 140/90 en 2 oportunidades durante su hospitalización o que esté medicado con drogas hipotensoras), tabaquismo (persona que fume al menos un cigarrillo/día) y tiempo de evolución de la diabetes en años.
Los pacientes fueron reunidos en esta primera etapa en un solo grupo de estudio, independientemente de si sufrían de un accidente coronario o cerebrovascular. Igualmente fueron consideradas todas las complicaciones médicas como eventos durante su estancia en las unidades de cuidados coronarios y de ictus, independientemente si fueron vasculares, infecciosas o la propia muerte
A todos los pacientes se les determinaron los siguientes parámetros bioquímicos:
- •
Glucemia en sangre venosa al ingreso, en ayuno en 2 ocasiones y entre 90-120 minutos después del desayuno en una ocasión (en los que ingieran alimentos), por el método de la hexoquinasa.
- •
Medición de los niveles (mmol/L) de colesterol, triglicéridos, LDL y HDL por el método enzimático colorimétrico, según las normas operacionales de nuestro laboratorio.
- •
Hemoglobina glucosilada (HbA1c) a todos los pacientes con diabetes conocida o no durante el evento vascular, por el método inmunoturbidimétrico de inhibición, en un analizador Cobas c 501. Valores superiores a 6,5 se tuvieron en cuenta como diagnóstico de diabetes15.
Para el análisis de los datos se utilizaron medidas de resumen para variables cualitativas en números absolutos y porcentuales, así como medias y desviación estándar (SD) para las variables cuantitativas. Se empleó además la prueba de independencia de chi-cuadrado para evaluar la asociación entre variables cualitativas y para comparar los promedios de las variables lipídicas entre los pacientes que presentaron complicaciones y los que no la presentaron se empleó el test de T de student. Se fijó un nivel de significación estadística de 5% para cada prueba.
Se construyó una curva ROC (Receiver Operating Characteristic Curve), en la que se plotearon los valores de 1-Especificidad y Sensibilidad para cada punto de corte definido para los valores de glucemia de ayuno. La evaluación de la capacidad de predicción de complicaciones vasculares se realizó por el cálculo del área bajo la curva.
A cada paciente se le informó acerca de todas las investigaciones que se le realizaron y se les solicitó su consentimiento para la ejecución de las mismas, en caso de que estuvieran capacitados para ello. En su defecto se consultó con los familiares. El protocolo de estudio fue sometido a la aprobación del Comité de Ética y Científico de la institución.
ResultadosSe estudiaron 100 pacientes, en los cuales no hubo predominio de sexo. La edad promedio fue de 61,9 años (30-96 años, DE: 14,76). La hipertensión arterial (HTA) y el tabaquismo estuvieron presentes en el 61 y 47%, respectivamente, de la población estudiada, así como un 22% de personas con diabetes mellitus tipo 2 conocida.
El 50% de los enfermos presentaron eventos coronarios (n=50), de los cuales 40% fueron angina inestable (n=40) y un porcentaje menor de infarto de miocardio agudo (10%); el 50% restante de los enfermos presentaron eventos cerebrovasculares, en los que predominaron los eventos isquémicos (n=31) con un 31%, seguido por la hemorragia subaracnoidea (n=14) y la hemorragia intraparenquimatosa (n=5) con 14% y 5%, respectivamente
Un total de 16 pacientes (n=%) presentaron algún tipo de complicaciones, siendo las vasculares las que mayormente estuvieron presente con un 9%, seguida de las sépticas 5% (bronconeumonía 4% y urosepsis 1%) y muerte 2%.
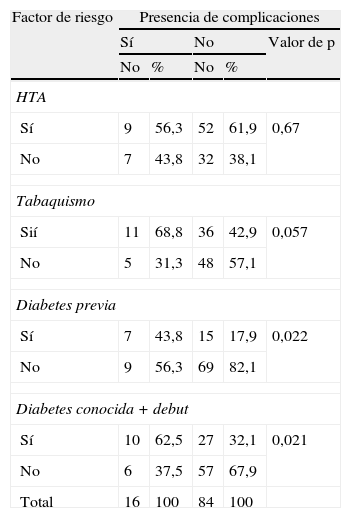
La presencia de complicaciones médicas no se asoció con el antecedente de padecer HTA (p=0,67) ni de tabaquismo (p=0,057), lo que si se demostró con el antecedente de diabetes mellitus (p=0,022) (tabla 1).
Relación entre la presencia de factores de riesgo vascular y las complicaciones
| Factor de riesgo | Presencia de complicaciones | ||||
| Sí | No | Valor de p | |||
| No | % | No | % | ||
| HTA | |||||
| Sí | 9 | 56,3 | 52 | 61,9 | 0,67 |
| No | 7 | 43,8 | 32 | 38,1 | |
| Tabaquismo | |||||
| Sií | 11 | 68,8 | 36 | 42,9 | 0,057 |
| No | 5 | 31,3 | 48 | 57,1 | |
| Diabetes previa | |||||
| Sí | 7 | 43,8 | 15 | 17,9 | 0,022 |
| No | 9 | 56,3 | 69 | 82,1 | |
| Diabetes conocida + debut | |||||
| Sí | 10 | 62,5 | 27 | 32,1 | 0,021 |
| No | 6 | 37,5 | 57 | 67,9 | |
| Total | 16 | 100 | 84 | 100 | |
Igualmente, la presencia de diabetes tipo 2, sumando los pacientes que la padecían a los de reciente diagnóstico, se asoció significativamente (p=0,021) a una mayor frecuencia de complicaciones médicas.
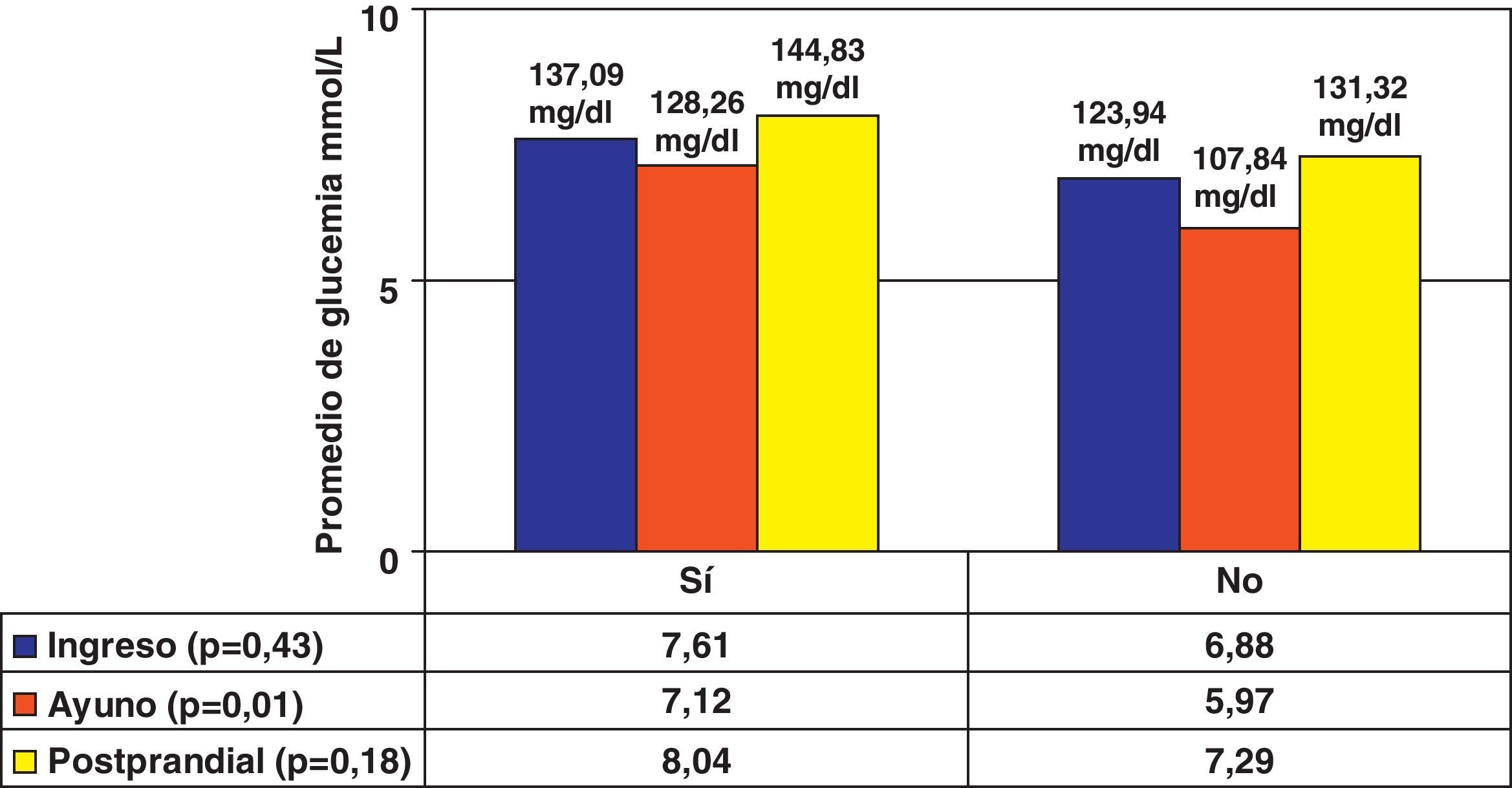
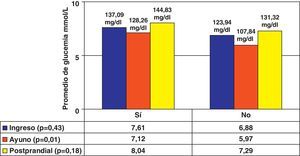
Las medias de los parámetros del perfil glucémico se muestran en la figura 1 (factor de conversión [FC]=0,05551 mmol/L a mg/dL), donde se observa que el grupo de enfermos complicados mostraron mayores valores de glucemia al ingreso y en el periodo posprandial, existiendo diferencias solo en el caso de la glucemia de ayuno (p=0,01).
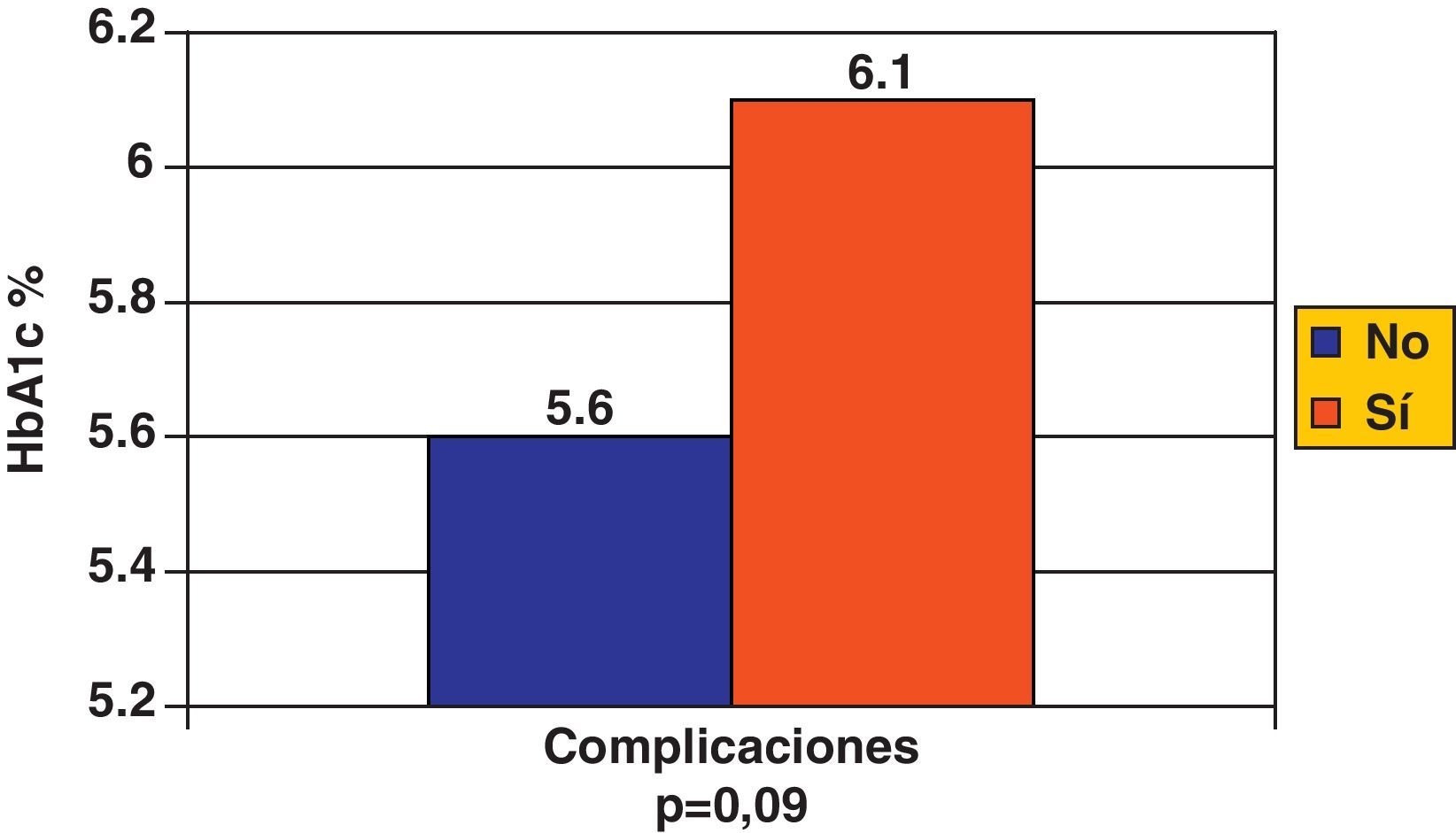
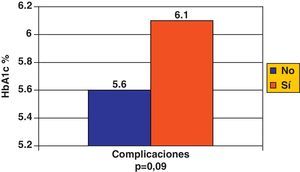
La media de los parámetros de la Hb glucosilada (HbA1c) que se muestra en la figura 2, no se asoció con la presencia de eventos médicos posterior a un accidente macrovascular.
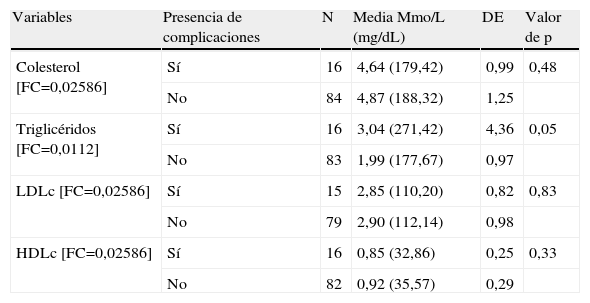
No se demostró diferencias de las medias de los valores de los parámetros lipídicos entre el grupo de pacientes que presentó alguna complicación médica inmediata con aquellos que evolucionaron satisfactoriamente (tabla 2).
Comportamiento del perfil lipídico en relación con la presencia de complicaciones
| Variables | Presencia de complicaciones | N | Media Mmo/L (mg/dL) | DE | Valor de p |
| Colesterol [FC=0,02586] | Sí | 16 | 4,64 (179,42) | 0,99 | 0,48 |
| No | 84 | 4,87 (188,32) | 1,25 | ||
| Triglicéridos [FC=0,0112] | Sí | 16 | 3,04 (271,42) | 4,36 | 0,05 |
| No | 83 | 1,99 (177,67) | 0,97 | ||
| LDLc [FC=0,02586] | Sí | 15 | 2,85 (110,20) | 0,82 | 0,83 |
| No | 79 | 2,90 (112,14) | 0,98 | ||
| HDLc [FC=0,02586] | Sí | 16 | 0,85 (32,86) | 0,25 | 0,33 |
| No | 82 | 0,92 (35,57) | 0,29 |
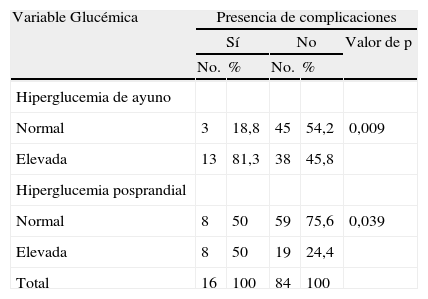
Se determinó asociación entre la hiperglucemia de ayuno (valor superior a 5,6 mmo/l) con la incidencia de complicaciones inmediatas a un accidente macrovascular (p= 0,009). Nótese que el 81,3% de los pacientes complicados tuvieron aumento de este parámetro. Igualmente se comprobó una relación significativa entre la hiperglucemia posprandial (> 7,8 mmol/L) y la ocurrencia de nuevas complicaciones (P= 0,039), llamando la atención que aproximadamente el 75% de los enfermos del grupo que evolucionó satisfactoriamente mostró valores normales de este indicador (tabla 3).
Asociación entre hiperglucemia y complicaciones inmediatas
| Variable Glucémica | Presencia de complicaciones | ||||
| Sí | No | Valor de p | |||
| No. | % | No. | % | ||
| Hiperglucemia de ayuno | |||||
| Normal | 3 | 18,8 | 45 | 54,2 | 0,009 |
| Elevada | 13 | 81,3 | 38 | 45,8 | |
| Hiperglucemia posprandial | |||||
| Normal | 8 | 50 | 59 | 75,6 | 0,039 |
| Elevada | 8 | 50 | 19 | 24,4 | |
| Total | 16 | 100 | 84 | 100 | |
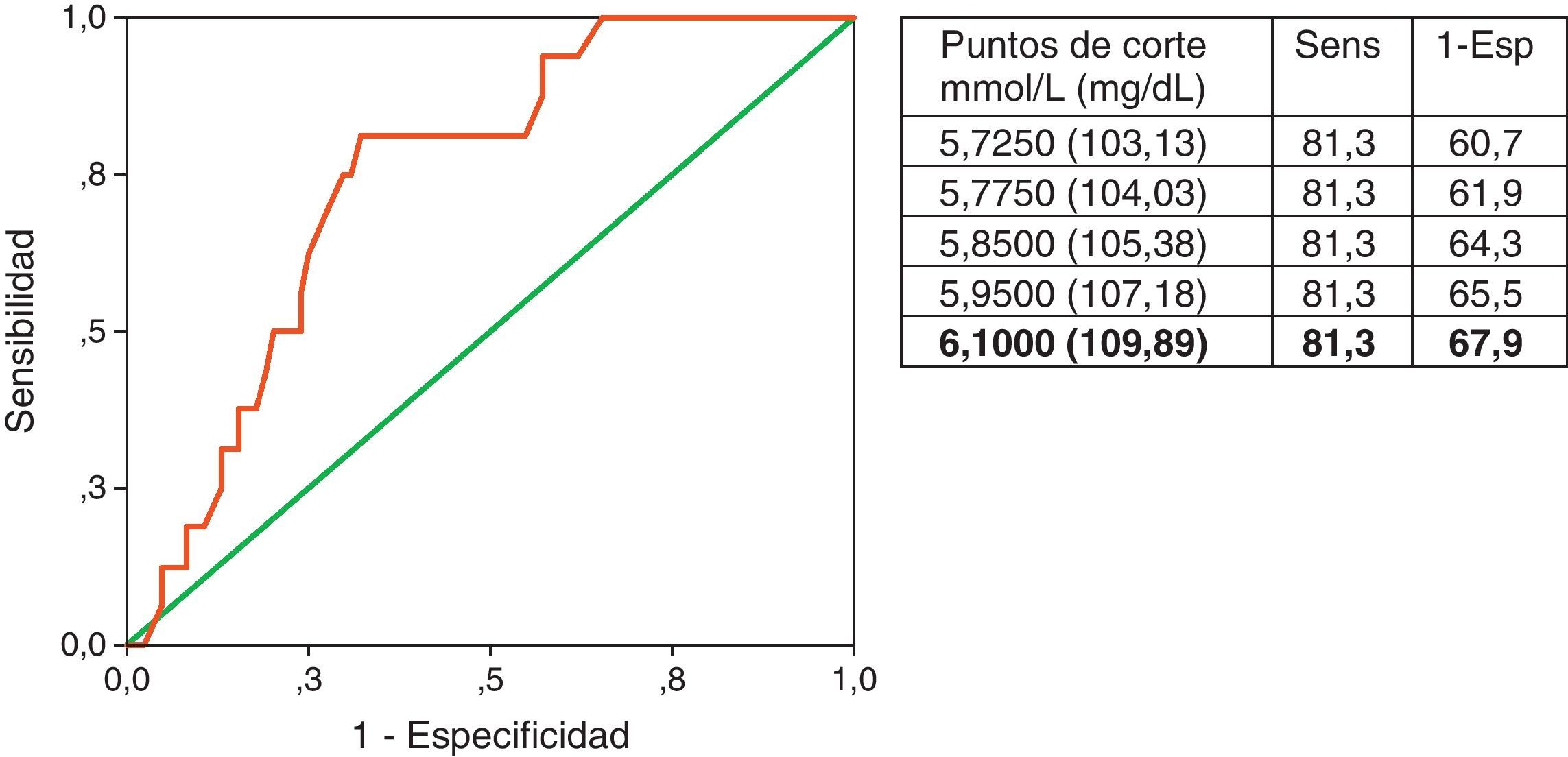
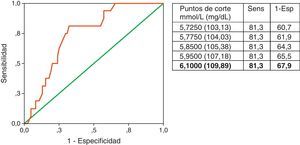
Se realizó un análisis de diferentes valores de glucemia de ayuno, combinando la sensibilidad y la especificidad para pronosticar un evento clínico posterior a un accidente macrovascular, a través de una curva ROC (figura 3). El punto de corte de 6,1mmol/l (S=81,3 y E=67,9) es el que mejor predice estos eventos (área bajo la curva: 0,75).
DiscusiónComo es lógico esperar, el porcentaje de hipertensos triplica al de pacientes con diabetes, debido a la prevalencia que tienen las 2 enfermedades en el país16 y al impacto que tienen en el desencadenamiento de accidentes coronarios y cerebrovasculares a nivel mundial17. Es importante resaltar que casi las 2 terceras partes de los enfermos tenían el antecedente de hipertensión arterial y más del 50% de los pacientes que presentaron complicaciones eran hipertensos, aunque no se logró demostrar una asociación con este factor de riesgo.
El registro multinacional conocido con la sigla GRACE, reportó que la hipertensión sistólica es un factor de riesgo de mortalidad independiente en pacientes que presentan un síndrome coronario agudo en el período desde el ingreso hospitalario hasta 6 meses después del alta18. Es probable que nuestro resultado difiera de este reporte debido al corto período que se evaluó, cuyo promedio fue de 10,6 días después del evento vascular.
Es conocido, que el tabaquismo constituye un factor independiente asociado a la aparición de eventos macrovasculares19. En nuestro estudio, casi la mitad de los enfermos eran fumadores, y de los complicados más de las 2 terceras partes tenían antecedente de tabaquismo, aunque la asociación no fue significativa (p=0,057); es probable que el número reducido de pacientes y de complicaciones puede haber influido en este resultado.
Poco más de la quinta parte de los enfermos sabía que eran diabéticos tipo 2, con un promedio de 15 años de evolución de la enfermedad. Este factor de riesgo se asoció con un aumento significativo de complicaciones, lo que se repitió cuando se sumaron los enfermos diabéticos conocidos con los diabéticos de reciente diagnóstico, un hecho ya reportado previamente20.
Igualmente, los trastornos del metabolismo de las lipoproteínas, expresadas por la hipercolesterolemia, la hipertrigliceridemia y la disminución de las de alta densidad (HDL) se han asociado al riesgo de crisis ateroscleróticas21,22. La influencia independiente de estos parámetros en el desarrollo de complicaciones durante el período posterior inmediato a uno de estos eventos no ha sido suficientemente establecida. En este análisis no se demostró una asociación entre las variaciones del perfil lipídico con el desencadenamiento de complicaciones vasculares, incluyendo a las lipoproteínas de baja densidad (LDL), a pesar de que el grupo de pacientes complicados registraron un mayor nivel promedio de triglicéridos y menor de HDL, lo que es un fenómeno que tipifica a la dislipoproteinemia que acompaña a la resistencia a la acción de la insulina y que conlleva un mayor riesgo de daño macrovascular23.
La hiperglucemia se ha asociado con un peor pronóstico en la evolución inmediata24,25 y a largo plazo26, de los accidentes coronarios y cerebrovasculares. Algunos han reportado que la glucemia en el momento del ingreso27 y posprandial28 de los enfermos en las unidades de cuidados progresivos puede ser un indicador pronóstico seguro a la hora de seleccionar pacientes con mayor riesgo de presentar algún tipo de complicación macrovascular, lo que sustenta el continuo interés en implementar algoritmos de manejo de la hiperglucemia en estos contextos29.
En nuestro estudio, la hiperglucemia posprandial sí estuvo asociada a la aparición de algunos eventos considerados como complicaciones vasculares, sépticas e incluso la muerte; coincidiendo con lo reportado previamente30.
La glucemia al ingreso no se asoció con una mayor frecuencia de eventos postaccidentes macrovasculares, lo que puede tener una explicación de acuerdo al tipo de análisis utilizado, pues no se estableció un punto de corte para definir este parámetro como elevado. El impacto de la hiperglucemia en el momento de la admisión hospitalaria es motivo de evaluación, incluso, en eventos críticos no coronarios ni cerebrovasculares31.
Un fenómeno semejante se encontró con la HbA1c. No conocemos reportes que relacionen los valores de HbA1c con el desarrollo de complicaciones tempranas de eventos macrovasculares, aunque el hecho que este parámetro refleje el estado de la glucemia en un período más prolongado podría relacionar el posible efecto que tiene la hiperglucemia sostenida en el desencadenamiento de la debacle aterosclerótica.
Es de resaltar el hallazgo de que el grupo de pacientes que tuvieron alguna complicación vascular o séptica, incluida la muerte, mostraron niveles de glucemia de ayuno (7,12 mmol/L) más elevada al compararlos con los pacientes que evolucionaron satisfactoriamente, coincidiendo con resultados similares de otros investigadores32,33. Este fenómeno, en nuestra opinión, refuerza el probable papel que tiene la hiperglucemia en la generación de daño vascular, incluso de manera brusca, que puede involucrar mecanismos de daño oxidativo34 y de glucosilación no enzimática de proteínas35, entre otros.
El análisis del valor pronóstico de los diferentes momentos en que se mide la glucemia y su relación con el desencadenamiento de complicaciones postevento macrovascular arrojó que solo la glucemia de ayuno se relacionó de una manera adecuada con el peor pronóstico en la evolución inmediata, lo que había sido reportado previamente, por nuestro grupo, en un número menor de pacientes estudiados36.
Es interesante que el punto identificado por la glucemia de ayuno en 6,1mmol/l mostrara la mejor combinación de sensibilidad y especificidad, que permitirían conferir un valor predictivo útil en la práctica clínica. Este mismo resultado fue obtenido en el caso del infarto agudo de miocardio por Capes et al., que en una revisión sistemática reportaron un riesgo relativo 4 veces mayor de mortalidad para este valor de glucemia37. Coincidentemente, los mismos autores reportan un valor similar al nuestro en el pronóstico de mortalidad después de un evento cerebrovascular, con un riesgo relativo incrementado en 3 veces para el rango de glucemia entre 6,1 a 7 mmol/L38, lo que se ha sido estimado en su probable relación con la edad en un grupo de pacientes con IMA39
Los resultados que se muestran en este estudio nos motiva a continuar con la evaluación del impacto que podrá tener el manejo de la glucemia, y su variabilidad40,41, durante los accidentes macrovasculares secundarios al proceso de aterosclerosis, donde no existe una evidencia científica convincente, lo que será el objetivo de una futura investigación.
Concluimos que tanto la hiperglucemia de ayuno, desde el rango de disglucemia, como la hiperglucemia posprandial, en niveles de intolerancia a la glucosa, se asociaron con el conjunto de complicaciones médicas en el período inmediato después de un accidente vascular agudo.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses