La enfermedad cardiovascular (ECV) representa la primera causa de mortalidad en las personas con diabetes mellitus, entre las cuales, el riesgo de mortalidad cardiovascular es 2-4 veces mayor que el de la población general. Las guías de práctica clínica recomiendan calcular el riesgo de ECV en la diabetes; sin embargo, se han desarrollado pocos modelos para estimar este riesgo en las personas con diabetes. Los primeros modelos de predicción de ECV en la diabetes mellitus tipo 2, que incluyeron junto a las variables de riesgo clásicas la HbA1c y los años de evolución, no son contemporáneos y no funcionan en poblaciones diferentes a las que participaron en su desarrollo. La creación de modelos de riesgo propios actuales y validados en diferentes poblaciones permitiría realizar intervenciones preventivas más agresivas y tempranas, y centradas en el paciente, con la finalidad de frenar la epidemia de ECV que padecen las personas con diabetes.
Cardiovascular disease (CVD) remains the first cause of death in patients with diabetes mellitus. Cardiovascular mortality is between 2 and 4 times as high as the risk of matched controls in the general population. Although practice guidelines recommend calculating CVD risk in diabetes, few models for estimating cardiovascular risk have been developed specifically for diabetic patients. The first ones, taking into account HbA1c and diabetes duration plus classical risk factors, is not contemporary and perform sub-optimally in different populations with diabetes. Constructing updated population-derived and externally validated cardiovascular risk models will yield more aggressive patient-centered preventive interventions to curb the ongoing epidemic of CVD in patients with diabetes.
La diabetes mellitus (DM) presenta proporciones epidémicas con una estimación de la prevalencia en Europa del 8,1% (52 millones de personas padecen la enfermedad) y un incremento esperado para el año 2030 que alcanzará el 9,5% (64 millones)1. La prevalencia de la DM en España es del 14% habiendo experimentado en nuestro medio un aumento en la última década del 30%, con una proporción de diabetes no diagnosticada del 40%2,3. Además, se calcula que un número de personas similar al de las que padecen DM tipo 2 tienen riesgo elevado de desarrollarla dada su condición de prediabetes. La enfermedad cardiovascular (ECV) es la causa fundamental de mortalidad en el mundo, suponiendo más de un 20% de todas las muertes4. La DM tipo 2 es un factor independiente de ECV y está frecuentemente asociada con otros factores de riesgo cardiovascular (RCV) como la hipertensión y la dislipidemia2,5. La ECV y sus factores de riesgo aparecen temprano, previamente a la aparición de la diabetes, siendo la principal causa de mortalidad en las personas con DM tipo 2, las cuales presentan entre 2 y 4 veces más enfermedad coronaria (EC)6. La DM y la ECV se desarrollan en concierto con las anormalidades metabólicas como participantes necesarias y causantes de daño en la red vascular.
Las complicaciones macrovasculares como la EC, cerebrovascular y enfermedad arterial periférica aparecen antes que las microvasculares, estando presentes en hasta un 22% de las personas con DM tipo 2 recién diagnosticada2. Alrededor de un 60% de estas personas sin complicaciones cardiovasculares al diagnóstico desarrollarán ECV, una complicación más severa y costosa que la retinopatía. La diabetes multiplica entre 2,4 y 5 veces el gasto sanitario y las complicaciones crónicas triplican el gasto de la diabetes sin complicaciones en el estudio Cost of Diabetes in Europe (CODE-2) sobre costes de la DM tipo 2, realizado en 1998 en 8 países, entre ellos España7. Por ello, el despistaje de hiperglucemia con propósito de prevención cardiovascular debe de dirigirse a individuos de alto riesgo ya que podría facilitar la reducción de ECV y podría beneficiar la progresión de enfermedad microvascular8.
Predicción del riesgo cardiovascular. Conceptos básicos y su lógicaEl cálculo de riesgo ha sido un elemento clave en los esfuerzos por definir factores de riesgo clásicos de ECV, identificar nuevos marcadores de riesgo, identificar y medir dianas terapéuticas potenciales y mejorar la coste-eficiencia de terapias tanto en prevención primaria como secundaria de la ECV.
En la práctica clínica, los algoritmos de predicción de riesgo se han usado para identificar a individuos con elevado riesgo de desarrollar ECV en un periodo de tiempo con la finalidad de seleccionar a aquellas personas susceptibles de una intervención preventiva más intensiva. Bajo este concepto subyace la asunción de que la intensidad del tratamiento y la reducción de los factores de riesgo deben adaptarse al nivel de riesgo absoluto estimado.
La estimación del riesgo absoluto de desarrollar una ECV requiere una serie de factores. En primer lugar, tienen que existir datos fiables que indiquen la tasa de incidencia de la enfermedad. Se necesita tener identificadas una serie de variables de riesgo para poder medir su asociación con la incidencia de enfermedad futura. Hacen falta modelos matemáticos que cuantifiquen la asociación prospectiva entre factores de riesgo y ocurrencia de enfermedad y que sean capaces de comparar diferentes modelos de riesgo. Además, la utilidad de los modelos de predicción debe de medirse en el contexto de la práctica clínica, incluyendo consideraciones sobre las dimensiones y severidad de la enfermedad a estudio, la disponibilidad de intervenciones seguras y efectivas para prevenirla y los estudios de coste-efectividad de utilizar estos tratamientos en diferentes segmentos de la población.
La mayoría de las estimaciones de RCV a 5 y 10 años se basan en ecuaciones de regresión multivariable derivadas de la cohorte de Framingham en la cuales a los niveles de los factores de riesgo clásicos (edad, colesterol total, colesterol HDL, tensión arterial sistólica, tabaquismo) se les asigna un peso (puntuación) para estimar el riesgo de EC de forma separada en hombres y mujeres. La puntuación de riesgo calculada se convierte entonces en una probablidad absoluta de desarrollar EC en ese periodo de tiempo. Así, un paciente con una estimación de riesgo a 10 años del 8%, se debe de interpretar como que de 100 personas similares a él, podemos esperar que 8 sufrirán un evento en los próximos 10 años.
La demostración de que una escala de riesgo está asociada significativamente con el acontecimiento de interés es necesaria pero insuficiente para evaluar su utilidad. Existen una serie de mediciones para evaluar cómo funcionan y la utilidad de los modelos de predicción de riesgo. Son test diagnósticos que se aplican a los modelos para medir parámetros como la capacidad discriminatoria, la calibración, el ajuste del modelo y la información del modelo sobre el evento de interés. A esto se le denomina validación interna del modelo y los test más utilizados son los 2 primeros.
El test más empleado para medir la discriminación de un modelo de predicción de RCV o de cualquier otro resultado es la concordandia estadística (C estadístico) que es una función de ambas, sensibilidad y especificidad del modelo a través de todos sus valores. Representa la capacidad de la tabla o modelo de riesgo para discriminar casos futuros de no casos. El C estadístico puede variar desde 1 (discriminación perfecta) a 0,5 (probabilidad aleatoria, indicando que la ecuación de riesgo no es mejor que echar una moneda al aire). Un C estadística<0,7 se considera inadecuada.
Otra forma de evaluar la capacidad diagnóstica de un algoritmo es la curva «característica operativa del receptor» (ROC, del inglés «Receiver Operating Characteristic»). Para dibujar una curva ROC se emplean las razones o ratios de verdaderos positivos (VPR) y de falsos positivos (FPR). La VPR mide hasta qué punto una prueba diagnóstica es capaz de detectar o clasificar los casos positivos correctamente, de entre todos los casos positivos disponibles durante la prueba. La FPR define cuántos resultados positivos son incorrectos de entre todos los casos negativos disponibles durante la prueba. Una curva ROC se define por FPR y VPR como ejes de coordenadas «x» e «y» respectivamente, y representa los intercambios entre verdaderos positivos (en principio, beneficios) y falsos positivos (en principio, costes). Dado que VPR es equivalente a sensibilidad y FPR es igual a 1-especificidad, el gráfico ROC también se define como la representación en el eje «y» de la sensibilidad frente a la (1-especificidad) en el «x». El indicador más utilizado para definir una curva ROC es el área bajo la curva. Este índice se puede interpretar como la probabilidad de que un clasificador ordene o puntúe un evento positivo elegido aleatoriamente más alto que uno negativo. Por esto, en el ámbito sanitario, las curvas ROC también se denominan curvas de rendimiento diagnóstico. Esta área posee un valor comprendido entre 0,5 y 1, donde 1 representa un valor diagnóstico perfecto y 0,5 es una prueba sin capacidad discriminatoria diagnóstica. Es decir, si el área bajo la curva para una prueba diagnóstica es 0,8 significa que existe un 80% de probabilidad de que el diagnóstico realizado a un enfermo sea más correcto que el de una persona sana escogida al azar.
Calibración es la capacidad de un modelo de riesgo de predecir con exactitud el nivel de riesgo absoluto que es posteriormente observado. Una forma visual de mostrar la calibración es dividir a la población en riesgo en deciles de predicción de riesgo y trazar en un eje de coordenadas «x» e «y» el riesgo estimado versus la tasa de eventos observada. El método estadístico que se usa habitualmente para medir la capacidad discriminatoria de un modelo es el test de Hosmer-Lemeshow Chi2. Un valor<0,05 indica una calibración pobre del modelo ya que existen diferencias significativas entre el riesgo estimado y el observado.
Sin embargo, antes de considerar si un modelo de predicción multivariable (diagnóstico o pronóstico) se puede usar en poblaciones, es esencial que su capacidad predictora sea evaluada en otras cohortes de personas que no hayan intervenido en el desarrollo de la ecuación del modelo. A esta prueba se la denomina validación externa del modelo.
Actualmente el consenso general es que los modelos de riesgo deben centrarse en predecir eventos cardiovasculares globales, no solo EC. Esto permite identificar a más personas en riesgo en periodos cortos de tiempo.
Hasta la fecha existen pocos modelos contemporáneos validados externamente y el impacto de su aplicación en la toma de decisiones y en los eventos que ocurren a lo largo del tiempo son hoy por hoy meramente orientativos.
Estimación del riesgo cardiovascular en los pacientes con diabetes. ¿Es la diabetes un equivalente de riesgo coronario? o ¿son necesarios los modelos de predicción de enfermedad cardiovascular en diabetes?La ECV es la principal causa de morbimortalidad en las personas con diabetes y la mayor contribuidora a los gastos directos e indirectos de la diabetes. Numerosos estudios han demostrado la eficacia de controlar los factores de RCV para prevenir o enlentecer la ECV en las personas con diabetes. Además, se han descrito grandes beneficios cuando se realiza un control multifactorial intensivo de estos factores de riesgo9.
El objetivo de medir el RCV es estratificar y clasificar el nivel de riesgo en las personas con diabetes para adecuar una respuesta terapéutica preventiva de forma personalizada. Existe controversia sobre si la diabetes es un equivalente de riesgo coronario y por lo tanto deberíamos considerar a todas las personas con DM tipo 2 de muy alto riesgo10–12. Sin embargo, el efecto de la DM tipo 2 sobre la EC no es el mismo en diferentes poblaciones y ha sido menos estudiado en el sur de Europa, región caracterizada por una mortalidad cardiovascular más baja13. En esta población, se ha encontrado un menor RCV a largo plazo en pacientes con DM tipo 2 sin ECV previa en comparación con pacientes no diabéticos con un IAM previo12. Por otro lado, el riesgo a 10 años de EC entre adultos con diabetes y la fracción de eventos cardiovasculares causados por la diabetes han mejorado en los últimos años14–16. Aunque la guías de práctica clínica recomiendan calcular el RCV para tratar los factores de riesgo presentes, se han desarrollado pocos modelos para estimar este riesgo en pacientes con DM tipo 2 sean pacientes recién diagnosticados o ya en tratamiento17–19. Además, las ecuaciones de predicción de riesgo no son óptimas en diferentes poblaciones con diabetes y algunas han sido desarrolladas antes de la llegadas de estrategias modernas de prevención de ECV17,20. Nuestro conocimiento de la ECV tanto en la DM tipo 1 como en la DM tipo 2 proviene en gran medida de tiempos pasados en los que el control glucémico intensivo era menor. Es necesario, por tanto, construir modelos contemporáneos de riesgo cadiovascular propios para cada región capaces de predecir de forma precisa la probabilidad de presentar ECV futura y validarlos en otras poblaciones para asegurar su uso a nivel general.
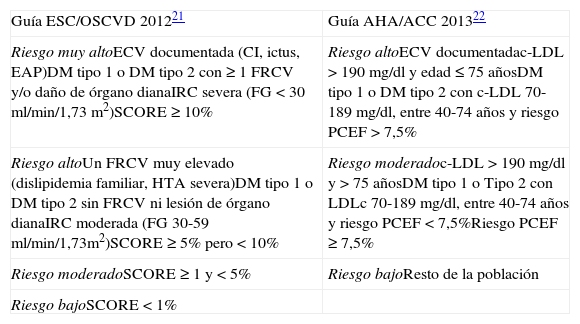
La guía europea del 2012 de prevención de ECV en la práctica clínica de la Sociedad Europea de Cardiología y otras Sociedades para la prevención de la ECV en la práctica clínica y la guía de diabetes, prediabetes y ECV del 2013 de las Sociedades Europeas de Cardiología y Diabetes recomiendan que las personas con DM y al menos otro factor de RCV y/o lesión subclínica o lesión de órgano diana (bajo índice tobillo/brazo, aumento del grosor de la íntima media carotidea, aumento de la rigidez arterial o de la cantidad de calcio arterial coronario (CAC), neuropatía autonómica, isquemia miocárdica silente y albuminuria), deben de considerarse pacientes de muy alto riesgo, y el resto de los pacientes con DM, de alto riesgo (tabla 1)21. Esta estratificación en 2 niveles de riesgo, muy alto y alto, en la diabetes se debe a que las tablas de riesgo europeas, Systematic Coronary Risk Evaluation (SCORE), no se contruyeron para personas con diabetes y por lo tanto no tenemos de momento modelos de predicción de RCV para estimar el nivel de riesgo absoluto de presentar un evento cardiovascular en personas con diabetes. El RCV tanto en población general como en la diabetes es un gradiente continuo, siendo poco exacta y artificial la estratificación en muy alto riesgo y alto riesgo. Sin embargo, la guía estadounidense que también estratifica la diabetes en 2 niveles de riesgo, a diferencia de la europea, ya ha incluido en sus ecuaciones de predicción de RCV la diabetes («race-and sex-specific pooled cohort equations») y utiliza el 7,5% de estimación de nivel de riesgo absoluto de presentar un evento cardiovascular como punto de corte para clasificar a las personas con diabetes en riesgo alto y moderado (tabla 1)22.
Estimación del riesgo cardiovascular y clasificación en las guías de Europa y de EE. UU
| Guía ESC/OSCVD 201221 | Guía AHA/ACC 201322 |
| Riesgo muy altoECV documentada (CI, ictus, EAP)DM tipo 1 o DM tipo 2 con≥1 FRCV y/o daño de órgano dianaIRC severa (FG<30ml/min/1,73m2)SCORE≥10% | Riesgo altoECV documentadac-LDL>190mg/dl y edad≤75añosDM tipo 1 o DM tipo 2 con c-LDL70-189mg/dl, entre 40-74 años y riesgo PCEF>7,5% |
| Riesgo altoUn FRCV muy elevado (dislipidemia familiar, HTA severa)DM tipo 1 o DM tipo 2 sin FRCV ni lesión de órgano dianaIRC moderada (FG 30-59ml/min/1,73m2)SCORE≥5% pero<10% | Riesgo moderadoc-LDL>190mg/dl y>75 añosDM tipo 1 o Tipo 2 con LDLc 70-189mg/dl, entre 40-74 años y riesgo PCEF<7,5%Riesgo PCEF≥7,5% |
| Riesgo moderadoSCORE≥1 y<5% | Riesgo bajoResto de la población |
| Riesgo bajoSCORE<1% |
AHA/ACC: American Heart Association/American College of Cardiolgy; CI: cardiopatia isquémica; c-LDL: colesterol unido a lipoproteínas de baja densidad; DM: diabetes mellitus; EAP: enfermedad arterial periférica; ECV: enfermedad cardiovascular; ESC/OSCVD: European Society of Cardilogy/other Societies on Cardiovascular Disease Prevention in Clinical Practice; FG; filtrado glomerular; FRCV: factor de riesgo cardiovascular; HTA: hipertensión arterial; IRC: insuficiencia renal crónica; PCEF: Pooled Cohort Equation Function; SCORE: The European Systematic Coronary Risk Evaluation.
En la medida en que dispongamos de modelos contemporáneos de predicción de RCV, ajustados a nuestras poblaciones de personas con diabetes, las guías probablemente estratificarán el riesgo de una forma más exacta y lógica. Por otro lado, el manejo del RCV en la DM tipo 1 se ha extrapolado en gran medida de la experiencia de la DM tipo 2, a pesar de la mayor duración de la primera y de las diferencias importantes fisiopatológicas entre ambas. Hace falta desarrollar modelos de predicción de riesgo específicos para la población de personas con DM tipo 1 que permitan diferenciar con precisión el RCV global así como el de otras complicaciones microvasculares y la mortalidad en esta población.
Modelos de predicción de riesgo cardiovascular en diabetesDiabetes mellitus tipo 1Es importante predecir no solo la EC sino todos los eventos mayores, tanto macrovasculares como microvasculares, ya que cualquiera de ellos va a dar lugar a una disminución de la calidad de vida en las personas con DM tipo 123.
La DM tipo 1 está asociada con un elevado riesgo de complicaciones vasculares y mortalidad. El riesgo relativo de ECV en la DM tipo 1 ajustado para la edad es entre 4 y 10 veces mayor y los eventos tienen lugar 10-15 años antes que en la población general24. En un estudio reciente realizado en Suecia, con 34.000 personas con DM tipo 1 durante 8 años, tanto la mortalidad total como la mortalidad cardiovascular estuvieron entre 2 y 9 y entre 3 y 10 veces más elevadas repectivamente que en la población general dependiendo de los niveles de HbA1c25.
No existían hasta la fecha algoritmos de predicción de RCV para pacientes con DM tipo 1 sin ECV previa en uso y la utilización de ecuaciones de riesgo desarrolladas tanto en población general como en la DM tipo 2 no han dado buenos resultados en la DM tipo 123.
Las guías de las asociaciones americanas, tanto la de Diabetes como la de Cardiología, no aconsejan el despistaje de EC más allá del ECG basal en personas con DM sin síntomas de ECV, ECG normal, o riesgo global bajo (estimado por las ecuaciones de riesgo de Framingham o Reynolds). Además, no hacen diferencias entre la DM tipo 1 y la DM tipo 2. Por lo tanto, nos encontramos ante un enfermedad con una elevada morbimortalidad cardiovascular sin herramientas que nos permitan identificar con precisión a aquellas personas de mayor riesgo susceptibles de una intervenión multifactorial más intensiva. Recientemente se ha publicado el primer modelo de riesgo de complicaciones mayores en la DM tipo 1 que usa para su desarrollo los datos de la cohorte del estudio de complicaciones prospectivo EURODIAB y que se ha validado externamente en otras 3 poblaciones con DM tipo 126. Los acontecimientos mayores examinados en el modelo predictivo fueron EC mayor, accidente cerebrovascular, insuficiencia renal terminal, amputación, ceguera y muerte. Los factores pronósticos que intervienen en el modelo son edad, HbA1c, tasa albúmina/creatinina en orina, colesterol HDL, y ratio cintura/cadera. Se asignan unas puntuaciones para los diferentes valores de estos factores pronósticos y la suma total para una persona consiste en la suma de todas las puntuaciones obtenidas según el nivel de cada factor de riesgo. Con esta puntuación se calcula en las tablas publicadas la probabilidad de presentar una complicación mayor a 3,5 y 7 años26.
Este modelo predictivo mide el riesgo absoluto de complicaciones mayores en personas con DM tipo 1 y es a día de hoy el más recomendable en la práctica clínica. Esta estimación del riesgo individual puede guiar la vigilancia de las recomendaciones terapéuticas, permite informar a los pacientes y seleccionar a las poblaciones de alto riesgo para la realización de ensayos clínicos.
Diabetes mellitus tipo 2El elevado RCV en la DM tipo 2 se debe en parte a la frecuente asociación de otros factores de riesgo mayores como la hipertensión, la dislipidemia y el tabaquismo que hacen que la ECV sea la primera causa de muerte en estas personas, con un riesgo de mortalidad cardiovascular que triplica el de la población general. Sin embargo, carecemos de modelos de predicción de riesgo contemporáneos, debidamente validados para cada población que nos permitan identificar a las individuos de mayor riesgo.
El desarrollo de escalas de riesgo es difícil por la existencia de factores de confusión asociados con la etnicidad, diferencias culturales, marcadores metabólicos e inflamatorios y, de forma importante, el cálculo de riesgo para la EC y la cerebrovascular son diferentes.
Modelos basados en población generalLas tablas de riesgo basadas en las ecuaciones del Estudio de Framingham tienden a infraestimar el riesgo en las personas con diabetes ya que estos estudios incluían a relativamente pocas personas con diabetes. La guía de diabetes, prediabetes y ECV del 2013 de las Sociedades Europeas de Cardiología y Diabetes concluye que no es recomendable medir el RCV en personas con diabetes con tablas de riesgo desarrolladas en población general (clase de recomendación iii, con nivel de evidencia C)27.
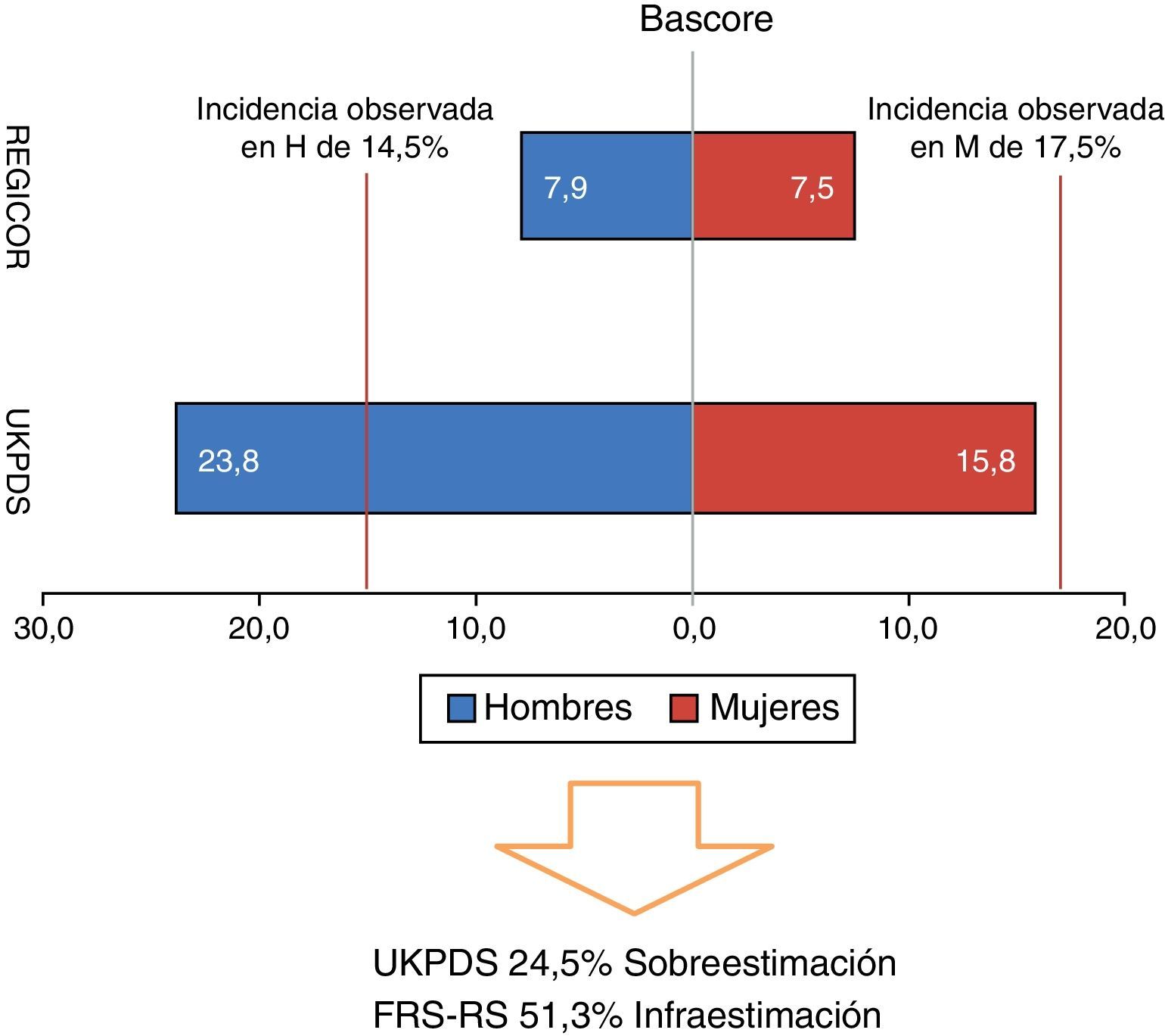
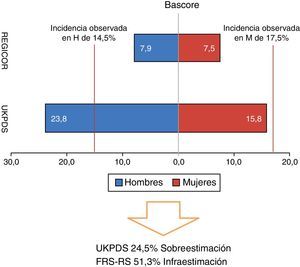
Los modelos de predicción de RCV en diabetes dan buenos resultados en la población en la que se han desarrollado pero necesitan validarse en otras poblaciones. Las ecuaciones y tablas de riesgo desarrolladas en población americana han sobreestimado el riesgo en nuestra población. En pacientes de Madrid con DM tipo 2, las tablas de riesgo coronario a 10 años que utilizan la función de Framingham original (Framingham-Wilson) y la calibrada para población española (Framingham-Regicor) sobreestimaron un 80% e infraestimaron un 37% respectivamente el riesgo de padecer un evento coronario28. El mayor riesgo de episodios cardiovasculares lo presentaron los pacientes con HbA1c≥7%.
En otro estudio prospectivo de 10 años realizado en Barcelona en atención primaria en pacientes con DM tipo 2 recién diagnosticada, se utilizaron 4 métodos de cálculo de riesgo coronario. Se seleccionaron el Framingham 91 por su contrastada experiencia y el Framingham 98 por su utilidad clínica que permite establecer comparaciones con la población de iguales edad y sexo. Los otros 2 métodos se seleccionaron por estar realizados en pacientes con DM tipo 2 recién diagnosticada, United Kingdom Prospective Diabetes Study (UKPDS), y en población mediterránea, REGICOR. Las 2 tablas de riesgo y la ecuación de riesgo coronario anglosajonas sobreestimaron el riesgo coronario a 10 años en un 100% en los hombres y alrededor del 50% en las mujeres con DM tipo 2 recién diagnosticada. Sin embargo, el REGICOR infraestimó un 20% y un 40% el riesgo de presentar un evento coronario a 10 años en hombres y mujeres respectivamente29.
El Framingham Study-Stroke ha sido únicamente validado en un grupo de 178 pacientes españoles y ha sobreestimado el riesgo alrededor del 70%30.
Modelos de riesgo cardiovasacular específicos para la diabetes mellitus tipo 2La ecuación de riesgo construida a partir del estudio prospectivo de diabetes del Reino Unido (UKPDS risk engine) fue el primer modelo predictivo de EC en hombres y mujeres con DM tipo 217. Este estudio está basado en datos de alrededor de 5.000 personas con DM tipo 2 de reciente diagnóstico. A diferencia de otras ecuaciones de riesgo publicadas hasta la fecha, el modelo incorpora por primera vez además de los factores de RCV clásicos como la edad, sexo, grupo étnico, tensión arterial sistólica, niveles de lípidos y tabaquismo, la HbA1c como medida de control glucémico y la duración de la diabetes. Con la inclusión de la fibrilación auricular y la exclusión de la HbA1c se desarrolló otra ecuación de riesgo para estimar el riesgo de accidente cerbrovascular en la misma población del estudio18. Sin embargo, tiene varias limitaciones ya que no estima el RCV total, puede ser usado solo en personas con DM tipo 2 recién diagnosticada, no se incluye en el modelo la albuminuria y se trata de un estudio de intervención terapéutica por lo que los pacientes no son representativos de la población general; en los primeros 4 años la mortalidad en la cohorte del estudio fue menor que en la población general. Además, el modelo fue desarrollado antes de la llegada de estrategias modernas para la prevención cardiovascular, y por lo tanto, no es un modelo comtemporáneo.
La simulación computarizada es un método de modelizar la progresión de la DM tipo 2 y de predecir las complicaciones a largo plazo de la enfermedad. Desde la publicación del primer modelo de resultados del UKPDS Outcomes Model 1 (UKPDS-OM1) basado en los datos del estudio prospectivo de 10 años hasta 1997, la utilización de modelos de simulación en diabetes se ha incrementado con al menos 8 modelos en uso en el mundo31. El UKPDS-OM 1 se ha utilizado para una amplia variedad de aplicaciones, incluyendo análisis de coste-efectividad y predicción de esperanza de vida32,33. En general, todos estos modelos de simulación de diabetes funcionan razonablemente bien en términos de predicción del riesgo relativo de intervenciones terapéuticas versus tratamiento control, pero no tan bien en la predicción del riesgo absoluto de presentar un evento cardiovascular.
Recientemente se ha desarrollado una nueva versión del modelo que solventa parcialmente las desventajas referidas anteriormente. El modelo 2 de resultados del UKPDS, UKPDS Outcomes Model 2 (UKPDS-OM2) simula los resultados de salud a 25 años en personas con DM tipo 2 usando datos de 30 años del estudio34. El UKPDS-OM2 se construye con datos de 5.102 pacientes que participaron en el estudio durante 20 años y 4.031 supervivientes que participaron en el periodo de 10 años posteriores. Con ellos se calcularon las tasas de riesgo proporcionales paramétricas con las que se predice el riesgo absoluto de complicaciones de la diabetes y mortalidad.
Además, se pudieron (1) reestimar, durante un periodo más largo de tiempo, las 7 ecuaciones de riesgo originales para complicaciones (infarto de miocardio, cardiopatía isquémica, enfermedad cerebrovascular, insuficiencia cardiaca, amputación, ceguera e insuficiencia renal crónica); (2) estimar nuevas ecuaciones para la úlcera diabética; (3) desarrolllar nuevas ecuaciones para mortalidad total; y (4) explorar el uso de nuevos factores de riesgo como la microalbuminuria. La inclusión de todos estos datos adicionales permite la introducción de nuevos factores de riesgo predictivos como el filtrado glomerular estimado. Además, validan internamente el modelo durante 25 años lo que les permite predecir tasas de eventos para complicaciones, que son más bajas que las descritas con el modelo previo existente. El UKPDS-OM2 tiene la ventaja frente al preexistente de que captura más eventos, está basado en datos con un mayor seguimento y describe de una forma más fácil la progresión de la enfermedad.
Hasta la fecha, el UKPDS-OM2 no ha sido validado externamente y su uso está restringido a ensayos clínicos o proyectos de investigación previa solicitud de licencia ya que se precisa testar la ecuación en una población diferente a la que ha participado en el modelo antes de hacerla extensiva a otras poblaciones35.
En Japón se ha desarrollado en 2013 un módelo de predicción que calcula el riesgo a 5 años de complicaciones tanto microvasculares como macrovasculares y mortalidad no cardiovascular en la DM tipo 2, aún no validado externamente36. Contemporáneo a este modelo, se ha construido una ecuación de riesgo para predecir mortalidad total a 6 años en DM tipo 2 de 8 años de evolución en Italia, con una validación externa aceptable, aunque no representativo de la población de DM tipo 2, y que podría ser apropiado para población mediterranea37.
El modelo de riesgo del registro de diabetes nacional sueco ha sido desarrollado en una población homogénea sueca y ha reportado una buena calibración en su medio38.
El The Action in Diabetes and Vascular Disease: Preterax and Diamicron Modified Release Controled Evaluation (ADVANCE) es un modelo contemporáneo de predicción de RCV, desarrollado en la cohorte internacional del estudio ADVANCE19. Las variables basales predictoras de eventos cardiovasculares mayores en pacientes sin ECV previa fueron edad al diagnóstico, duración conocida de la diabetes, sexo, presión de pulso (diferencia entre tensión arterial sistólica y diastólica), recibir tratamiento para la hipertensión, fibrilación auricular, retinopatia, HbA1c, cociente albúmina/creatinina en orina y colesterol no HDL. Se definió ECV como la presencia de IAM fatal o no fatal, enfermedad cerebrovascular fatal o no fatal, o muerte cardiovascular. Esta ecuación está basada en personas con DM tipo 2 de al menos 55 años y con 8 años de evolución de la enfermedad. La validación interna del modelo mostró una aceptable discriminación (C estadistica 0,70) y buena calibración. Sin embargo, la validación externa mostró una discriminación cercana a lo aceptable (C estadístico 0,69) pero pobre calibración (Hosmer-Lemeshow Chi2 p=0,032) con infraestimación del riesgo estimado/observado. Aunque estas cohortes de personas con DM tipo 2 con las que se desarrolla y valida externamente la ecuación no son representativas de la población general de personas con DM tipo 2, son personas que intervienen en un ensayo de intervención terapéutica y tienen una duración de la enfermedad de unos 8-10 años, ofrecen un modelo de predicción orientativa de eventos mayores de ECV a 4 años del que recientemente se ha desarrollado una aplicación gratuita (ADVANCE risk engine) disponible para dispositivos móviles tanto para apple como para sistema androide.
Un metaanálisis realizado en 2012 ha revisado 45 modelos de RCV, 12 de los cuales se habían desarrollado específicamente en pacientes con DM tipo 2. Solo una minoría de estas ecuaciones de riesgo han sido validadas y muy pocas tienen una discriminación y calibración aceptables para predicción de RCV y son excepcionales las que se han validado externamente39.
Basque Country Risk engineEn el País Vasco hemos desarrollado un modelo de RCV para calcular el riesgo de EC y ECV fatal y no fatal en pacientes con DM tipo 2 recién diagnosticada basado en un estudio prospectivo de 10 años. Además, hemos validado internamente nuestro modelo, y validado externamente el UK Prospective Diabetes Study Risk engine (UKPDS-RE), y el Framingham Risk Score-Regicor Study (FRS-RS)40. Estudiamos una población de 65.000 personas mayores de 24 años (el 4% de la población) representativa de la población general del País Vasco. El estudio ha sido realizado por la Red de Médicos Vigía, alrededor de 160 médicos de atención primaria del Sistema Vasco de Salud, Osakidetza. Esta red es un sistema de vigilancia epidemiológica basado en la colaboración voluntaria con el Departamento de Salud Pública del Gobierno Vasco. En el año 2000 describimos la prevalencia, incidencia, complicaciones microvasculares y macrovasculares y el RCV de la DM tipo 2 en nuestro medio2. En este año, comenzamos un estudio prospectivo de 10 años con 777 personas recién diagnosticadas de DM tipo 2 entre los años 1998-2000. Durante este periodo, hemos registrado los factores de RCV, las complicaciones crónicas y la mortalidad. La estimación de los coeficientes para las variables de riesgo predictivas significativas de EC fatal y no fatal y ECV (EC, enfermedad cerebrovascular y enfermedad arterial periférica) fatal y no fatal se ha realizado usando el modelo de Cox en aquellas personas libres de ECV en el momento del diagnóstico de la DM tipo 2 (85%). En el trabajo se describen los factores de RCV basales, la incidencia de las complicaciones micro y cardiovasculares de la diabetes, la mortalidad y el modelo de RCV del País Vasco Basque Country Risk engine (BASCORE). Durante los 10 años de estudio fallecen el 28% de las personas con DM tipo 2 recién diagnosticada, el 41% de ECV, siendo esta la primera causa de muerte. A pesar de la evolución favorable de los factores de riesgo durante el periodo del estudio (datos no publicados) y del tratamiento multifactorial de la enfermedad según las guías actuales, los pacientes con DM tipo 2 recién diagnosticados presentaron un riesgo relativo muy elevado de mortalidad total, multiplicando por 3 el riesgo de mortalidad cardiovascular en comparación con la población general del País Vasco de la misma edad y sexo durante esa década.
La validación interna del modelo es aceptable para la predicción del riesgo a 2 y 5 años de EC y ECV fatal y no fatal, pero inadecuada para la predicción a 10 años. Aunque no tenemos una explicación definitiva para esto, son varias las posibles causas. En primer lugar, nuestro modelo ha sido desarrollado teniendo en cuenta los factores de RCV basales. El inicio de tratamientos dirigidos a mejorar estas variables ha modificado con toda seguridad el riesgo de estas personas. Necesitamos modelos de riesgo más flexibles, longitudinales, en los que podamos incorporar a lo largo del tiempo los factores de riesgo para construir ecuaciones de predicción de RCV más precisas a largo plazo. Otra limitación de los modelos de RCV a 10 años es que usan los modelos de Kaplan-Meier y los proporcionales de riesgo de Cox. Estos métodos no tienen en cuenta otros riesgos concursantes como la muerte por causas no cardiovasculares, que se hace progresivamente relevante en los periodos de seguimiento a largo plazo. Por esto, se ha incorporado en algunos modelos de predicción la medición del riesgo a lo largo de toda la vida de una persona, lo que minimizaría la participación de estos riesgos concursantes.
Sin embargo, el UKPDS-RE y el FRS-RS han fracasado en predecir y calcular en nuestros pacientes el RCV, el primero sobreestimando y el segundo infraestimando el riesgo de EC a 10 años (fig. 1).
Queda por realizar la validación externa del BASCORE con una población de personas con DM tipo 2 que no hayan participado en la contrucción del modelo antes de poderlo incorporar como herramienta de predicción de RCV en la práctica clínica.
Las variables de riesgo independientes significativas para ECV fatal y no fatal han sido la edad, la tasa colesterol no HDL:colesterol HDL (equivalente a la tasa colesterol total: colesterol HDL−1), la tensión arterial sistólica, la HbA1c y el tabaquismo. En nuestro modelo de riesgo a 5 años, el incremento del 1% de la HbA1c o el aumento de una unidad en la tasa de colesterol no HDL:colesterol HDL confieren un aumento del 19% de padecer una ECV fatal o no fatal. Por cada mm Hg de tensión arterial sistólica, aumenta un 2% el riesgo de ECV y el dejar de fumar lo disminuye un 64%.
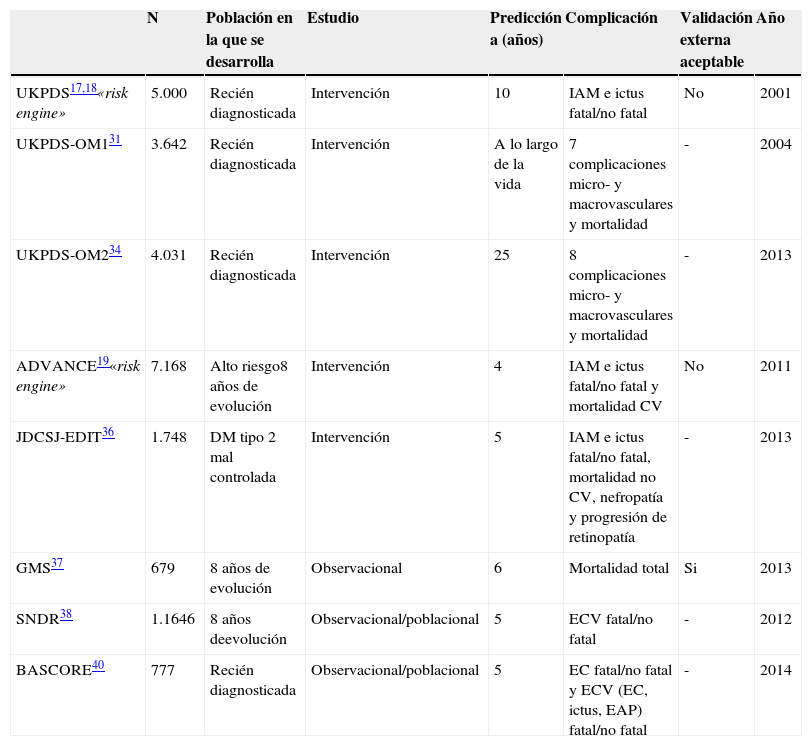
Conclusiones de los modelos de riesgo cardiovascular en diabetes mellitus tipo 2Las escalas de RCV en diabetes deberían ser contemporáneas, basadas en estudios poblacionales y desarrolladas para cada población o en su defecto, aunque procedan de otras, validarlas externamente en la población en la que se pretenden usar. Hasta la fecha, la ausencia de estas circunstancia nos ha privado del uso de ecuaciones de RCV en la diabetes. Además, las diferentes ecuaciones de RCV predicen distintas complicaciones de la diabetes. Es por esto por lo que las guías de RCV de las diferentes sociedades científicas no aconsejan todavía ningún modelo de riesgo para predecir ECV en la DM tipo 2. Es necesario construir modelos y validarlos externamente para su uso en la predicción de RCV en la DM tipo 2. Hasta ese momento, algunos modelos existentes, como el ADVANCE o el BASCORE podríamos usarlos de forma orientativa en la práctica clínica, y el UKPDS-OM2 en ensayos clínicos o proyectos de investigación. En la tabla 2 se resumen las ecuaciones de riesgo desarrolladas en DM tipo 2 más relevantes y sus características
Modelos de predicción de riesgo en DM tipo 2
| N | Población en la que se desarrolla | Estudio | Predicción a (años) | Complicación | Validación externa aceptable | Año | |
|---|---|---|---|---|---|---|---|
| UKPDS17,18«risk engine» | 5.000 | Recién diagnosticada | Intervención | 10 | IAM e ictus fatal/no fatal | No | 2001 |
| UKPDS-OM131 | 3.642 | Recién diagnosticada | Intervención | A lo largo de la vida | 7 complicaciones micro- y macrovasculares y mortalidad | - | 2004 |
| UKPDS-OM234 | 4.031 | Recién diagnosticada | Intervención | 25 | 8 complicaciones micro- y macrovasculares y mortalidad | - | 2013 |
| ADVANCE19«risk engine» | 7.168 | Alto riesgo8 años de evolución | Intervención | 4 | IAM e ictus fatal/no fatal y mortalidad CV | No | 2011 |
| JDCSJ-EDIT36 | 1.748 | DM tipo 2 mal controlada | Intervención | 5 | IAM e ictus fatal/no fatal, mortalidad no CV, nefropatía y progresión de retinopatía | - | 2013 |
| GMS37 | 679 | 8 años de evolución | Observacional | 6 | Mortalidad total | Si | 2013 |
| SNDR38 | 1.1646 | 8 años deevolución | Observacional/poblacional | 5 | ECV fatal/no fatal | - | 2012 |
| BASCORE40 | 777 | Recién diagnosticada | Observacional/poblacional | 5 | EC fatal/no fatal y ECV (EC, ictus, EAP) fatal/no fatal | - | 2014 |
ADVANCE: The Action in Diabetes and Vascular Disease: Preterax and Diamicron Modified Release Controled Evaluation; BASCORE: The Basque Country Risk engine; CV: cardiovascular; DM: diabetes mellitus; EAP: enfermedad arterial periférica; EC: enfermedad coronaria; ECV: enfermedad cardiovascular; GMS: The Garnano mortality study; IAM: infarto agudo de miocardio; JDCS: The Japan diabetes complications study; J-EDIT: The Japanese elderly Diabetes Intervention trial; SNDR: The Swedish National Diabetes Register; UKPDS: estudio prospectivo de diabetes del Reino Unido (United Kingdom Prospective Diabetes Study); UKPDS-OM1: UKPDS Outcomes Model 1; UKPS-OM2: UKPDS Outcomes Model 2.
El UKPDS ha demostrado que 10 años de tratamiento intensivo de la glucemia en personas con DM tipo 2 recién diagnosticada produce una reducción continua del riesgo de complicaciones microvasculares y una reducción de riesgo emergente de IAM y muerte41. En contraposición, varios ensayos clínicos de tratamiento intensivo de la glucemia en personas con DM tipo 2 establecida con elevado RCV no han demostrado reducción de riesgo o han presentado mayor mortalidad42–44. Sin embargo, la intervención multifactorial intensiva sobre diferentes factores de RCV en el estudio Steno 2 con reducción de ECV confirma el concepto de que un tratamiento exhaustivo de la diabetes implica el tratamiento de todos los factores de riesgo, no solo la hiperglucemia45. Estos fragmentos de evidencia fortalecen la necesidad de tratar a las personas con DM tipo 2 con la mayor intensidad y lo antes posible para prevenir las complicaciones crónicas y la muerte cardiovascular prematura. La población con DM tipo 2 recién diagnosticada, de la que un 44% ya presenta en este momento alguna complicación crónica de la diabetes, debería de ser la población objetivo de elección para la estimación de riesgo de ECV con la finalidad de identificar a los pacientes de riesgo más elevado susceptibles de una intervención multifactorial más agresiva y temprana40.
Aportación de nuevos marcadores a los modelos de predicción de riesgo y comparación entre modelosEl concepto mejoría neta de la reclasificación mide el grado por el cual individuos con o sin eventos son apropiadamente reclasificados desde el punto de vista clínico en categorías de alto o bajo riesgo tras la suma de un nuevo marcador de riesgo a una tabla de riesgo o modelo preexistente. Los marcadores de riesgo clásicos han demostrado un excelente poder discriminatorio en los modelos predictivos multivariantes desarrollados hasta la fecha. La inclusión de un nuevo marcador en una ecuación de riesgo debe de examinarse y demostrar una mejoría estadísticamente significativa en la capacidad predictiva del modelo. Además, se debe de valorar si hay una mejoría desde el punto de vista clínico que afecte a la toma de decisiones en un número razonable de pacientes. Es decir, si un cambio en el C estadístico es pequeño para un nuevo modelo en comparación para uno preexistente o cuando un marcador de riesgo nuevo se añade al modelo existente, es muy improbable que el nuevo modelo o marcador de riesgo suponga una mejoría clínica importante como herramienta de despistaje en una población. Sin embargo, el nuevo marcador de riesgo podría añadir valor en ciertos subgrupos. Este es el caso de añadir la proteína C reactiva al modelo de riesgo basado en factores de riesgo tradicionales en el Estudio de Salud de las Mujeres. Las mujeres con un riesgo medio según las tablas de Framingham (predicción de riesgo entre el 5-9%) con proteína C reactiva >3 tuvieron un incidencia de eventos observados igual o superior al de mujeres con un riesgo estimado≥10% y proteína C reactiva<1. Resultados similares se han observado cuando se añaden antecedentes familiares a los factores de riesgo tradicionales46.
La guía de diabetes, prediabetes y ECV del 2013 de las Sociedades Europeas de Cardiología y Diabetes recoge que la medida de CAC por imagen ha sido superior que los factores de RCV clásicos en la predicción de isquemia miocardica silente27. En el estudio de Diabetes y Corazón, con un seguimiento de 7,4 años de 1.123 pacientes con DM tipo 2, se estudió la influencia de la cantidad de CAC en la predicción de la mortalidad cardiovascular y la información adicional de este marcador sobre los factores de riesgo clásicos de las tablas de riesgo de Framingham en el cálculo de mortalidad por ECV47. En este estudio, el CAC fue un buen predictor de mortalidad cardiovascular, y de forma importante, reclasificó al 28% de los participantes en los diferentes estratos de riesgo. El C estadístico para la predicción de mortalidad cardiovascular usando las variables clásicas de Framingham fue de 0,70 y se incrementó a 0,75 (p=0,00001) con la adición del CAC al modelo. Estos datos sugieren una utilidad clínica del CAC como herramienta de estratificación del riesgo en una población de elevado RCV. Sin embargo, no se ha demostrado que un tratamiento más agresivo en personas con diabetes y calcificación avanzada de las arterias coronarias disminuya la mortalidad cardiovascular. Esto, añadido al elevado coste y exposición radiológica, desaconsejan de momento la necesidad de evaluar con tecnologías de imagen para potencialmente maximizar los beneficios en términos de predicción de riesgo y tratamiento intensivo a las personas con DM y elevado RCV.
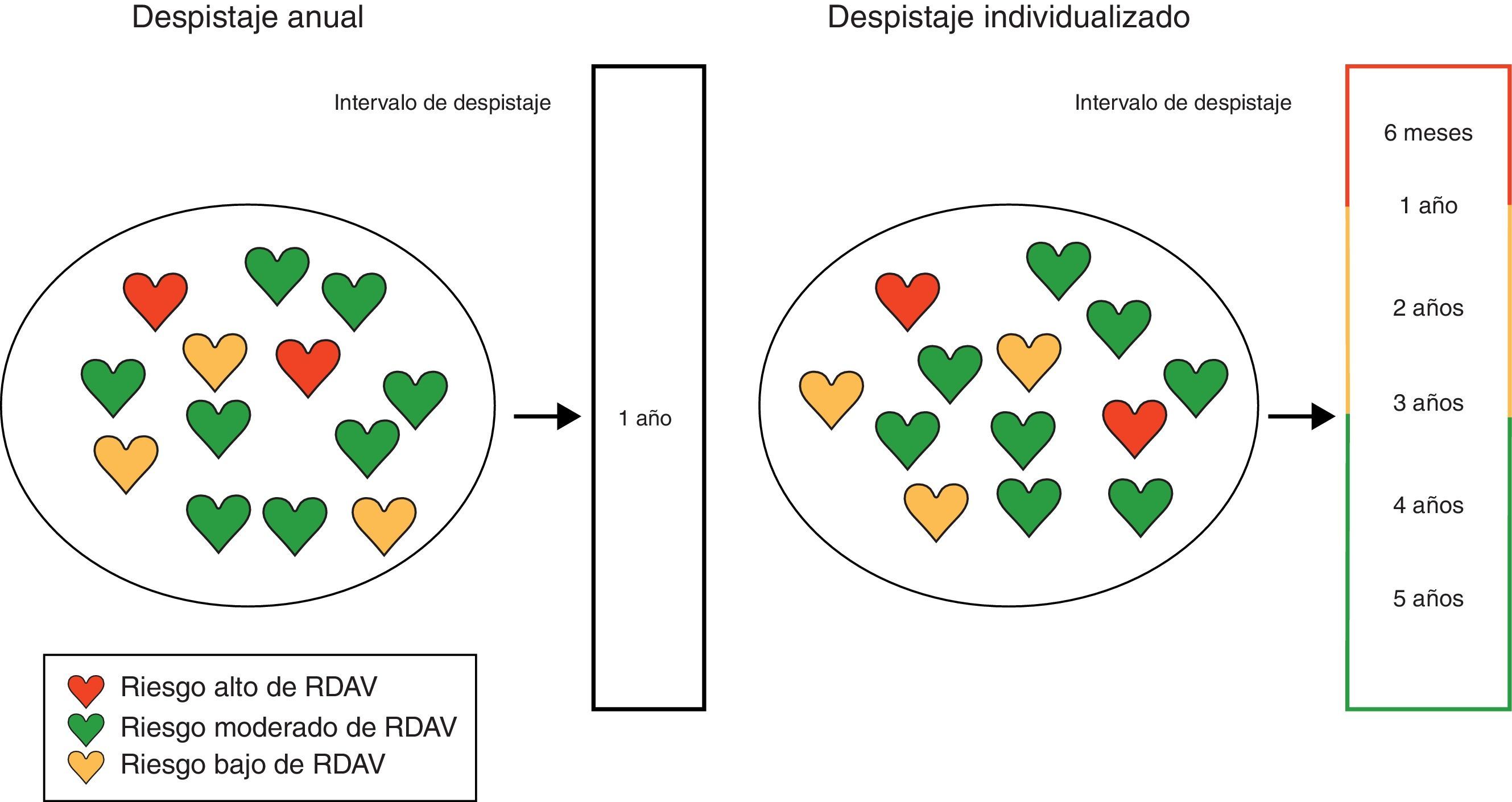
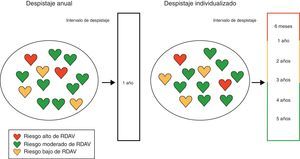
Otros modelos de riesgo predictivos en complicaciones de la diabetes: retinopatía diabética con amenaza visualLa retinopatía diabética (RD) es la causa de pérdida de visón más importante en la población laboral. El reconocimiento temprano de la retinopatía es, por lo tanto, importante ya que estos pacientes están en riesgo de progresión a RD con amenaza visual (RDAV). Esta es la base para que las guías de práctica clínica hayan establecido el despistaje de RD y el concepto de revisiones periódicas anuales. Es necesario que las políticas de despistaje de las complicaciones de la diabetes sean coste-efectivas y seguras, siendo razonable considerar en este caso si podría ser adecuado realizar un examen de fondo de ojo para el despistaje de la RD menos frecuentemente. Se ha desarrollado un modelo de riesgo con el objetivo de personalizar el despistaje de RD, basado en el riesgo individual de desarrollar RDAV (RD no proliferativa moderada o severa, RD proliferativa o edema macular) con la finalidad de desarrollar un procedimiento más apropiado para el despistaje de la RD en la DM tipo 248. En función del riesgo absoluto de cada paciente de desarrollar RDAV, se determina el intervalo de tiempo en el que se realizará la nueva revisión del fondo de ojo para esa persona. El algoritmo matemático recomienda el intervalo de despistaje para cada individuo con el riesgo estandarizado de desarrollar RDAV dentro de ese intervalo. Esta aproximación sería menos cara que el despistaje convencional anual pero no comprometería la seguridad el paciente (fig. 2). Las variables de riesgo incluidas en el modelo son el tipo de diabetes (1 o 2), la duración de la diabetes, la HbA1c, tensión arterial sistólica y el grado de retinopatía. Para probar la eficacia del modelo se utilizó la base de datos del Hospital Universitario de Aarhus en Dinamarca. La validación externa de este modelo de riesgo predictivo de RDAV se ha realizado recientemente en Holanda y lo hemos validado externamente también en el País Vasco, mostrando el modelo una aceptable discriminación y validación en ambas poblaciones49,50. El uso de este modelo personalizado para monitorizar la frecuencia de despistaje de la RD permite que un 75% de los individuos sean citados para el siguiente examen de fondo de ojo en un intervalo superior a los 12 meses y un 53% sean asignados a intervalos de despistaje superiores a los 2 años. De esta forma se reduce la frecuencia de despistaje un 23% comparado con el despistaje bianual y un 61% comparado con el despistaje anual.
Futuro de la predicción de riesgo en la prevención de las enfermedades cardiovascularesEl área de la predicción cardiovascular atraviesa un momento crítico. Los modelos de predicción de ECV son herramientas clínicas esenciales para la prevención y tratamiento de estas enfermedades pero tienen todavía puntos débiles. Se necesitan mayores esfuerzos para mejorar los modelos de estimación de riesgo y estrategias individualizadas de prevención basadas en el cálculo de riesgo que contribuyan a una mejoría sustancial en la medición personalizada del riesgo. La alternativa en el polo opuesto a esta medicina personalizada estaría en adoptar medidas a nivel poblacional en las cuales todos los individuos por encima de cierta edad son tratados para prevenir ECV porque casi todos ellos están con un riesgo sustancial a lo largo de su expectativa de vida.
Para mejorar la capacidad predictiva de riesgo tanto microvascular como cardiovascular en la diabetes se necesitan construir modelos contemporáneos, externamente validados y específicos de la enfermedad. La investigación en predicción cardiovascular debe de explorar aspectos como la construcción de ecuaciones de riesgo específicas para grupos de edad más que los modelos actuales que utilizan poblaciones con amplios rangos de edad en los que la edad, la variable de riesgo más potente, es siempre incluida como una variable significativa en la ecuación. Sin la edad en el modelo de riesgo, otros marcadores de riesgo podrían demostrar ser predictores más potentes de riesgo.
Otro aspecto incluye el consenso general de que los modelos de riesgo deben dirigirse a predecir el RCV global, no solo la EC. Este enfoque permitiría identificar a más individuos en riesgo en un periodo corto de tiempo, resolviendo parte de las limitaciones de los modelos de predicción de riesgo a 10 años. En estas predicciones de RCV a 10 años hay que incorporar modelos matemáticos más flexibles, longitudinales, que permitan ir incorporando en la ecuación tanto las variables significativas de riesgo basales como la progresión de las mismas en el total del periodo de cálculo. Esto evitaría en gran medida que la influencia que sobre las variables de riesgo participantes en la ecuación ejercen los tratamientos multifactoriales intensivos que recibe la persona distorsionen la predicción a largo plazo del modelo predictivo.
A pesar de los grandes avances terapéuticos, las millonarias inversiones en investigación en diabetes, el despliegue tanto de estructuras como económico de los sistemas nacionales de salud, la creciente concienciación de profesionales de la salud y de la opinión pública desplegados en la última década, la persona con diabetes sigue padeciendo una mortalidad global y cardiovascular intolerables. Urge a la luz de estos datos un cambio de paradigma, en el que la prevención primaria, secundaria y terciaria de la diabetes basada en los cambios de hábitos de vida y la intervención terapéutica multifactorial intensiva precoz centrada en las personas modifique el curso de esta enfermedad. La aproximación de identificar a los individuos con elevado RCV, la cual depende de modelos de riesgo consistentes y exactos, es necesaria para frenar la epidemia de ECV que padecen las personas con diabetes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.