Determinar la asociación entre los síntomas de trastorno por estrés postraumático (TEPT) con la calidad de vida relacionada con la salud (CVRS) del paciente post-COVID-19 en Atención Primaria.
DiseñoEstudio transversal, multicéntrico, con muestreo probabilístico aleatorizado.
EmplazamientoCentros de Atención Primaria de Ica-Perú.
ParticipantesSeiscientos treinta y seis pacientes con diagnóstico previo de COVID-19.
Mediciones principalesLa variable síntomas de TEPT, fue medida con el cuestionario COVID-19-PTSD y la CVRS con la escala EuroQol (EQ-5D). Se analizaron factores sociodemográficos y de salud que incluyó el síndrome post-COVID-19. Se realizó un análisis descriptivo y se calcularon razones de prevalencia (RP) crudas y ajustadas, mediante modelos lineales generalizados de la familia Poisson, para buscar asociación entre las variables.
ResultadosDe los participantes, el 21,4% presentó síntomas de TEPT; el 33,6%, síntomas de excitación disfórica y ansiosa; el 22,3%, intrusión, evitación y afecto negativo; 22,6%, anhedonia, y el 23,6%, comportamiento exteriorizante. El 50,3% reveló al menos un componente de la CVRS afectada; el 35,5%, problemas vinculados con ansiedad/depresión; el 34,9%, dolor/malestar; el 11%, actividad cotidiana; el 10,7%, movilidad y el 6,6%, cuidado personal. La presencia de síntomas de TEPT mostró asociación con la CVRS afectada (RP = 2,46: IC del 95%: 2,19-2,78). Asimismo, ciertas variables sociodemográficas y de salud se asociaron con los síntomas de TEPT y la CVRS afectada.
ConclusionesLos síntomas de TEPT incrementan la probabilidad de afectar la CVRS del paciente post-COVID-19. Existen variables sociodemográficas y de salud potencialmente modificables que podrían mermar los síntomas de TEPT y mejorar la CVRS.
To determine the association between post-traumatic stress disorder (PTSD) symptoms and health-related quality of life (HRQoL) of post-COVID-19 patients in primary care.
DesignCross-sectional, multicenter, random probability sampling study.
LocationPrimary care centers in Ica-Peru.
ParticipantsSix hundred and thirty-six patients with previous diagnosis of COVID-19.
Main measuresThe variable PTSD symptoms was measured with the COVID-19-PTSD questionnaire and HRQOL with the EuroQol scale (EQ-5D). Sociodemographic and health factors including post-COVID-19 syndrome were analyzed. A descriptive analysis was performed and crude and adjusted prevalence ratios (PR) were calculated using generalized linear models of the Poisson family to search for associations between variables.
ResultsOf the participants, 21.4% presented symptoms of PTSD; 33.6% symptoms of dysphoric and anxious arousal; 22.3% intrusion, avoidance and negative affect; 22.6% anhedonia; and 23.6% externalizing behavior. 50.3% revealed at least one component of HRQoL affected; 35.5% problems linked to anxiety/depression; 34.9% pain/discomfort; 11% daily activity; 10.7% mobility and 6.6% self-care. The presence of PTSD symptoms was associated with the HRQoL affected (PR=2.46: 95% CI: 2.19–2.78). Also, certain sociodemographic and health variables were associated with PTSD symptoms and affected HRQoL.
ConclusionsPTSD symptoms, increase the probability of affecting the patient's HRQoL post COVID-19. There are potentially modifiable sociodemographic and health variables that could decrease PTSD symptoms and improve HRQoL.
La crisis sanitaria mundial por la pandemia de la COVID-19, implica un alto riesgo de morbimortalidad y experiencia traumática1, que puede conducir a desarrollar trastornos de estrés postraumático (TEPT) con repercusión en la calidad de vida relacionada con las salud (CVRS) del paciente que ha presentado la infección por SARS-CoV-2.
El TEPT es un trastorno psiquiátrico percibido y causado por un evento aterrador o traumático, que conlleva un riesgo físico o mortal para una persona2. Este trastorno fue reportado en meses posteriores a periodos críticos estresantes como epidemias, guerras, desastres naturales u otras urgencias públicas; lo cual, también ocurrió tras la emergencia de la COVID-19 en China3,4, Italia5 y España6. En consecuencia, en el contexto de la pandemia actual, existe un alto riesgo de desarrollar trastornos por estrés postraumático7.
Por otro lado, la Organización Mundial de la Salud define la calidad de vida, como la apreciación del individuo respecto a su condición vivencial enmarcado en un patrón de cultura, valores e idiosincrasia8. Por su parte, Kandula y Wake9 señalan que la pandemia directa o indirectamente ha mermado la CVRS. Por tanto, la medición de la CVRS recobra importancia durante y en el pospandemia, debido a la necesidad de estudiar la salud poblacional y analizar la efectividad de las intervenciones sanitarias que se vienen desplegando.
Además del comportamiento psicopatógeno de la pandemia10, ciertas variables sociodemográficas y la presencia del síndrome post-COVID-19 (signos y síntomas que se desarrollan durante o después de una infección por SARS-CoV-2, que persisten más allá de 12 semanas y no se explican mediante un diagnóstico alternativo)11, pueden contribuir a desarrollar TEPT o afectar a la CVRS.
En consecuencia, debido a las repercusiones a medio y largo plazo de la infección por SARS-CoV-2, las cuales se conocen muy poco, resulta pertinente analizar el comportamiento de la variable TEPT y CVRS. Desde el ámbito de la Atención Primaria (AP) en su posición privilegiada dentro del sistema sanitario12,13. Para un abordaje integral de las necesidades de salud o secuelas de los pacientes que han presentado la infección.
En ese contexto el estudio tuvo como objetivo general determinar la asociación entre los síntomas de TEPT con la CVRS del paciente post-COVID-19 en AP y como objetivos secundarios identificar factores sociodemográficos y de salud asociados con los síntomas de TEPT y la CVRS afectada.
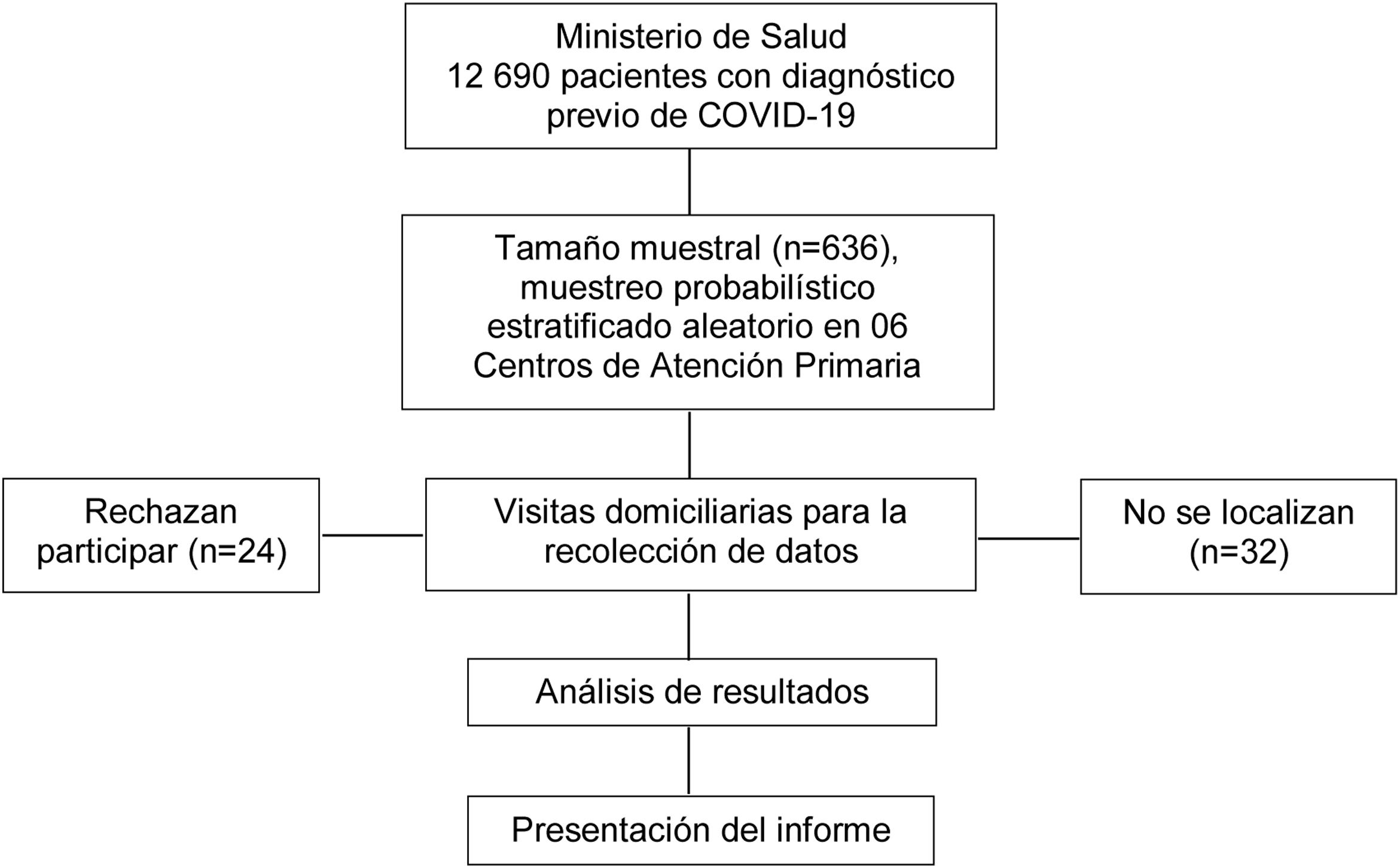
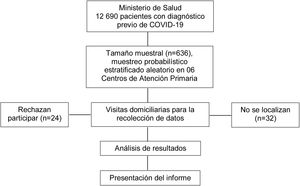
Material y métodosDiseño y poblaciónEstudio transversal, realizado durante agosto a noviembre del año 2021. La población fueron 12.690 pacientes con diagnóstico previo de COVID-19, de la base de datos de la Red de Salud Ica. Se realizó un muestreo probabilístico estratificado aleatorio en 2etapas, primero con el algoritmo matemático para poblaciones finitas, un nivel de confianza del 95%, precisión 4%, proporción esperada del 50% y 5% de pérdida esperada, se estimó un número de 636 participantes; luego se seleccionaron 6 centros de AP, mediante un sorteo y se asignó una muestra proporcional en cada uno, basada en la población atendida; las unidades muéstrales fueron elegidas de manera aleatoria. Se incluyó a adultos de ambos sexos; tiempo posdiagnóstico de COVID-19 de 3meses a más; presentes en sus domicilios durante las visitas domiciliarias y que aceptaron participar del estudio. Se excluyó a pacientes muy delicados de salud (condición clínica del paciente determinado por el médico, que le imposibilita expresar su opinión) y los que negaron su participación.
Variables de estudio e instrumentosLa variable síntomas de TEPT fue medida con el Cuestionario sobre el trastorno de estrés postraumático y prevalencia de sintomatología de trastornos por estrés postraumático (COVID-19-PTSD)5. El instrumento fue validado en población peruana14 y consta de 18 ítems, en una escala Likert de 5 puntos: nada (0), rara vez (1), a veces (2), a menudo (3), y mucho (4). Tiene 4dimensiones, Excitación disfórica y ansiosa (ítems 14, 15 y 16); Intrusión, evitación y afecto negativo (ítems 1, 2, 3, 4, 5, 6, 7, 8 y 9); Anhedonia (ítems 10, 11 y 12) y Comportamiento exteriorizante (ítems 17, 18 y 19). Se consideró un límite dada por la puntuación media global + 1,5 desviación estándar5,14, para establecer que puntuaciones ≥ 26 puntos, significa presencia de síntomas TEPT, el mismo procedimiento fue aplicado en las dimensiones.
La variable CVRS fue valorada con el EuroQol-5D (EQ-5D)15; consta de un sistema descriptivo y una escala visual analógica. En este trabajo se utilizó el sistema descriptivo, que contiene 5dimensiones (movilidad, cuidado personal, actividades cotidianas, dolor/malestar y ansiedad/depresión), con 3niveles de gravedad: sin problemas (1), algunos problemas o problemas moderados (2) y problemas graves (3). Como el instrumento no estuvo validado en población peruana se realizó un pilotaje en 68 participantes con características similares a la muestra, como resultado de este procedimiento no hubo modificaciones en los ítems; el análisis factorial confirmatorio con distintos métodos de estimación reveló índices de bondad de ajuste no ideales de la estructura monofactorial. Sin embargo, la consistencia interna global con el omega de McDonald fue adecuada (ω = 0,737). Se consideró CVRS afectada cuando el participante presentó problemas al menos en una dimensión; asimismo las dimensiones del EuroQol-5D fueron recategorizadas como no afectada o preservada=sin problemas y afectada=con algunos y muchos problemas.
Variables sociodemográficas y de saludSe incluyeron el sexo (masculino, femenino) y la edad (≤ 30 años, 31-40 años, 41-50 años y> 50 años); la ocupación (ama de casa, obrero, estudiante, trabajador de salud, chofer, trabajador independiente, otros) tiene factor de riesgo para COVID-19 (definido como aquellos factores que incrementan la probabilidad, de desarrollar síntomas graves o tener peor pronóstico de la COVID-19; no/sí), familiar fallecido con COVID-19 (no/sí), estuvo hospitalizado (no/sí), número de veces que fue diagnosticado con COVID-19 (una vez, 2veces), severidad de la COVID-19 (leve, moderada, grave) y autopercepción de la salud después de presentar la enfermedad de la COVID-19 (mala, regular, no ha cambiado).
Síndrome post-COVID-19Se indagó sobre síntomas persistentes asociados a la infección por SARS-CoV-2: cardiacos (palpitaciones, dolor de pecho, opresión de pecho), neurológicos (cefalea, neuropatía periférica, mareos), músculo-esqueléticos (dolor articular y dolor muscular), otros síntomas generales (dolor de espalda torácico, dolor de garganta, tos, disnea, fatiga, cansancio o debilidad) y psicoemocionales (ansiedad, depresión y miedo).
Procedimiento de aplicaciónSe realizó un estudio piloto para comprobar el funcionamiento del trabajo de campo y durante el periodo de ejecución del estudio, se coordinaron fechas y hora para la recogida de información; se realizaron visitas domiciliarias y los pacientes fueron captados en sus domicilios, para garantizar la calidad del llenado de las fichas, 2profesionales médicos y psicólogos, respectivamente, fueron debidamente capacitados. Una vez confirmado que el paciente cumplía con los criterios de inclusión, se le explicó el propósito del estudio y sus procedimientos, se obtuvo el consentimiento informado y se procedió a realizar la entrevista médica para recoger datos sociodemográficos y de salud (síndrome post-COVID-19) y aplicar los cuestionarios, buscando privacidad en todo momento.
Análisis estadísticoEl análisis estadístico descriptivo incluyó medidas de frecuencia, porcentajes, promedios y desviación estándar. Para evaluar diferencias con la chi al cuadrado las variables principales fueron categorizadas como CVRS afectada (sí/no) y presencia de síntomas de TEPT (sí/no). Se emplearon modelos lineales generalizados de familia Poisson con función de enlace logarítmica para evaluar la asociación entre las variables principales; además, de las variables sociodemográficas y de salud (previamente dicotomizadas). Se calcularon razones de prevalencia crudas (RPc) y ajustadas (RPa) con sus respectivos IC del 95%; se incluyeron, en el modelo ajustado, aquellas variables con un p <0,05 en el modelo crudo; además, se tuvo en cuenta el criterio de interés clínico y de disponibilidad. Para el procesamiento de datos, se usó el paquete estadístico Statistical Package for the Social Sciences para Windows versión 25.0 en español. Se consideró un valor de p <0,05 como significativo.
Aspectos éticosEl estudio fue aprobado por el Comité de Ética de la Universidad Autónoma de Ica (CO-001-17-2021/CE). Se solicitó el consentimiento para participar en el estudio y se informó a los pacientes que su participación era voluntaria y anónima.
ResultadosDe los participantes (tabla 1), la mayoría fueron de sexo femenino (54,7%); <30 años de edad (32,7%); de ocupación obrero (27,7%); no tiene factor de riesgo para COVID-19 (75,8%); tiene familiar fallecido por la COVID-19 (52,2%); no estuvo hospitalizado a causa de la COVID-19 (80,8%); solo una vez contrajo la COVID-19 (95,9%); gravedad de la enfermedad leve (61,3%); entre otros síntomas persistentes después de 3 meses de haber contraído la infección.
Variables sociodemográficas y de salud del paciente post-COVID-19
| Variable | Frecuencia | Porcentaje |
|---|---|---|
| Sexo | ||
| Masculino | 288 | 45,3 |
| Femenino | 348 | 54,7 |
| Grupo de edad | ||
| ≤ 30 años | 208 | 32,7 |
| 31-40 años | 138 | 21,7 |
| 41-50 años | 154 | 24,2 |
| > 50 años | 136 | 21,4 |
| Ocupación | ||
| Ama de casa | 116 | 18,2 |
| Obrero | 176 | 27,7 |
| Estudiante | 80 | 12,6 |
| Trabajador de salud | 76 | 11,9 |
| Chofer | 36 | 5,7 |
| Trabajador independiente | 70 | 11,0 |
| Otros | 82 | 12,9 |
| Factor de riesgo para COVID-19 | ||
| No | 482 | 75,8 |
| Sí | 154 | 24,2 |
| Familiar fallecido con COVID-19 | ||
| No | 304 | 47,8 |
| Sí | 332 | 52,2 |
| Hospitalizado | ||
| No | 514 | 80,8 |
| Sí | 122 | 19,2 |
| Número de veces diagnosticado con COVID-19 | ||
| Una vez | 610 | 95,9 |
| Dos veces | 26 | 4,1 |
| Gravedad de la COVID-19 | ||
| Leve | 390 | 61,3 |
| Moderada | 210 | 33,0 |
| Grave | 36 | 5,7 |
| Síntomas cardiacos | ||
| Palpitaciones | 138 | 21,7 |
| Dolor de pecho | 8 | 1,3 |
| Opresión de pecho | 12 | 1,9 |
| Ninguno | 478 | 75,2 |
| Síntomas neurológicos | ||
| Cefalea | 38 | 6,0 |
| Neuropatía periférica | 26 | 4,1 |
| Mareos | 8 | 1,3 |
| Ninguno | 564 | 88,7 |
| Síntomas músculo-esqueléticos | ||
| Dolor articular | 88 | 13,8 |
| Dolor muscular | 48 | 7,5 |
| Ninguno | 500 | 78,6 |
| Síntomas psicoemocionales | ||
| Ansiedad | 146 | 23,0 |
| Depresión | 32 | 5,0 |
| Miedo | 48 | 7,5 |
| Ninguno | 410 | 64,5 |
| Otros síntomas generales | ||
| Dolor de espalda torácico | 114 | 17,9 |
| Dolor de garganta | 46 | 7,2 |
| Tos | 38 | 4,7 |
| Disnea | 8 | 1,3 |
| Fatiga | 10 | 1,6 |
| Cansancio o debilidad | 10 | 1,6 |
| Ningún otro | 418 | 65,7 |
| Autopercepción de la salud | ||
| Mala | 4 | 0,6 |
| Regular | 280 | 44,0 |
| No ha cambiado | 352 | 55,3 |
| Edad, media (DE) 38,9 (15,3) | ||
DE: desviación estándar.
En la tabla 2 se presenta el EQ-5D, en el sistema descriptivo el cual revela en los pacientes post-COVID-19, algunos problemas para caminar (8,5%); lavarse y vestirse (6%); realizar algunas actividades cotidianas (11%); moderado dolor o malestar (34,3%), y se encuentran moderadamente ansiosos y deprimidos (32,1%).
Distribución de frecuencias de los ítems/dimensiones del EQ-5D
| Dimensiones | n=636 (%) |
|---|---|
| Movilidad | |
| No tengo problemas para caminar | 568 (89,3) |
| Tengo algunos problemas para caminar | 54 (8,5) |
| Tengo que estar en la cama | 14 (2,2) |
| Cuidad personal | |
| No tengo problemas con el cuidado personal | 594 (93,4) |
| Tengo algunos problemas para lavarme y vestirme | 38 (6,0) |
| Soy incapaz de lavarme o vestirme | 4 (0,6) |
| Actividades cotidianas | |
| No tengo problemas para realizar mis actividades cotidianas | 566 (89,0) |
| Tengo algunos problemas para realizar mis actividades cotidianas | 70 (11,0) |
| Soy incapaz de realizar mis actividades cotidianas | 0 (0,0) |
| Dolor/malestar | |
| No tengo dolor ni malestar | 414 (65,1) |
| Tengo moderado dolor o malestar | 218 (34,3) |
| Tengo mucho dolor o malestar | 4 (0,6) |
| Ansiedad/depresión | |
| No estoy ansioso ni deprimido | 410 (64,5) |
| Estoy moderadamente ansioso o deprimido | 204 (32,1) |
| Estoy muy ansioso o deprimido | 22 (3,5) |
n: muestra; %: frecuencia relativa.
La CVRS estuvo afectada en el 50,3% de los participantes (tabla 3); mayor afectación de la CVRS fue reportada por los mayores de 50 años (61,8%) y 31 a 40 años (58%); ama de casa (63,8%); tiene factor de riesgo para COVID-19 (76,6%); tiene familiar fallecido con COVID-19 (64,5%); estuvo hospitalizado (80,3%); fue diagnosticado 2veces con COVID-19 (84,6%); severidad de la COVID-19 moderada/grave (76,4%); persistencia de síntomas cardiacos (86,1%); neurológicos (94,4%); músculo-esqueléticos (82,4%); psicoemocionales (91,2%); otros síntomas generales (76,1%), y autopercepción de la salud regular/malo (83,3%); las diferencias estadísticas fueron significativas.
Análisis descriptivo y bivariado de las variables sociodemográficas y de salud, según CVRS afectada
| Calidad de vida relacionada con la salud afectada | |||||||
|---|---|---|---|---|---|---|---|
| Variables | No | Sí | |||||
| n | % | IC del 95% | n | % | IC del 95% | Valor de pa | |
| Sexo | |||||||
| Masculino | 148 | 51,4 | 45,5-57,2 | 140 | 48,6 | 42,8-54,4 | 0,434 |
| Femenino | 168 | 48,3 | 43,0-53,5 | 180 | 51,7 | 46,4-57,0 | |
| Grupo de edad | |||||||
| ≤ 30 años | 130 | 62,5 | 55,8-69,1 | 78 | 37,5 | 30,8-44,1 | <0,001 |
| 31-40 años | 58 | 42,0 | 33,6-50,3 | 80 | 58,0 | 49,6-66,3 | |
| 41-50 años | 76 | 49,4 | 41,3-57,3 | 78 | 50,6 | 42,6-58,6 | |
| > 50 años | 52 | 38,2 | 29,9-46,5 | 84 | 61,8 | 53,4-70,0 | |
| Ocupación | |||||||
| Ama de casa | 45 | 36,2 | 27,3-45,0 | 74 | 63,8 | 54,9-72,6 | <0,001 |
| Obrero | 90 | 51,1 | 43,6-58,5 | 86 | 48,9 | 41,4-56,3 | |
| Estudiante | 52 | 65,0 | 54,3-75,6 | 28 | 35,0 | 24,3-45,6 | |
| Trabajador de salud | 52 | 68,4 | 57,7-79,1 | 24 | 31,6 | 20,8-42,2 | |
| Chófer | 18 | 50,0 | 32,8-67,1 | 18 | 50,0 | 32,8-67,1 | |
| Trabajador independiente | 26 | 37,1 | 25,5-48,7 | 44 | 62,9 | 51,2-74,4 | |
| Otros | 36 | 43,9 | 32,9-54,8 | 46 | 56,1 | 45,1-67,0 | |
| Factor de riesgo para COVID-19 | |||||||
| No | 280 | 58,1 | 53,7-62,5 | 202 | 41,9 | 37,4-46,3 | <0,001 |
| Sí | 36 | 23,4 | 16,6-30,1 | 118 | 76,6 | 69,8-83,3 | |
| Familiar fallecido con COVID-19 | |||||||
| No | 198 | 65,1 | 59,7-70,5 | 106 | 34,9 | 29,4-40,2 | <0,001 |
| Sí | 118 | 35,5 | 30,3-40,7 | 214 | 64,5 | 59,2-69,6 | |
| Hospitalizado | |||||||
| No | 292 | 56,8 | 52,5-61,1 | 222 | 43,2 | 38,8-47,4 | <0,001 |
| Sí | 24 | 19,7 | 12,5-26,8 | 98 | 80,3 | 73,1-87,4 | |
| Número de veces diagnosticado con COVID-19 | |||||||
| Una vez | 312 | 51,1 | 47,1-55,1 | 298 | 48,9 | 44,8-52,8 | <0,001 |
| Dos veces | 4 | 15,4 | 5,2-30,2 | 22 | 84,6 | 69,7-99,4 | |
| Severidad de la COVID-19 | |||||||
| Leve | 158 | 66,2 | 61,4-70,8 | 132 | 33,8 | 29,1-38,5 | <0,001 |
| Moderada/grave | 58 | 23,6 | 16,2-27,5 | 188 | 76,4 | 72,4-83,7 | |
| Síntomas cardiacos | |||||||
| No | 294 | 61,5 | 57,1-65,8 | 184 | 38,5 | 34,1-42,8 | <0,001 |
| Sí | 22 | 13,9 | 8,47-19,3 | 136 | 86,1 | 80,6-91,5 | |
| Síntomas neurológicos | |||||||
| No | 312 | 55,1 | 51,2-59,4 | 252 | 44,9 | 40,5-48,8 | <0,001 |
| Sí | 4 | 5,6 | 1,4-10,9 | 68 | 94,4 | 89,0-99.8 | |
| Síntomas músculo-esquelético | |||||||
| No | 292 | 58,4 | 54,0-62,7 | 208 | 41,6 | 37,2-45.9 | <0,001 |
| Sí | 24 | 17,6 | 11,1-24,1 | 112 | 82,4 | 75,8-88,8 | |
| Síntomas psicoemocionales | |||||||
| No | 296 | 72,2 | 67,8-76,5 | 114 | 27,8 | 23,4-32,1 | <0,001 |
| Sí | 20 | 8,8 | 5,12-12,5 | 206 | 91,2 | 87,4-94,8 | |
| Otros síntomas generales | |||||||
| No | 264 | 63,2 | 58,5-67,8 | 154 | 36,8 | 32,2-41,4 | <0,001 |
| Sí | 52 | 23,9 | 18,1-29,5 | 166 | 76,1 | 70,4-81,8 | |
| Autopercepción de la salud | |||||||
| Regular/mala | 46 | 16,2 | 12,0-20,8 | 238 | 83,3 | 79,2-87,9 | <0,001 |
| No ha cambiado | 270 | 76,7 | 72,2-81,1 | 86 | 23,3 | 18,8-27,7 | |
| Dimensiones del EQ-5D | |||||||
| Movilidad | 568 | 89,3 | 86,9-91,7 | 68 | 10 | 8,28-13,1 | |
| Cuidado personal | 594 | 93,4 | 91,4-95,3 | 42 | 6,6 | 4,67-8,54 | |
| Actividad cotidiana | 566 | 89,0 | 86,5-91,4 | 70 | 11,0 | 8,57-13,4 | |
| Dolor/malestar | 414 | 65,1 | 61,3-68,8 | 222 | 34,9 | 31,1-38,6 | |
| Ansiedad/depresión | 410 | 64,5 | 60,7-68,2 | 226 | 35,5 | 31,8-39,2 | |
| Total cuestionario | 316 | 49,7 | 45,7-53,5 | 320 | 50,3 | 46,4-54,2 | |
IC del 95%: intervalos de confianza del 95%; n: muestra; %: frecuencia relativa.
Los síntomas de TEPT revelaron una prevalencia del 21,7% (tabla 4); esta fue mayor en los participantes de 41 a 50 años (52%), de ocupación chofer (38,9%), que tiene familiar fallecido por COVID-19 (26,5%), que estuvo hospitalizado (34,4%), fue diagnosticado 2veces con COVID-19 (69,2%), severidad de la COVID-19 moderada/grave (37,4%), persistencia de síntomas cardiacos (38%), neurológicos (27,8%), músculo-esqueléticos (51,5%), psicoemocionales (33,6%), otros síntomas generales (23,9%), y autopercepción de la salud regular/malo (43%); las diferencias estadísticas fueron significativas.
Análisis descriptivo y bivariado de las variables sociodemográficas y de salud, según presencia de TEPT
| Presencia de síntoma de TEPT | |||||||
|---|---|---|---|---|---|---|---|
| Variables | No | Si | |||||
| n | % | IC del 95% | % | IC del 95% | Valor pa | ||
| Sexo | |||||||
| Masculino | 220 | 76,4 | 71,4-81,3 | 68 | 23,6 | 18,6-28,5 | 0,287 |
| Femenino | 278 | 79,9 | 75,6-84,1 | 70 | 20,1 | 15,8-24,3 | |
| Grupo de edad | |||||||
| ≤ 30 años | 180 | 86,5 | 81,8-91,2 | 28 | 13,5 | 8,78-18,1 | <0,001 |
| 30-40 años | 100 | 72,5 | 64,9-80,0 | 38 | 27,5 | 19,9-35,0 | |
| 41-50 años | 102 | 66,2 | 58,6-73,7 | 52 | 33,8 | 26,2-41,3 | |
| > 50 años | 116 | 85,3 | 79,2-91,3 | 20 | 14,7 | 8,68-20,7 | |
| Ocupación | |||||||
| Ama de casa | 104 | 89,7 | 84,0-95,2 | 12 | 10,3 | 4,72-15,9 | <0,001 |
| Obrero | 152 | 86,4 | 81,2-91,4 | 24 | 13,6 | 8,52-18,7 | |
| Estudiante | 62 | 77,5 | 68,1-86,8 | 18 | 22,5 | 13,1-31,8 | |
| Trabajador de salud | 56 | 73,7 | 63,5-83,8 | 20 | 26,3 | 16,1-36,4 | |
| Chófer | 22 | 61,1 | 44,3-77,8 | 14 | 38,9 | 22,1-55,6 | |
| Trabajador independiente | 46 | 65,7 | 54,3-77,1 | 24 | 34,3 | 22,8-45,6 | |
| Otros | 56 | 68,3 | 58,0-78,5 | 26 | 31,7 | 21,4-41,9 | |
| Factor de riesgo para COVID-19 | |||||||
| No | 386 | 80,1 | 76,5-83,6 | 96 | 19,9 | 16,3-23,5 | 0,054 |
| Sí | 112 | 72,7 | 65,6-79,8 | 42 | 27,3 | 20,1-34,3 | |
| Familiar fallecido con COVID-19 | |||||||
| No | 254 | 83,6 | 79,3-87,7 | 50 | 16,4 | 12,2-20,6 | 0,002 |
| Sí | 244 | 73,5 | 68,7-78,2 | 88 | 26,5 | 21,7-31,2 | |
| Hospitalizado | |||||||
| No | 418 | 81,3 | 77,9-84,7 | 96 | 18,7 | 15,3-22,0 | <0,001 |
| Sí | 80 | 65,6 | 57,0-74,1 | 42 | 34,4 | 25,8-42,9 | |
| Número de veces diagnosticado con COVID-19 | |||||||
| Una vez | 490 | 80,3 | 77,1-83,4 | 120 | 19,7 | 16,5-22,8 | <0,001 |
| Dos veces | 8 | 30,8 | 11,7-49,7 | 18 | 69,2 | 50,2-88,2 | |
| Severidad de la COVID-19 | |||||||
| Leve | 344 | 88,2 | 84,9-91,4 | 46 | 11,8 | 8,58-15,0 | <0,001 |
| Moderada/grave | 154 | 62,6 | 59,2-72,1 | 92 | 37,4 | 27,8-40,7 | |
| Síntomas cardiacos | |||||||
| No | 400 | 83,7 | 80,3-87,0 | 78 | 16,3 | 12,9-19,6 | |
| Sí | 98 | 62,0 | 54,3-69,6 | 60 | 38,0 | 30,3-45,6 | <0,001 |
| Síntomas neurológicos | |||||||
| No | 446 | 79,1 | 75,7-82,4 | 118 | 20,9 | 17,5-24,2 | 0,184 |
| Sí | 52 | 72,2 | 61,6-82,8 | 20 | 27,8 | 17,1-38,3 | |
| Síntomas músculo esquelético | |||||||
| No | 432 | 86,4 | 83,3-89,4 | 68 | 13,6 | 10,5-16,6 | <0,001 |
| Si | 66 | 48,5 | 40,0-57,0 | 70 | 51,5 | 42,9-59,9 | |
| Síntomas psicoemocionales | |||||||
| No | 348 | 84,9 | 81,4-88,3 | 62 | 15,1 | 11,6-18,6 | <0,001 |
| Sí | 150 | 66,4 | 60,1-72,5 | 76 | 33,6 | 27,4-39,8 | |
| Otros síntomas generales | |||||||
| No | 332 | 79,4 | 75,5-83,3 | 86 | 20,6 | 16,6-24,4 | 0,341 |
| Sí | 166 | 76,1 | 70,4-81,8 | 52 | 23,9 | 18,1-29,5 | |
| Autopercepción de la salud | |||||||
| Regular/mala | 162 | 57,0 | 52,0-63,6 | 122 | 43,0 | 36,3-47,9 | <0,001 |
| No ha cambiado | 336 | 95,5 | 93,2-97,6 | 16 | 4,5 | 2,36-6,73 | |
| Dimensiones del COVID-19-PTSD | |||||||
| Excitación disfórica y ansiosa | 422 | 66,4 | 62,6-70,0 | 214 | 33,6 | 29,9-37,3 | |
| Intrusión, evitación y afecto negativo | 494 | 77,7 | 74,4-80,9 | 142 | 22,3 | 19,0-25,5 | |
| Anhedonia | 492 | 77,4 | 74,1-80,6 | 144 | 22,6 | 19,3-25,9 | |
| Comportamiento exteriorizante | 484 | 76,1 | 72,7-79,4 | 152 | 23,6 | 20,5-27,2 | |
| Total escala | 498 | 78,3 | 75,0-81,5 | 138 | 21,7 | 18,4-24,9 | |
IC del 95%: intervalos de confianza del 95%; n: muestra; %: frecuencia relativa.
Debido a las diferencias significativas encontradas, se realizó un ajuste empleando modelos lineales generalizados. Se asociaron a CVRS afectada (tabla 5), la edad de 31 a 40 años (RPa=1,26: IC del 95%: 1,06-1,51), ocupación trabajador de salud (RPa=0,51: IC del 95%: 0,38-0,69), tiene factor de riesgo para COVID-19 (RPa=1,15: IC del 95%: 0,99-1,33), severidad moderada/grave de la COVID-19 (RP=1,31: IC del 95%: 1,09-1,58) y la autopercepción regular/mala de la salud (RPa=2,10: IC del 95%: 1,68-2,63). Dentro del síndrome post-COVID-19, la persistencia de síntomas músculo-esqueléticos (RPa=1,25: IC del 95%: 1,09-1,42), psicoemocionales (RPa=1,91: IC del 95%: 1,58-2,31) y otros síntomas generales (RPa=1,21: IC del 95%: 1,03-1,43).
Modelos crudos y ajustados de regresión para evaluar la asociación entre las variables sociodemográficas y de salud, con la CVRS afectada
| CVRS afectada | ||||||
|---|---|---|---|---|---|---|
| Variables | Crudo | Ajustado | ||||
| RPc | IC del 95% | Valor p | RPa | IC del95% | Valor p | |
| Sexo | ||||||
| Masculino | Referencia | Referencia | ||||
| Femenino | 1,06 | 0,91-1,24 | 0,436 | 1,12 | 0,92-1,37 | 0,243 |
| Grupo de edad | ||||||
| 41-50 años | Referencia | Referencia | ||||
| ≤ 30 años | 0,66 | 0,54-0,80 | <0,001 | 1,00 | 0,80-1,24 | 0,987 |
| 31-40 años | 1,20 | 1,01-1,42 | 0,032 | 1,26 | 1,06-1,51 | 0,009 |
| > 50 años | 1,31 | 1,11-1,53 | 0,001 | 0,96 | 0,79-1,16 | 0,694 |
| Ocupación | ||||||
| Obrero | Referencia | Referencia | ||||
| Ama de casa | 1,35 | 1,14-1,58 | <0,001 | 0,84 | 0,66-1,07 | 0,176 |
| Estudiante | 0,66 | 0.48-0,91 | 0,010 | 1,88 | 0,77-1,53 | 0,629 |
| Trabajador de salud | 0,60 | 0,42-0,84 | 0,003 | 0,51 | 0,38-0,69 | <0,001 |
| Chófer | 0,99 | 0,71-1,39 | 0,969 | 0,94 | 0,72-1,23 | 0,693 |
| Trabajador independiente | 1,28 | 1,05-1,57 | 0,012 | 1,22 | 0,96-1,56 | 0,100 |
| Otros | 1,13 | 0,92-1,39 | 0,238 | 0,99 | 0,80-1,21 | 0,931 |
| Factor de riesgo para COVID-19 | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,83 | 1,59-2,09 | <0,001 | 1,15 | 0,99-1,33 | 0,042 |
| Familiar fallecido con COVID-19 | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,85 | 1,55-2,19 | <0,001 | 1,08 | 0,93-1,25 | 0,275 |
| Hospitalizado | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,86 | 1,62-2,12 | <0,001 | 0,89 | 0,77-1,03 | 0,139 |
| Número de veces diagnosticado con COVID-19 | ||||||
| Una vez | Referencia | Referencia | ||||
| Dos veces | 1,73 | 1,44-2,08 | <0,001 | 1,02 | 0,74-1,39 | 0,895 |
| Severidad de la COVID-19 | ||||||
| Leve | Referencia | Referencia | ||||
| Moderada/grave | 2,26 | 1,93-2,63 | <0,001 | 1,31 | 1,09-1,58 | 0,003 |
| Síntomas cardiacos | ||||||
| No | Referencia | Referencia | ||||
| Sí | 2,24 | 1,96-2,54 | <0,001 | 1,06 | 0,91-1,24 | 0,395 |
| Síntomas neurológicos | ||||||
| No | Referencia | Referencia | ||||
| Sí | 2,11 | 1,89-2,35 | <0,001 | 0,92 | 0,78-1,10 | 0,386 |
| Síntomas músculo-esquelético | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,98 | 1,73-2,25 | <0,001 | 1,25 | 1,09-1,42 | 0,001 |
| Síntomas psicoemocionales | ||||||
| No | Referencia | Referencia | ||||
| Sí | 3,28 | 2,79-3,85 | <0,001 | 1,91 | 1,58-2,31 | <0,001 |
| Otros síntomas generales | ||||||
| No | Referencia | Referencia | ||||
| Sí | 2,06 | 1,78-2,39 | <0,001 | 1,21 | 1,03-1,43 | 0,019 |
| Autopercepción de la salud | ||||||
| No ha cambiado | Referencia | Referencia | ||||
| Regular/mala | 3,58 | 2,95-4,37 | <0,001 | 2,10 | 1,68-2,63 | <0,001 |
CVRS: calidad de vida relacionada con la salud; IC del 95%: intervalos de confianza del 95%; RPa: razón de prevalencia ajustada; RPc: razón de prevalencia cruda.
Asimismo, se asociaron a presencia de síntomas de TEPT (tabla 6), la edad ≤ 30 años (RPa=0,30: IC del 95%: 0,16-0,56),> 50 años (RPa=0,39: IC del 95%: 0,24-0,62), ocupación ama de casa (RPa=0,42: IC del 95%: 0,21-0,84), estudiante (RPa=3,10: IC del 95%: 1,34-7,17) y chofer (RPa=1,86: IC del 95%: 1,18-2,93), la condición de hospitalizado (RPa=0,64: IC del 95%: 0,47-0,87), severidad moderada/grave de la COVID-19 (RPa=1,68: IC del 95%: 1,16-2,44), presencia de síntomas cardiacos (RPa=1,63: IC del 95%: 1,20-2,23), músculo-esqueléticos (RPa=2,44: IC del 95%: 1,76-3,39), psicoemocionales (RPa=0,80: IC del 95%: 0,57-1,12) y la autopercepción de la salud regular/mala (RPa=6,17: IC del 95%: 3,60-10,95).
Modelos crudos y ajustados de regresión para evaluar la asociación entre las variables sociodemográficas y de salud, con la presencia de síntomas de TEPT
| Presencia de síntoma de TEPT | ||||||
|---|---|---|---|---|---|---|
| Variables | Crudo | Ajustado | ||||
| RPc | IC 95% | Valor de p | RPa | IC 95% | Valor de p | |
| Sexo | ||||||
| Masculino | Referencia | Referencia | ||||
| Femenino | 0,85 | 0,63-1,14 | 0,287 | 1,22 | 0,81-1,83 | 0,332 |
| Grupo de edad | ||||||
| 31-40 años | Referencia | Referencia | ||||
| ≤ 30 años | 0,52 | 0,35-076 | 0,001 | 0,30 | 0,16-0,56 | <0,001 |
| 41-50 años | 1,89 | 1,41-2,53 | <0,001 | 0,95 | 0,63-1,32 | 0,764 |
| > 50 años | 0,62 | 0,40-0,96 | 0,033 | 0,39 | 0,24-0,62 | <0,001 |
| Ocupación | ||||||
| Obrero | Referencia | Referencia | ||||
| Estudiante | 0,21 | 0,18-0,25 | 0,000 | 3,10 | 1,34-7,17 | 0,008 |
| Ama de casa | 0,42 | 0,24-0,74 | 0,003 | 0,42 | 0,21-0,84 | 0,015 |
| Trabajador de salud | 1,24 | 0,83-1,88 | 0,287 | 0,93 | 0,57-1,51 | 0,770 |
| Chófer | 1,88 | 1,21-2,91 | 0,005 | 1,86 | 1,18-2,93 | 0,007 |
| Trabajador independiente | 1,70 | 1,18-2,44 | 0,004 | 1,46 | 0,91-2,35 | 0,112 |
| Otros | 1,56 | 1,09-2,24 | 0,014 | 1,32 | 0,82-2,11 | 0,243 |
| Factor de riesgo para COVID-19 | ||||||
| No | Referencia | |||||
| Sí | 1,36 | 1,00-1,87 | 0,050 | 1,06 | 0,78-1,43 | 0,700 |
| Familiar fallecido con COVID-19 | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,61 | 1,18-2,19 | 0,003 | 0,78 | 0,57-1,05 | 0,110 |
| Hospitalizado | ||||||
| No | Referencia | Referencia | ||||
| Sí | 1,84 | 1,36-2,49 | <0,001 | 0,64 | 0,47-0,87 | 0,006 |
| Número de veces diagnosticado con COVID-19 | ||||||
| Una vez | Referencia | Referencia | ||||
| Dos veces | 3,51 | 2,60-4,76 | <0,001 | 1,36 | 0,85-2,16 | 0,193 |
| Gravedad de la COVID-19 | ||||||
| Leve | Referencia | |||||
| Moderada (grave) | 3,17 | 2,31-4,34 | <0,001 | 1,68 | 1,16-2,44 | 0,006 |
| Síntomas cardiacos | ||||||
| No | Referencia | Referencia | ||||
| Sí | 2,32 | 1,75-3,09 | <0,001 | 1,63 | 1,20-2,23 | 0,002 |
| Síntomas neurológicos | ||||||
| No | Referencia | |||||
| Sí | 1,32 | 0,88-1,99 | 0,171 | 0,90 | 0,64-1,25 | 0,548 |
| Síntomas músculo esquelético | ||||||
| No | Referencia | Referencia | ||||
| Sí | 3,78 | 2,87-4,98 | <0,001 | 2,44 | 1,76-3,39 | <0,001 |
| Síntomas psicoemocionales | ||||||
| No | Referencia | Referencia | ||||
| Sí | 2,22 | 1,65-2,98 | <0,001 | 0,80 | 0,57-1,12 | 0,046 |
| Otros síntomas generales | ||||||
| No | Referencia | |||||
| Sí | 1,15 | 0,85-1,56 | 0,339 | 1,01 | 0,74-1,37 | 0,940 |
| Autopercepción de la salud | ||||||
| No ha cambiado | Referencia | Referencia | ||||
| Regular/mala | 9,45 | 5,74-15,5 | <0,001 | 6,17 | 3,60-10,95 | <0,001 |
IC del 95%: intervalos de confianza del 95%; RPa: Razón de prevalencia ajustada; RPc: razón de prevalencia cruda; TEPT: trastornos por estrés postraumático.
Para finalizar, la presencia de síntomas de TEPT mostró asociación significativa (p <0,001) con la CVRS afectada (RP=2,46: IC del 95%: 2,19-2,78).
DiscusiónEl estudio demostró la asociación entre la presencia de síntomas de TEPT con la CVRS en pacientes post-COVID-19, en AP de salud.
Los hallazgos reportan una presencia importante de síntoma de TEPT, en la muestra estudiada (21,7%); proporciones mayores fueron reveladas en situaciones estresantes diversas16 y en un metaanálisis que evaluó la prevalencia de este trastorno en los brotes de coronavirus (MERS, SARS y COVID-19), reportaron una tasa de prevalencia general alta; asimismo, se halló que 2de cada 10participantes experimentaron síntomas de TEPT en dichos brotes17 y durante la pandemia (20%)18, lo cual coincide con los hallazgos de este trabajo.
Asimismo las dimensiones del COVID-19-PTSD mostraron prevalencias importantes, lo que revela un serio compromiso de la salud mental del paciente post-COVID-19 y a pesar de que no pudieron ser comparados con otros estudios por no disponer de trabajos con indicadores similares; sin embargo, estas manifestaciones del TEPT como expresiones de alteraciones de la salud mental y emocional son congruentes con diversas investigaciones19,20. Recientes estudios7 refuerzan esta concepción afirmando que existe un alto riesgo de desarrollar TEPT en el contexto de la pandemia por COVID-19.
Por otro lado, 5de cada 10participantes presentaron al menos un componente la CVRS afectada, con mayores problemas en la dimensión dolor/malestar y ansiedad/depresión; estos hallazgos coinciden con diversos trabajos que revelan problemas en el dominio ansiedad/depresión en contextos similares16,21.
Al igual que este estudio otras investigaciones muestran variaciones en la distribución de proporciones de la presencia de TEPT, según características de la muestra estudiada22,23. En ese orden, en un estudio sobre CVRS, el dolor/malestar estuvo presente en el 41,8% de los participantes24 y es que la CVRS se ha visto disminuida en el contexto de la pandemia por la COVID-1925.
Existen investigaciones previas26-29, que reportaron asociaciones de comorbilidades con la CVRS y los síntomas de TEPT; esto confirma las relaciones interactivas y relativas entre las variables de salud, que incluye el síndrome post-COVID-19 (persistencia de síntomas físicos: cardiacos, neurológicos, músculo-esqueléticos, otros síntomas generales y síntomas psicoemocionales: ansiedad y depresión) con la presencia de TEPT y la CVRS afectada, que se reportan en este estudio. Asimismo, hay evidencias de que el TEPT está asociado con la CVRS29 y que la comorbilidad de los TEPT y la depresión predicen un mayor deterioro de la calidad de vida30.
En consecuencia, debido a las repercusiones en la salud general a medio y largo plazo de la infección por SARS-CoV-2, el paciente post-COVID-19 requiere un abordaje multidisciplinario en AP. Por tanto, es necesario organizar la oferta de servicios de salud en los centros de AP y la implementación de planes terapéuticos que incluya acciones en promoción de la salud, prevención, recuperación, rehabilitación, paliativos y de cuidados individuales, con un enfoque longitudinal e integral del paciente en el pospandemia por COVID-19.
Si bien la pandemia por COVID-19 ha puesto en evidencia la débil implementación de la AP, urge la necesidad de posicionarla en la mesa de las decisiones como una prioridad y potenciar el papel de la universidad en la formación, la extensión universitaria y la investigación en AP.
Como limitaciones del estudio, se declara la falta de investigaciones similares en el contexto actual de la crisis sanitaria, hecho que dificultó hacer comparaciones; sin embargo, puede ser considerada una fortaleza, al ser el estudio uno de los primeros, que aborda esta problemática en paciente que han presentado la COVID-19. Por otro lado, el nivel de investigación no permitió establecer una relación de causalidad; sin embargo, caracterizar y evaluar factores asociados es pertinente, porque permite identificar y atender necesidades particulares en las variables y grupos analizados. Por tanto, se requieren futuras investigaciones que busquen nuevas variables explicativas asociadas principalmente a la presencia de TEPT y CVRS afectada.
ConclusionesEn los pacientes que presentaron la COVID-19, se encontró un alto porcentaje de síntomas de TEPT y la CVRS se encuentra afectada en sus dimensiones ansiedad/depresión, dolor/malestar, actividad cotidiana, movilidad y cuidado personal. Como era de esperarse, los síntomas de TEPT mostró asociación con la CVRS afectada; existen, además, factores sociodemográficos y de salud que incrementan la probabilidad de desarrollar síntomas de TEPT y de afectar o causar problemas en la CVRS.
- –
Después de eventos críticos estresantes existe un alto riesgo de desarrollar trastorno de estrés postraumático (TEPT), que pueden mermar la CVRS.
- –
Se conoce muy poco sobre las repercusiones en el mediano y largo plazo de la COVID-19.
- –
La Atención Primaria permite garantizar mejores resultados sanitarios; por tanto, se encuentra en una posición única para manejar las secuelas de la COVID-19.
- –
El estudio aporta información relevante sobre el TEPT y la CVRS, en pacientes que han presentado la infección por SARS-CoV-2 durante la pandemia por COVID-19.
- –
Se reportan ciertas variables sociodemográficas y de salud (síndrome post-COVID-19), asociadas a la presencia de TEPT y CVRS afectada.
- –
Estos hallazgos promueven la mejora de la calidad de atención del paciente con secuelas de la COVID-19 y plantean un desafío para los sistemas de salud; que implica la necesidad de mejorar la oferta de servicios de salud en Atención Primaria.
El estudio se realizó en estricto cumplimiento de los preceptos éticos establecidos en la Declaración de Helsinki y fue aprobado por el Comité de Ética en Investigación de la Universidad Autónoma de Ica (código CO-001-17-2021/CE)
FinanciaciónEsta investigación fue financiada por la Universidad Autónoma de Ica.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.