determinar los factores de riesgo personales e institucionales que retrasan la participación en el programa “Detección oportuna de cáncer cervicouterino” (doc).
Métodosdiseño casos y controles. Muestreo no probabilístico, por conveniencia: 50 casos y 100 controles, en mujeres de 25 a 65 años, que reunieron los criterios de selección. Se realizaron y validaron seis instrumentos para medir las variables.
Resultadosse encontró asociación estadísticamente significativa en “retraso en la participación del programa doc” para factor de riesgo: 25 a 35 años, unión libre, tener un embarazo, nivel socioeconómico medio-bajo y medio-alto y actitud indiferente del personal de salud. Para “factor protector”: 56 a 65 años, religión católica, ser obrera y tener una actitud favorable del personal de salud. Fueron variables estadísticamente no significativas: el inicio de vida sexual, actitud de la paciente y conocimiento del programa doc, conocimientos sobre el cáncer cervicouterino, procesos administrativos e instalaciones
Conclusionesa fin de promover el programa doc es necesario sensibilizar al personal de salud y el diseño de estrategias.
to determine the personal and institutional risk factors that delay the participation in the program “Early Detection of Cervical Cancer” (edc).
Methodscase-control design. A non-randomized sample, by convenience: 50 cases and 100 controls, in women from 25 to 65 years that met the criteria of selection. Six instruments were made and validated to measure variables.
Resultsit was found a statistically significant association in “delay in the participation of the edc program” as a risk factor: age from 25 to 35 years, common-law relationship, a prior pregnancy, low medium and high medium social and economic level and an indifferent attitude of the health personnel. As a “protective factor”: 56 to 65 years, religion Catholic, to be a working woman and have a better attitude of the health personnel. Variables were statistically non-significant: the beginning of the sexual life, the patient attitude and knowledge of the edc program, having backgrounds about cervical cancer, administrative processes and facilities.
Conclusionsin order to promote the edc program it is necessary that health personnel become more sensitive and to design strategies.
determinar os fatores de risco pessoal e institucional que retrasam a participação no programa “A detecção precoce do câncer do colo do útero” (doc).
Métodosum projeto de caso-controle. Amostragem não probabilística, por conveniência: 50 casos e 100 controles, em mulheres com idade entre 25-65 anos, que cumpriam os critérios de seleção. Foram feitos e validados seis instrumentos para medir variáveis.
Resultadosassociação estatisticamente significativa foi encontrada para o fator de risco a idade de 25 a 35 anos, a união livre, ter uma gravidez, nível socioeconômico médio-baixo e médio-alto e atitude indiferente do pessoal de saúde. Para o “fator de proteção” encontrou-se: idade de 56 a 65 anos, religião católica, ser operaria e ter uma atitude favorável do pessoal de saúde. Foram variáveis não estatisticamente significativas: o início da vida sexual, atitude da paciente e conhecimento do programa doc, conhecimento sobre o câncer de colo de útero, conhecimento de processos administrativos e instalações.
Conclusõespara promover o programa doc é necessário sensibilizar os profissionais de saúde e desenhar estratégias.
El cáncer cervicouterino (CaCu) es la neoplasia más frecuente y primera causa de muerte por cáncer en mujeres de 25 a 65 años. Son factores de riesgo para adquirir CaCu: virus del papiloma humano (vph), paridad, primer parto a edad temprana, tabaquismo, virus de inhumodeficiencia humana (vih), deficiencia inmunológica, enfermedades de transmisión sexual, uso de anticonceptivos orales por más de cinco años, etc.1 En etapas tempranas no presenta manifestaciones clínicas, por lo cual suele detectarse en etapas avanzadas;2 sin embargo, el papanicolaou es eficiente y efectivo para diagnosticar cambios citológicos en el cérvix uterino.3 El tratamiento es normado según la etapa clínica.4 La incidencia en México en 2008 fue de 10.06% en mujeres de 15 años y mayores; en el estado de Nuevo León fue de 6.15%.5 En Chile es la tercera causa de muerte en mujeres de 20 a 44 años.6–9
El CaCu es prevenible y curable con modelos de atención a la salud adecuados, programas estructurados con acceso al tamizaje, diagnóstico, tratamiento, seguimiento, así como acciones de promoción de salud y prevención que impacten positivamente.10 El programa “Detección Oportuna de CaCu” (doc), del Instituto Mexicano del Seguro Social (imss) y la Norma Oficial Mexicana 014-ssa2-1994 “Para la prevención, detección, tratamiento, control y vigilancia epidemiológica del cáncer cérvico uterino” tienen como objetivo reducir la mortalidad por esta enfermedad.11
No existe edad para iniciar el tamizaje, pero de manera óptima se realiza de los 25 a 65 años. La doc se debería hacerse anualmente hasta tener tres pruebas negativas consecutivas, posteriormente puede efectuarse cada dos o tres años.12 Las instituciones de salud y el personal sanitario son responsables de la operación del programa; entre las debilidades que obstaculizan el objetivo se reconocen: escasez de personal, falta de áreas para toma de papanicolaou, entre otras.13 El equipo de salud debe participar activamente a través de acciones de promoción, educación, difusión e información de factores de riesgo y concientización del autocuidado. El programa evalúa: cobertura de detección de primera vez, incremento o disminución de mortalidad por CaCu y seguimiento oportuno de mujeres con diagnóstico histopatológico.14
A través de la interrelación del personal médico con el paciente se puede influir positivamente para que las mujeres asistan a la toma del papanicolaou. En México la morbilidad y mortalidad son altas, siendo favorecidas por diferencias sociales, nivel socioeconómico, el lugar de residencia, acceso a instituciones de salud, etc.15 Existen factores institucionales que limitan la detección: periodos de espera prolongados, demora en la entrega de resultados, pérdida de interés en el programa, demora en la atención;16 factores personales como: consentimiento de la pareja y temor a ser atendidas por un médico varón;17 así como otras causas: barreras psicológicas, dolor, pudor y presencia de personas extrañas. Se deben identificar los factores que retrasan el cumplimiento del programa e implementar estrategias que lo incrementen, a fin de diagnosticar oportunamente el cáncer cérvico uterino.18
MétodosPrevia autorización del protocolo por parte del comité local de investigación, se realizó el diseño de casos y controles en la unidad de medicina familiar (umf) no. 7, San Pedro Garza García, Nuevo León, México. Muestra no probabilística, por conveniencia: 50 casos y 100 controles, que cumplieron con los criterios de selección; se utilizó fórmula para casos y controles de dos proporciones. Los casos fueron mujeres de 25 a 65 años que nunca se habían efectuado el papanicolaou o lo realizaron fuera del tiempo establecido por el programa doc. Se excluyeron mujeres sin vida sexual activa, con histerectomía total, con antecedentes de vph, diagnóstico de displasia o cáncer de cérvix; todas contestaron los instrumentos en su totalidad, por lo que no hubo elementos eliminados. Los controles fueron mujeres con los mismos criterios de selección que los casos, excepto que sí habían cumplido con la realización del papanicolau según lo marca el programa doc; de igual forma, todas contestaron 100% de los instrumentos y no se eliminó a ninguna. En todos los casos se contó con la firma de consentimiento informado.
Para medir las variables sociodemográficas (edad, religión, estado civil, escolaridad, ocupación, embarazos y edad de inicio de vida sexual) se utilizó una ficha de recolección de datos. Para medir el nivel socioeconómico, se utilizó el método de Graffar, con cuatro indicadores y cinco opciones de respuesta en cada uno de ellos.19
Se determinó la asociación de las variables independientes con la variable de estudio, utilizando razón de momios (rm) y prueba de χ2 con un nivel de confianza de 95% y nivel de significancia estadística con un valor menor a 5% (p<0.05). Los resultados fueron analizados con el programa spss 20 y Epi Info 7.0.
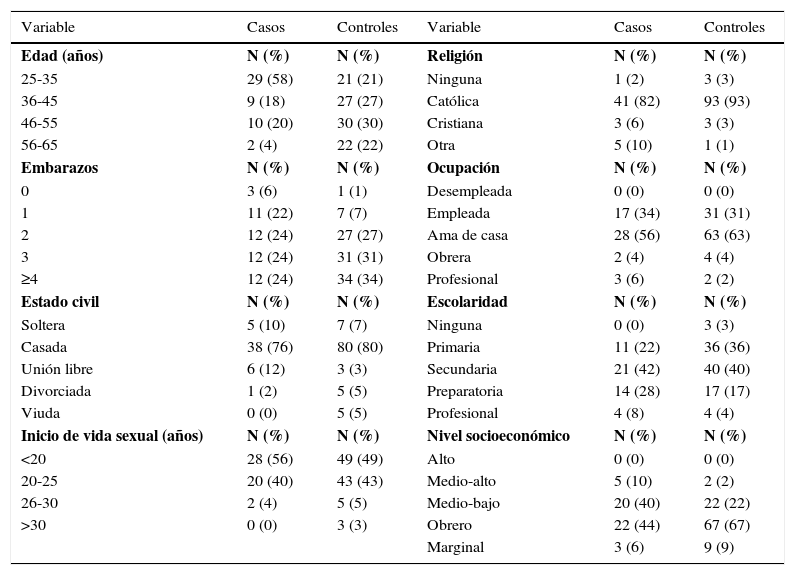
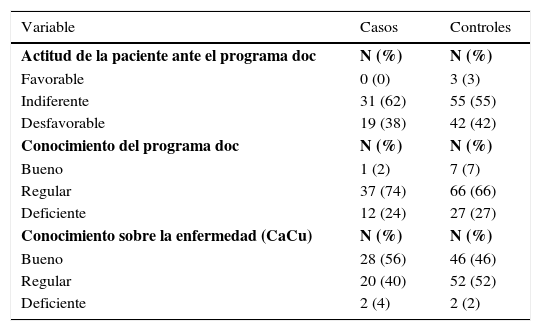
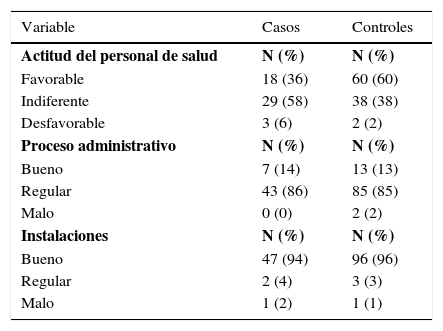
ResultadosLa muestra fue de 50 casos y 100 controles. Para las varaibales demográficas, personales e institucionales se utilizaron medidas de tendencia central y la frecuencia de los resultados se muestran en las tablas 1, 2 y 3.
Características demográficas de la población estudiada
| Variable | Casos | Controles | Variable | Casos | Controles |
|---|---|---|---|---|---|
| Edad (años) | N (%) | N (%) | Religión | N (%) | N (%) |
| 25-35 | 29 (58) | 21 (21) | Ninguna | 1 (2) | 3 (3) |
| 36-45 | 9 (18) | 27 (27) | Católica | 41 (82) | 93 (93) |
| 46-55 | 10 (20) | 30 (30) | Cristiana | 3 (6) | 3 (3) |
| 56-65 | 2 (4) | 22 (22) | Otra | 5 (10) | 1 (1) |
| Embarazos | N (%) | N (%) | Ocupación | N (%) | N (%) |
| 0 | 3 (6) | 1 (1) | Desempleada | 0 (0) | 0 (0) |
| 1 | 11 (22) | 7 (7) | Empleada | 17 (34) | 31 (31) |
| 2 | 12 (24) | 27 (27) | Ama de casa | 28 (56) | 63 (63) |
| 3 | 12 (24) | 31 (31) | Obrera | 2 (4) | 4 (4) |
| ≥4 | 12 (24) | 34 (34) | Profesional | 3 (6) | 2 (2) |
| Estado civil | N (%) | N (%) | Escolaridad | N (%) | N (%) |
| Soltera | 5 (10) | 7 (7) | Ninguna | 0 (0) | 3 (3) |
| Casada | 38 (76) | 80 (80) | Primaria | 11 (22) | 36 (36) |
| Unión libre | 6 (12) | 3 (3) | Secundaria | 21 (42) | 40 (40) |
| Divorciada | 1 (2) | 5 (5) | Preparatoria | 14 (28) | 17 (17) |
| Viuda | 0 (0) | 5 (5) | Profesional | 4 (8) | 4 (4) |
| Inicio de vida sexual (años) | N (%) | N (%) | Nivel socioeconómico | N (%) | N (%) |
| <20 | 28 (56) | 49 (49) | Alto | 0 (0) | 0 (0) |
| 20-25 | 20 (40) | 43 (43) | Medio-alto | 5 (10) | 2 (2) |
| 26-30 | 2 (4) | 5 (5) | Medio-bajo | 20 (40) | 22 (22) |
| >30 | 0 (0) | 3 (3) | Obrero | 22 (44) | 67 (67) |
| Marginal | 3 (6) | 9 (9) |
Frecuencia de factores personales
| Variable | Casos | Controles |
|---|---|---|
| Actitud de la paciente ante el programa doc | N (%) | N (%) |
| Favorable | 0 (0) | 3 (3) |
| Indiferente | 31 (62) | 55 (55) |
| Desfavorable | 19 (38) | 42 (42) |
| Conocimiento del programa doc | N (%) | N (%) |
| Bueno | 1 (2) | 7 (7) |
| Regular | 37 (74) | 66 (66) |
| Deficiente | 12 (24) | 27 (27) |
| Conocimiento sobre la enfermedad (CaCu) | N (%) | N (%) |
| Bueno | 28 (56) | 46 (46) |
| Regular | 20 (40) | 52 (52) |
| Deficiente | 2 (4) | 2 (2) |
Frecuencia de los factores institucionales
| Variable | Casos | Controles |
|---|---|---|
| Actitud del personal de salud | N (%) | N (%) |
| Favorable | 18 (36) | 60 (60) |
| Indiferente | 29 (58) | 38 (38) |
| Desfavorable | 3 (6) | 2 (2) |
| Proceso administrativo | N (%) | N (%) |
| Bueno | 7 (14) | 13 (13) |
| Regular | 43 (86) | 85 (85) |
| Malo | 0 (0) | 2 (2) |
| Instalaciones | N (%) | N (%) |
| Bueno | 47 (94) | 96 (96) |
| Regular | 2 (4) | 3 (3) |
| Malo | 1 (2) | 1 (1) |
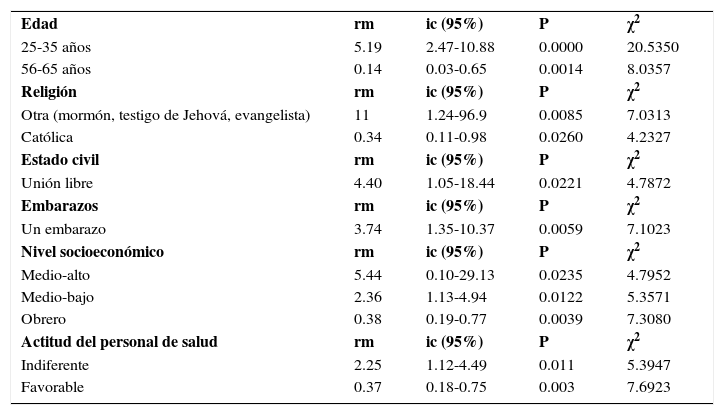
Al asociar los factores personales con la variable “retraso en la participación del programa doc” fueron estadísticamente significativas (representaron factores de riesgo para el programa) las siguientes variables: edad de 25 a 35 años, profesar una religión diferente a la católica, vivir en unión libre, antecedente de un embarazo, nivel socioeconómico medio-bajo y medio-alto; así como la actitud indiferente del personal de salud, entre los factores institucionales. Por otra parte, se encontraron factores estadísticamente significativos con rm e intervalos de confianza (ic), que favorecen (factor protector) la participación de las mujeres al programa doc: actitud favorable del personal de salud, edad de 56-65 años y religión católica. El resto de variables fueron estadísticamente no significativas (tabla 4).
Análisis estadístico de los factores con resultados significativos
| Edad | rm | ic (95%) | P | χ2 |
| 25-35 años | 5.19 | 2.47-10.88 | 0.0000 | 20.5350 |
| 56-65 años | 0.14 | 0.03-0.65 | 0.0014 | 8.0357 |
| Religión | rm | ic (95%) | P | χ2 |
| Otra (mormón, testigo de Jehová, evangelista) | 11 | 1.24-96.9 | 0.0085 | 7.0313 |
| Católica | 0.34 | 0.11-0.98 | 0.0260 | 4.2327 |
| Estado civil | rm | ic (95%) | P | χ2 |
| Unión libre | 4.40 | 1.05-18.44 | 0.0221 | 4.7872 |
| Embarazos | rm | ic (95%) | P | χ2 |
| Un embarazo | 3.74 | 1.35-10.37 | 0.0059 | 7.1023 |
| Nivel socioeconómico | rm | ic (95%) | P | χ2 |
| Medio-alto | 5.44 | 0.10-29.13 | 0.0235 | 4.7952 |
| Medio-bajo | 2.36 | 1.13-4.94 | 0.0122 | 5.3571 |
| Obrero | 0.38 | 0.19-0.77 | 0.0039 | 7.3080 |
| Actitud del personal de salud | rm | ic (95%) | P | χ2 |
| Indiferente | 2.25 | 1.12-4.49 | 0.011 | 5.3947 |
| Favorable | 0.37 | 0.18-0.75 | 0.003 | 7.6923 |
Fuente: base de datos estadísticos spss 20 y Epi Info 7.0
El cáncer cervicouterino es un problema de salud pública que se ubica entre las primeras causas de muerte por neoplasias malignas en mujeres de 25 a 65 años. En la literatura se considera que un limitado conocimiento en salud sexual, falta de acceso a los servicios de salud, miedo al cáncer, experiencias negativas con los médicos, higiene personal deficiente, vergüenza a la exploración médica, temor a la pareja, instituciones de salud alejadas geográficamente y costo del transporte, son factores que pueden ocasionar poca o nula partición en la realización del doc. Las mujeres menores de 35 años son las que en menor proporción se realizan la detección,20 dicho hallazgo coincide con los datos encontrados en la presente investigación en la que la edad de 25 a 35 años es un factor de riesgo.
Encontramos otros factores de riesgo para el retraso en la participación del programa “Detección Oportuna de Cáncer Cervicouterino”, como son: la religión, vivir en unión libre, antecedentes de un embarazo, nivel socioeconómico medio-bajo y medio-alto y la actitud indiferente del personal de salud. Por otra parte, que la mujer se encuentre en el rango de edad de 56-65 años favorece el cumplimiento del programa, puede ser porque disponga de mayor tiempo, tal vez ya no se encuentre activa laboralmente o tenga mayor conciencia y sensibilización por la experiencia de vida.
Es de suma importancia la actitud del personal de salud, ya que el tener una actitud indiferente se encontró como riesgo para que la mujer retrase su participación en el programa doc.
ConclusiónEsta investigación se enfocó en la identificación de los factores de riesgo asociados al retraso en la participación del programa doc. Encontrando dos factores de riesgo relevantes: la edad de 25-35 años y la actitud indeferente del personal de salud. Por tal motivo consideramos de gran importancia realizar acciones encaminadas no solo al grupo objetivo del programa, sino a mujeres en edades tempranas; asimismo, a la capacitación del personal que realiza la detección para que logre mayor empatía con la población que atiende y ofrezca una atención con calidad, a través de la promoción del programa doc con una buena actitud, recordando que todo el equipo de salud es responsable: asistentes médicos, médicos familiares, enfermeros, trabajadores sociales y directivos de los diferentes niveles; así como motivar a mujeres del grupo de mayor riesgo a participar en el programa doc.
Sugerencia de citación: Cuevas-Martínez ML, Vega-Pérez ML, Tamez-Rodríguez AR, Castañeda-Sánchez O. Factores de riesgo que retrasan la participación en el programa “Detección oportuna de cáncer cervicouterino”. Aten Fam. 2016;23(4):134-138.