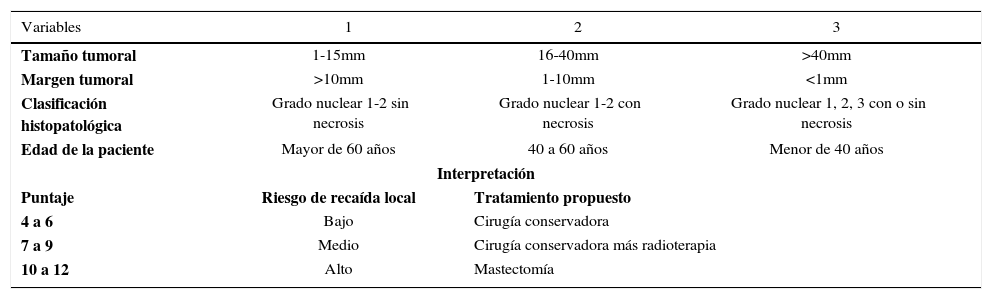
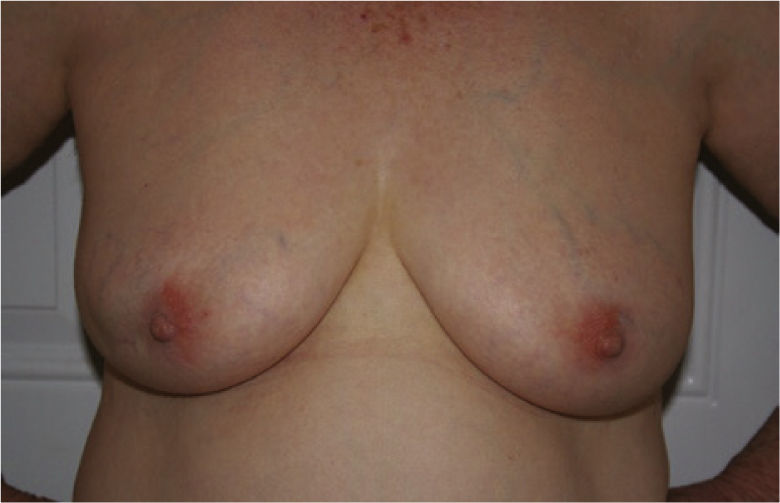
Masculino de 65 años de edad con neoformación en tercer ortejo de pie derecho, de cinco años de evolución y rápido crecimiento, no doloroso a la palpación, sin secreciones, el cual se desprende súbitamente sin manipulación.
Imagen Aten Fam 2017;24(3):140-41.Respuesta al diagnóstico Aten Fam 2017;24(3):140-141: CarcinomaEl carcinoma ductal in situ (cdis) de la glándula mamaria constituye una modalidad de tumor maligno y se caracteriza por una proliferación de células epiteliales malignas en el interior de los conductos galactóforos. Se trata de una lesión limitada por una membrana basal cuya arquitectura y características citológicas son variables.1,2 Su extensión (uni o multifocal), su distribución (continua o discontinua) y su tamaño, varían de una lesión a otra.3
Factores de riesgoNo existe una sola causa para la manifestación del cdis, sino un grupo de factores cuyos efectos actúan sinérgicamente y predisponen al cáncer de mama; sin embargo, presentar uno o más factores de riesgo no implica necesariamente desarrollar este tipo de cáncer. En 70% de los casos no hay factores de riesgo conocidos y entre 5 y 10% tienen una base hereditaria; las condiciones inherentes que influyen de manera importante son: género y envejecimiento.4
Signos y síntomasLos datos clínicos de sospecha de cáncer de mama son: tumor palpable de consistencia dura, no doloroso, con escaso desplazamiento y bordes irregulares, ganglio de mayor consistencia duro no doloroso, persistente con tendencia a formar conglomerados de crecimiento progresivo, edema de la piel (piel de naranja) retracción cutánea, ulceración de la piel, úlcera o descamación del pezón y telorrea (secreción serosanguinolenta).5
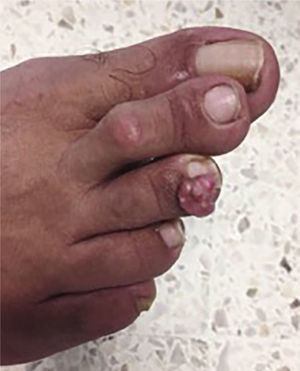
DiagnósticoUn nódulo palpable de mama requiere un examen de seguimiento y pruebas diagnósticas adicionales. Se recomienda que en las mujeres jóvenes (definidas por algunas instituciones como aquellas menores de 40 años de edad) con tejido mamario denso, la evaluación de una masa palpable comienza con un examen de ultrasonido realizado por una persona con experiencia en imagenología mamaria y de ser necesario, se debe realizar una mamografía diagnóstica. Para mujeres mayores de 40 años de edad con una masa palpable, se recomienda que la evaluación comience con una mamografía diagnóstica, además del ultrasonido mamario, ya que la mamografía no es suficiente para descartar malignidad. Una masa sólida, dominante y persistente requiere de diagnóstico del tejido mediante una biopsia por aspiración con aguja fina6. En resumen, el estudio para evaluar la clasificación histológica, el tamaño y el margen tumoral, así como la edad de la paciente, son necesarios para determinar el tratamiento de acuerdo con el índice de pronóstico de Van Nuys (tabla 1).7
Índice Pronóstico de Van Nyus
| Variables | 1 | 2 | 3 |
|---|---|---|---|
| Tamaño tumoral | 1-15mm | 16-40mm | >40mm |
| Margen tumoral | >10mm | 1-10mm | <1mm |
| Clasificación histopatológica | Grado nuclear 1-2 sin necrosis | Grado nuclear 1-2 con necrosis | Grado nuclear 1, 2, 3 con o sin necrosis |
| Edad de la paciente | Mayor de 60 años | 40 a 60 años | Menor de 40 años |
| Interpretación | |||
| Puntaje | Riesgo de recaída local | Tratamiento propuesto | |
| 4 a 6 | Bajo | Cirugía conservadora | |
| 7 a 9 | Medio | Cirugía conservadora más radioterapia | |
| 10 a 12 | Alto | Mastectomía | |
Tomado de: Silverstein JM, Lagios MD. Treatment Selection for Patients with Ductal Carcinoma In Situ (dcis) of the Breast Using the University of Southern California/Van Nuys (usc/vnpi) Prognos-tic Index. The Breast Journal 2015;21(2):127–32
El tratamiento del cdis se basa en la exéresis quirúrgica coadyuvada o no por radioterapia y en la mastectomía total, los tres métodos poseen una tasa de supervivencia similar: mayor a 90% a 10 años y superior a 70% a 20 años; en cambio la tasa de supervivencia libre de enfermedad a 20 años es mayor para la mastectomía con 74.5%, que para la exéresis con radioterapia (63.3%), o para la exéresis sin radioterapia (46.8%).8
Sugerencia de citación: Chacón-Pizano WL. Carcinoma. Aten Fam. 2017;24(4):179-180.