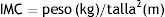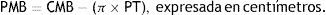Se desconoce la influencia pronóstica que la composición corporal guarda en la relación inversa de la mortalidad con el sobrepeso y la obesidad en pacientes con insuficiencia cardiaca.
MétodoSe evaluó a 234 pacientes ambulatorios con insuficiencia cardiaca. Se determinaron el índice de masa corporal, el pliegue tricipital, el perímetro muscular braquial y el porcentaje de grasa corporal evaluado mediante impedanciometría bioeléctrica. Se analizó la influencia sobre la mortalidad total de las variables antropométricas citadas.
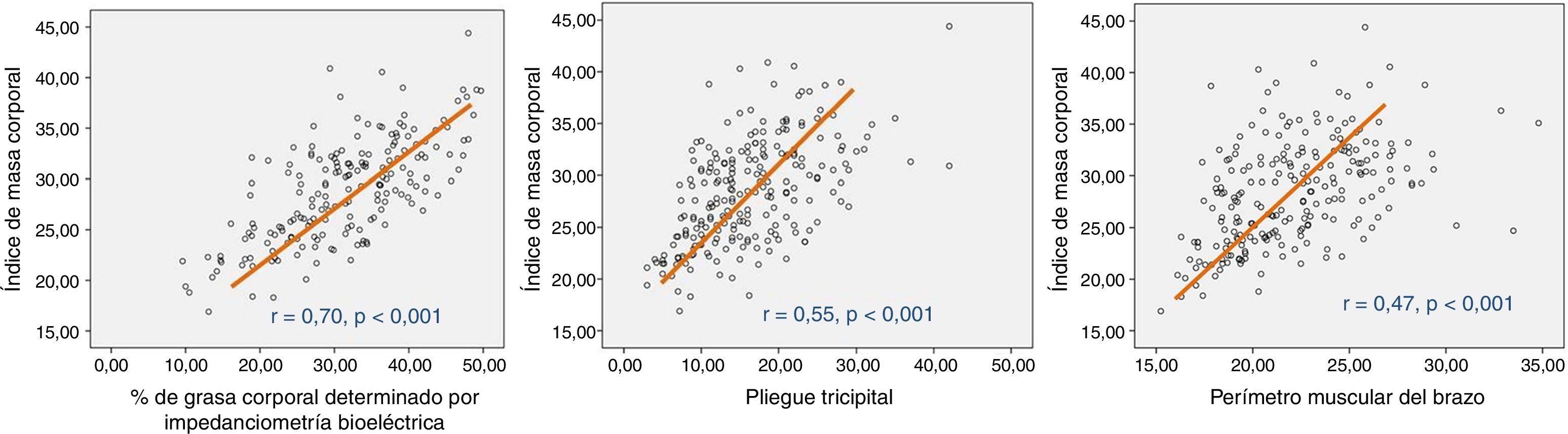
ResultadosEl seguimiento medio fue 21±10.7 meses. Se observó una relación inversa de la mortalidad total con el índice de masa corporal (hazard ratio=0.91; intervalo confianza del 95%, 0.87-0.96; p<0.001), con la masa grasa estimada por el pliegue tricipital (hazard ratio=0.95; intervalo confianza del 95%, 0.92-0.99; p=0.013) y por el porcentaje graso obtenido mediante impedanciometría (hazard ratio=0.96; intervalo confianza del 95%,0.93-0.99; p=0.007) y con la masa muscular estimada mediante el perímetro muscular braquial (hazard ratio=0.87; intervalo confianza del 95%, 0.81-0.94; p=0.001). Solo el perímetro muscular braquial mantuvo su influencia pronóstica en el análisis multivariante que incluyó a las diferentes medidas antropométricas (hazard ratio=0.88; intervalo confianza del 95%, 0.77-0.99; p=0.035). Finalmente, se observó una correlación lineal positiva entre los valores del índice de masa corporal con los del pliegue tricipital, porcentaje graso y perímetro muscular braquial.
ConclusionesLa masa muscular del paciente con insuficiencia cardiaca, estimada mediante el perímetro muscular braquial, se asocia de manera inversa con la mortalidad global. La correlación de sus valores con los del índice de masa corporal explicaría la «paradoja de la obesidad» observada.
It is unknown the influence of body composition in the inverse relationship of mortality with overweight and obesity in heart failure patients.
Methods234 patients with chronic heart failure were evaluated. Body mass index, tricipital skinfold thickness, brachial muscle circumference and body fat percentage determined by bioelectrical impedance analysis were measured. The influence of previous anthropometric variables on total mortality was analyzed.
ResultsMean follow-up was 21±10.7 months. We observed an inverse relationship of total mortality with body mass index (hazard ratio=0.91, 95% confidence interval, 0.87-0.96; P<.001), with body fat estimated by the tricipital skinfold thickness (hazard ratio=0.95, 95% confidence interval, 0.92-0.99; P=.013) and the fat percentage obtained by bioelectrical impedance analysis (hazard ratio=0.96; 95% confidence interval, 0.93-0.99; P=.007) and with muscle mass estimated by the brachial muscle circumference (hazard ratio=0.87; 95% confidence interval,0.81-0.94; P=.001). Only brachial muscle circumference maintained its prognostic significance in multivariate analysis that included different anthropometric measurements (hazard ratio=0.88, 95% confidence interval 0.77-0.99; P=.035). Finally we found a positive linear correlation between the values of body mass index with tricipital skinfold thickness, fat percentage and brachial muscle circumference.
ConclusionsThe muscle mass of patients with heart failure, estimated by the brachial muscle circumference, is associated inversely with overall mortality. The correlation between values of brachial muscle circumference with the body mass index would explain the “obesity paradox” observed.
La valoración nutricional del paciente con insuficiencia cardiaca (IC) representa un pilar fundamental en su abordaje integral, dada la relevancia pronóstica que el estado nutricional tiene en estos pacientes. En este sentido, la valoración antropométrica constituye uno de los elementos fundamentales de la valoración nutricional, siendo el índice de masa corporal (IMC) uno de los parámetros antropométricos más empleados. El IMC representa un método rápido y sencillo de evaluación antropométrica y por tanto de valoración nutricional en el paciente con IC, con la consiguiente repercusión clínica y pronóstica que su determinación conlleva1,2. La relación inversa que el IMC guarda con la mortalidad en el paciente con IC ha sido ampliamente evaluada, recibiendo la denominación de «paradoja de la obesidad»3,4. Sin embargo, el IMC no discrimina entre masa magra y masa grasa, ni ofrece información acerca de cambios en la composición corporal que pueden acaecer en relación con el ejercicio, la enfermedad (p. ej., retención hídrica) o a la edad. De ahí la relevancia de completar el estudio antropométrico con medidas que ayuden a discriminar la masa grasa de la masa magra2. Para ello existen numerosos métodos, siendo habitualmente los más empleados: el pliegue tricipital (PT) y el porcentaje de grasa corporal determinado por impedanciometría bioeléctrica (IB), que ofrecen una medición de la grasa corporal, y el perímetro muscular del brazo (PMB), que lo hace de la masa muscular5-7. Sin embargo, son escasos los trabajos que han analizado la influencia pronóstica en pacientes con IC de estas determinaciones antropométricas, así como su relación con los valores de IMC, sin saber por tanto si su determinación nos aporta información adicional a la obtenida mediante el empleo aislado del IMC8. Por otro lado, si bien la influencia sobre la mortalidad del IMC en el paciente con IC ha sido ampliamente estudiada, precisamente por las limitaciones mencionadas, no se conoce con exactitud qué componente de la composición corporal, masa grasa o muscular, es responsable de esta relación.
Por todo lo expuesto, proponemos un estudio cuyos objetivos son: evaluar la influencia sobre la mortalidad total de la masa grasa corporal (medida por IB y mediante el PT) y de la masa muscular (medida por el PMB) en pacientes con IC y establecer la relación entre los valores de masa grasa y muscular con los del IMC.
MétodosDiseño y población a estudio. Estudio observacional, analítico y prospectivo, en el que se incluyó a pacientes ambulatorios atendidos en una unidad de IC entre noviembre del 2011 y diciembre del 2014. El comité ético hospitalario aprobó el protocolo del estudio obteniéndose consentimiento informado de los pacientes participantes. El diagnóstico de IC se llevó a cabo siguiendo las recomendaciones de la guías de práctica clínica sobre IC de la Sociedad Europea de Cardiología9. En este sentido, y para pacientes con IC y función sistólica conservada, el diagnóstico de IC requiere de una clínica compatible en presencia de signos ecocardiográficos de afectación estructural o funcional relevante —disfunción diastólica, hipertrofia de ventrículo izquierdo, crecimiento auricular izquierdo»— o una elevación de péptidos natriuréticos. De todos los pacientes se recogieron datos demográficos, clínicos, analíticos, ecocardiográficos y nutricionales. Se excluyó a los pacientes a los que no fue posible la realización de un estudio antropométrico por limitación a la movilidad del paciente, aquellos en lista de espera de trasplante cardiaco, los que tuvieran una expectativa de vida inferior a 6 meses por una enfermedad grave concomitante (tras realizar una valoración individualizada y multidisciplinar de las comorbilidades asociadas) y los que no aceptaran participar en el estudio.
Estudio antropométrico. Para cada paciente se calculó el IMC y se valoró la composición corporal mediante el PT y el porcentaje graso por IB, como indicadores del tejido graso, y el PMB, como indicador del tejido muscular10. Para todo ello fue necesario registrar el peso (en kilogramos), la talla (en centímetros), el PT (en milímetros) y la circunferencia medio braquial (en centímetros). Las medidas se obtuvieron en cada paciente en situación clínica estacionaria y tras la optimización de tratamiento médico. El registro de peso y talla se realizó con el paciente descalzo y con ropa ligera sobre una báscula clínica con tallímetro, con una precisión de la escala de peso de 100 g y de 0.5cm para la escala de altura. Para la medición del PT se utilizó un plicómetro Holtain, con una precisión de 0.2mm y una presión de 10g/mm2. Para la medición de la circunferencia medio braquial (CMB) se usó una cinta métrica calibrada en milímetros. De cada parámetro se realizaron 3 tomas por paciente y se eligió finalmente la mediana. Para la medición de la masa grasa por IB se empleó un impedanciómetro Tanita de 4 electrodos (Tanita Corporation), igualmente con el paciente descalzo, con ropa ligera y sin objetos metálicos que pudiesen interferir en la medición.
El IMC se obtuvo mediante la fórmula:
El PMB se obtuvo mediante la ecuación de Jelliffe5:
Con finalidad descriptiva, los pacientes fueron distribuidos en bajo peso (IMC<18.5), peso normal (IMC entre 18.5 y 24.99), sobrepeso (IMC entre 25 y 29.99) y obesidad (IMC ≥ 30), conforme las recomendaciones de la Organización Mundial de la Salud2. Dada la baja prevalencia de pacientes con IMC < 18.5 se estableció, de manera análoga a trabajos previos4,11, un grupo de bajo beso/límite inferior de normopeso incluyendo a aquellos pacientes con un IMC< 22. Para el pliegue tricipital y el perímetro muscular del brazo los pacientes fueron distribuidos por percentiles. Finalmente, para el porcentaje graso por IB los pacientes fueron categorizados en 4 grupos en función de los valores de IB atendiendo al sexo y la edad del paciente: bajo en grasa, saludable, alto en grasa y obeso12.
Evaluación de eventos. Se evaluó la mortalidad por cualquier causa, así como la correlación de los valores de IMC con los obtenidos del PT, IB y PMB.
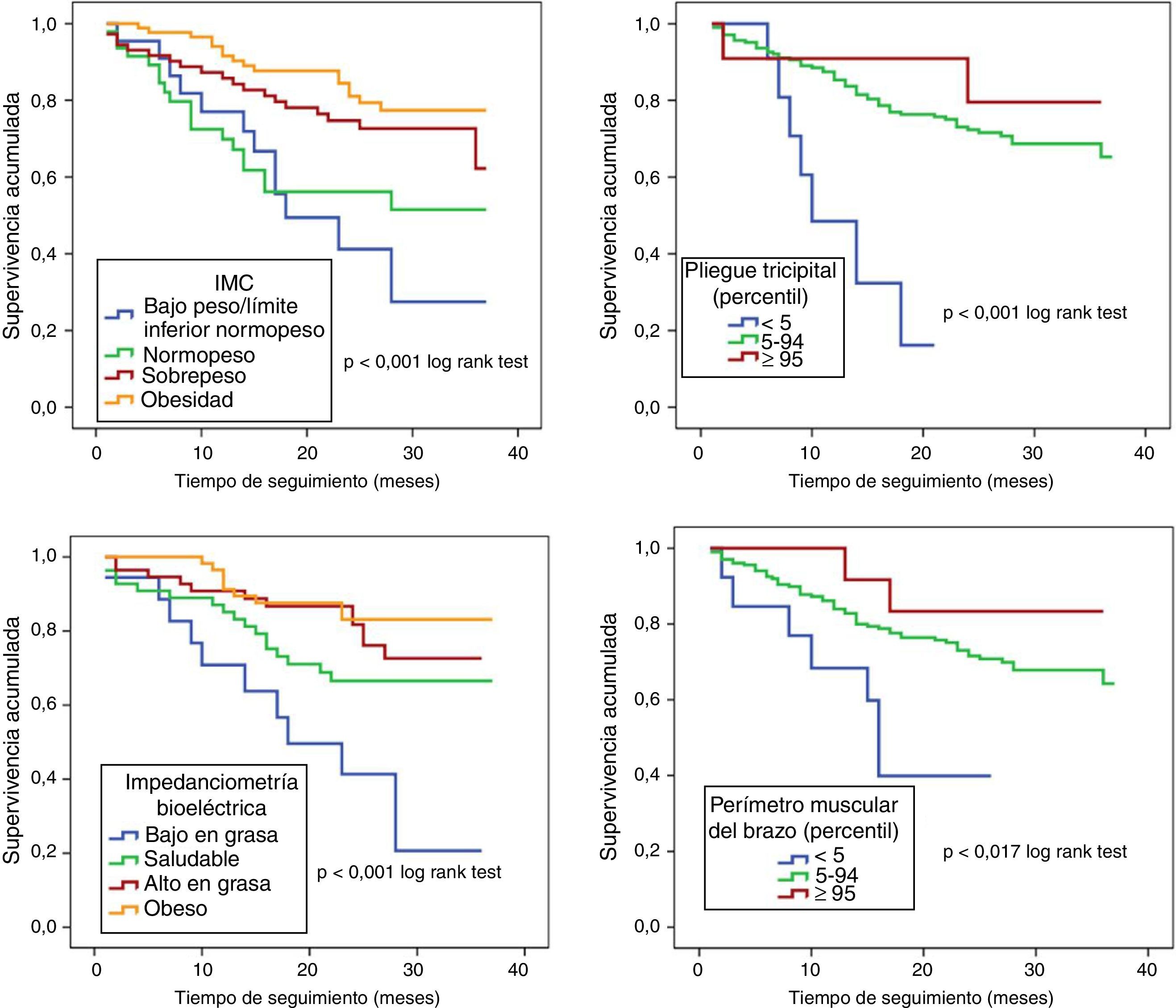
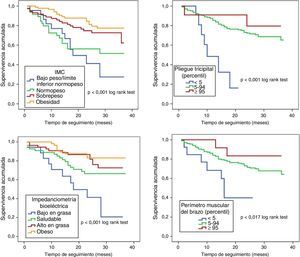
Análisis estadístico. Para las variables continuas los datos fueron resumidos usando la media como medida de localización central y la desviación estándar como medida de dispersión. Los datos cualitativos se expresan en porcentajes. La relación lineal entre los valores del IMC con los del PT, IMB e IB se estudió mediante una correlación lineal simple (Pearson). Se realizaron curvas de supervivencia de Kaplan-Meier para los diferentes grupos según el IMC, el porcentaje graso por IB y percentiles < 5, 5-95 y ≥ 95 para el PT y PMB, comparando los diferentes grupos mediante el test de los rangos logarítmicos. Para estimar el tamaño del efecto, se realizaron modelos de análisis uni y multivariante de Cox incluyendo en este último cada uno de los parámetros antropométricos evaluados, así como variables de interés pronóstico bien definido en el paciente con IC (edad, fracción de eyección del ventrículo izquierdo, aclaramiento de creatinina, niveles de hemoglobina, fracción N-terminal de propéptido natriurético cerebral [NT-proBNP], albúmina y estatus nutricional determinado por la encuesta Mini Nutritional Asessment), calculándose hazard ratios (HR) con sus intervalos de confianza (IC) al 95%; p<0.05 fue considerado estadísticamente significativo. Todo el análisis estadístico se realizó con el programa SPSS® versión 15 (SPSS INC., Chicago, EE. UU.).
ResultadosCaracterísticas basales. Fueron incluidos 234 pacientes en el estudio. La edad media fue 75.1±9.9 años, el 45.7% eran mujeres y la mitad de los pacientes presentaban una fracción de eyección del ventrículo izquierdo deprimida (49.6%). La etiología más prevalente fue la isquémica (36.3%), con unos valores medios de NT-proBNP de 3,299.1±3,903.7pg/ml. Un 37.6% de los pacientes presentaban obesidad determinada por el IMC y un 26.1% obesidad determinada por IB, con solo un 23.5% de pacientes con un porcentaje graso saludable. Otras características clínicas, analíticas y antropométricas de los pacientes se describen en la tabla 1.
Características demográficas, clínicas y antropométricas del conjunto de pacientes
| Características | N=234 |
|---|---|
| Edad (años), media ± DE | 75.1±9.9 |
| Varones, n (%) | 127 (54.3) |
| Ingresos previos por IC, n (%) | 90 (38.5) |
| FEVI<50%, n (%) | 116 (49.6) |
| IAM previo, n (%) | 72 (30.8) |
| Etiología | |
| Isquémica, n (%) | 85 (36.3) |
| Hipertensiva, n (%) | 28 (12) |
| Valvular, n (%) | 49 (20.9) |
| Idiopática/alcohólica, n (%) | 32 (13.7) |
| Otras, n (%) | 40 (17.1) |
| HTA, n (%) | 155 (66.2) |
| Diabetes, n (%) | 106 (45.3) |
| Anemia (Hb<12g/dl), n (%) | 42 (17.9) |
| Hipoalbuminemia (<3.5g/dl), n (%) | 13 (5.5%) |
| Desnutrición (MNA test), n (%) | 28 (12) |
| ClCr, MDRD, media ± DE | 59.8±26.4 |
| NT pro BNP, media ± DE | 3,299.1±3,903.7 |
| Índice de masa corporal, n (%) | |
| Bajo peso/lim inf normopeso | 22 (9.4) |
| Normopeso | 47 (20.1) |
| Sobrepeso | 73 (31.2) |
| Obesidad | 88 (37.6) |
| Pliegue tricipital, n (%) | |
| p<5 | 11 (4.7) |
| p5-94 | 207 (88.5) |
| p≥95 | 11 (4.7) |
| Impedanciometría bioeléctrica, n (%) | |
| Bajo en grasa | 18 (7.7) |
| Saludable | 55 (23.5) |
| Alto en grasa | 56 (23.9) |
| Obeso | 61 (26.1) |
| Perímetro muscular del brazo, n (%) | |
| p<5 | 13 (5.6) |
| p5-94 | 204 (87.2) |
| p≥95 | 12 (5.1) |
ClCr: aclaramiento de creatinina; DE: desviación estándar; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; MDRD: modification of diet in renal disease; MNA: Mini Nutritional Asessment; NT-proBNP: porción N-terminal del propéptido natriurético cerebral.
Mortalidad según valores antropométricos. A la media de seguimiento de 21±10.7 meses, 68 de los 234 pacientes (29.1%) fallecieron. La mortalidad cardiovascular justificó el 73.5% de los fallecimientos (50 pacientes): 30 (44.1%) por IC terminal, 9 (13.2%) por muerte súbita y 11 (16.2%) por otra causa cardiovascular). La mortalidad fue reduciéndose de manera progresiva en los diferentes grupos de IMC a medida que este se incrementaba; mortalidad del 54.5% para IMC<22 (12 de 22 pacientes); 40.4% para IMC 22-25 (19 de 47 pacientes); 26% para IMC 25-30 (19 de 73 pacientes); 18.2% para IMC > 30 (16 de 88 pacientes), p < 0.001 log rank test. El análisis univariante incluyendo el IMC como variable continua mostró el efecto protector asociado al incremento del mismo (HR=0.91 (0.87-0.96) IC del 95%, p<0.001). En cuanto al PT y el porcentaje de grasa determinada por IB, una mayor masa grasa se asoció a una mayor supervivencia; mortalidad del 65.6% para el p<5, mortalidad del 27.1% para p5-95 y 18.2% para p ≥ 95, p<0.001 log rank test. HR=0.95 (0.92-0.99) IC del 95%, p=0.013 para el análisis univariante de los valores de PT. Respecto a los grupos establecidos conforme los valores de IB: mortalidad del 55.6%, el 30.9, el 21.4 y el 15.3% en los grupos de bajo en grasa, saludable, alto en graso y obeso, respectivamente, p<0.001 log rank test. HR=0.96 (0.93-0.99) IC del 95%, p=0.007 para el análisis univariante de los valores de IB. Finalmente, en lo que respecta al compartimento muscular, una mayor masa muscular se asoció a un mejor pronóstico: mortalidad del 53.8% para p<5, 27.5% para p5-95 y 16.7% para p ≥ 95, p=0.017 log rank test. HR=0.87 (0.81-0.94) IC 95%, p=0.001 del análisis univariado incluyendo el porcentaje graso por IB como variable continua. Las curvas de supervivencia de Kaplan-Meier se muestran en la figura 1.
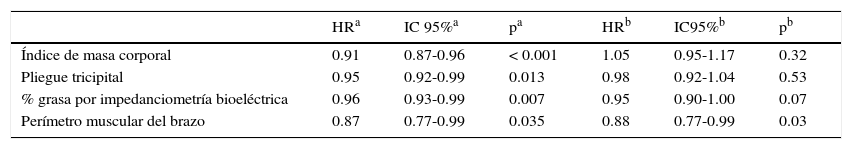
En el análisis multivariante incluyendo al IMC, el PT, el porcentaje de grasa por IB y el PMB, solo este último persistió como variable asociada de manera independiente a la mortalidad: HR=0.88 (0.77-0.99) IC 95%, p=0.035 (tabla 2).
Resultados del análisis uni y multivariante para la mortalidad total
| HRa | IC 95%a | pa | HRb | IC95%b | pb | |
|---|---|---|---|---|---|---|
| Índice de masa corporal | 0.91 | 0.87-0.96 | < 0.001 | 1.05 | 0.95-1.17 | 0.32 |
| Pliegue tricipital | 0.95 | 0.92-0.99 | 0.013 | 0.98 | 0.92-1.04 | 0.53 |
| % grasa por impedanciometría bioeléctrica | 0.96 | 0.93-0.99 | 0.007 | 0.95 | 0.90-1.00 | 0.07 |
| Perímetro muscular del brazo | 0.87 | 0.77-0.99 | 0.035 | 0.88 | 0.77-0.99 | 0.03 |
Hazard ratios, intervalos de confianza del 95% y nivel de significación estadística obtenidos en el análisis univariante.
Hazard ratios, intervalos de confianza del 95% y nivel de significación estadística obtenidos en el análisis multivariante incluyendo: edad, fracción de eyección del ventrículo izquierdo, aclaramiento de creatinina, niveles de hemoglobina, fracción N-terminal de propéptido natriurético cerebral, albúmina y estatus nutricional determinado por la encuesta Mini Nutritional Asessment.
Correlación entre medidas antropométricas. Se observó una relación lineal positiva entre los valores de IMC con la masa grasa (PT, porcentaje graso por IB) y masa muscular (PMB), de tal manera que un mayor IMC se asoció a mayor masa grasa y muscular. En la figura 2 se muestran los diferentes coeficientes de correlación lineal y su significación estadística.
DiscusiónLos resultados principales derivados de este trabajo muestran un efecto beneficioso de la masa muscular evaluada mediante el PMB sobre la mortalidad del paciente ambulatorio con IC. La correlación hallada entre los valores del PMB y del IMC podría justificar el efecto pronóstico favorable del IMC descrito en trabajos previos4,13,14.
Análisis compartimental e influencia pronósticaSon escasos los trabajos que hasta la actualidad han analizado la influencia pronóstica que sobre la mortalidad del paciente ambulatorio con IC tiene la masa muscular determinada por el PMB8. Por contra, sí son más numerosos los trabajos en los que se ha analizado la influencia pronóstica en estos pacientes de la masa grasa determinada tanto por IB como por la circunferencia abdominal14,15. En ellos se establece como el porcentaje de grasa corporal posee un efecto protector en términos de mortalidad global en el paciente con IC, sin analizar la masa muscular ni su influencia pronóstica. En nuestro trabajo, si bien el análisis univariante realizado con el PT y el porcentaje de grasa por IB mostró una mayor supervivencia en aquellos pacientes con mayor masa grasa determinada por estos 2 métodos, dicho impacto no se mantuvo en el análisis multivariable incluyendo al PMB.
Solo un trabajo ha analizado la influencia pronóstica de la masa muscular y la grasa determinadas por absorciometría de rayos X en pacientes con IC crónica, empleando para ello variables subrogadas, poniendo de manifiesto como una menor masa magra y una mayor masa grasa se asocian a variables pronósticas negativas en estos pacientes: mayores niveles de NT-pro BNP o mayores concentraciones de proteína C reactiva16. Nuestro trabajo también muestra un beneficio pronóstico favorable de la masa muscular en el paciente con IC, pero empleando una variable objetivo de más interés como es la mortalidad global. Al igual que en trabajos previos, hemos puesto de manifiesto una relación lineal entre la masa grasa y magra del individuo con IC y su IMC, con un mayor PMB, PT y porcentaje graso en aquellos pacientes con un mayor IMC16,17.
Paradoja de la obesidadExiste un numeroso cuerpo de evidencia que muestra la menor mortalidad en pacientes con IC obesos o con sobrepeso3,4,13,18. Sin embargo existe gran controversia sobre los mecanismos que justifican esta relación paradójica o incluso acerca de la existencia de la misma. Así, se considera que esta relación pudiese ser falaz, favoreciendo simplemente la obesidad un diagnóstico y tratamiento precoz del paciente con IC al desarrollar clínica más prematuramente dado su exceso de peso19. Por el contrario, se han formulado numerosas teorías para explicar esta relación. En este sentido, una mayor masa grasa supone una mayor reserva metabólica en pacientes con una enfermedad crónica como la IC, dada la relación pronóstica negativa que la caquexia presenta en ellos20. Además el tejido graso es productor de receptores de TNF-α neutralizando, al menos parcialmente, el efecto nocivo que este tiene21. También los pacientes obesos presentan una respuesta atenuada del sistema renina angiotensina y concentraciones elevadas de lipoproteínas capaces de modular la respuesta inflamatoria, con los consecuentes beneficios clínicos22. Sin embargo, estas teorías que intentan explicar el beneficio del sobrepeso/obesidad del paciente con IC, haciendo énfasis en el exceso graso de este perfil de pacientes, entran en conflicto con los demostrados efectos deletéreos que la obesidad tiene sobre la función sistólica y sobre todo diástolica del miocardio y con el beneficio pronóstico demostrado por la cirugía bariátrica en el paciente obeso con IC23-25. Así, los pacientes con sobrepeso u obesidad presentan con mayor frecuencia hipertrofia del ventrículo izquierdo, mayores presiones telediastólicas y signos ecocardiográficos de disfunción diastólica (mayores a mayor estadio de obesidad) que mejoran tras la pérdida ponderal26,27. Si bien en nuestro trabajo la masa grasa se asocia a un mejor pronóstico en el paciente con IC, el análisis multivariante marca como solo el PMB retiene este efecto protector. En este sentido, varios estudios han mostrado una relación entre masa magra, fuerza muscular y supervivencia15,28. También se conoce la relación directa entre la masa muscular y la capacidad funcional y de esta con la supervivencia del paciente con IC, con un mayor consumo pico de oxígeno en pacientes con IC y mayor masa magra15,28-31. Finalmente, al situar en el compartimento muscular el sustrato de la epidemiología inversa del IMC en pacientes con IC, se proporciona evidencia científica para la indicación de modificaciones al estilo de vida (dietéticas, ejercicio físico) encaminadas a la reducción del peso y a la recuperación de la masa muscular de estos pacientes.
ConclusionesLa masa muscular del paciente con IC crónica, estimada por el PMB, se asocia de manera inversa e independiente a su mortalidad global. La relación existente entre los valores del PMB e IMC podría justificar la «paradoja de la obesidad» descrita para el IMC.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.