En México, el paro cardiaco que ocurre fuera de las instalaciones hospitalarias representa un problema de salud pública debido a que se estima que es responsable de 33,000 a 150,000 muertes al año. La mortalidad que se informa, en las escasas publicaciones que existen en México, son tan elevadas que incluso llegan al 100% de los eventos, cifras mucho más altas que las informadas en otros países. En la ciudad de Querétaro no se tenían documentados casos de reanimación exitosa en los últimos 5 años, sin embargo, en el 2012 se informaron varios casos en los que la reanimación logró obtener el retorno de la circulación espontánea. Se presentan3 casos con retorno de la circulación espontánea en la escena y pulso a la llegada al hospital. De ellos, 2 egresaron con vida del hospital; pero uno de estos con pobre actividad cerebral. Factores como reanimación cardiopulmonar comunitaria, desfibrilación en los primeros minutos y mejores tiempos de respuesta del sistema de urgencia se relacionan con la supervivencia de las víctimas. Podrían mejorarse los resultados de este poco explorado problema de salud en el contexto mexicano con la mejora de la calidad del servicio de manera continua, con la difusión de estrategias de educación pública en reanimación cardiopulmonar asistida por la persona que está en ese momento, la participación de la policía en la reanimación cardiopulmonar y la desfibrilación, con los programas de acceso público a la desfibrilación y la determinación de indicadores de retroalimentación.
In Mexico, out-of-hospital cardiac arrest is a health problem that represents 33,000 to 150,000 or more deaths per year. The few existent reports show mortality as high as 100% in contrast to some international reports that show higher survival rates. In Queretaro, during the last 5 years there were no successful resuscitation cases. However, in 2012 some patients were reported to have return of spontaneous circulation. We report in this article 3 cases with return of spontaneous circulation and pulse at arrival to the hospital. Two of the patients were discharged alive, one of them with poor cerebral performance category. Community cardiopulmonary resuscitation, early defibrillation and better emergency medical system response times, are related with survival. This poorly explored health problem in Queretaro could be increased with quality and good public education, bystander assisted cardiopulmonary resuscitation, police involvement in cardiopulmonary resuscitation and defibrillation, public access defibrillation programs and measurement of indicators and feedback for better results.
Se ha establecido que durante las últimas décadas las principales causas de muerte del adulto en el mundo, particularmente en países desarrollados, han sido las enfermedades cardiacas. La muerte súbita ocurre en el 50-70% de los pacientes que fallecen por enfermedad cardiovascular. En México, Asensio et al. y otros autores estimaron 33,000-53,000 casos de muerte súbita por año1–3. Sin embargo, cálculos basados en experiencias internacionales refieren cifras que podrían llegar a 189,000 eventos por año4.
La supervivencia a estos eventos depende de diversos factores. Desde la década de los años noventa, Eisenberg y otros autores se han referido a 4 de estos factores como la «cadena de supervivencia»5,6 y más recientemente en las guías de Cuidados Cardiacos de Emergencia 2010 se integró un quinto eslabón a esta cadena6–8. Estos eslabones son: activación temprana de los sistemas médicos de emergencia (SME), reanimación cardiopulmonar (RCP) oportuna, desfibrilación precoz, soporte vital cardiaco avanzado5,6 y atención posparo en los casos de retorno de la circulación espontánea (RCE)6–8.
En Latinoamérica existe poca información publicada sobre el paro cardiaco extrahospitalario (PCEH). En México, los artículos publicados datan de los últimos 5 años en las ciudades de Querétaro y Monterrey, Nuevo León9–11.
En Querétaro, del 2006 al 2007, de 204 pacientes con PCEH el 26.5% (54) fueron reanimados. Existió RCE en un paciente (1.85%), pero ninguno sobrevivió al alta hospitalaria10. En Monterrey, Nuevo León, en el periodo de octubre del 2008 a mayo del 2009, una agrupación de medicina prehospitalaria atendió a 139 pacientes con PCEH que recibieron RCP, en los que se tuvo una supervivencia global de poco más del 4%. En este último estudio se encontraron tiempos de respuesta más cortos en el grupo de pacientes supervivientes, aunque sin diferencias significativas. El 90% de los pacientes que sobrevivieron al alta hospitalaria presentaban fibrilación ventricular (FV) como ritmo de base11.
En Querétaro se presentó una iniciativa al Registro de Paro Cardiaco Extrahospitalario, por medio del cual se hizo un análisis de datos que identificó una mortalidad del 100% en un periodo comprendido entre 2006 y 2007 y posteriormente entre 2009 y 20109,10. Se identificaron algunas áreas de oportunidad basándose en datos como intervalo llamada-envío, proporción de pacientes que recibían RCP por policías que llegaban a la escena antes que la ambulancia, intervenciones farmacológicas y no farmacológicas. Y en función de estos hallazgos se hicieron recomendaciones tales como: mejorar la comunicación entre el número de emergencias (066) y el centro regulador de urgencias médicas con la finalidad de disminuir el intervalo llamada-envío de ambulancia, participación de la policía en la realización de RCP y, de ser posible, iniciar un programa de desfibrilación temprana utilizando desfibriladores automáticos; asimismo, incrementar las competencias y supervisión del personal de ambulancias con la finalidad de realizar mayor número de intervenciones, mantener el registro de estos casos y retroalimentar al personal y organizaciones de emergencias. Algunas de estas recomendaciones fueron la capacitación y supervisión del personal de ambulancias ya implementadas. Se ha mejorado la coordinación con el número 066 y se ha retroalimentado al personal con los resultados acumulados. Este es un informe de 3 casos con RCE y pulso a la llegada al hospital. Se presentan los 2 primeros casos documentados de supervivencia a un PCEH en Querétaro.
Presentación de los casos clínicosCaso 1Mujer de 66 años de edad con antecedentes personales de diabetes mellitus tipo 2 e insuficiencia renal, en tratamiento con ácido acetilsalicílico e insulina.
Es atendida en su hogar por personal de la ambulancia. Se trata de un paro cardiaco atendido por primer respondedor (PR) a las 14:45h. El sistema de urgencias fue activado por medio del número 066 a las 14:50h con llegada de la ambulancia y personal junto al paciente a las14:58h. Nadie estaba dando compresiones torácicas. Se encuentra a la paciente inconsciente y sin pulso, y se inicia RCP por el personal de ambulancia a las 14:59h, con compresiones torácicas y ventilación con bolsa-válvula-mascarilla. A las 15:01h se aplica por vía intravenosa 250cc de solución fisiológica al 0.9% y se administra 1mg de adrenalina. El ritmo inicial se reconoce como no desfibrilable (asistolia/actividad eléctrica sin pulso [AESP]) a las 15:02h, se realiza intubación endotraqueal y se administra 1mg de atropina. A las 15:05h se identifica ritmo desfibrilable (FV) y se realiza la primera descarga. A las 15:06h se administra una segunda dosis de 1mg de adrenalina. Se identifica ritmo sinusal de 56lpm con pulso a las 15:07h, por lo cual se suspende la RCP. A las 15:09h se cambia por solución Hartmann 250cc y se administra 10mg de dopamina.
A las 15:10h se identifica pulso de 92lpm, frecuencia respiratoria 13rpm, llenado capilar 4s’, Glasgow 3 y oximetría 99%.
La salida del lugar del episodio es a las 15:40h. La paciente es trasladada al Hospital General Regional 1 del IMSS, determinando su llegada a las 15:48h. Se desconoce el manejo hospitalario; sin embargo, la paciente egresó con vida del hospital, con deterioro neurológico; categoría de rendimiento cerebral (cerebral perfomance category [CPC]) 4.
Caso 2El 10 octubre del 2012, un hombre de 52 años de edad presenta colapso a las 14:14h en su hogar, presenciado por PR. Llamada a la ambulancia por medio del número 066 a las 14:14h e inmediatamente se inicia RCP con solo compresiones (sin ventilaciones) por PR. La llegada de la ambulancia ocurre a las 14:26h y se continúa inmediatamente RCP añadiendo ventilación por bolsa-válvula-mascarilla. El primer ritmo identificado es un ritmo no desfibrilable (asistolia/AESP). Se realiza intubación endotraqueal a las 14:28h y se administra 1mg de adrenalina a las 14:34h. A las 14:40h se reconoce primer ritmo desfibrilable y se realiza la primera descarga. Se obtiene RCE. La ambulancia llega al Hospital General de Querétaro a las 14:57h.
El paciente no egresó con vida del hospital.
Caso 3Hombre de 66 años edad con antecedente personal de hipertensión arterial sistémica en tratamiento con metoprolol, isosorbide, clopidogrel y ácido acetilsalicílico.
Es víctima de paro cardiaco presenciado a las 20:08h del 6 octubre del 2012, en un centro comercial en Querétaro. El PR activa el sistema de emergencias al 066 e inicia RCP con solo compresiones torácicas (sin ventilaciones) inmediatamente. A las 20:11h llega la ambulancia, el personal está junto al paciente a las 20:12h y continúa con la RCP. Se realiza intubación endotraqueal. El ritmo inicial que se detecta es no desfibrilable (asistolia/AESP). A las 20:14h se detecta ritmo desfibrilable (FV) y se administra la primera descarga. Por imposibilidad de encontrar vía intravenosa permeable, se administra 3mg de epinefrina por tubo endotraqueal a las 20:15h.
A las 20:16h se presenta recuperación del pulso y se suspende la RCP. A las 20:21h se verifican signos vitales encontrando taquicardia sinusal 130lpm con pulso, llenado capilar 4s, Glasgow 9 (apertura ocular 2, respuesta verbal 3, respuesta motora 4), oximetría 81%.
La salida del personal de ambulancia de la escena es a las 20:30h. Finalmente se obtiene vía intravenosa permeable a las 20:31h, iniciando administración de solución fisiológica al 0.9% y las 20:33h 5mg de midazolam. A las 20:36h se encuentra paciente con frecuencia cardiac de 132lpm, llenado capilar 3s, oximetría 88%, tensión arterial 170/100mmHg. Llegada a las 20:37h al Hospital General Regional 1 del IMSS.
Se desconoce manejo hospitalario. El paciente egresa con vida del hospital con buen funcionamiento neurológico aparentemente (CPC 1).
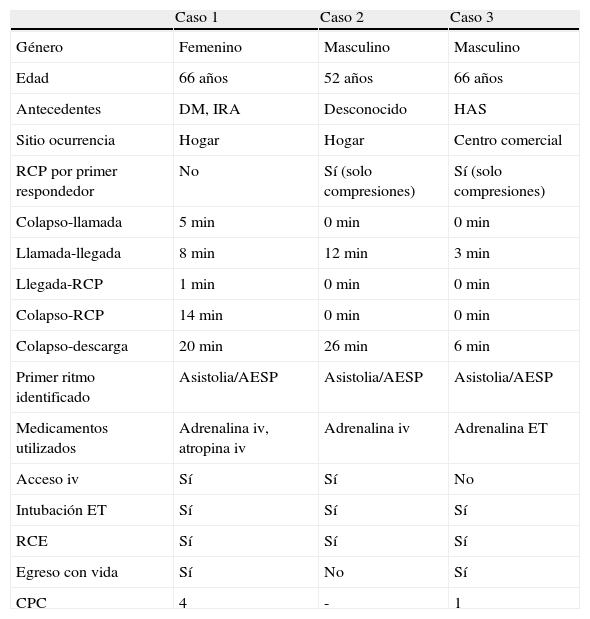
La tabla 1 muestra una comparación entre las diversas variables que se encontraron en cada uno de estos 3 casos.
Resumen de casos
| Caso 1 | Caso 2 | Caso 3 | |
| Género | Femenino | Masculino | Masculino |
| Edad | 66 años | 52 años | 66 años |
| Antecedentes | DM, IRA | Desconocido | HAS |
| Sitio ocurrencia | Hogar | Hogar | Centro comercial |
| RCP por primer respondedor | No | Sí (solo compresiones) | Sí (solo compresiones) |
| Colapso-llamada | 5min | 0min | 0min |
| Llamada-llegada | 8min | 12min | 3min |
| Llegada-RCP | 1min | 0min | 0min |
| Colapso-RCP | 14min | 0min | 0min |
| Colapso-descarga | 20min | 26min | 6min |
| Primer ritmo identificado | Asistolia/AESP | Asistolia/AESP | Asistolia/AESP |
| Medicamentos utilizados | Adrenalina iv, atropina iv | Adrenalina iv | Adrenalina ET |
| Acceso iv | Sí | Sí | No |
| Intubación ET | Sí | Sí | Sí |
| RCE | Sí | Sí | Sí |
| Egreso con vida | Sí | No | Sí |
| CPC | 4 | - | 1 |
AESP: actividad eléctrica sin pulso; CPC: cerebral performance category (categoría de rendimiento cerebral); DM: diabetes mellitus; ET: endotraqueal; HAS: hipertensión arterial sistémica; IRA: insuficiencias renal aguda; iv: intravenosa; RCE: retorno circulación espontánea; RCP: reanimación cardiopulmonar.
CPC: 1 Bueno (consciente, alerta, capaz de realizar trabajos). 2 Moderada incapacidad (consciente, suficiente función cerebral para actividades de la vida diaria, capaz de trabajar bajo supervisión). 3 Incapacidad severa (consciente, depende de otros en la vida diaria). 4 Coma o estado vegetativo (no interacciona con el medio). 5 Muerte cerebral.
Existen resultados muy variables en diversas ciudades del mundo, con índices de supervivencia al alta hospitalaria que van, por ejemplo, desde el 0.2% en Detroit12, el 1.8% en Osaka13, el 1.8% en Chicago14, el 2.2% en Nueva York15 hasta el 33.7% en Arizona. Esta supervivencia en Arizona se incrementó desde el 17.7% debido a la promoción y educación pública en RCP solo con las manos. Previamente, a mediados del 2000, se calculaba una supervivencia del 7.6% en ritmos no desfibrilables y del 17.7% para desfibrilables16. La reevaluación y continua mejoría de la educación comunitaria, el mejoramiento de los SME y de la atención médica son fundamentales para mejorar el pronóstico de supervivencia de las víctimas de PCEH. Esto se traduce en mejorar los tiempos de respuesta y calidad de atención en cada uno de los eslabones de la cadena de supervivencia. En 2 comunidades rurales en Wisconsin, la estadística de pacientes neurológicamente intactos con ritmo inicial FV aumentó del 15 al 39% y en 60 SME en Arizona al 38% aplicando medidas de mejora continua de la atención16.
En Latinoamérica; los estudios de Mayanz et al. reportaron en Chile una supervivencia del 3.3% al alta hospitalaria; el intervalo llamada-respuesta tuvo una mediana de 13.5min y el 44.4% de los pacientes recibieron RCP previo a la llegada de la ambulancia. En este país, el centro regulador proporciona información sobre maniobras de RCP y el personal de urgencias (bomberos, guardias de seguridad, etc.) se considera capacitado para las mismas17.
En un estudio en Monterrey, Nuevo León, la edad media fue de 71.88 años y el 49.64% de género masculino. Treinta y dos pacientes (23.02%) tuvieron RCE, de los cuales 18 pacientes (56.25%) fallecieron durante la hospitalización (12 en terapia intensiva, 6 en internamiento común), en 4 casos (12.5%) no se pudo obtener información y 10 pacientes sobrevivieron al alta hospitalaria. Dos pacientes fallecieron antes del mes, uno antes de los 6 meses, un paciente se perdió en el seguimiento, 6 pacientes permanecieron con vida (edad media 69.9 años)11. El tiempo de respuesta en los pacientes que recibieron RCP fue inferior a 9min en el 71.22% de los eventos. El tiempo de respuesta promedio fue de 7.4min en el grupo sin RCE y de 6.5min en el grupo con RCE, sin que la diferencia fuera significativa. El tiempo de respuesta para los pacientes con alta hospitalaria fue inferior a 9min en el 80% de los casos y menor de 5min en el 20%11.
En el estudio previo en Querétaro, la edad promedio fue 59.07±23.51, 58.8% (120) del sexo masculino. El intervalo colapso-llamada promedio fue de 0:50:28 (0:00-5:50), el de llamada-llegada 0:13:07 (0:00-1:30) y el de llegada-junto al paciente 0:01:35 (0:12-0:05). El ritmo inicial fue desfibrilable solo en 3 (5.6%) pacientes, no desfibrilable en 28 (51.8%) y desconocido en 23 (42.6%)10.
En Querétaro no se tenía registro previo de supervivencia al PCEH. Sin embargo, en los últimos 5 años ha habido varios esfuerzos coyunturales en la promoción y mejora de la cadena de supervivencia en este contexto: 1) Capacitación pública en RCP mediante programas de RCP solo con manos por medios masivos y gratuitos; entre 2006 y 2011 la proporción de víctimas que recibía RCP por PR pasó del 2l a 10%. 2) Mejora de la coordinación y capacidad de intervención de los SME: el CRUM es creado en marzo de 2011 coordinando a partir de esa fecha los esfuerzos de todos los grupos de atención prehospitalaria (voluntarios, privados y gubernamentales) en el área urbana de Querétaro, además de contar con médico para urgencias 24h al día para orientar a quien realizaba la llamada y a los propios técnicos en urgencias médicas a través de la radio, el teléfono o ambos. Esto incluyó la incorporación de 7 ambulancias de urgencias avanzadas de acuerdo a la Norma Oficial Mexicana 237-SSA2-2004. Como resultado se han logrado tener intervalos llamada-llegada a la escena promedio de alrededor de 11 y 23min en el 95% de los eventos (percentil 95).
Cada uno de estos 3 casos muestra resultados diferentes de la intervención por los SME. Aunque en los 3 casos el paciente tuvo RCE y llegada al hospital con pulso, solamente en un caso se egresó con vida y buen rendimiento neurológico del paciente. Es claro que en los casos con mejores tiempos de respuesta (intervalo llamada-llegada, por ejemplo) se obtuvo un mejor resultado. Tres minutos en el caso 3 en el que se tuvo un egreso con vida y buen rendimiento neurológico, 8min en el caso 1 en el que el egreso fue con un mal funcionamiento neurológico, y por último 12min en el caso que no sobrevivió al alta hospitalaria, a pesar de que este último se encontraba recibiendo RCP por un PR.
El último caso es sumamente ejemplar de lo que un sistema ideal debe poseer; 1) una activación inmediata de los sistemas de emergencia, 2) una población educada capaz de proveer RCP desde los primeros minutos, 3) una desfibrilación oportuna, para la que aunque en este caso fue realizada por los SME puede abreviarse más el tiempo si se promueven los programas de acceso público a la desfibrilación o se equipa a PR como policías con este insumo, 4) un soporte vital cardiaco avanzado oportuno y 5) cuidados posparo cardiaco adecuados, que aunque no fueron documentados en este estudio son referidos en la literatura como primordiales. Queda la duda de cuál hubiera sido el resultado final del caso 1 si se hubiera recibido hipotermia posparo, por ejemplo.
ConclusionesExisten pocas referencias en México sobre el registro, seguimiento y mejora continua de los sistemas que responden al PCEH e incluso al parao cardiaco intrahospitalario9–11,18,19. Puede tratarse de un problema de salud pública subestimado y poco atendido, y con determinadas intervenciones comunitarias y que involucran a diversos organismos (policía, SME, hospitales, comunidad) podrían lograrse resultados prometedores y la prevención de un número importante de muertes en una edad aún productiva. Estos casos son un ejemplo de 3 situaciones diferentes, con un caso exitoso en el que se muestran las características ideales que debiera cumplir el sistema y que son posibles con esfuerzo y colaboración de los diferentes integrantes de la cadena de supervivencia.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio/artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.