El sistema de atención en red por infarto con elevación del segmento ST «Codi Infart» se implementó en Cataluña (España) en junio de 2009. El objetivo del estudio fue evaluar el beneficio de la instauración del Codi Infart para las mujeres atendidas en nuestra institución.
MétodoLas mujeres referidas para angioplastia primaria se dividieron en 2 grupos de acuerdo con el Codi Infart: grupo no-Codi Infart (enero de 2003 a mayo de 2009) y grupo Codi Infart (junio de 2009 a diciembre de 2012); y se compararon lugar de procedencia, periodos, tratamientos recibidos y tasa de eventos cardiovasculares mayores definida como muerte por todas las causas, reinfarto o accidente cerebrovascular durante el ingreso, a 30 y 180 días.
ResultadosDe una población total de 2,426 pacientes, 501 (20.7%) eran mujeres. De ellas, 186 mujeres (2,09 casos/mes) pertenecían al grupo no-Codi Infart y 315 mujeres (10,16 casos/mes) al grupo Codi Infart. El porcentaje de mujeres atendidas aumentó desde la introducción del Codi Infart(22.2% vs. 18.5%, p=0.028). Además, inicialmente el grupo Codi Infart presentó mayor porcentaje de mujeres atendidas fuera de nuestra institución (84.1% vs. 16.7%, p<0.001), y menores tiempos totales de isquemia (220 [155-380] vs. 272 [196-456], p=0.003), pero no se detectaron diferencias en eventos cardiovasculares mayores a 180 días (14.2% vs. 15.6%, p=0.692).
ConclusionesLa instauración del Codi Infart permitió aumentar de manera notable la tasa y el porcentaje de mujeres con infarto de miocardio con elevación del segmento ST tratadas mediante angioplastia primaria y reducir los tiempos totales de isquemia.
The ST-segment elevation myocardial infarction network “Codi Infart” was implemented in Catalonia (Spain) in June 2009. The objective of this study was to evaluate the impact of the implementation of the Codi Infart on women.
MethodWomen referred for primary percutaneous coronary intervention, were divided into two groups according to Codi Infart: Non-Codi Infart group (January 2003 to May 2009) and Codi Infart group (June 2009 to December 2012). Place of first medical contact, time intervals in diagnosis and treatment, treatments received and rate of major cardiovascular adverse events defined as all-cause death, reinfarction or stroke in-hospital, at 30 and 180 days were compared.
ResultsFrom a total population of 2,426 patients, 501 (20.7%) were women. One-hundred eighty-six women (2.09 cases/month) belonged to Non-Codi Infart group and 315 women (10.16 cases/month) to Codi Infart group. The percentage of women attended increased since the introduction of CI (22.2% vs. 18.5%, P=.028). In addition, the Codi Infart group had a higher percentage of women initially attended outside our institution (84.1% vs. 16.7%, P<.001), and lower total ischemia time (220 [155-380] vs. 272 [196-456], P=.003). However, no differences in 180-day major cardiovascular adverse events were detected (14.2% vs. 15.6%, P=.692).
ConclusionsThe implementation of the major cardiovascular adverse events allowed to increase the rate and the percentage of women with ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention and reducing total ischemic time.
El infarto agudo de miocardio con elevación del segmento ST (IAMCEST) es uno de los principales problemas de salud pública, tanto en la población masculina como en la femenina1,2. Por lo general las mujeres consultan de manera tardía y el diagnóstico es más complicado, ya que presentan mayor tasa de síntomas atípicos que los hombres3.
La angioplastia primaria (AP) es la terapia de reperfusión recomendada en el IAMCEST, siempre que se realice en los 120primeros minutos después del primer contacto médico (PCM). En mujeres, está recomendación es especialmente importante1 ya que la AP mejora la supervivencia y reduce las complicaciones hemorrágicas de la trombolisis en mayor grado que en los hombres4–6. Asimismo, cuando las mujeres reciben una terapia de reperfusión efectiva mediante AP tienen el mismo pronóstico que los hombres4. Además, la transferencia de los pacientes desde hospitales sin posibilidad de realizar AP las 24h del día, los 7 días de la semana (24/7) hacia hospitales con posibilidad de AP 24/7 se ha demostrado como una estrategia factible y segura, siendo avalada en múltiples estudios7–11.
Por estas razones, la implantación de las redes de atención al IAMCEST ha contribuido a extender ampliamente la reperfusión mediante AP en el periodo recomendado por las guías de práctica clínica1. Sin embargo, existen pocos datos sobre cómo las redes han modificado el tratamiento y el pronóstico de los IAMCEST en las mujeres12,13.
El objetivo de nuestro estudio fue analizar el beneficio de la implantación de las redes de atención al IAMCEST en la población femenina en una región de España.
MétodosSistema de atención en red al infarto: «Codi Infart»En la etapa previa a la implantación del sistema regional catalán de atención al IAMCEST («Codi Infart» [CI])9,14, la mayor parte de los pacientes que recibieron reperfusión percutánea en muestro centro fueron quienes acudieron al servicio de urgencias de nuestro hospital, así como los pacientes que presentaban un IAMCEST estando ya previamente hospitalizados en nuestra institución. También recibieron terapia de reperfusión aquellas pacientes que presentaban contraindicaciones para la trombolisis, aquellas con ausencia de criterios de reperfusión después de la trombolisis y las que presentaban un choque cardiogénico enviadas de otros centros hospitalarios sin AP 24/7. Sin embargo, no había una estrategia estandarizada de sectorización del territorio, ni de priorización en los traslados ni de contacto sistemático entre el «Sistema d’Emergències Mèdiques» del Servicio Catalán de la Salud y nuestro centro. Además, tampoco existía una estrategia de pretratamiento de los pacientes referidos para AP.
El CI9,14 se implantó en junio de 2009 para atender a la población de la comunidad autónoma de Cataluña, cubriendo una población de 7.5 millones de habitantes. La comunidad fue dividida en función de aspectos territoriales y de los recursos disponibles para realizar la terapia de reperfusión más adecuada a cada individuo. El «Sistema d’Emergències Mèdiques» cubría todo el territorio de Cataluña y se encargaba de coordinar todo el proceso de atención de pacientes hasta que los mismos ingresaban en un centro con disponibilidad de AP. Durante el periodo del estudio, el CI se componía de 10 centros con capacidad de AP, 5 de los cuales contaban con un servicio 24/7.
Nuestra institución, el Hospital Clínic de Barcelona, disponía de capacidad para realizar AP 24/7 y se encargaba de la atención de las siguientes áreas sanitarias: Barcelona Esquerra, Vallés Occidental y Osona (aproximadamente 1,6 millones de habitantes y 1,840 km2).
Después de la implantación del CI, todos los pacientes con IAMCEST que ingresaban directamente en nuestro centro recibían AP. Los pacientes de nuestra área sanitaria que ingresaban en hospitales sin capacidad para realizar AP, en centros de atención primaria o tratados inicialmente por el «Sistema d’Emergències Mèdiques», fueron transferidos a nuestro centro según su perfil de riesgo y si el retraso esperado para la AP era inferior a 120min. De lo contrario, se administraba tratamiento trombolítico14. Por protocolo, cuando se decidía la realización de la AP, los pacientes recibían ácido acetilsalicílico 300mg, clopidogrel 600mg y heparina no fraccionada 5,000UI. Tras la AP, el tratamiento de prevención secundaria se prescribía de acuerdo con la práctica médica estándar1,2, y una vez estabilizados, los pacientes eran retornados a sus centros de referencia14.
El equipo de hemodinámica de guardia, para asegurar una organización eficiente en la provisión de la AP en el menor tiempo posible, estaba compuesto por 2 cardiólogos intervencionistas y 2 enfermeros especializados en hemodinámica en cada guardia localizada. Disponía, asimismo, de un único número telefónico para activación de todos sus miembros, y sus miembros se comprometían a estar en el laboratorio de hemodinámica en los primeros 20min después de activación1,9,14.
Población del estudio y seguimiento clínicoEntre enero de 2003 y diciembre de 2012, todas las pacientes con IAMCEST atendidas consecutivamente en nuestro hospital para AP primaria o de rescate se incluyeron en nuestro registro. Se recopilaron prospectivamente las características clínicas y angiográficas de las pacientes, y se realizó un seguimiento clínico a los 30 y a los 180 días, mediante visita clínica o entrevista telefónica. Asimismo, todas las pacientes firmaron un consentimiento informado y el estudio se llevó a cabo en conformidad con la Declaración de Helsinki.
Criterios de valoración y definicionesEl criterio de valoración principal del estudio fue la tasa de eventos cardiovasculares adversos mayores, definida como la combinación de muerte por todas las causas, reinfarto o accidente cerebrovascular a 180 días.
Los criterios de valoración clínicos secundarios del estudio fueron: eventos cardiovasculares adversos mayores, muerte por cualquier causa, reinfarto o accidente cerebrovascular intrahospitalarios; eventos cardiovasculares adversos mayores, muerte por cualquier causa, reinfarto o accidente cerebrovascular a 30 días; y muerte por cualquier causa, reinfarto o accidente cerebrovascular a 180 días.
También se evaluaron otros criterios de valoración secundarios relacionados con la atención médica, tales como el lugar del PCM; los siguientes intervalos de atención médica: inicio de los síntomas-PCM, PCM-apertura de arteria, e inicio de los síntomas-apertura de arteria (tiempo total de isquemia)1,15; y los tratamientos recibidos por las pacientes. El PCM se definió como el lugar en el que el paciente fue evaluado inicialmente, por un médico o por cualquier otro tipo de personal médico, ya sea en el ámbito hospitalario o prehospitalario15. La tasa mensual de infartos tratados se definió como el número total de IAMCEST tratados dividido por el número de meses dentro de cada grupo de análisis.
Todas las variables de valoración se analizaron de acuerdo con la presencia o la ausencia del CI (no-CI vs. CI).
Análisis estadísticoSe exploró la normalidad de las variables continuas mediante la prueba de Kolmogorov-Smirnov. Las variables continuas distribuidas normalmente se expresaron como media (desviación estándar) y las variables continuas no distribuidas normalmente se expresaron como mediana (rango intercuartílico), y finalmente fueron comparadas mediante la prueba de T-student, de Mann-Whitney o de Kruskal-Wallis, según procediese. Las variables categóricas se expresaron como porcentaje y se compararon con la prueba de Ji-cuadrado.
Todos los análisis estadísticos se llevaron a cabo con el paquete SPSS 20.0 (SPSS Inc., Chicago, Illinois, EE. UU.) y para todos ellos se consideró significativo un valor de p bilateral<0.05.
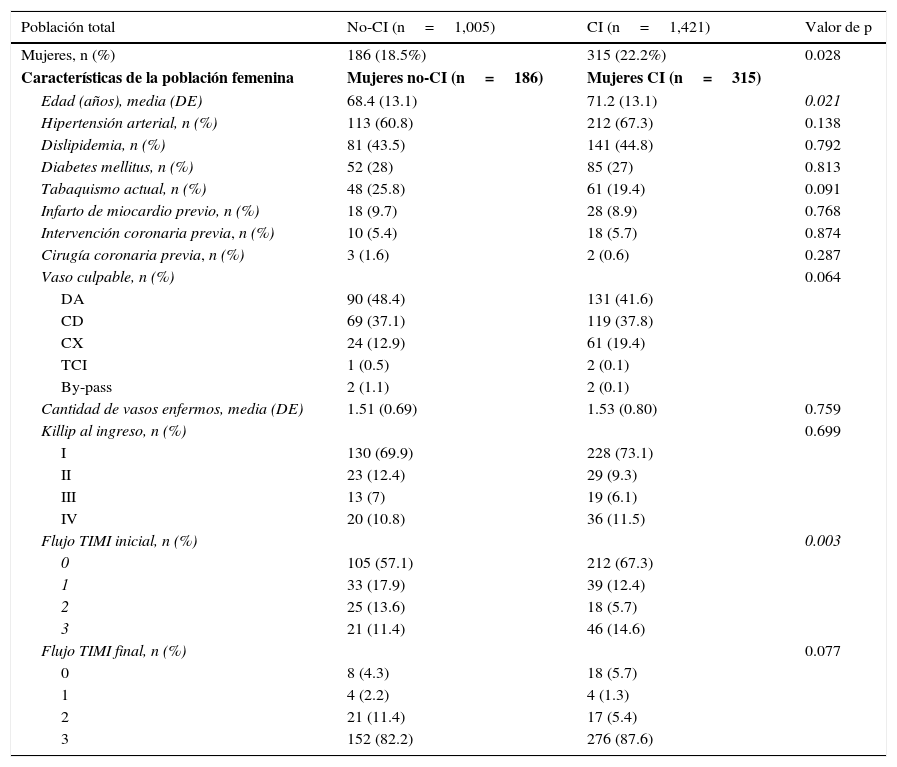
ResultadosEntre enero de 2003 y diciembre de 2012, un total de 2,426 pacientes que cumplían criterios de IAMCEST fueron atendidos en el laboratorio de hemodinámica del Hospital Clínic de Barcelona, de los cuales 501 (20.7%) fueron mujeres. En el análisis por periodos se observó que en el tiempo previo a la implementación del CI (enero de 2003 a mayo de 2009), se atendieron 1,005 pacientes, mientras que en el periodo posterior a la instauración del CI (junio de 2009 a diciembre de 2012), se atendieron 1,421. Además se observó un aumento significativo del porcentaje de mujeres atendidas al pasar de 186 (18.5%) antes del CI a 315 (22.2%) después de la introducción del CI (18.5% vs. 22.2%, p=0.028) (tabla 1).
Características basales
| Población total | No-CI (n=1,005) | CI (n=1,421) | Valor de p |
|---|---|---|---|
| Mujeres, n (%) | 186 (18.5%) | 315 (22.2%) | 0.028 |
| Características de la población femenina | Mujeres no-CI (n=186) | Mujeres CI (n=315) | |
| Edad (años), media (DE) | 68.4 (13.1) | 71.2 (13.1) | 0.021 |
| Hipertensión arterial, n (%) | 113 (60.8) | 212 (67.3) | 0.138 |
| Dislipidemia, n (%) | 81 (43.5) | 141 (44.8) | 0.792 |
| Diabetes mellitus, n (%) | 52 (28) | 85 (27) | 0.813 |
| Tabaquismo actual, n (%) | 48 (25.8) | 61 (19.4) | 0.091 |
| Infarto de miocardio previo, n (%) | 18 (9.7) | 28 (8.9) | 0.768 |
| Intervención coronaria previa, n (%) | 10 (5.4) | 18 (5.7) | 0.874 |
| Cirugía coronaria previa, n (%) | 3 (1.6) | 2 (0.6) | 0.287 |
| Vaso culpable, n (%) | 0.064 | ||
| DA | 90 (48.4) | 131 (41.6) | |
| CD | 69 (37.1) | 119 (37.8) | |
| CX | 24 (12.9) | 61 (19.4) | |
| TCI | 1 (0.5) | 2 (0.1) | |
| By-pass | 2 (1.1) | 2 (0.1) | |
| Cantidad de vasos enfermos, media (DE) | 1.51 (0.69) | 1.53 (0.80) | 0.759 |
| Killip al ingreso, n (%) | 0.699 | ||
| I | 130 (69.9) | 228 (73.1) | |
| II | 23 (12.4) | 29 (9.3) | |
| III | 13 (7) | 19 (6.1) | |
| IV | 20 (10.8) | 36 (11.5) | |
| Flujo TIMI inicial, n (%) | 0.003 | ||
| 0 | 105 (57.1) | 212 (67.3) | |
| 1 | 33 (17.9) | 39 (12.4) | |
| 2 | 25 (13.6) | 18 (5.7) | |
| 3 | 21 (11.4) | 46 (14.6) | |
| Flujo TIMI final, n (%) | 0.077 | ||
| 0 | 8 (4.3) | 18 (5.7) | |
| 1 | 4 (2.2) | 4 (1.3) | |
| 2 | 21 (11.4) | 17 (5.4) | |
| 3 | 152 (82.2) | 276 (87.6) |
CD: coronaria derecha; CI: grupo posterior a la implantación del «Codi Infart»; CX: circunfleja; DA: descendente anterior; DE: desviación estándar; No-CI: grupo previo a la implantación del «Codi Infart»; TCI: tronco común izquierdo.
Las características basales en ambos grupos de mujeres se presentan en la tabla 1. La tasa mensual de mujeres con IAMCEST en el grupo no-CI ascendía a 2.09 casos/mes; y en el grupo CI a 10.16 casos/mes.
Cabe destacar que la edad en el grupo CI era superior a la del grupo no-CI (68.4±13,1 vs. 71.2±13.1, p=0.021), y el flujo TIMI inicial era inferior en el grupo CI en comparación con el grupo no-CI. No se observaron otras diferencias entre ambos grupos.
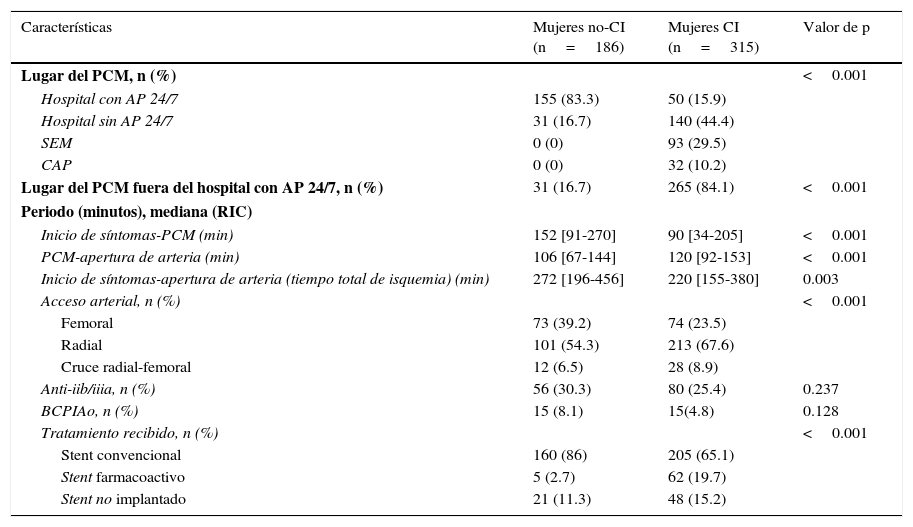
Procedencia de los pacientes, periodos y tratamientoLos datos que comparan la procedencia, los tiempos de atención y los tratamientos administrados entre los 2 grupos se presentan en la tabla 2.
Procedencia, intervalos de tiempo y tratamiento
| Características | Mujeres no-CI (n=186) | Mujeres CI (n=315) | Valor de p |
|---|---|---|---|
| Lugar del PCM, n (%) | <0.001 | ||
| Hospital con AP 24/7 | 155 (83.3) | 50 (15.9) | |
| Hospital sin AP 24/7 | 31 (16.7) | 140 (44.4) | |
| SEM | 0 (0) | 93 (29.5) | |
| CAP | 0 (0) | 32 (10.2) | |
| Lugar del PCM fuera del hospital con AP 24/7, n (%) | 31 (16.7) | 265 (84.1) | <0.001 |
| Periodo (minutos), mediana (RIC) | |||
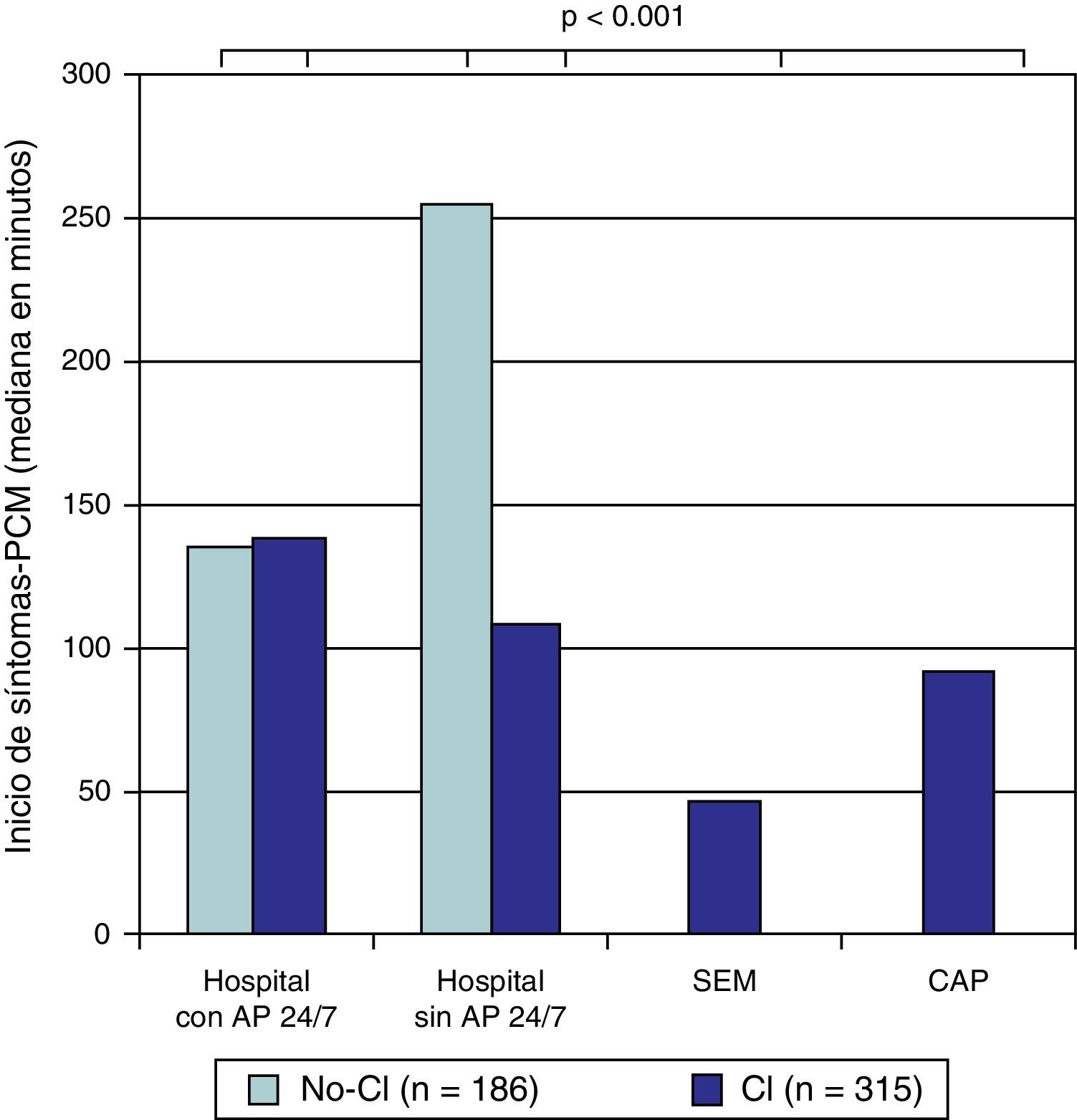
| Inicio de síntomas-PCM (min) | 152 [91-270] | 90 [34-205] | <0.001 |
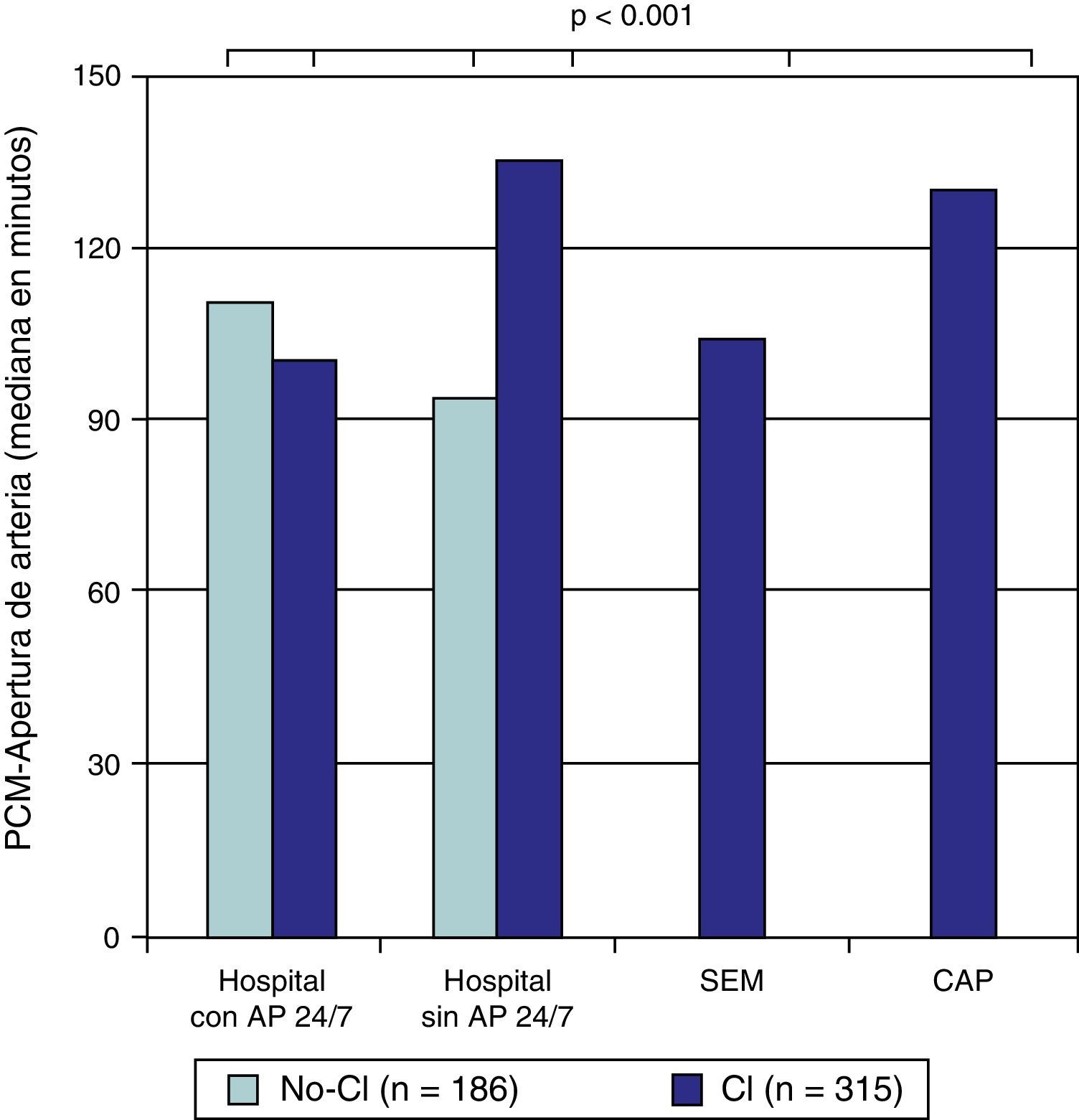
| PCM-apertura de arteria (min) | 106 [67-144] | 120 [92-153] | <0.001 |
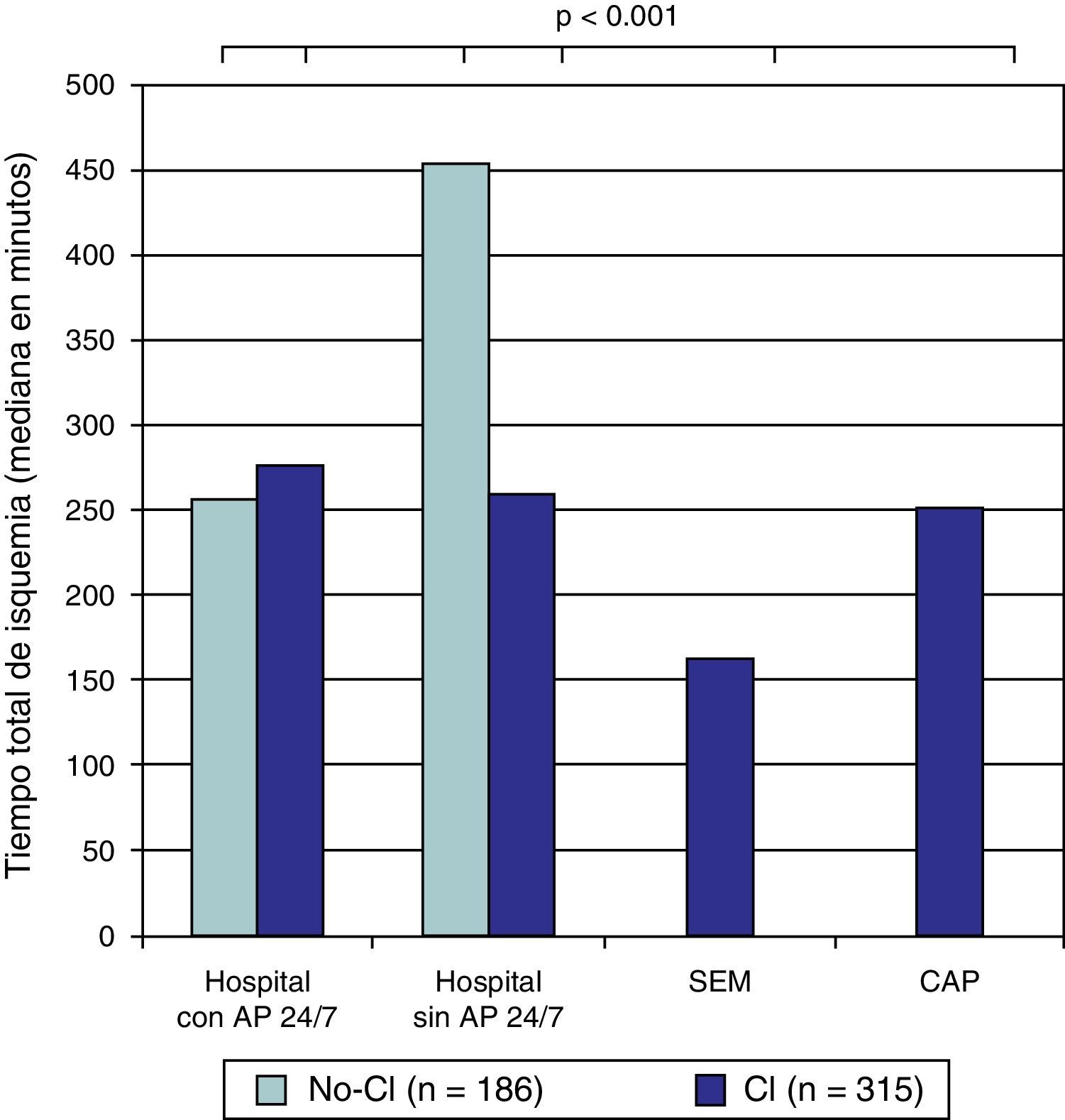
| Inicio de síntomas-apertura de arteria (tiempo total de isquemia) (min) | 272 [196-456] | 220 [155-380] | 0.003 |
| Acceso arterial, n (%) | <0.001 | ||
| Femoral | 73 (39.2) | 74 (23.5) | |
| Radial | 101 (54.3) | 213 (67.6) | |
| Cruce radial-femoral | 12 (6.5) | 28 (8.9) | |
| Anti-iib/iiia, n (%) | 56 (30.3) | 80 (25.4) | 0.237 |
| BCPIAo, n (%) | 15 (8.1) | 15(4.8) | 0.128 |
| Tratamiento recibido, n (%) | <0.001 | ||
| Stent convencional | 160 (86) | 205 (65.1) | |
| Stent farmacoactivo | 5 (2.7) | 62 (19.7) | |
| Stent no implantado | 21 (11.3) | 48 (15.2) | |
AP 24/7: servicio de angioplastia primaria 24h al día 7 días a la semana; BCPIAo: balón de contrapulsación intraaórtico; CAP: centro de atención primaria; CI: grupo posterior a la implantación del «Codi Infart»; no-CI: grupo previo a la implantación del «Codi Infart»; PCM: primer contacto médico; RIC: rango intercuartílico; SEM: «Sistema d’Emergències Mèdiques».
Es de destacar que el lugar del PCM fue significativamente diferente entre ambos grupos. En el grupo no-CI, la fuente de los pacientes era predominantemente nuestra institución; mientras que en el grupo CI, la mayoría de los pacientes fueron referidos desde hospitales sin AP 24/7 y por el «Sistema d’Emergències Mèdiques».
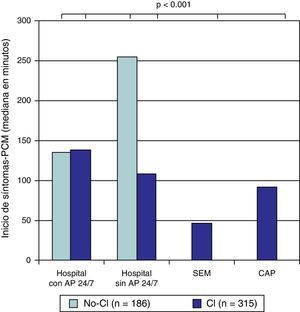
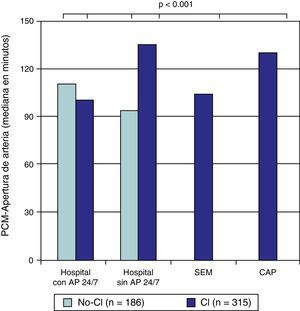
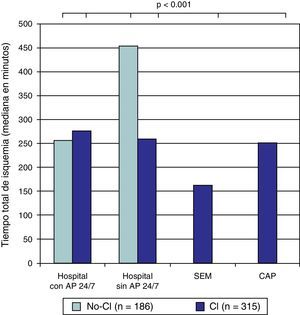
Se observaron diferencias relacionadas con los periodos. El grupo CI presentaba menor intervalo inicio de síntomas-PCM (90 [34-205] vs. 152 [91-270], p<0.001), y un intervalo PCM-apertura de la arteria ligeramente superior al grupo no-CI (120 [92-153] vs. 106 [67-144], p<0.001). Con respecto al tiempo total de isquemia (inicio de síntomas-apertura de arteria) el grupo CI presentaba un tiempo inferior al grupo no-CI (220 [155-380] vs. 272 [196-456], p=0.003), principalmente mediado por el menor tiempo inicio de síntomas-PCM. En la evaluación específica de los periodos observamos los distintos intervalos según el centro de proveniencia de las pacientes (figs. 1–3).
Periodo inicio de síntomas-PCM según la procedencia. AP 24/7: servicio de angioplastia primaria 24h al día 7 días a la semana; CAP: centro de atención primaria; CI: grupo posterior a la implantación del «Codi Infart»; no-CI: grupo previo a la implantación del «Codi Infart»; PCM: primer contacto médico; SEM: «Sistema d’Emergències Mèdiques».
Periodo PCM-apertura de arteria según la procedencia. AP 24/7: servicio de angioplastia primaria 24h al día 7 días a la semana; CAP: centro de atención primaria; CI: grupo posterior a la implantación del «Codi Infart»; no-CI: grupo previo a la implantación del «Codi Infart»; PCM: primer contacto médico; SEM: «Sistema d’Emergències Mèdiques».
Tiempo total de isquemia según la procedencia. AP 24/7: servicio de angioplastia primaria 24h al día 7 días a la semana; CAP: centro de atención primaria; CI: grupo posterior a la implantación del «Codi Infart»; no-CI: grupo previo a la implantación del «Codi Infart»; SEM: «Sistema d’Emergències Mèdiques».
En cuanto al tratamiento recibido, el grupo CI presentó mayor porcentaje de acceso radial en el grupo CI (67.6% vs. 54.3%, p<0.001) y de implantación de endoprótesis farmacoactivas (19.7% vs. 2.7%, p<0.001).
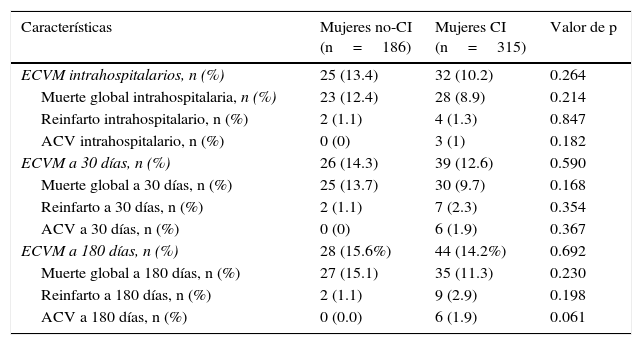
Resultados clínicosLos datos que comparan los resultados clínicos entre los grupos se presentan en la tabla 3.
Resultados clínicos
| Características | Mujeres no-CI (n=186) | Mujeres CI (n=315) | Valor de p |
|---|---|---|---|
| ECVM intrahospitalarios, n (%) | 25 (13.4) | 32 (10.2) | 0.264 |
| Muerte global intrahospitalaria, n (%) | 23 (12.4) | 28 (8.9) | 0.214 |
| Reinfarto intrahospitalario, n (%) | 2 (1.1) | 4 (1.3) | 0.847 |
| ACV intrahospitalario, n (%) | 0 (0) | 3 (1) | 0.182 |
| ECVM a 30 días, n (%) | 26 (14.3) | 39 (12.6) | 0.590 |
| Muerte global a 30 días, n (%) | 25 (13.7) | 30 (9.7) | 0.168 |
| Reinfarto a 30 días, n (%) | 2 (1.1) | 7 (2.3) | 0.354 |
| ACV a 30 días, n (%) | 0 (0) | 6 (1.9) | 0.367 |
| ECVM a 180 días, n (%) | 28 (15.6%) | 44 (14.2%) | 0.692 |
| Muerte global a 180 días, n (%) | 27 (15.1) | 35 (11.3) | 0.230 |
| Reinfarto a 180 días, n (%) | 2 (1.1) | 9 (2.9) | 0.198 |
| ACV a 180 días, n (%) | 0 (0.0) | 6 (1.9) | 0.061 |
ACV: accidente cerebrovascular; CI: grupo posterior a la implantación del «Codi Infart»; ECVM: eventos cardiovasculares adversos mayores; no-CI: grupo previo a la implantación del «Codi Infart».
No se observaron diferencias en la variable de valoración primaria (eventos cardiovasculares adversos mayores a 180 días) (CI: 14.2% vs. no-CI: 15.6%, p=0.692), ni en las otras variables de valoración clínica.
DiscusiónLas principales conclusiones de este estudio fueron que la implementación de la red de atención al IAMCEST: 1) ha aumentado la cantidad y el porcentaje de mujeres con IAMCEST tratadas mediante AP; 2) ha disminuido los tiempos totales de isquemia en población femenina; y 3) ha modificado el origen de las pacientes referidas para AP.
Consideraciones generales de la introducción del «Codi Infart»La consecuencia más relevante de la implantación del CI ha sido la generalización de la práctica de la AP como tratamiento de reperfusión del IAMCEST.
En la etapa previa a la implantación de la red, los pacientes del área geográfica dependiente de nuestra institución únicamente recibían AP como tratamiento en el IAMCEST cuando eran atendidos en primera instancia en nuestro centro o en caso de ser atendidos en otros centros hospitalarios si presentaban contraindicación para la trombolisis, requerían una angioplastia de rescate o se encontraban en choque cardiogénico. Tras la implantación del CI todos los pacientes de nuestra área de referencia con IAMCEST son enviados a nuestro centro para la realización de AP, si el retraso estimado hasta la AP es inferior a 120min.
Este cambio ha sido posible gracias a la introducción de 2 elementos16,17:
- 1
Activación a distancia de los equipos de hemodinámica de guardia. En la etapa anterior a la implantación de la red, la mayor parte de los pacientes de nuestra área quedaban excluidos del tratamiento de reperfusión mediante AP ya que eran atendidos en primer término en otras instituciones. En la etapa del CI14, al transferir el poder de decisión en la activación de los equipos de hemodinámica a médicos de otros centros se ha producido una inversión en el origen de los pacientes. Si antes del CI aproximadamente el 85% de los pacientes provenían de nuestro centro, y el 15% de otros hospitales, en la actualidad solo el 15% proviene de nuestra institución, mientras que el 85% restante procede de otros centros hospitalarios, de centros de atención primaria o son directamente transferidos por el «Sistema d’Emergències Mèdiques».
- 2
Coordinación de la asistencia médica por el «Sistema d’Emergències Mèdiques». La centralización de la asistencia por el Centro Coordinador del «Sistema d’Emergències Mèdiques»14 permitió el contacto de nuestro centro con los otros agentes involucrados en la atención de las pacientes, y posibilitó conocer las características clínicas y los tiempos estimados de llegada de las pacientes para organizar eficazmente la realización de la AP en nuestro centro, así como facilitar el retorno a los hospitales de referencia.
Como consecuencia de la expansión de los centros proveedores, se ha producido un aumento espectacular de la tasa de mujeres tratadas mediante AP, la cual se ha multiplicado 5 veces pasando de 2.09 casos/mes a 10.16 casos/mes. Aparte del aumento general de AP realizadas en mujeres, también se ha producido un incremento en el porcentaje de las mismas con respecto al total de pacientes (18.5% vs. 22.2%, p=0.028). Este incremento más acusado en el género femenino podría ser debido a que la implantación del CI ha permitido mejorar la sensibilidad en el diagnóstico del IAMCEST, especialmente entre las mujeres.
Reducción de los intervalos de atención médicaEl tiempo total de isquemia, que comprende el periodo desde que se inician los síntomas hasta que el paciente recibe la terapia de reperfusión, es el tiempo mejor relacionado con la mortalidad y la discapacidad a largo plazo18. Estudios previos han demostrado que las mujeres presentan mayores tiempos totales de isquemia, debido a retrasos en acceder al sistema médico, en el diagnóstico y en el tratamiento13,19,20.
En nuestro estudio se observa cómo tras la implantación del CI se produjo una drástica reducción del tiempo total de isquemia (inicio de síntomas-apertura de arteria) (220min vs. 272minu, p=0.003). Esto se produjo principalmente a expensas de un reducción en el intervalo inicio de síntomas-PCM (90min vs. 152min, p<0.001), ya que el intervalo PCM-apertura de arteria presentó un pequeño incremento (120min vs. 106min, p<0.001).
El intervalo inicio de síntomas-PCM de las pacientes atendidas en nuestra institución antes y después del CI se ha mantenido estable. La principal diferencia ha venido mediada por una mejoría en el intervalo inicio de síntomas-PCM de las pacientes provenientes de hospitales sin AP 24/7, de centros de atención primaria y especialmente del «Sistema d’Emergències Mèdiques», esto último debido a la rápida movilización de este servicio ante la sospecha de un IAMCEST.
Aunque la implantación del CI ha supuesto una mejor organización, es sorprendente observar cómo en nuestro trabajo el intervalo PCM-apertura de arteria aumentó ligeramente. Este dato hay que explicarlo debido a que tras la implantación del sistema de atención en red al infarto (grupo CI), la gran mayoría de las activaciones del equipo de hemodinámica se producía cuando los pacientes se encontraban en centros sin AP 24/7, en centros de atención primaria o en su domicilio. Y gran parte del tiempo consumido entre el PCM y la apertura de la arteria era debido a que los traslados extrahospitalarios requieren más tiempo que los traslados intrahospitalarios. Incluso, a pesar de este hecho, nuestros tiempos totales de isquemia han presentado una clara mejoría desde la instauración del CI, siendo similares a los reportados por otros grupos españoles9–11.
Asimismo, hay que resaltar que estudios recientes han demostrado que el traslado directo de los pacientes, sin necesidad de ingresar en los departamentos de urgencias, ha permitido disminuir los periodos y mejorar el pronóstico de los mismos21–23. Estos datos indican que se deben implementar mecanismos para generalizar la atención precoz mediante los sistemas de emergencias y el traslado directo de las pacientes a los laboratorios de hemodinámica.
Manejo médico y pronósticoTradicionalmente, la población femenina ha recibido un tratamiento más conservador, debido a la administración en menor medida de los tratamientos médicos recomendados y un menor acceso a la AP13. El CI, al tener un protocolo de actuación estandarizado ha permitido uniformizar el tratamiento en ambos sexos, a nivel intervencionista y de tratamiento antitrombótico. También observamos otras mejoras en el tratamiento, como el mayor uso del acceso radial y de endoprótesis farmacoactivas, relacionados con la progresiva implantación en la clínica habitual de la evidencia generada en los últimos tiempos24–26.
En cuanto al pronóstico de las mujeres evaluadas en nuestro estudio, no se observaron diferencias significativas entre los 2 periodos evaluados. La relativamente pequeña cantidad de pacientes incluidos y el seguimiento realizado únicamente a medio plazo (180 días) en nuestro estudio podría haber impedido detectar diferencias en el pronóstico entre ambos grupos, a pesar de la importante reducción en los tiempos totales de isquemia. Asimismo, dado que únicamente disponemos de datos de las pacientes referidas para AP, no se puede conocer exactamente la importancia pronóstica total de la instauración del CI. Sin embargo, dada la elevada mortalidad de las pacientes que no reciben tratamiento de reperfusión, nos hace hipotetizar que la instauración del sistema de atención en red al IAMCEST ha podido disminuir de modo importante la mortalidad en la población femenina, a tenor del importantísimo aumento de la tasa mensual de AP realizadas en mujeres11,27,28.
LimitacionesPrimero, este estudio es un análisis observacional y unicéntrico, y, aunque se realizó una recogida prospectiva de las variables, algunas diferencias pueden no haber sido detectadas y condicionar los resultados. Cabe destacar que los grupos de comparación pudieran ser más homogéneos si durante el primer periodo temporal se hubiesen incluido datos de todos los centros de nuestra área geográfica de referencia, y no únicamente de nuestra institución. Sin embargo, nuestro estudio es un análisis de un largo periodo y supone una buena representación de cómo ha variado la asistencia de las mujeres a lo largo del tiempo. Segundo, se desconocen la incidencia real de las pacientes con IAMCEST que reciben tratamiento trombolítico eficaz y por ello la interpretación de los datos debe ser cuidadosa. Sin embargo, la realización de trombolisis en nuestro medio es marginal9 y por ello nuestro trabajo representa a la población femenina que recibe tratamiento de reperfusión. Tercero, los datos se refieren solo a la población atendida en nuestra área de referencia, y por ende los resultados no se pueden extrapolar completamente a otras áreas geográficas.
ConclusionesLa implantación del CI ha permitido aumentar notablemente la cantidad y porcentaje de mujeres con IAMCEST tratadas mediante AP en la fase aguda, así como reducir el tiempo total de isquemia. No se detectaron diferencias en cuanto al pronóstico, probablemente debido al reducido tamaño de la muestra y a la evaluación únicamente a medio plazo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki..
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.