Hasta un 40% de los casos de trombosis venosa profunda (TVP) no se asocian a los factores de riesgo habituales (cáncer activo, cirugía reciente, traumatismo, inmovilización, presencia de trombofilias), definiéndose entonces como idiopáticos1. Un repaso a la literatura publicada a lo largo de los últimos 15 años sugiere que esta definición pudiera haber quedado obsoleta. La flebitis superficial (FS) de miembros inferiores2, la práctica de ejercicio físico intenso3, o la presencia de trombofilias hasta ahora poco reconocidas, como la elevación del factor VIII de la coagulación4, constituyen probablemente factores de riesgo importantes, particularmente si se presentan combinados. Presentamos un caso de TVP infrapoplítea complicada con un tromboembolismo pulmonar (TEP) en un varón joven, sin otros factores de riesgo identificables que la elevación persistente del FVIII:C, los antecedentes de cáncer hace más de 5 años y un episodio de FS tres meses antes del embolismo pulmonar.
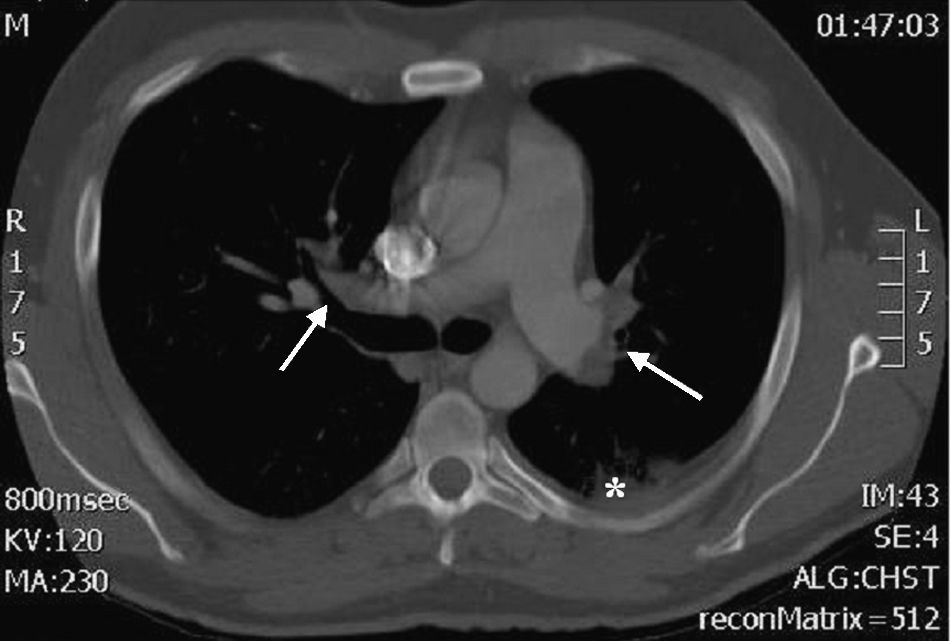
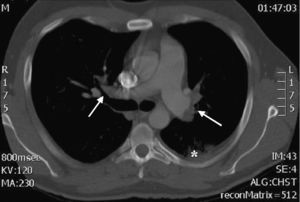
Se trata de un varón de 41 años, sin alergias medicamentosas conocidas ni hábitos tóxicos, con antecedentes de orquiectomía derecha 7 años antes por un seminoma testicular, sin evidencia de recidiva hasta la fecha, que en agosto de 2009 sufre un episodio de FS en la pierna izquierda (vena intergemelar), que se trató durante un mes y medio con enoxaparina a dosis terapéuticas. Tres meses después, tras practicar ejercicio físico con mayor intensidad de la habitual (corría aproximadamente una hora cada día), acude al servicio de Urgencias de nuestro centro por un cuadro de dolor centrotorácico, tos no productiva y fiebre de 38°C de una semana de evolución. A su llegada se encontraba eupneico, con buen aspecto general y con las siguientes constantes: TA 150/60, FC 118 lpm, Tª 36,5° C y una Sat O2 (basal) del 91%. A la auscultación estaba taquicárdico y el murmullo vesicular pulmonar estaba conservado. La exploración abdominal y genital fue normal y no presentaba edemas ni signos de TVP en las extremidades. La gasometría arterial con oxígeno a alto flujo mostraba: PO2 70mmHg, PCO2 37mmHg, Sat O2 95%, pH 7,48, HCO3− 27,6mmol/l. La analítica con CK, CKMB, TnI y NT Pro-BNP fue normal salvo por una leve leucocitosis y un dímero-D de 3326ng/ml (Valores normales: 0,1-230). El electrocardiograma mostraba una taquicardia sinusal y en la radiografía de tórax había un pequeño derrame pleural izquierdo. Ante la sospecha de TEP se realizó una TC torácica helicoidal que fue compatible con un TEP bilateral masivo con imágenes de condensaciones en el LSI y LII sugerentes de infartos pulmonares (fig. 1). Una eco-doppler de miembros inferiores mostró, distal a la vena poplítea izquierda, la trombosis del tronco tibioperoneo posterior. Se realizaron también un ecocardiograma y una ecografía abdominal que fueron normales. Se solicitó un estudio inmunológico que no mostró alteraciones, y un estudio parcial de hemostasia que fue negativo para las mutaciones de las trombofilias más frecuentes. La alfa-fetoproteína y la gonadotropina coriónica fueron normales. Recibió tratamiento con enoxaparina a dosis terapéutica durante los primeros 10 días, continuando después con acenocumarol durante 12 meses, con excelente evolución. Debido a la posible alteración de parte de las pruebas de hemostasia en un contexto de inflamación aguda se realizó un estudio de trombofilia transcurridos 6 meses del evento, en ausencia de procesos inflamatorios o infecciosos que pudieran alterar los resultados, el cual mostró una actividad del FVIII:C del 182% (Valores normales: 65%-150%), siendo el estudio negativo para otras trombofilias. Se realizó 3 meses después una nueva determinación de la actividad del FVIII:C, siendo esta vez del 170.8%, lo que confirmó la elevación persistente del mismo (tabla 1).
TC helicoidal. Se observan defectos de repleción en las 2 ramas principales de la arteria pulmonar, compatibles con trombosis bilateral masiva del sistema arterial pulmonar (flechas). También se ve una pequeña condensación de morfología triangular y base periférica compatible con infarto pulmonar (asterisco).
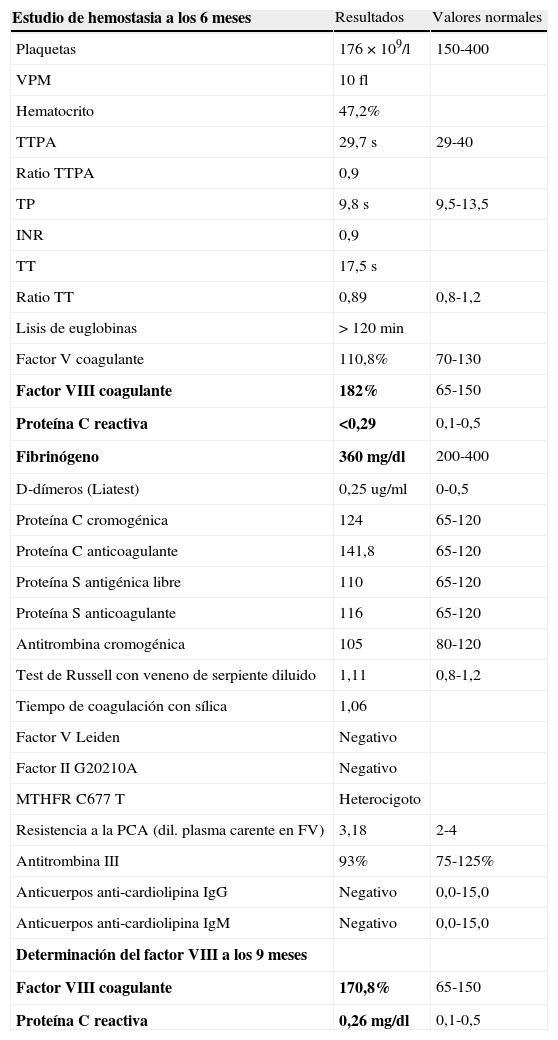
Estudio de hemostasia a los 6 y 9 meses
| Estudio de hemostasia a los 6 meses | Resultados | Valores normales |
| Plaquetas | 176×109/l | 150-400 |
| VPM | 10 fl | |
| Hematocrito | 47,2% | |
| TTPA | 29,7s | 29-40 |
| Ratio TTPA | 0,9 | |
| TP | 9,8s | 9,5-13,5 |
| INR | 0,9 | |
| TT | 17,5s | |
| Ratio TT | 0,89 | 0,8-1,2 |
| Lisis de euglobinas | >120min | |
| Factor V coagulante | 110,8% | 70-130 |
| Factor VIII coagulante | 182% | 65-150 |
| Proteína C reactiva | <0,29 | 0,1-0,5 |
| Fibrinógeno | 360mg/dl | 200-400 |
| D-dímeros (Liatest) | 0,25ug/ml | 0-0,5 |
| Proteína C cromogénica | 124 | 65-120 |
| Proteína C anticoagulante | 141,8 | 65-120 |
| Proteína S antigénica libre | 110 | 65-120 |
| Proteína S anticoagulante | 116 | 65-120 |
| Antitrombina cromogénica | 105 | 80-120 |
| Test de Russell con veneno de serpiente diluido | 1,11 | 0,8-1,2 |
| Tiempo de coagulación con sílica | 1,06 | |
| Factor V Leiden | Negativo | |
| Factor II G20210A | Negativo | |
| MTHFR C677T | Heterocigoto | |
| Resistencia a la PCA (dil. plasma carente en FV) | 3,18 | 2-4 |
| Antitrombina III | 93% | 75-125% |
| Anticuerpos anti-cardiolipina IgG | Negativo | 0,0-15,0 |
| Anticuerpos anti-cardiolipina IgM | Negativo | 0,0-15,0 |
| Determinación del factor VIII a los 9 meses | ||
| Factor VIII coagulante | 170,8% | 65-150 |
| Proteína C reactiva | 0,26mg/dl | 0,1-0,5 |
Niveles persistentemente elevados de factor VIII. El resto del estudio plasmático es normal. Estudio realizado en ausencia de procesos inflamatorios o infecciosos activos (en negrita PCR y fibrinógeno, que son reactantes de fase aguda y que fueron normales).
FV: factor V; INR: International Normalized Ratio; PCA: proteína C activada; TP: tiempo de protrombina; TT: tiempo de trombina; TTPA: tiempo parcial de tromboplastina activada; VPM: volumen plaquetario medio.
Nuestro paciente sufrió un episodio de FS, sin aparente desencadenante, salvo la práctica habitual de «jogging», y tres meses después sufrió una TVP infrapoplítea que debutó clínicamente con un TEP masivo. Según Decousus et al.2 la FS, considerada habitualmente una entidad benigna, predispone de forma significativa a la enfermedad tromboembólica (ETV). Además, parece que la práctica habitual de ejercicio físico intenso podría aumentar ligeramente el riesgo de ETV, sobre todo en mayores de 60 años3.
El paciente presentaba niveles elevados del FVIII:C, cuya elevación por encima del 150% es reconocida como un marcador independiente del riesgo trombótico5. Esta elevación del FVIII:C está presente hasta en un 25% de los pacientes con ETV idiopática, cifra parecida a la de las trombofilias más frecuentes5. Según Bank et al.6,7 hasta un 40% de los familiares de primer grado de los pacientes con ETV y FVIII:C elevado tienen niveles igualmente elevados, y están expuestos a un mayor riesgo de ETV y de eventos cardiovasculares que sus parientes con niveles normales.
No existe consenso sobre cuánto debe durar la anticoagulación en casos de ETV idiopática y elevación del FVIII:C8. Sería interesante conocer si la anticoagulación indefinida es recomendable en estos pacientes, ya que parecen estar expuestos a un mayor riesgo de recurrencia9.
Debido a lo prevalente de la elevación de los niveles plasmáticos del FVIII:C en la población general, y a su relación con eventos cardiovasculares, sería interesante conocer la utilidad de incluir la determinación de los niveles del FVIII:C en la estratificación del riesgo cardiovascular6,7,10.
Agradecemos a la Dra. Asenjo, del Servicio de Hematología de nuestro hospital, su ayuda a la hora de planificar el estudio de trombofilia y de decidir la duración del tratamiento anticoagulante.
Presentado como comunicación oral en el XIX Congreso Nacional del Capítulo Español de Flebología de la SEACV, Granada, 7-9 abril de 2011, donde obtuvo el 3er Premio de Casos Clínicos del Aula de TVP.