Objetivo. Evaluar la revascularización de la arteria femoral profunda (AFP) distal, como técnica para salvar la extremidad en pacientes con isquemia crítica. Pacientes y métodos. Mediante un estudio retrospectivo se analizaron los casos de los pacientes ingresados con el diagnóstico de isquemia crítica, en quienes se llevó a cabo una revascularización protésica de la AFP distal con interposición de collarete de Miller y se desestimaron los casos con gangrenas extensas. Se incluyeron en el estudio 30 casos, 26 hombres (86,7%) y cuatro mujeres (13,3%), con una edad media de 72 ± 9 años. Los motivos del ingreso fueron el dolor en reposo en 22 casos (73,3%) y la presencia de lesiones tróficas superficiales en ocho casos (26,6%). Se realizaron 3 derivaciones iliofemorales, 3 reconstrucciones del sector femoral, 17 derivaciones femorofemorales, 4 axilobifemorales, 1 alargamiento desde una derivación iliofemoral previa y 2 alargamientos desde derivaciones aortobifemorales realizadas con anterioridad. Resultados. El seguimiento medio fue de 18 meses (rango: 15-60 meses). El índice tobillo/brazo postoperatorio aumentó una media de 0,25 ± 0,1. La mortalidad peroperatoria fue nula, con nueve fallecimientos tardíos no relacionados con la cirugía, dos de origen cardíaco, cuatro de causa neoplásica y tres no filiados. La permeabilidad primaria al final del período (18 meses) fue del 86,7%, con una permeabilidad secundaria del 93,3%. No se detectaron infecciones protésicas y la tasa de salvamento de extremidad al final del período fue del 93,3%. Conclusiones. La revascularización de la AFP en casos seleccionados, como alternativa para salvar la extremidad, es una opción válida con escasas complicaciones, un excelente éxito técnico y una buena tasa de salvamento de la extremidad. [ANGIOLOGÍA 2009; 61: 77-82]
Aim. To determine if surgical treatment of the distal portion of deep femoral artery (DFA) is a valid technique for limb salvage in patients with critical limb ischemia. Patients and methods. A retrospective study analyzing admitted patients with critical limb ischemia was performed. These patients underwent a DFA revascularization with interposition of a Miller cuff, excluding those with extensive gangrene. Thirty cases were found, 26 male and 4 women with a mean age of 72 ± 9 years. The admission diagnosis was rest pain in 22 cases (73.3%), and trophyc lesions in 8 cases (26.6%). The procedures performed were 3 ilio-femoral bypasses, 3 femoral sector reconstructions, 17 femoro-femoral bypasses, 4 axilo-femoral bypasses, 1 extension from a previous ilio-femoral bypass and 2 extensions from previous aortobifemoral bypasses. Results. The mean follow up time was 18 months (15-60). Postoperative ABI increase was 0.25 ± 0.1, and postoperative mortality was none, with 9 deaths none related with the surgical procedure, 2 heart related, 4 neoplasic and 3 non determined. The primary patency rate was 86.7% with a secondary patency rate of 93.3%. No graft infections were detected and the limb salvage rate was 93.3%. Two amputations were performed, one due to a graft failure and one due to gangrene progression. Conclusions. The revascularization of the distal portion of the DFA in selected patients is a valid technique for limb salvage, achieving an excellent technical success with few complications and a good limb salvage rate. [ANGIOLOGÍA 2009; 61: 77-82]
La arteria femoral profunda (AFP) puede dividirse en tres segmentos: tercio proximal, tercio medio y tercio distal (después de la segunda perforante). Esta arteria suele verse menos afectada por la ateroesclerosis, y cuando lo está, la lesión suele localizarse en su zona más proximal [1].
La AFP proporciona un importante flujo colateral a la extremidad, en especial en pacientes con afectación de la arteria femoral superficial (AFS) y poplítea. En estos casos, una estenosis grave o una oclusión de la AFP pueden provocar una isquemia crítica. Entre las opciones terapéuticas para mejorar la perfusión en estos pacientes, se encuentran la derivación protésica
(bypass) y la revascularización quirúrgica abierta (profundoplastia) o endovascular. El empleo de la profundoplastia para mejorar el flujo y reducir la necesidad de revascularización distal se acepta de forma amplia. Su utilidad en el paciente con isquemia crítica es objeto de controversia, y la presencia de lesiones tróficas es el factor predictivo más importante de un mal resultado. Por otra parte, la revascularización de la AFP facilita la visualización arteriográfica de vasos distales susceptibles de posible revascularización que no eran visibles antes del procedimiento [2].
Las ramas perforantes distales de la AFP suelen conectarse, a través de una arcada, con las arterias genicular y tibial recurrente de la rodilla que, a su vez, llevan el flujo hacia el sistema popliteotibial [3].
También se ha propuesto que la AFP puede ser una arteria donante para realizar revascularizaciones poplíteas o distales cuando no se dispone del abordaje o permeabilidad del eje femoral común y superficial, o cuando no se cuenta con un segmento de vena adecuado. Asimismo, supone una opción para revascularizar una extremidad en isquemia crítica tras la trombosis de una rama de un bypass aortobifemoral [4] o como arteria receptora en revascularizaciones desde la aorta abdominal, cuando no existe la femoral superficial; además, la permeabilidad y el salvamento de la extremidad mejoran si se realiza también una profundoplastia en los casos que lo precisen [5].
Por otro lado, es bien sabido que la interposición de un collarete venoso (cuff) como el de tipo Miller [6], mejora la hemodinámica en la interfase protesicoarterial de una anastomosis y la permeabilidad, y disminuye la hiperplasia intimal, por lo que resulta de especial utilidad en arterias de escaso calibre (inferior a 3mm), como es el caso de la AFP distal en numerosas ocasiones.
El objetivo de este estudio consiste en evaluar los resultados de la revascularización de la AFP con interposición de un collarete venoso de Miller, en pacientes con isquemia crítica, como técnica para salvar la extremidad.
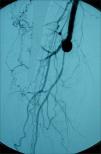
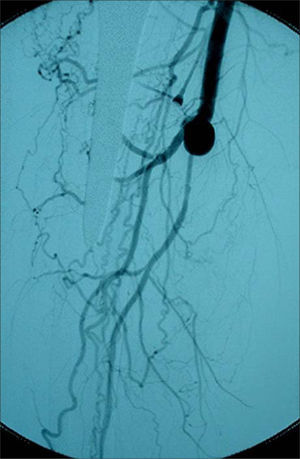
Pacientes y métodosMediante un estudio retrospectivo se analizaron los casos de los pacientes ingresados entre enero de 1999 y diciembre de 2006, con diagnóstico de isquemia crítica de las extremidades y que fueron sometidos a esta técnica quirúrgica, en quienes se llevó a cabo una revascularización protésica de la AFP distal con interposición de cuff de Miller (Fig. 1). Se definió la isquemia crítica como la existencia de dolor en reposo persistente, de úlceras o de gangrena por isquemia crónica, atribuibles a una enfermedad oclusiva definida por métodos objetivos (definición clásica de consenso TASC), pero sólo se consideraron candidatos con posibilidades de lograr una revascularización suficiente los pacientes que presentaban exclusivamente dolor en reposo o lesiones mínimas de gangrena distal. Los casos con gangrenas extensas se desestimaron.
Se utilizó la técnica por alguno de los siguientes motivos: ausencia de pulso femoral homolateral o importante disminución de éste (en general con procedimientos previos de revascularización femoral tardíamente fallidos) e imposibilidad de poder realizar una revascularización infragenicular o maleolar ante la escasa probabilidad de éxito técnico, por no observarse en la angiografía retardada un segmento de tronco distal que llegase hasta el pie o por la ausencia de material autólogo. En estos casos se decidió dicho procedimiento como alternativa a la amputación. Desde el punto de vista angiográfico, las características fueron enfermedad oclusiva del eje ilíaco, recanalización en la AFP distal con buena colateralidad, trombosis de femoral superficial y recanalización infragenicular, con troncos distales lesionados que no se consideraron susceptibles de ser intervenidos mediante cirugía directa.
Se incluyeron 30 casos, 26 hombres (86,7%) y cuatro mujeres (13,3%), con una edad media de 72 ± 9 años. El motivo del ingreso fue el dolor en reposo en 22 casos (73,3%) y la presencia de lesiones tróficas superficiales en 8 casos (26,6%). Los procedimientos realizados fueron 3 derivaciones iliofemorales, 3 reconstrucciones del sector femoral, 17 derivaciones femorofemorales, 4 axilobifemorales, 1 alargamiento desde una derivación iliofemoral previa y 2 alargamientos desde derivaciones aortobifemorales realizadas con anterioridad. Además, se llevaron a cabo, como procedimientos complementarios, una angioplastia de arteria ilíaca externa, una angioplastia asociada con la colocación de un stent en la arteria ilíaca externa y tres casos de angioplastia y colocación de endoprótesis recubierta tipo Viabahn en el eje ilíaco; asimismo, se realizó una simpatectomía lumbar quirúrgica en un caso.
Estos pacientes siguieron revisiones periódicas en nuestro servicio a los 3, 6, 9, 12 y 18 meses y en ellas se llevaron a cabo una exploración física y una medición del índice tobillo/brazo (ITB).
Los factores de riesgo cardiovascular y otros riesgos asociados se exponen en la tabla.
Factores de riesgo asociados.
| Hipertensión arterial | 14 (46,6%) |
| Diabetes mellitus | 12 (40,0%) |
| Dislipemia | 11 (36,6%) |
| Tabaquismo | 20 (66,6%) |
| Enfermedad pulmonar obstructiva crónica | 8 (26,6%) |
| Cardiopatía isquémica | 14 (46,6%) |
| Otras cardiopatías | 10 (33,3%) |
| Insuficiencia cerebrovascular | 11 (36,6%) |
| Insuficiencia renal | 4 (13,3%) |
| Neoplasia | 4 (13,3%) |
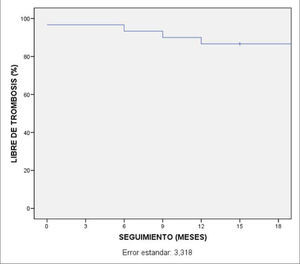
El seguimiento medio después del alta fue de 18 meses (rango: 15-60 meses). El ITB postoperatorio se incrementó, con una media de 0,25 ± 0,1, pero no se consideró un indicador de éxito o de mejoría porque en muchos casos no pudo realizarse su medición debido a la calcificación y a la ausencia de troncos distales permeables. La mortalidad peroperatoria fue nula, con nueve fallecimientos tardíos no relacionados con la cirugía, dos de origen cardíaco, cuatro de causa neoplásica y tres no filiados. La permeabilidad primaria al final del período (18 meses) fue del 86,7%. La permeabilidad secundaria fue del 93,3%; en un caso se necesitó una fibrinólisis, angioplastia y colocación de un stent recubierto en la ilíaca externa y, en otro caso, se precisó la sustitución de un bypass femorofemoral por uno axilobifemoral.
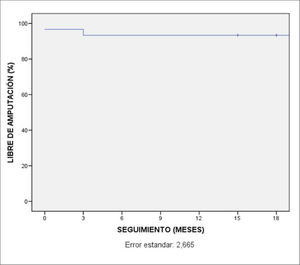
No se detectaron infecciones protésicas y la tasa de salvamento de la extremidad al final del período fue del 93,3%. Durante el postoperatorio, sólo hubo que realizar amputaciones en dos casos: en uno por trombosis de la prótesis, y en otro, por un empeoramiento de las lesiones.
Los datos obtenidos se analizaron mediante el programa estadístico SPSS v. 15.0 y se obtuvieron las gráficas de permeabilidad primaria (Fig. 2) y de salvamento de extremidad (Fig. 3) de Kaplan-Meier.
DiscusiónAunque se han publicado algunos estudios sobre la revascularización de la AFP, existen pocas evidencias acerca de su eficacia para el tratamiento de pacientes con isquemia crítica. Según las series publicadas, la tasa de salvamento de la extremidad tras una profundoplastia aislada varía entre el 23 y el 83% [2]. A pesar del aumento en el ITB que refieren estas series, la mala evolución puede deberse al tiempo requerido para desarrollar un circuito colateral profundopoplíteo, lo que explica los resultados más negativos en pacientes con lesiones tróficas profundas.
Varios autores han descrito el uso de la profundoplastia [2,3] para mejorar la hemodinámica y la permeabilidad de las revascularizaciones; sin embargo, no se han hallado en la bibliografía publicaciones que evalúen la utilidad de la revascularización de AFP con cuff de Miller interpuesto, como técnica de derivación para salvar las extremidades en pacientes con isquemia crítica como alternativa única a la amputación. Además, en caso necesario, pueden utilizarse (como se ha hecho en algunos casos del presente trabajo) otras técnicas asociadas, como procedimientos endovasculares, para mejorar el flujo a la AFP desde sectores más proximales.
Diehm [2] ha defendido que la revascularización aislada de la femoral profunda es una técnica insuficiente en casos de gangrenas extensas del pie, ya que no permite la cicatrización de amputaciones asociadas ‘amplias’ y en esos casos (tras la comprobación angiográfica de la ausencia de lecho distal) resulta preferible la amputación mayor de entrada.
La utilidad de la AFP en su porción media y distal es ampliamente reconocida como zona de derivación de reconstrucciones vasculares proximales. Además, cuenta con la ventaja de un fácil abordaje que evita volver a realizar una nueva disección inguinal en pacientes que precisan procedimientos secundarios de revascularización.
Las ramas perforantes distales de la AFP suelen conectarse a través de una arcada con las arterias genicular y tibial recurrente de la rodilla que, a su vez, fluyen hacia el sistema popliteotibial. El abordaje de la AFP es una buena técnica para asegurar un buen outflow desde un bypass aortofemoral, iliofemoral o extraanatómico, cuando la arteria femoral superficial se encuentra ocluida o está gravemente enferma. Cuando los primeros centímetros de la AFP están afectados, la anastomosis puede hacerse en un segmento más distal y sano. En estudios retrospectivos, la permeabilidad de derivaciones desde el sector aortoilíaco con anastomosis en segmentos distales de la AFP es comparable a los realizados con anastomosis en la arteria femoral común. Las ramas colaterales entre la AFP y el sistema popliteotibial deben estar bien desarrolladas para que la resistencia entre estos dos segmentos arteriales sea mínima y permita una adecuada perfusión distal. En los casos con estenosis en el origen de la AFP, asociar una profundoplastia mejora el flujo colateral y minimiza la necesidad de realizar un procedimiento secundario infrainguinal, si éste pudiera plantearse. Cuando fracasa una derivación desde el sector aortoilíaco por progresión de la enfermedad en el sector femoral, su prolongación hasta un segmento sano de la AFP por debajo de la obstrucción puede ser una alternativa adecuada [3].
Nuestro grupo, con una experiencia reducida en cuanto al número de casos, considera que los resultados están extremadamente condicionados por la adecuada selección de los pacientes. En nuestra práctica, la revascularización de la AFP para casos bien seleccionados es una opción válida con una escasa tasa de complicaciones, un excelente éxito técnico, al igual que la permeabilidad primaria y secundaria, y una tasa de salvamento de la extremidad superior al 90%.