La isquemia crítica se define como dolor de reposo, úlcera o gangrena de la extremidad (estadios iv-vi de Rutherford) en pacientes con enfermedad arterial periférica. El tratamiento endovascular ha demostrado ser una opción válida en el sector infrapoplíteo.
Material y métodosEstudio retrospectivo, descriptivo, registrado en nuestro centro desde 2005 hasta 2015. El diagnóstico se hizo mediante cartografía doppler prequirúrgica y arteriografía intraoperatoria. Describimos como resultado primario el porcentaje de amputación. Como resultados secundarios describimos el éxito clínico a los 6, 12 y 24 meses, el tiempo de hospitalización y la necesidad de amputación menor. El éxito técnico se define como la posibilidad de realizar angioplastia de al menos un vaso y lograr permeabilidad hasta algún arco. Se describe también la mortalidad.
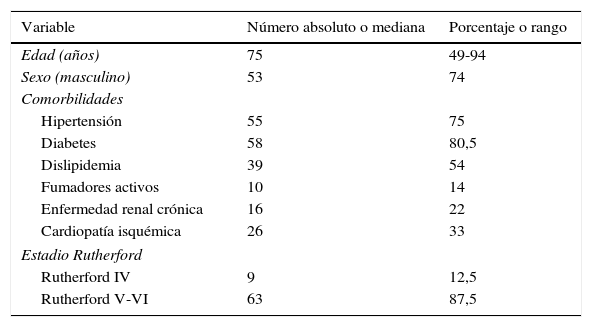
ResultadosIncluye 72 extremidades y a 68 pacientes (53 hombres y 15 mujeres) con edad media de 73,4 ± 11,4 años, 75% hipertensos, 80,5% diabéticos, 54% dislipidémicos, 13,8% fumadores activos, 33% con cardiopatía isquémica, 22% con insuficiencia renal, que presentaban isquemia crítica (87,5% en estadio v-vi de Rutherford) debida exclusivamente a enfermedad del sector infrapoplíteo.
Realizamos angioplastias simples de un vaso distal (59,8%) o más (40,2%), con éxito técnico del 97%. Las lesiones se definieron como 48,6% de miembros con estenosis y 51,4% miembros con oclusión. El porcentaje de amputación mayor fue del 25%. En el análisis univariante con las variables estudiadas, la amputación mayor tuvo relación estadísticamente significativa (p = 0,014) con el intento fallido de recanalización de alguno de los vasos enfermos. El éxito clínico fue del 72, 47,2 y del 26,4% a los 6, 12 y 24 meses, respectivamente. La mediana de hospitalización fue de 18 días (rango 3-45). La mediana de seguimiento fue de 365 días (rango 6-2.555) y la mortalidad del 25%.
ConclusiónNuestros resultados demuestran que la angioplastia simple en el tratamiento de la isquemia crítica debida a enfermedad del sector infrapoplíteo es una técnica válida, ya que permite tratar pacientes con elevada morbilidad con una aceptable tasa de salvamento del miembro.
Critical limb ischaemia is defined as rest pain, limb ulcers, or gangrene (IV- VI Rutherford Classification) in patients with peripheral arterial disease. Endovascular treatment has been shown to be a suitable option in below-the-knee lesions.
Materials and methodsA retrospective, descriptive study was conducted on patients diagnosed with critical limb ischaemia secondary to isolated infrapopliteal lesions, registered in our centre from 2005 to 2015. Diagnosis was made with Doppler ultrasonound mapping and intra-operative angiography. Technical success was defined as performing one vessel angioplasty. Primary end-point was overall limb salvage. Secondary end-points were described as clinical success, and overall mortality.
ResultsThe study included a total 72 limbs of 68 patients (53 men and 15 women) with a mean age of 73.4 ± 11.4 years. Of these, 75% were hypertensive, 80.5% were diabetics, 22% had renal failure. A Rutherford classification of v-vi was observed in 86% of patients. One-vessel angioplasty was the most frequent treatment in 59.8%, and 2 or more vessels in 40.2%. There was 97% technical success. Overall limb salvage was 75%. Clinical success rates at 6, 12 and 24 months were 72, 47.2, and 26.4%, respectively. The median hospital stay was 18 days (range 12-35), with a median follow-up of 365 days (range 180-730). Overall mortality during follow up was 25%.
ConclusionOur results are similar as those described in the literature, and demonstrate that balloon angioplasty is a useful technique in critical limb ischaemia patients with infrapopliteal lesions, and has an adequate limb rate salvage.
La isquemia crítica (IC) de las extremidades inferiores es una causa mayor de morbimortalidad entre los pacientes que padecen enfermedad arterial periférica. La IC se define como dolor de reposo, lesiones tróficas de la extremidad o gangrena, que corresponde con la fase más avanzada de la isquemia crónica de las extremidades inferiores, y representa los estadios iv-vi de la clasificación de Rutherford. Esta clasificación fue aceptada en 2007 cuando se realizó el documento de la TASC2 (Transatlantic Intersociety Consensus)1. La amputación mayor, por esta causa, continúa siendo una práctica frecuente, que atiende al progresivo envejecimiento de la población y a una mayor prevalencia de diabetes2 como factores de riesgo determinantes.
El tratamiento endovascular con angioplastia transluminal percutánea (ATP) en pacientes con enfermedad estenooclusiva infrainguinal y con IC es considerado una opción válida de tratamiento incluso cuando se comparan los resultados de dicho procedimiento con la cirugía de bypass3. Aunque en las guías clínicas todavía no existe un consenso para el tratamiento de esta dolencia, la literatura propone que la cirugía debería indicarse en pacientes con bajo riesgo quirúrgico, adecuado run-off en el pie y un buen calibre de vena safena interna. Afirma, a su vez, que la ATP debe ser la primera opción de tratamiento debido a las ventajas que ofrece a este tipo de pacientes, cuando esta es técnicamente factible4. A diferencia de los resultados obtenidos con la ATP en el sector femoropoplíteo, la ATP del sector infrapoplíteo (IP) se ha empleado con menor frecuencia debido a los resultados subóptimos de permeabilidad que en un principio ofrecía. En cambio, el uso de la ATP en el sector IP en pacientes con IC se ha incrementado en los últimos años debido a la mejora del material endovascular disponible y a las técnicas mínimamente invasivas utilizadas en estos pacientes, que, habitualmente, presentan numerosas comorbilidades. Con el uso de la ATP en el sector IP, se pretende aumentar el salvamento de la extremidad, incentivar la curación de las lesiones tróficas y mejorar la calidad de vida de estos pacientes. Estos objetivos prevalecen sobre la permeabilidad de esta técnica a largo plazo. La curación de la lesión trófica es un fenómeno que parece estar directamente relacionado con el flujo arterial que, tras la revascularización, se dirige hasta el pie, con el fin de maximizar su perfusión5.
Estudios recientes en los que se analizan los determinantes que condicionan la tasa de curación de la lesión trófica en pacientes con IC y lesiones IP parecen concluir que el tratamiento endovascular presenta una aceptable tasa de curación de la lesión y, por tanto, de salvamento de la extremidad6.
Este estudio tiene como objetivo principal describir el salvamento de la extremidad utilizando el tratamiento endovascular con ATP simple en pacientes con IC y lesiones exclusivamente del sector IP. Como objetivos secundarios se describen el éxito técnico; el éxito clínico primario a los 6, 12 y 24 meses; la mortalidad; la necesidad de amputación menor; el tiempo de hospitalización y el seguimiento.
Material y métodosSe presenta un estudio observacional a partir de una base de datos realizada con carácter retrospectivo. Se recogieron todos los pacientes con IC debida a enfermedad exclusiva del sector IP tratados de forma endovascular (ATP), entre los años 2005 y 2015, en nuestro centro.
Se intervino a aquellos pacientes que presentaban IC, es decir, se encontraban en estadios de Rutherford IV-VI, con dolor de reposo, lesiones tróficas o gangrena de la extremidad. Fueron excluidos del estudio aquellos en los que se realizó tratamiento concomitante del sector femoropoplíteo.
Todos los pacientes presentaban ausencia de pulsos distales y firmaron un consentimiento informado antes del procedimiento. El diagnóstico clínico se complementó, según el protocolo del servicio, con cartografía doppler prequirúrgica del sector arterial del miembro afecto y se confirmó mediante arteriografía intraoperatoria. La mayoría de los procedimientos se realizaron bajo anestesia regional o con anestesia local y sedación.
Los procedimientos se realizaron usando introductores de 4 o 5Fr, con abordaje femoral percutáneo anterógrado e ipsolateral. En ocasiones excepcionales, en las que mediante el abordaje anterógrado no se consiguió recanalizar la lesión, se utilizó un abordaje femoral anterógrado combinado con uno retrógado desde la arteria pedia. Todos los pacientes fueron anticoagulados durante el procedimiento con 5.000UI de heparina no fraccionada.
Para cruzar las lesiones de los vasos tibiales se utilizaron guías del 0,014” o del 0,018”. La recanalización de la lesión fue intralunimal, aunque en algunos casos de oclusión del vaso la recanalización fue subintimal. La angioplastia se realizó con balones de bajo perfil con diferentes presiones de inflado, dependiendo del fabricante. El tiempo de inflado fue de 3 min, y el tamaño y la longitud de los balones se eligieron según las preferencias del cirujano y las características de la lesión. En cuanto al tipo de lesión tratada, estas se clasificaron como estenosis u oclusiones. Al finalizar el procedimiento, se utilizó la compresión manual en el punto de punción tras la retirada del introductor.
Respecto al tratamiento médico, a todos los pacientes se les prescribió estatina más doble antiagregación (con 100mg de ácido acetil salicílico y 75mg de clopidogrel durante 6 meses), o antiagregación simple más anticoagulación, si el paciente precisaba esta última por otra causa.
El éxito técnico se define como la posibilidad de realizar angioplastia de al menos un vaso principal que logra la permeabilidad hasta algún arco distal en la arteriografía de control intraoperatoria. Se describe intento fallido de recanalización como la incapacidad de revascularizar otro de los vasos tibiales enfermos.
El éxito clínico, valorado a los 6, 12 y 24 meses, respectivamente. Se define en función de la evolución clínica de los pacientes: curación de las lesiones tróficas o desaparición del dolor de reposo. En ocasiones, durante el seguimiento, además de la evaluación clínica, se utilizaron métodos objetivos como la ecografía doppler o el índice de Yao, para valorar la permeabilidad de los vasos tratados.
Se consideró reintervención al procedimiento realizado en pacientes con evolución clínica desfavorable durante las siguientes 2-3 semanas de la intervención y en los que, de forma objetiva (ecografía doppler), se visualizó estenosis significativa del vaso distal previamente tratado. Al tratarse de casos aislados, no consideramos la permeabilidad primaria asistida ni la permeabilidad secundaria, puesto que tampoco en estos casos se realizó un seguimiento objetivo posterior de la permeabilidad de los vasos distales.
Fueron consideradas amputaciones menores las amputaciones transfalángicas y las transmetatarsianas.
Se registró la mortalidad a los 30 días y durante el seguimiento, y se cuantificaron los días de estancia hospitalaria tras el procedimiento.
El análisis de los datos se hizo por extremidad. Los pacientes que fallecieron durante el seguimiento, más allá de los 30 días del procedimiento y que fueron dados de alta, se incluyeron en el porcentaje de pacientes libres de amputación mayor.
Análisis estadísticoEl estudio estadístico se realizó a través del programa Stata Statistic/Data Analysis, versión 12.0. Las variables continuas se expresaron como medias ± desviación estándar o mediana con rangos. Las variables categóricas se presentaron como números absolutos o porcentajes. La comparación en el análisis univariante se realizó con t de Student o test de chi cuadrado, dependiendo del tipo de variable. Para estimar las curvas del porcentaje de pacientes libres de amputación mayor y las de éxito clínico de la extremidad tratada, se utilizaron curvas de supervivencia según el estadístico de Kaplan-Meier. Una p<0,05 fue considerada significativa.
ResultadosSe realizó ATP de lesiones IP para tratar 72 piernas en 68 pacientes. Los datos demográficos estudiados se resumen en la tabla 1.
Datos demográficos:
| Variable | Número absoluto o mediana | Porcentaje o rango |
|---|---|---|
| Edad (años) | 75 | 49-94 |
| Sexo (masculino) | 53 | 74 |
| Comorbilidades | ||
| Hipertensión | 55 | 75 |
| Diabetes | 58 | 80,5 |
| Dislipidemia | 39 | 54 |
| Fumadores activos | 10 | 14 |
| Enfermedad renal crónica | 16 | 22 |
| Cardiopatía isquémica | 26 | 33 |
| Estadio Rutherford | ||
| Rutherford IV | 9 | 12,5 |
| Rutherford V-VI | 63 | 87,5 |
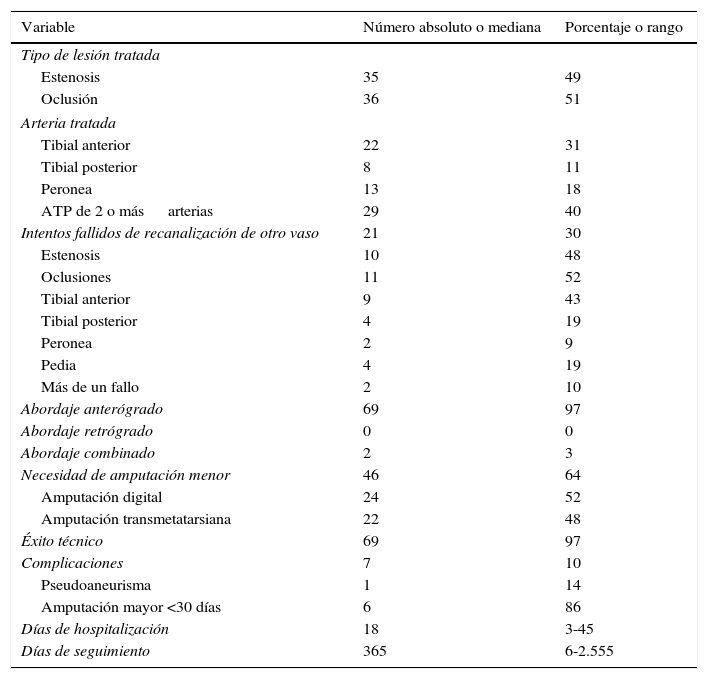
En cuanto al procedimiento realizado, en el 97% de los casos el abordaje fue anterógrado. En 2 extremidades se utilizó un abordaje combinado con punción de la arteria pedia de forma retrógrada. Las lesiones se clasificaron como estenosis (49%) u oclusiones (51%) según la descripción en la arteriografía intraoperatoria. En el 59,8% de los casos se realizó ATP de un solo vaso, y en el 40,2% se angioplastiaron 2 o más vasos.
Se obtuvo un éxito técnico del 97%. En el 40,2% de los procedimientos se intentó recanalizar más de un vaso. Hubo 21 procedimientos (30%) en los que ocurrió un intento fallido de recanalizar otro de los troncos tibiales enfermos. De estos intentos fallidos, 11 fueron oclusiones y 10 estenosis. La tabla 2 resume los vasos tratados y aquellos con intentos fallidos.
Datos del procedimiento
| Variable | Número absoluto o mediana | Porcentaje o rango |
|---|---|---|
| Tipo de lesión tratada | ||
| Estenosis | 35 | 49 |
| Oclusión | 36 | 51 |
| Arteria tratada | ||
| Tibial anterior | 22 | 31 |
| Tibial posterior | 8 | 11 |
| Peronea | 13 | 18 |
| ATP de 2 o más arterias | 29 | 40 |
| Intentos fallidos de recanalización de otro vaso | 21 | 30 |
| Estenosis | 10 | 48 |
| Oclusiones | 11 | 52 |
| Tibial anterior | 9 | 43 |
| Tibial posterior | 4 | 19 |
| Peronea | 2 | 9 |
| Pedia | 4 | 19 |
| Más de un fallo | 2 | 10 |
| Abordaje anterógrado | 69 | 97 |
| Abordaje retrógrado | 0 | 0 |
| Abordaje combinado | 2 | 3 |
| Necesidad de amputación menor | 46 | 64 |
| Amputación digital | 24 | 52 |
| Amputación transmetatarsiana | 22 | 48 |
| Éxito técnico | 69 | 97 |
| Complicaciones | 7 | 10 |
| Pseudoaneurisma | 1 | 14 |
| Amputación mayor <30 días | 6 | 86 |
| Días de hospitalización | 18 | 3-45 |
| Días de seguimiento | 365 | 6-2.555 |
ATP: angioplastia transluminal percutánea.
Las complicaciones perioperatorias y en los primeros 30 días tras la intervención ocurrieron en 7 pacientes (10%). Seis fueron trombosis precoces que precisaron amputación infracondílea por ominosa evolución de las lesiones. Además, se describió un caso de pseudoaneurisma, en punto de punción femoral, tratado mediante inyección de trombina a las 48 h del procedimiento.
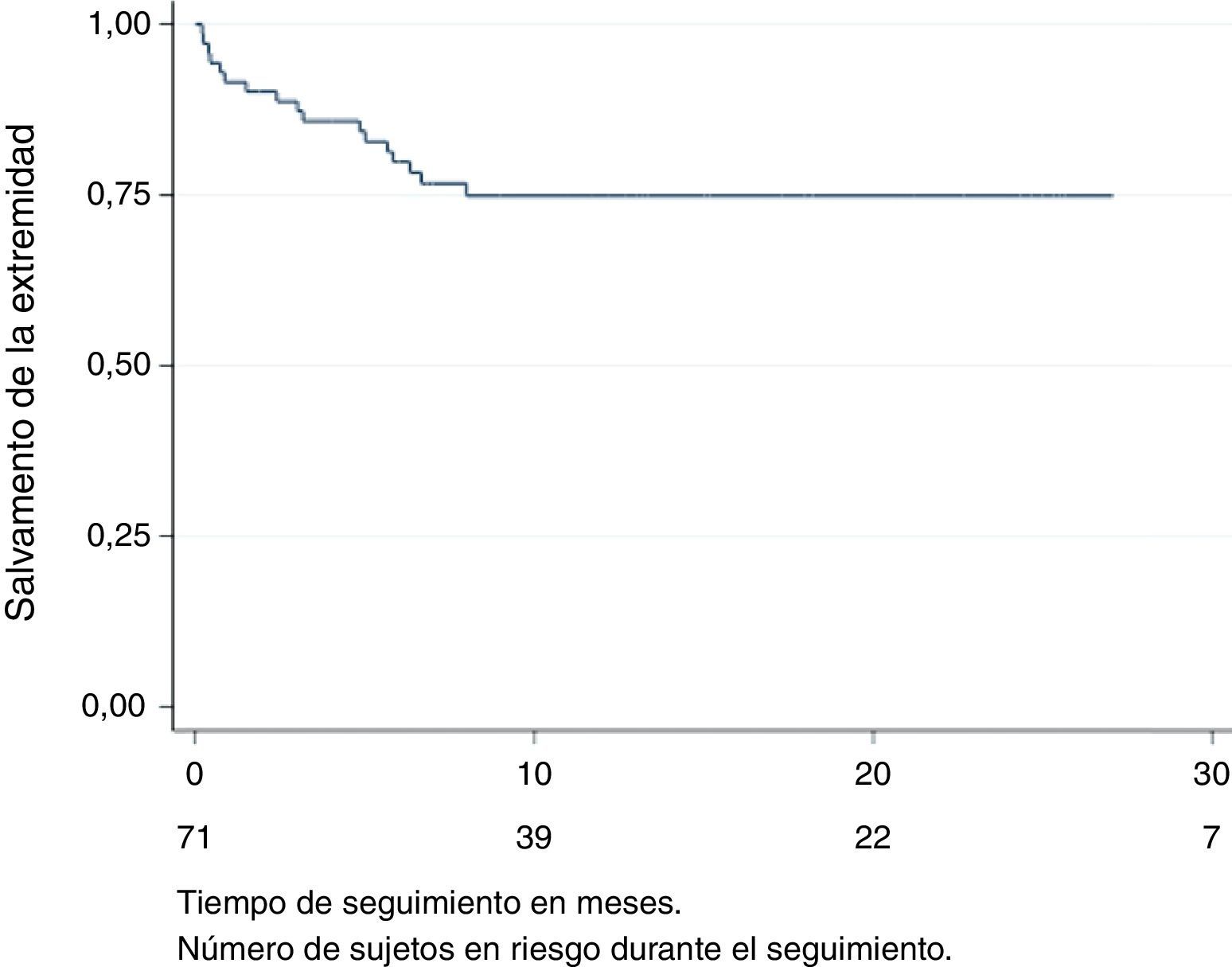
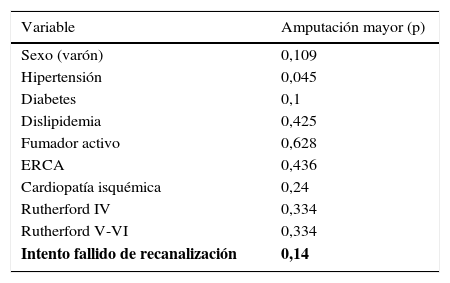
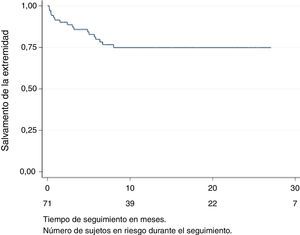
La mediana de días hasta la amputación fue de 83,5 días (rango 6-240), por lo que todas las amputaciones mayores ocurrieron durante el primer año de seguimiento. El porcentaje de salvamento de la extremidad fue del 75% (fig. 1). Se realizó amputación mayor a 17 pacientes. En el análisis univariante con las variables estudiadas, la amputación mayor solo tuvo relación estadísticamente significativa (p=0,014) con el intento fallido de recanalización de alguno de los vasos enfermos. Datos resumidos en la tabla 3.
Análisis univariante de las variables estudiadas frente a la realización de amputación mayor
| Variable | Amputación mayor (p) |
|---|---|
| Sexo (varón) | 0,109 |
| Hipertensión | 0,045 |
| Diabetes | 0,1 |
| Dislipidemia | 0,425 |
| Fumador activo | 0,628 |
| ERCA | 0,436 |
| Cardiopatía isquémica | 0,24 |
| Rutherford IV | 0,334 |
| Rutherford V-VI | 0,334 |
| Intento fallido de recanalización | 0,14 |
ERCA: enfermedad renal crónica avanzada.
En negrita las variables estadísticamente significativas.
La mediana de seguimiento fue de 365 días (rango 6-2.555), en su mayoría se trató de seguimiento clínico. De forma selectiva, en pacientes en los que la lesión no mejoraba tras la revascularización, o continuaban con dolor de reposo, se realizó ecodoppler de troncos distales para comprobar la permeabilidad.
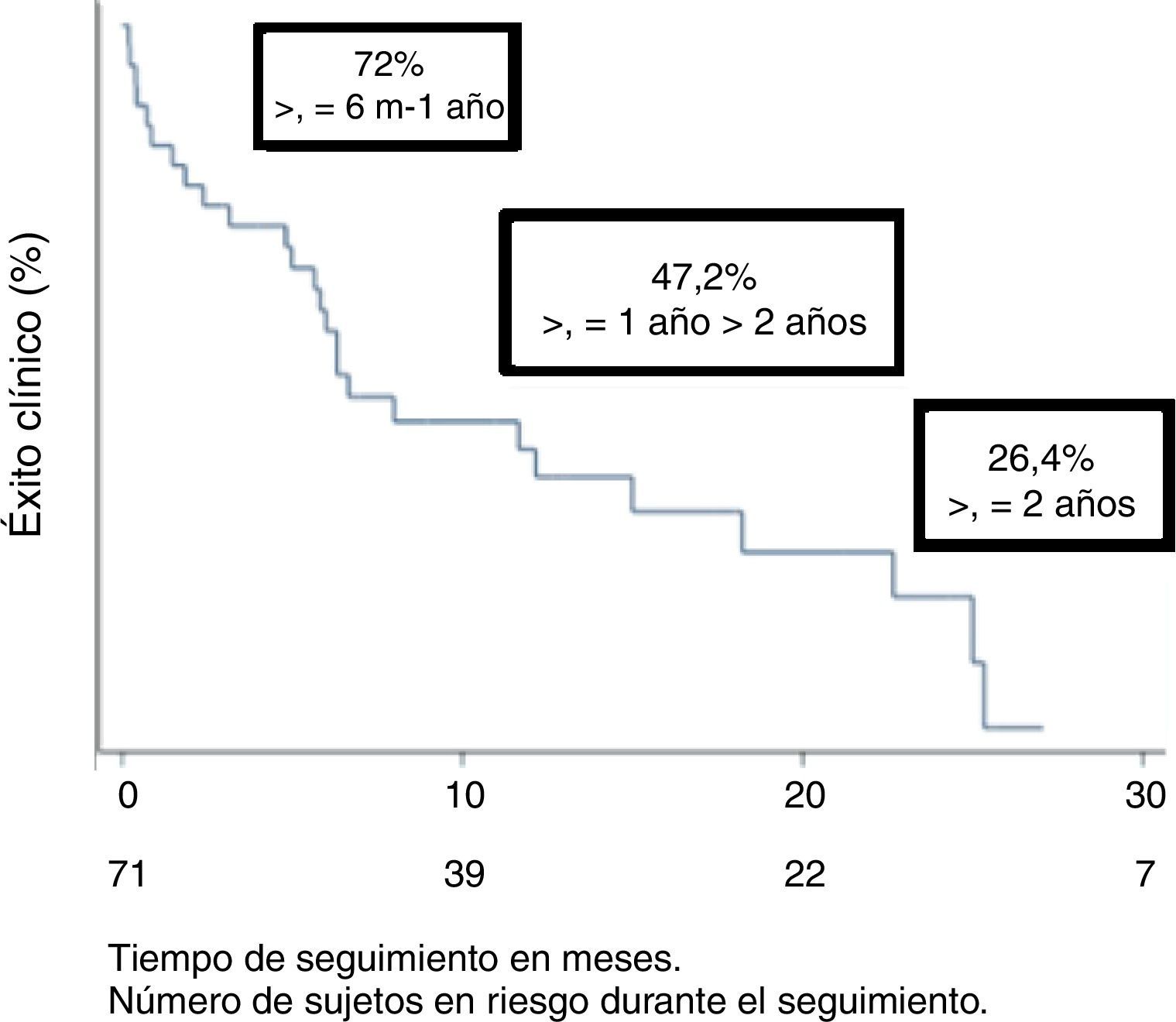
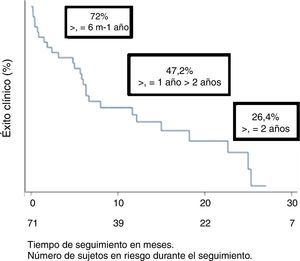
El éxito clínico fue del 72; 47,2 y 26,4% a los 6, 12 y 24 meses, respectivamente (fig. 2).
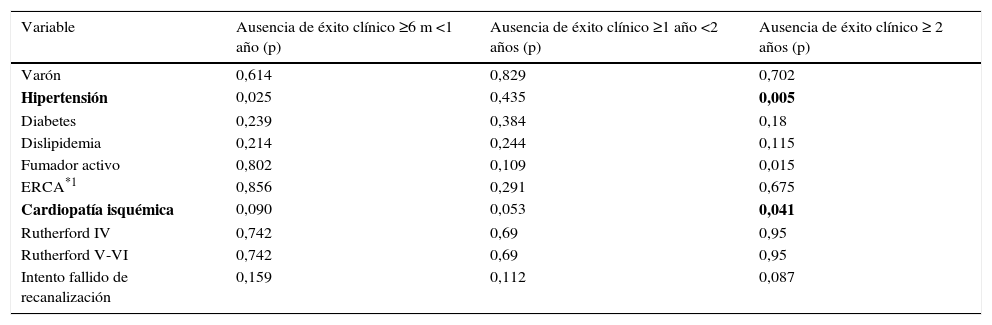
En el análisis univariante de las variables estudiadas con la ausencia de éxito clínico, tanto la hipertensión como la CI presentaron una fuerte asociación en todos los intervalos evaluados. En el caso de la hipertensión, esta asociación solo presentó diferencias estadísticamente significativas a partir de los 2 años de seguimiento (odds ratio [OR]: 9,09; intervalo de confianza [IC] al 95%: 1,56-49,96; p=0,005). Con la cardiopatía isquémica los resultados fueron similares, con fuerte asociación durante todos los periodos estudiados; también fue estadísticamente significativa a partir de los 2 años de seguimiento (OR: 4,266; IC al 95%: 1,002-16,79; p=0,041). El resto de los resultados están resumidos en la tabla 4.
Análisis univariante de las variables estudiadas frente a la ausencia de éxito clínico
| Variable | Ausencia de éxito clínico ≥6 m <1 año (p) | Ausencia de éxito clínico ≥1 año <2 años (p) | Ausencia de éxito clínico ≥ 2 años (p) |
|---|---|---|---|
| Varón | 0,614 | 0,829 | 0,702 |
| Hipertensión | 0,025 | 0,435 | 0,005 |
| Diabetes | 0,239 | 0,384 | 0,18 |
| Dislipidemia | 0,214 | 0,244 | 0,115 |
| Fumador activo | 0,802 | 0,109 | 0,015 |
| ERCA*1 | 0,856 | 0,291 | 0,675 |
| Cardiopatía isquémica | 0,090 | 0,053 | 0,041 |
| Rutherford IV | 0,742 | 0,69 | 0,95 |
| Rutherford V-VI | 0,742 | 0,69 | 0,95 |
| Intento fallido de recanalización | 0,159 | 0,112 | 0,087 |
En negrita las variables estadísticamente significativas.
De todos los pacientes tratados, se reintervino a 7 (9,7%) en las 2-3 semanas posteriores al primer procedimiento. Se realizó una nueva angioplastia de los troncos tibiales previamente tratados. Estos pacientes presentaron una evolución clínica favorable, sin que fuera necesaria la amputación mayor durante el año de seguimiento clínico posterior.
En el 64% de los pacientes fue necesaria la amputación menor. El 52% fueron amputaciones transfalángicas, de uno o más dedos. En el 48% restante, se realizó una transmetatarsiana.
La mediana de días de hospitalización fue de 18 (rango 3-45). La media de días de hospitalización en la amputación menor fue de 38±17 días; en los que no se requirió dicha amputación, esta descendió hasta 17±12 días. La diferencia fue estadísticamente significativa en el análisis univariante (p=0,003).
No se registró ningún caso de mortalidad a los 30 días del procedimiento. Aquellos pacientes que fallecieron tuvieron una mediana de días hasta el deceso de 56 días (rango 52-1.095). La supervivencia global durante el seguimiento fue del 75%.
DiscusiónEn este estudio de la población tratada en nuestro centro, la intervención endovascular de las lesiones IP se reservó para pacientes con IC de la extremidad. Los pacientes, en su mayoría, eran diabéticos y con lesiones que radiológicamente se presentaban como estenosis u oclusiones largas de los troncos tibiales (TASC C o D). En la actualidad, aún no existe la clasificación TASC para las lesiones del sector IP, ni tampoco para su tratamiento7.
La literatura reciente describe en este grupo de pacientes, con numerosas comorbilidades, un beneficio, en el caso de un primer abordaje endovascular, para conseguir el salvamento de la extremidad8. En nuestro estudio, no se registró mortalidad perioperatoria. Tewksburry et al.2, Peralta Moscoso et al.9 y Nakano et al.10 describen una mortalidad perioperatoria de un 3,6; 1,6 y 2,8%, respectivamente, con lo que afirmamos que la opción endovascular es un tratamiento con un riesgo asumible para este tipo de pacientes.
Aunque en nuestra serie no se contempló, en la actualidad prevalece la tendencia de tratar directamente el angiosoma, unidad anatómica compuesta por un conjunto de tejidos vascularizados por un vaso principal, y que se representan en un territorio cutáneo concreto. Taylor et al. en 1987 describieron 40 angiosomas en todo el cuerpo humano y 5 específicos de la pierna11,12. A pesar de que este concepto es controvertido y todavía es necesaria mayor evidencia para apoyarlo9, existe literatura a favor de dicho tipo de tratamiento, para reducir el tiempo de curación de las lesiones1,12. Recientemente, Spillerova et al.13 han descrito una cohorte de 744 pacientes con enfermedad IP, en la que demuestran que el tratamiento dirigido al angiosoma presenta mejores tasas de curación de la lesión, y con ello, mayor porcentaje de salvamento de la extremidad.
En nuestra serie, la ausencia de éxito clínico tuvo una fuerte asociación con la hipertensión y con la cardiopatía isquémica. En este último aspecto, podemos asumir que el calibre de los vasos distales es similar a los coronarios, lo que permite prever mayor enfermedad distal en pacientes con cardiopatía isquémica concomitante y, con ello, menores tasas de curación de la lesión trófica.
El éxito clínico entre los 6 meses y el año de la intervención fue aceptable (72%). Sin embargo, pasado el año de seguimiento, presentamos un éxito clínico del 47,2%. Debido a la ausencia de un protocolo establecido de seguimiento de la permeabilidad de las lesiones tratadas, podemos justificar esta recaída con la sintomatología del paciente.
El éxito técnico fue del 97%, en cambio, el porcentaje de amputación mayor en el primer año fue del 25%. Esto se puede justificar por el tipo de lesiones tróficas que presentaban nuestros pacientes, el 30% de ellos: Rutherford VI. Romiti et al.5, en un metaanálisis en el que incluyeron a 2.557 pacientes y 2.653 extremidades, describen un 14% de amputación mayor al año, después de ATP del sector IP. No obstante, Nakano et al.10, en una muestra similar a la nuestra, de 109 pacientes con IC, enfermedad IP y necrosis extensa del pie, describen un 26% de amputación mayor en el primer año.
Con respecto a los datos de permeabilidad de nuestra muestra, al tratarse de un estudio retrospectivo, tuvimos limitaciones para objetivarla, y nos basamos en el seguimiento clínico. Gran parte eran pacientes diabéticos en los que el índice tobillo-brazo estaba limitado por la calcificación habitual de los troncos tibiales, y el ecodoppler en este sector tiene baja sensibilidad9. En la literatura, no se realiza un protocolo establecido de seguimiento en la enfermedad IP. Se registra con mayor interés la mejoría del estadio clínico de Rutherford, y la tasa de salvamento de la extremidad2,9,10. Actualmente, además, se han definido predictores independientes que retrasan la curación de la lesión, como son el estadio vi de Rutherford, la infección de la lesión, mínimo run-off en arcos plantares y la hospitalización prolongada6.
Aunque nuestro estudio se limitó al tratamiento con ATP simple del sector IP, el intento fallido de angioplastia de un vaso enfermo se relacionó con amputación mayor posterior. Actualmente, se están describiendo resultados tras angioplastia con balones fármaco-activos (DEB) y tras colocación de stents metálicos o fármaco-activos (DES).
En un metaanálisis reciente, donde se compara el tratamiento con DEB frente a ATP simple, parece existir mayor permeabilidad y menor tasa de reestenosis con DEB, pero no se aprecian diferencias en el porcentaje de salvamento de la extremidad14. Se han descrito resultados tras la colocación de stents de nitinol en IC del sector IP, y pacientes de alto riesgo quirúrgico, cuando el resultado de la angioplastia simple es subóptimo15. El EXPAND Study, estudio multicéntrico, aleatorizado, compara el stent de nitinol primario en lesiones IP frente a ATP más stent en un segundo tiempo. Sin embargo, dicho estudio no ha demostrado diferencia estadísticamente significativa entre los 2 tratamientos16.
El DES también parece disminuir la hiperplasia intimal generada tras la ATP simple. En el PADI Trial17, basándose en que, por calibre, los vasos distales son similares a los coronarios, afirman que los pacientes con IC del sector IP tratados con DES presentan una permeabilidad a los 6 meses, una mejoría de la lesión trófica y un porcentaje de salvamento de la extremidad mayores que aquellos tratados con ATP simple ± stent. Habrá que esperar a próximos resultados con esta terapia para poder contemplarla como opción de tratamiento primario en este tipo de pacientes.
Por lo tanto, aunque la angioplastia simple presenta una elevada tasa de reestenosis, todavía no hay evidencia suficiente para reemplazarla por otro tratamiento13–15.
ConclusionesEl envejecimiento de la población y, con ello, el aumento de la incidencia de factores de riesgo cardiovascular, como la hipertensión y la diabetes, lleva a que el número de casos con IC y enfermedad IP, a los que, como cirujanos vasculares tenemos que ofrecer tratamiento, sea cada día más importante.
El tratamiento endovascular, con ATP simple, en pacientes con enfermedad de vasos distales, es un tratamiento con una mortalidad perioperatoria baja y presenta un porcentaje de salvamento de la extremidad aceptable. Además, es seguro para pacientes ancianos con numerosas comorbilidades y con lesiones tróficas del pie.
Por último, cabe destacar que el mantenimiento clínico del paciente continúa siendo un reto a partir del año de seguimiento. En el futuro, con el fin de prever recaídas en IC, será necesario establecer protocolos objetivos de seguimiento sobre la permeabilidad de las lesiones del sector IP tratadas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no presentar conflictos de intereses.
A Martín Fabregate, miembro de la Unidad de Patología Endotelial del Hospital Universitario Ramón y Cajal de Madrid.
Presentado como comunicación oral en el Congreso Internacional del Capítulo de Cirugía Endovascular, en Zaragoza, 5-6 de noviembre de 2015 y como póster con comunicación oral en el Leipzig Interventional Course (LINC), en enero de 2016.