Introducción. La oclusión aórtica aguda es un evento raro asociado a elevadas cifras de morbimortalidad. La lesión neurológica directa con paraplejía aguda es muy poco frecuente. Caso clínico. Varón de 72 años de edad, hipertenso e hipercolesterolémico, sufrió dolor súbito de extremidades inferiores y paraplejía completa a la altura de L2. Una tomografía computarizada mostró trombosis segmentaria corta de la aorta infrarrenal, a la altura de L3, donde se situaba una placa calcificada posterior. Realizamos una trombectomía aórtica transfemoral y una angioplastia transluminal de la estenosis aórtica con balón 10 × 40 mm. El paciente recuperó pulsos distales normales y revascularización completa de ambas extremidades inferiores (tiempo evento-reperfusión: 8 horas). A pesar del tratamiento intensivo, el paciente desarrolló un síndrome de reperfusión grave, fracaso multiorgánico, y falleció 48 horas después de la intervención. La autopsia reveló una placa ateromatosa calcificada y fisurada en la aorta infrarrenal e infarto no hemorrágico de la médula espinal lumbar. Conclusión. Describimos un caso poco habitual de paraplejía aguda secundaria a una trombosis segmentaria corta de la aorta infrarrenal, que tratamos mediante técnicas endovasculares y discutimos los pocos casos similares publicados anteriormente. [ANGIOLOGÍA 2008; 60: 431–7]
Introduction. Acute aortic occlusion is a rare event associated with high morbidity and mortality rates. Direct neurological lesion with acute paraplegia is very uncommon. Case report. A 72-year-old hypertensive and hypercholesterolemic man suffered sudden lower limb pain and complete paraplegia at L2 level. An abdominal CT scan showed a short thrombosis of the infrarenal aorta, at the level of L3, where a posterior calcified plaque was located. We performed a transfemoral aortic thrombectomy and a PTA of the aortic stenosis with a 10×40mm balloon. The patient recovered normal distal pulses and complete revascularization of both lower limbs (time event-reperfusion: 8 hours).c Despite intensive treatment, the patient developed a severe reperfusion syndrome, multiorgan failure, and he died 48 hours after the procedure. The autopsy revealed a fisured and calcified atheromatous plaque in the infrarenal aorta and a non-hemorrhagic infarction of the lumbar spinal cord. Conclusion. We report an unusual case of acute paraplegia secondary to a short infrarenal aortic thrombosis, treated with an innovative endovascular approach, and we discuss the few previously published cases. [ANGIOLOGÍA 2008; 60: 431–7]
La oclusión aórtica aguda es poco frecuente. Se produce fundamentalmente por embolismo terminoaórtico, menos frecuentemente por trombosis de una aorta gravemente aterosclerótica o un aneurisma de aorta abdominal (AAA), y, ocasionalmente, por disección aórtica o traumatismo abdominal cerrado [1]. Habitualmente se manifiesta con dolor intenso y signos de isquemia grave en ambas extremidades inferiores. La isquemia puede producir afectación neurológica periférica en forma de parestesias, hipoestesia y paresia. Constituye una emergencia y se asocia a una elevada morbimortalidad. Una lesión medular directa con paraplejía aguda es muy rara y la ausencia de dolor puede enmascarar los síntomas isquémicos y minimizar la importancia del proceso subyacente [2].
Describimos un caso inusual de paraplejía aguda secundaria a una trombosis segmentaria de la aorta infrarrenal que tratamos mediante técnicas endovasculares. Revisamos y discutimos los 24 casos similares previamente publicados que hemos encontrado.
Caso clínicoVarón activo de 72 años de edad, ex fumador, hipertenso e hipercolesterolémico, sufrió dolor súbito en ambas extremidades inferiores y paraplejía completa en pocos minutos. No refería claudicación intermitente previa. A su llegada al hospital se encontraba hemodinámicamente estable y tranquilo, y no refería dolor ni malestar. Los hallazgos en la exploración incluían un abdomen distendido, blando y depresible, con globo vesical, ausencia de todos los pulsos en ambas extremidades inferiores con isquemia moderada de ambos pies, parálisis fláccida completa de ambas extremidades inferiores con pérdida total de sensibilidad y reflejos tendinosos, plantares y superficiales por debajo de L2.
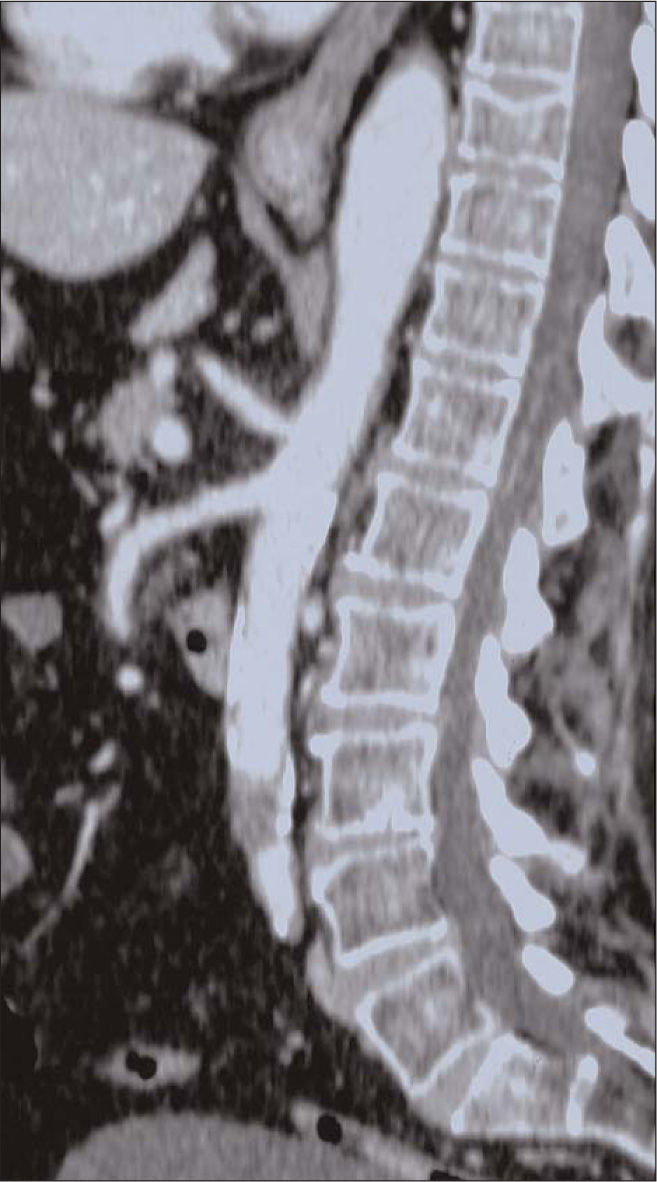
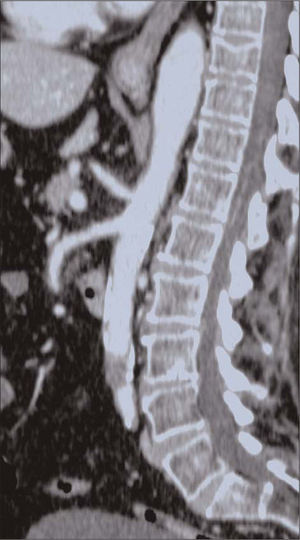
El análisis de sangre inicial mostraba creatinfosfocinasa (CPK) de 187 U/L y 13.700 leucocitos/mm3. Presentaba ritmo sinusal en el ecocardiograma y la radiografía de tórax era normal. Realizamos una tomografía computarizada (TC) abdominopélvica de urgencia en la que observamos una aorta torácica sana, ateromatosis leve de la aorta abdominal con calcificación difusa e irregular y sin dilatación, y una trombosis segmentaria corta (2,5 cm de longitud) de la aorta infrarrenal, a la altura de L3, donde se localizaba una placa posterior calcificada. La aorta terminal y su bifurcación se encontraban permeables, los ejes ilíacos estaban moderadamente lesionados pero permeables y las arterias femorales comunes (AFC) parecían sanas (Fig. 1). Se confirmó el diagnóstico de síndrome medular agudo a la altura de L2. Dada la ausencia de síntomas y signos sugerentes de una causa infecciosa, traumática o de otra naturaleza, consideramos que la etiología más probable era una isquemia medular secundaria a la trombosis aguda de la aorta infrarrenal.
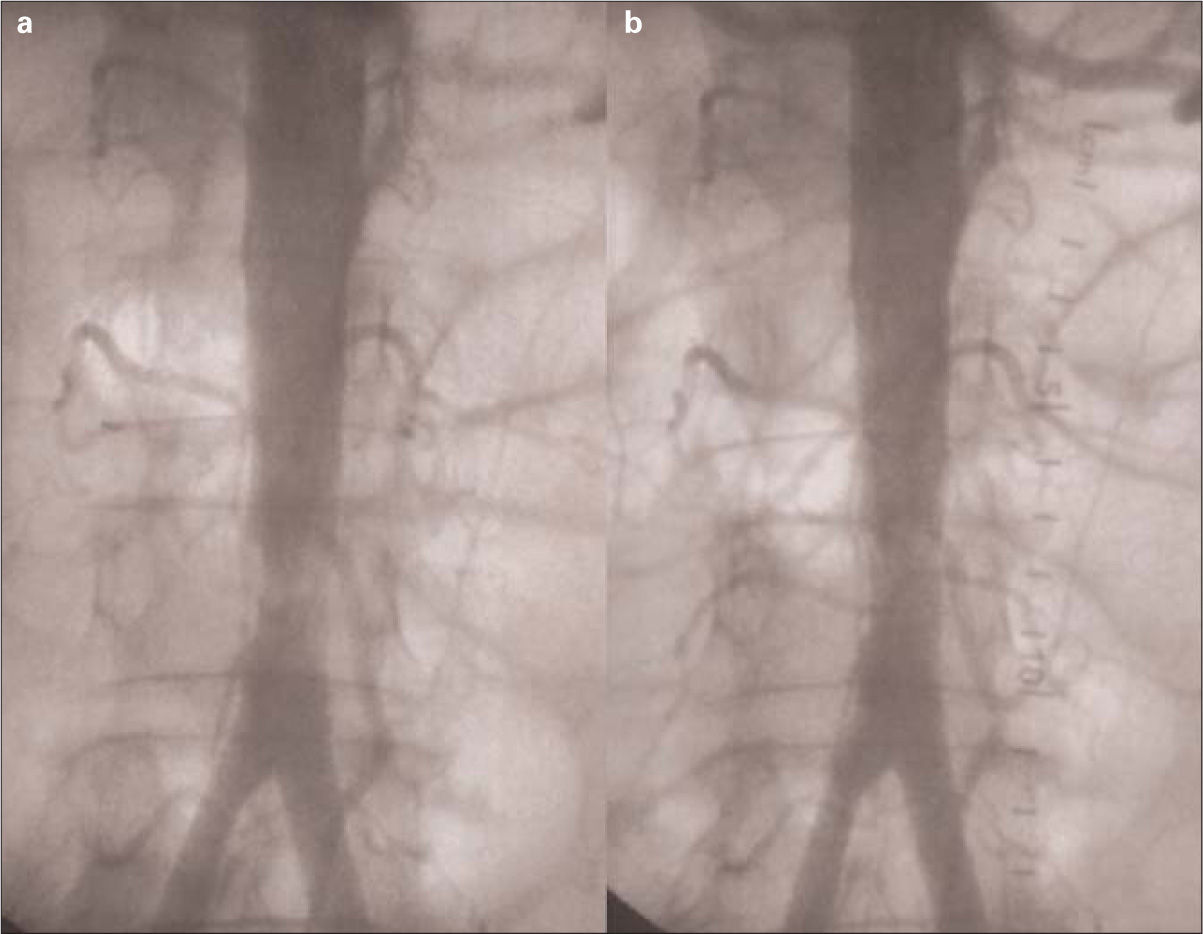
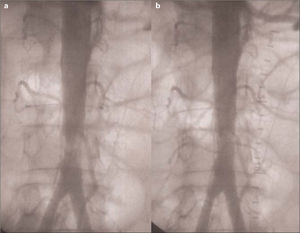
Bajo anestesia general y mediante acceso femoral bilateral realizamos una trombectomía aórtica transfemoral con balones de Fogarty n.° 4 introducidos simultáneamente por ambos ejes ilíacos. Extrajimos trombo fresco y el paciente recuperó pulsos femorales débiles. No obtuvimos material trombótico de los ejes femoropoplíteos. Realizamos un aortograma, y encontramos una estenosis grave (> 70%) de la aorta terminal, un centímetro proximal a la bifurcación aórtica. Se contrastaban claramente varias arterias lumbares a ambos lados de la aorta. Practicamos una angioplastia transluminal de la estenosis con un balón 10 × 40 mm SailorPlus (Invatec ®) (7 bar un minuto), y conseguimos un resultado angiográfico satisfactorio, con leve (10-30%) estenosis residual pero luz de 10 mm, sin complicaciones (Fig. 2). El paciente recuperó pulsos femorales y distales normales, y revascularización completa de ambas extremidades inferiores. No desarrolló síndrome compartimental y no precisó de fasciotomías. El intervalo entre el inicio de los síntomas y la reperfusión fue de ocho horas (cinco horas desde el evento hasta la llegada al centro hospitalario + tres horas desde su llegada hasta la revascularización completa). Fue trasladado a la Unidad de Cuidados Intensivos, donde fue tratado con altas dosis de metilprednisolona. A pesar del tratamiento intensivo, desarrolló un síndrome de revascularización grave, con elevación de las concentraciones plasmáticas de CPK (hasta 125.157 U/L), hiperpotasemia (7,22 mEq/L) y acidosis metabólica (pH ,7,3; HCO3, 11,5 mEq/L), fracaso renal agudo anúrico, síndrome de distrés respiratorio del adulto (SDRA), coagulopatía y fracaso multiorgánico, y finalmente falleció 48 horas después de la intervención.
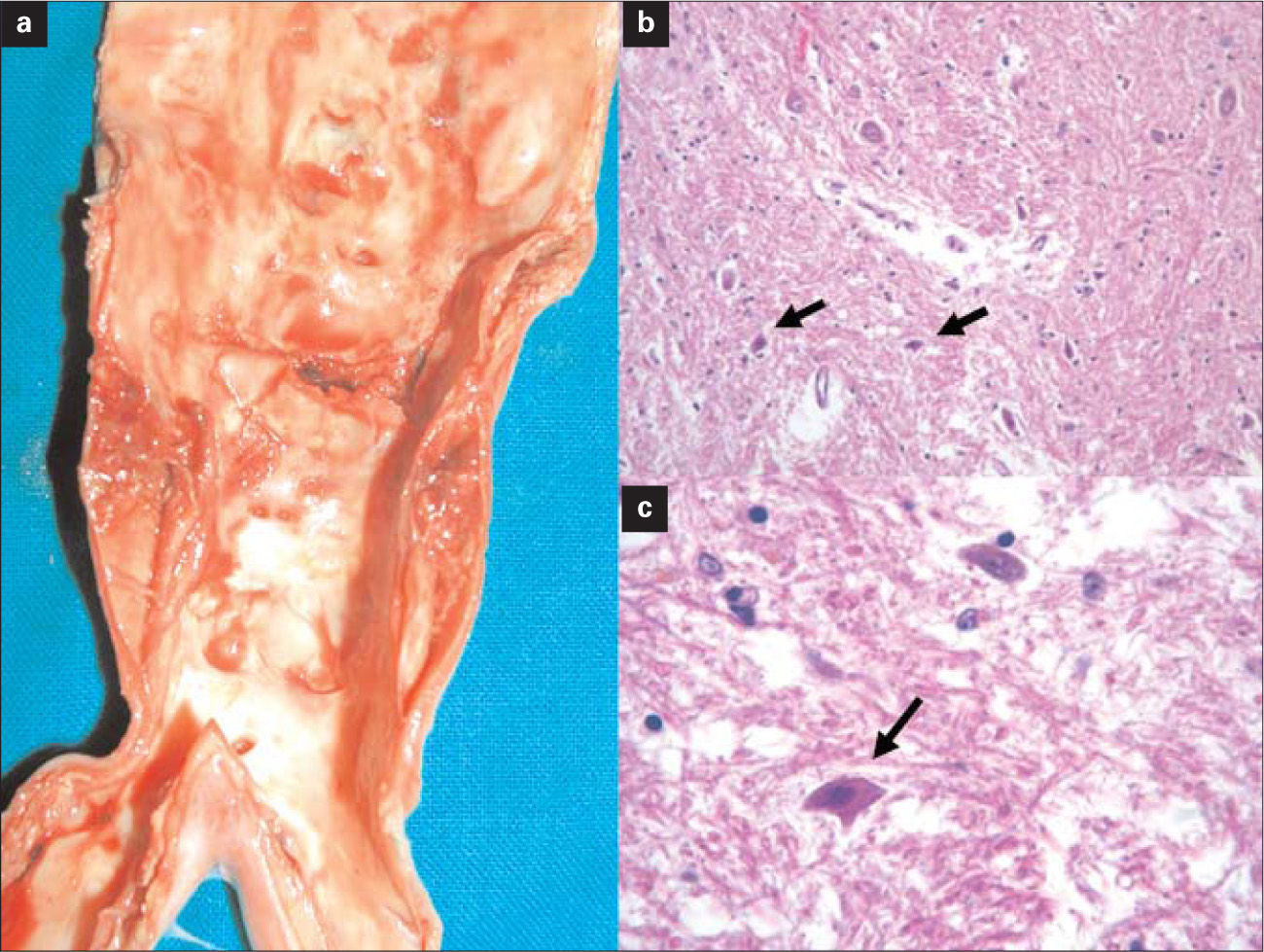
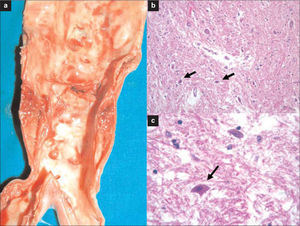
La autopsia reveló una placa ateromatosa calcificada y fisurada en la aorta infrarrenal, necrosis hemorrágica del psoas y un infarto no hemorrágico de la médula espinal lumbar. Ésta presentaba edema leve y 'neuronas rojas' en las astas anteriores, con núcleo hipercromático angulado y citoplasma intensamente eosinófilo (Fig. 3). No pudimos localizar el origen de la arteria de Adamkiewicz.
Hallazgos de la autopsia: a) Placa parcialmente calcificada y fisurada en la aorta infrarrenal distal; b) Infarto no hemorrágico de la médula espinal lumbar, que muestra neuronas rojas en las astas anteriores (tinción de hematoxilina-eosina); c) Detalle de neurona roja (tinción de hematoxilina-eosina).
La médula espinal recibe su irrigación a través de una arteria espinal anterior principal, que nutre los dos tercios anteriores de la médula, y dos arterias espinales posteriores más pequeñas [2]. Reciben flujo de las arterias vertebral y subclavia proximalmente (C1-7), ramas intercostales en el segmento torácico superior (T1-7), arterias intercostales bajas y lumbares a través de la arteria radicular magna de Adamkiewicz para la médula toracolumbar (T8-L5), y arterias lumbares bajas, iliolumbares y sacras laterales, ramas de las hipogástricas, para la cauda equina[3,4]. La arteria de Adamkiewicz se origina a la izquierda de la aorta a la altura de T7-L2 en el 85% de los individuos, y tiene un origen bajo (L2-5) o alto (T5-6), con un asa anastomótica suplementaria del cono medular, en el 15% restante [3]. La oclusión de la aorta suprarrenal podría afectar al origen de la arteria de Adamkiewicz y provocar un infarto espinal. La oclusión infrarrenal puede producir debilidad de extremidades inferiores por neuropatía isquémica de la cauda equina[5] o paraplejía en pacientes con un origen distal de la arteria de Adamkiewicz [4]. Sospechamos que la trombosis aguda de una placa aterosclerótica en la aorta terminal de nuestro paciente ocluyó ramas lumbares críticas tributarias de las arterias espinales o incluso la arteria de Adamkiewicz que no pudimos localizar, que provocaron la paraplejía aguda.
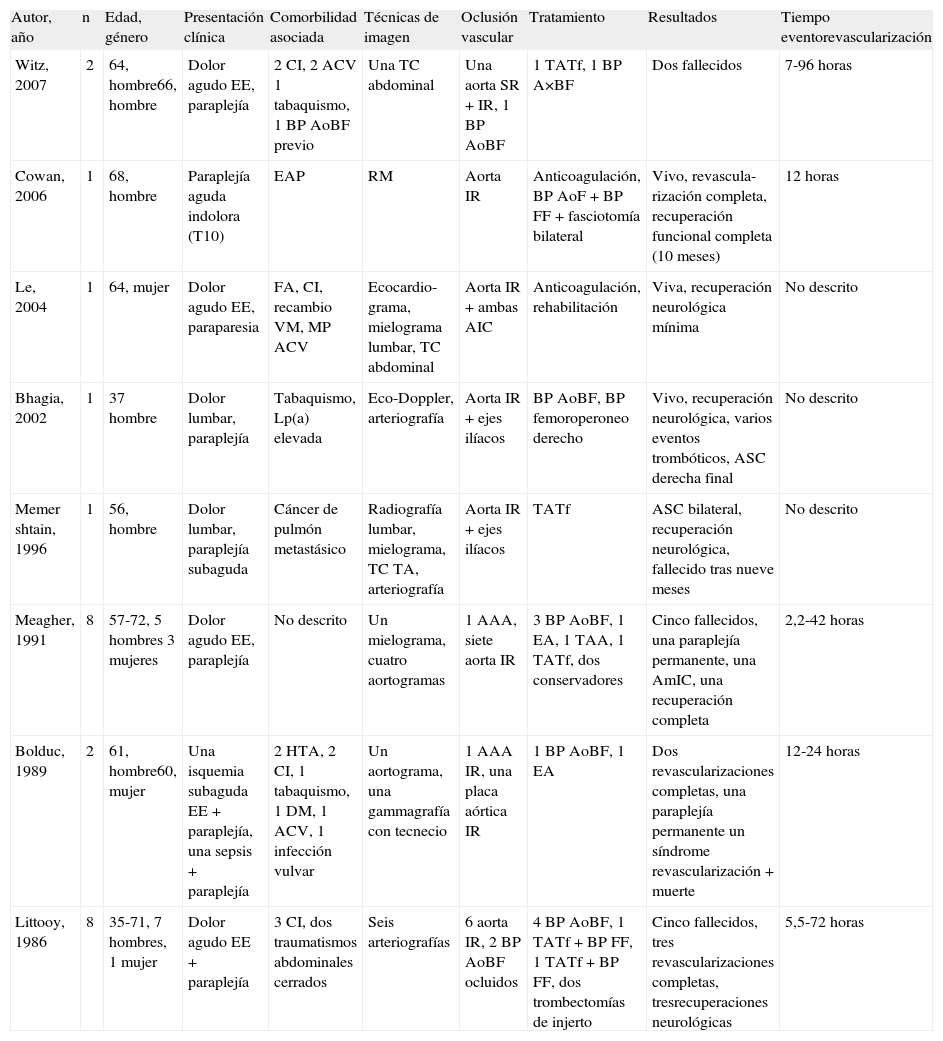
Existen otros 24 casos publicados de trombosis aórtica aguda manifestada como paraplejía aguda (Tabla 1) [1,2,5–10]. Incluyen 18 hombres y 6 mujeres, con edades comprendidas entre 35 y 72 años, 19 trombosis aórticas o aortoilíacas, dos trombosis agudas de AAA y tres oclusiones de injertos aortobifemorales.
Casos previamente publicados de trombosis aórtica aguda manifestada como paraplejía (se han excluido otras etiologías como embolismo, disección o traumatismo aórticos) [1–8].
| Autor, año | n | Edad, género | Presentación clínica | Comorbilidad asociada | Técnicas de imagen | Oclusión vascular | Tratamiento | Resultados | Tiempo eventorevascularización |
| Witz, 2007 | 2 | 64, hombre66, hombre | Dolor agudo EE, paraplejía | 2 CI, 2 ACV 1 tabaquismo, 1 BP AoBF previo | Una TC abdominal | Una aorta SR + IR, 1 BP AoBF | 1 TATf, 1 BP A×BF | Dos fallecidos | 7-96 horas |
| Cowan, 2006 | 1 | 68, hombre | Paraplejía aguda indolora (T10) | EAP | RM | Aorta IR | Anticoagulación, BP AoF + BP FF + fasciotomía bilateral | Vivo, revascula-rización completa, recuperación funcional completa (10 meses) | 12 horas |
| Le, 2004 | 1 | 64, mujer | Dolor agudo EE, paraparesia | FA, CI, recambio VM, MP ACV | Ecocardio-grama, mielograma lumbar, TC abdominal | Aorta IR + ambas AIC | Anticoagulación, rehabilitación | Viva, recuperación neurológica mínima | No descrito |
| Bhagia, 2002 | 1 | 37 hombre | Dolor lumbar, paraplejía | Tabaquismo, Lp(a) elevada | Eco-Doppler, arteriografía | Aorta IR + ejes ilíacos | BP AoBF, BP femoroperoneo derecho | Vivo, recuperación neurológica, varios eventos trombóticos, ASC derecha final | No descrito |
| Memer shtain, 1996 | 1 | 56, hombre | Dolor lumbar, paraplejía subaguda | Cáncer de pulmón metastásico | Radiografía lumbar, mielograma, TC TA, arteriografía | Aorta IR + ejes ilíacos | TATf | ASC bilateral, recuperación neurológica, fallecido tras nueve meses | No descrito |
| Meagher, 1991 | 8 | 57-72, 5 hombres 3 mujeres | Dolor agudo EE, paraplejía | No descrito | Un mielograma, cuatro aortogramas | 1 AAA, siete aorta IR | 3 BP AoBF, 1 EA, 1 TAA, 1 TATf, dos conservadores | Cinco fallecidos, una paraplejía permanente, una AmIC, una recuperación completa | 2,2-42 horas |
| Bolduc, 1989 | 2 | 61, hombre60, mujer | Una isquemia subaguda EE + paraplejía, una sepsis + paraplejía | 2 HTA, 2 CI, 1 tabaquismo, 1 DM, 1 ACV, 1 infección vulvar | Un aortograma, una gammagrafía con tecnecio | 1 AAA IR, una placa aórtica IR | 1 BP AoBF, 1 EA | Dos revascularizaciones completas, una paraplejía permanente un síndrome revascularización+ muerte | 12-24 horas |
| Littooy, 1986 | 8 | 35-71, 7 hombres, 1 mujer | Dolor agudo EE + paraplejía | 3 CI, dos traumatismos abdominales cerrados | Seis arteriografías | 6 aorta IR, 2 BP AoBF ocluidos | 4 BP AoBF, 1 TATf + BP FF, 1 TATf + BP FF, dos trombectomías de injerto | Cinco fallecidos, tres revascularizaciones completas, tresrecuperaciones neurológicas | 5,5-72 horas |
AAA: aneurisma de aorta abdominal; ACV: accidente cerebrovascular; AIC: arterias ilíacas comunes; AmIC: amputación infracondílea; AoBF: aortobifemoral; AoF: aortofemoral; ASC: amputación supracondílea; AxBF: axilobifemoral; BP: bypass; CI: cardiopatía isquémica; DM: diabetes mellitus; EA: endarterectomía aórtica; EAP: enfermedad arterial periférica; EE : extremidades inferiores; FA: fibrilación auricular; FF: femorofemoral; FP: femoropoplíteo; HTA: hipertensión arterial; IR: infrarrenal; Lp(a): lipoproteína(a); MP: marcapasos; n: número de casos; RM: resonancia magnética; SR: suprarrenal; TA: toracoabdominal; TAA: trombectomía aórtica abierta; TATf: trombectomía aórtica transfemoral; TC: tomografía computarizada; VM: válvula mitral.
El tiempo de isquemia medular máximo tolerable se ha calculado en unos ocho minutos [2]. La fisiopatología incluye el síndrome medular anterior y la mielopatía transversa completa, dependiendo del grado de isquemia espinal. La presentación clínica incluye palidez, frialdad, algunas veces dolor, hipoestesia pélvica y de extremidades inferiores, diferentes grados de parálisis y ausencia completa de pulsos en ambas extremidades inferiores. La paraplejía súbita e indolora es rara, puede desviar el diagnóstico hacia procesos puramente neurológicos y retrasar la identificación del déficit vascular y la revascularización, con consecuencias catastróficas [7]. La concentración sérica de CPK suele estar aumentada, aunque no en nuestro caso, debido posiblemente a que la oclusión aórtica era segmentaria; mantenía permeables la bifurcación aórtica y los ejes ilíacos y, por tanto, aumentaba la posibilidad de flujo colateral a la masa muscular de las extremidades inferiores y reducía la gravedad de la isquemia inmediata.
El diagnóstico diferencial incluye la hematomielia y el hematoma epidural/subdural, que requieren tratamiento quirúrgico urgente, y la compresión medular metastásica [9]. La técnica de imagen ideal es la TC, ya que es rápida, accesible, ofrece una completa evaluación de la aorta abdominal y los ejes ilíacos, y descarta otros posibles diagnósticos. Sólo fue utilizada en tres de los casos publicados. El papel del aortograma es controvertido porque es más invasivo y lento. Fue utilizado en 13 de los casos recogidos (Tabla 1). El eco-Doppler y la resonancia magnética son alternativas valiosas si están disponibles [2,7,8].
La oclusión aórtica desencadena un proceso catastrófico local y sistémico que amenaza la vida y las extremidades del paciente. Un diagnóstico precoz, un tratamiento médico intensivo y una revascularización de emergencia son esenciales, ya que los pronósticos vital y funcional son tiempo-dependientes. La mayoría de los casos publicados asociaron mejores resultados cuando se consiguió la revascularización en menos de 12 horas [1,2,7]. El tratamiento conservador con anticoagulación y dosis de esteroides elevadas se ha asociado con una recuperación funcional muy escasa y tasas de mortalidad de hasta el 75% [1,5]. La fibrinólisis puede ser una alternativa en casos menos agudos y deteriorados [8]. El tratamiento quirúrgico asocia un riesgo elevado, pero ofrece mayores posibilidades de recuperación neurológica o al menos salvación de las extremidades. Las técnicas más sencillas y menos invasivas, como la trombectomía aórtica transfemoral y el injerto axilobifemoral, son preferibles a las técnicas abiertas convencionales. La mayor parte de los casos recogidos fue tratado con revascularización anatómica (injerto aortofemoral/bifemoral) (n = 10; 41,7%), seguido de trombectomía aórtica transfemoral en cinco casos (20,8%), dos endarterectomías aórticas (8,3%), dos trombectomías de injertos previos (8,3%), una trombectomía aórtica abierta (4,2%) y un injerto axilobifemoral (4,2%). Tres (12,5%) pacientes fueron tratados de forma conservadora, y no existe ningún caso publicado previamente tratado con técnicas endovasculares (Tabla 1). Este abordaje utilizado en nuestro paciente resultó sencillo, rápido, poco invasivo, y consiguió la revascularización bilateral completa y efectiva.
Las posibles complicaciones quirúrgicas incluyen: fracaso renal agudo, síndrome compartimental con infarto tisular irreversible, infección, infarto agudo de miocardio, síndrome de distrés respiratorio del adulto, coagulación intravascular diseminada, fallo multiorgánico y muerte. Las cifras de mortalidad en la oclusión aórtica aguda, incluso con el tratamiento óptimo, pueden alcanzar el 50% [1,7,8]. La mortalidad precoz de la serie que hemos recogido fue de 54,2% (n = 13), con una incidencia adicional de paraplejía permanente de 12,5% (n = 3), pérdida de extremidad inferior unilateral del 8,3% (n = 2) y bilateral del 4,2% (n = 1). Así, solamente el 20,8% (n = 5) de los pacientes sobrevivió y recuperó funcionalidad neurológica y vascular completas (Tabla 1).
La recuperación de la paraplejía puede llevar hasta seis meses, con reversión del daño axonal difuso [4]. La médula espinal de nuestro paciente ya había sufrido cambios histológicos tempranos tras ocho horas de isquemia, pero no podemos saber si, tras la revascularización, existía posibilidad de recuperación o si el infarto era permanente e irreversible.
Las peculiaridades de este caso incluyen: oclusión segmentaria muy corta de la aorta infrarrenal como causa rara de paraplejía aguda, síntomas neurológicos agudos como presentación clínica principal, diagnóstico rápido y preciso con TC abdominal con contraste, y revascularización aórtica rápida y mínimamente invasiva con técnicas endovasculares.