El leiomiosarcoma (LMS) primario de vena cava inferior es un tumor poco frecuente que se origina en las células del músculo liso de la pared vascular. Los sarcomas representan un 1% de todos los tumores malignos, los LMS constituyen un 6% de los sarcomas y de todos los LMS solo un 2% son de origen vascular1. Presenta un crecimiento extraluminal, siendo más raro encontrar exclusivamente crecimiento intraluminal2. Aproximadamente existen unos 300 casos3 publicados en la literatura. La vena cava es la localización más frecuente de este tumor cuando es de origen vascular, localizándose en el segmento de vena cava comprendido entre las venas renales y las venas suprahepáticas (segmento medio) en un 44%.
Su clínica inespecífica hace que el diagnóstico se realice de forma tardía; ello genera gran comorbilidad a pesar de su crecimiento lento. El pilar fundamental es la resección total de la masa tumoral, constituyendo una patología de gran interés para el cirujano vascular.
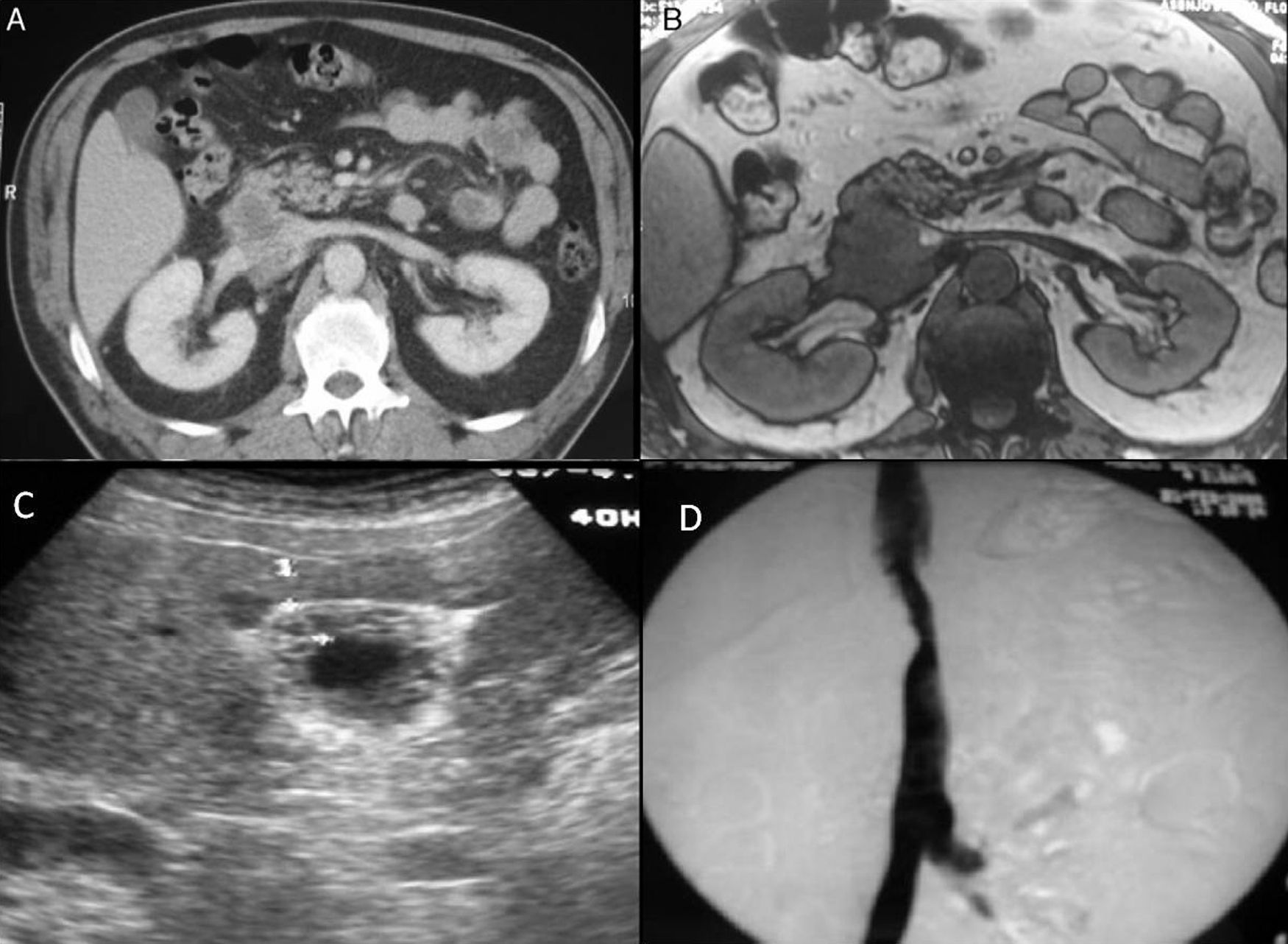
Presentamos el caso de un varón de 56 años, con dolor lumbar de repetición durante el último mes y medio, siendo diagnosticado de cólico nefrítico. En las pruebas de imagen realizadas (AngioTC, RM y ecografía) (fig. 1 A, B y C) se observó una masa de 62mmx60mmcm en la vena cava a nivel de la confluencia de ambas venas renales con una zona central necrótica. Se descartó la existencia de metástasis.
La flebografía demuestra la permeabilidad de la vena cava con una estenosis a nivel renal (fig. 1 D). Ante estos hallazgos radiológicos, el diagnóstico de sospecha es leiomiosarcoma de vena cava con crecimiento intra y extraluminal.
Se decidió realizar un tratamiento combinado de cirugía y radioterapia postoperatoria tras consultar el caso al Servicio de Oncología de nuestro Hospital.
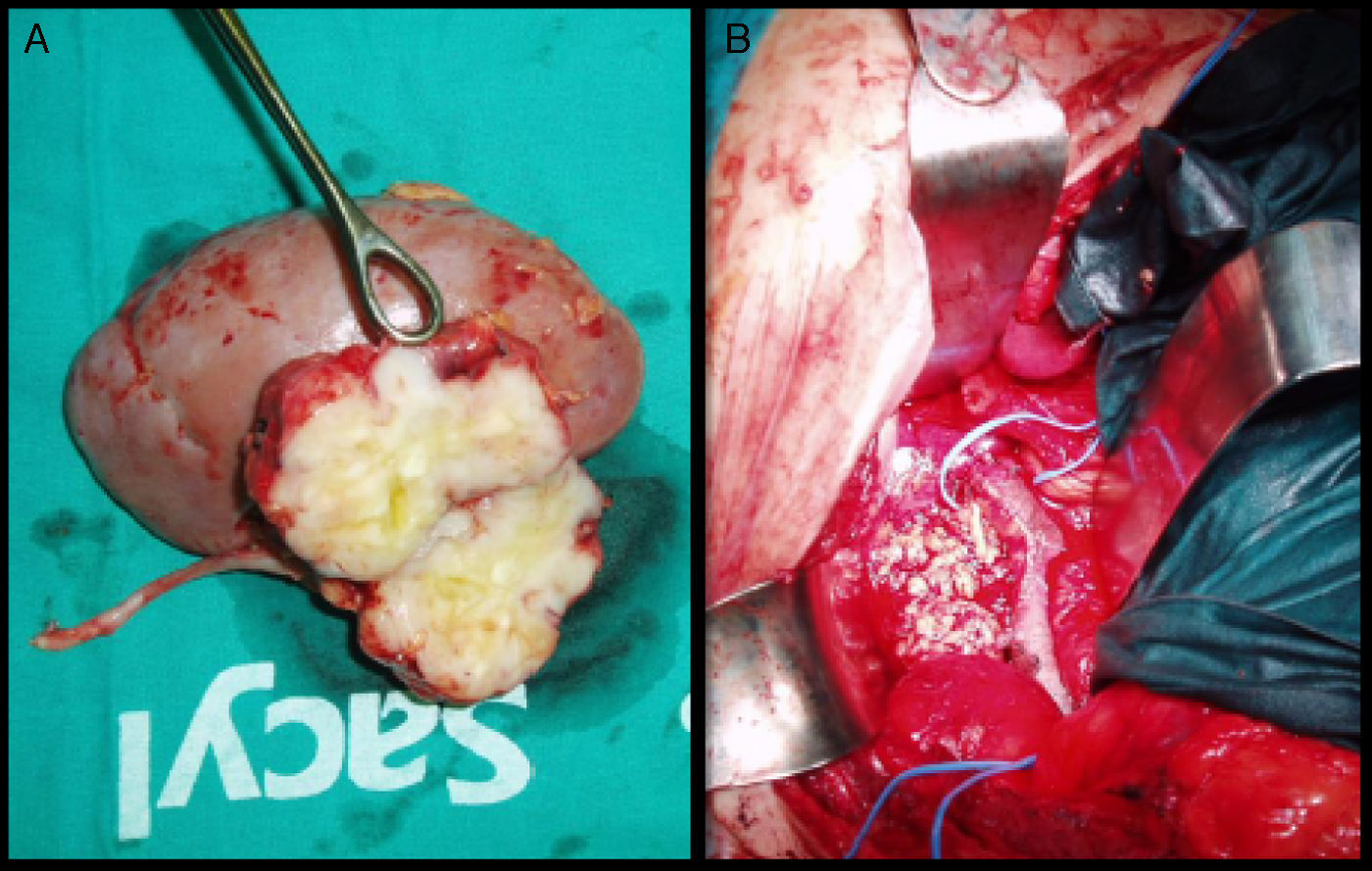
El tratamiento quirúrgico se realizó bajo anestesia general. Mediante laparotomía media como abordaje quirúrgico se expuso la vena cava inferior y se realizó un control proximal y distal de la zona tumoral. Se resecó la masa tumoral asociando nefrectomía de riñón derecho, puesto que el tumor afectaba al hilio renal (fig. 2 A). La vena cava inferior fue reconstruida realizando una cavoplastia mediante parche de PTFE (fig. 2B).
El diagnóstico anatomopatológico fue de leiomiosarcoma de grado moderado de vena cava inferior con extensión a vena renal derecha. Se comprobó que los bordes quirúrgicos estaban libres de células tumorales.
El paciente fue dado de alta hospitalaria al séptimo día postoperatorio. En el control posquirúrgico a los 6 meses con angioTC no se observan signos de recidiva tumoral ni de metástasis, siguiendo el paciente asintomático.
Se prefiere realizar reconstrucción de vena cava a la ligadura simple, siempre y cuando esta sea posible. La reparación de vena cava inferior se realiza mediante la utilización de prótesis de PTFE, aunque Illuminati et al. no encontraron diferencia de permeabilidad usando prótesis de dacron. El injerto de PTFE anillado resiste la compresión respiratoria y previene el colapso, con lo que disminuye el riesgo de trombosis4–7. No hay evidencia en el momento actual de que la realización de una fístula disminuya el riesgo de trombosis; además, tener una fístula puede dar una persistencia de edema de extremidades inferiores tras la cirugía7–9.
Respecto al régimen de antiagregación y/o anticoagulación, sí existe consenso respecto al tratamiento postoperatorio inmediato, donde se realiza anticoagulación; sin embargo, no existe un acuerdo total en el tratamiento a largo plazo6,7. En nuestro caso, al realizar una cavoplastia hemos creído conveniente realizar anticoagulación a largo plazo.
El papel del tratamiento neoadyuvante quimioterápico o radioterápico no está claro. Inicialmente se pensó que la radioterapia no era efectiva, pero en un estudio reciente se ha comprobado que la radiación intraoperatoria mejora el control local del tumor4.
La tasa de recurrencia del tumor se sitúa entre el 9 y el 33%. El factor más importante para aumentar la supervivencia es obtener unos márgenes libres de células malignas en la resección4,6,10. Existe una diferencia significativa en la supervivencia cuando los bordes están libres de tumor frente a cuando no lo están (supervivencia a 5 años si el margen afectado es del 0% y del 68% si no estaban afectados)10.
La tasa de supervivencia tras resección radical del tumor es de 49% a los 5 años y del 29% a 10 años. La mortalidad perioperatoria va desde el 0 al 15-20%5,7.
El pronóstico depende de la localización y la presencia de metástasis. Los factores de mal pronóstico son la afectación del segmento superior de vena cava, síntomas compresivos como edema de miembro inferior, síndrome Budd Chiari, crecimiento intraluminal del tumor y oclusión de vena cava inferior1,4,7.