Nuevos conocimientos sobre la trombosis venosa superficial, aparecidos en la última década, han modificado sustancialmente el diagnóstico y tratamiento de la misma. Esta entidad, considerada antes como una patología banal de fácil diagnóstico y sencillo tratamiento, actualmente es una patología potencialmente grave (al asociarse en muchas ocasiones a trombosis del sistema venoso profundo y la posibilidad de embolia pulmonar), que precisa de la práctica de diferentes exploraciones complementarias (eco-doppler, estudios de trombofilia, etc.) para instaurar un tratamiento específico. En este contexto, parecen estar indicadas las heparinas de bajo peso molecular.
New knowledge has come to light on superficial venous thrombosis in the last ten years, and has substantially changed its diagnosis and treatment. This condition, once considered a trivial disease, easy to diagnose and with straightforward treatment, is currently a potentially serious disease (on often being associated with deep vein thrombosis and the possibility of pulmonary embolism), which requires different complementary examinations (Echo-Doppler, thrombophilia studies, etc.), in order to install specific treatment, such as low molecular weight heparins.
La trombosis venosa superficial (TVS) es una trombosis localizada en una vena del sistema superficial, que se acompaña de una reacción inflamatoria perivenosa, mucho más intensa que en la trombosis venosa profunda (TVP). Otra cuestión terminológica es la diferencia existente entre TVS y tromboflebitis superficial; en la primera existe más trombo y menos inflamación que en la segunda (menos trombo y más inflamación). Esta última diferenciación es poco sustancial desde el punto de vista práctico y nosotros nos referiremos siempre al término TVS.
La TVS es una afección común, cuya verdadera incidencia permanece desconocida, si bien, en la consulta de médicos de familia, presenta una prevalencia muy superior a la TVP tanto en hombres como en mujeres y en todas las épocas de la vida1. La TVS es más frecuente en venas varicosas (varicoflebitis), pero también afecta venas aparentemente normales. La distinción entre TVS en vena varicosa (VV) o en vena no varicosa (VNV), como luego expondremos, es relevante desde el punto de vista diagnóstico y terapéutico.
La presente revisión tratará sobre las TVS de las extremidades inferiores. Se excluyen otras localizaciones (cuello, tórax —enfermedad de Mondor—, extremidades superiores, etc.). Tampoco nos ocuparemos de las tromboflebitis por infusión, químicas, traumáticas o iatrogénicas (sueroterapia, alimentación parenteral, inyección de contrastes, escleroterapia, catéteres, adicción a drogas, etc.). La rara tromboflebitis superficial infecciosa o supurativa tampoco será motivo de este artículo.
Como ya mencionamos, las TVS son más frecuentes en VV (70 %). En el 60–80 % de los casos la TVS se localiza a nivel de la safena interna, en el 10–20 % en la safena externa, y en el 10–20 % en otra vena superficial de la pierna; la bilateralidad de una TVS ocurre en el 5–10 %2.
¿La trombosis venosa superficial es una entidad benigna?No, y existen numerosos argumentos para tal aseveración:
- 1.
La aparición de TVS es un factor de riesgo independiente para la TVP 3,4. Por otro lado, la aparición de TVP es un factor de riesgo para la TVS5. Esto es así porque la mayoría de factores de riesgo son los mismos para ambas entidades (TVS y TVP), incluyendo la trombofilia6.
- 2.
Importante frecuencia de TVP concomitante con TVS. Ambas situaciones coinciden en el 5–36 % de las ocasiones 5,7, probablemente alrededor del 20 % 8,9. Habitualmente la TVP asienta en la extremidad ipsilateral a la TVS (73 %), pero también puede afectar a la contralateral (9 %) o de forma bilateral a ambas extremidades inferiores (18 %)8.
- 3.
Elevada frecuencia de embolismo pulmonar (EP) concomitante: la práctica sistemática de escáner pulmonar en las TVS detecta un 33 % de EP10; son EP sintomáticas entre un 0,511 y 11 %5, probablemente entre 2–4 %9.
Un reciente estudio epidemiológico12, posiblemente uno de los más extensos sobre la TVS (incluyó 844 casos consecutivos sintomáticos), confirma la no benignidad de la TVS. Así, 210 pacientes (24,9 %) presentaban una TVP o EP sintomática concomitante. Entre 600 pacientes sin TVP o EP a la inclusión del estudio, 58 (10,2 %) desarrollaron complicaciones a los tres meses del seguimiento, entre ellas las más significativas fueron: EP en 3 (0,5 %), TVP en 15 (2,8 %), extensión de la TVS en 18 (3,3 %) y recurrencia de la TVS en 10 (1,9 %), teniendo en cuenta que 540 pacientes (90,5 %) habían recibido anticoagulación como tratamiento de la TVS.
Si TVS y TVP están tan relacionadas, ello indica la poca benignidad de algunas TVS.
Importancia de la trombosis venosa superficial sobre vena sana o patológica (varicoflebitis)Las TVS sobre vena sana son mucho menos frecuentes que sobre VV (12 frente al 88 %)13, pero son mucho más graves. La gravedad de la TVP sobre venas sanas se relaciona con una mayor asociación con TVP y EP.
Diversos estudios 14–16 han demostrado una mayor prevalencia de factores de riesgo genéticos (mutación del factor V Leiden, mutación G2021A del gen de la protrombina, MTHFR o asociación de los mismos) en pacientes con TVS y TVP concomitante, máxime cuando la TVS asentaba sobre venas previamente sanas. Con deficiencias de la coagulación más infrecuentes (déficit de las proteínas S y C o de antitrombina) sucede algo similar. Lo mismo podríamos decir ante la presencia de neoplasias ocultas 16,17.
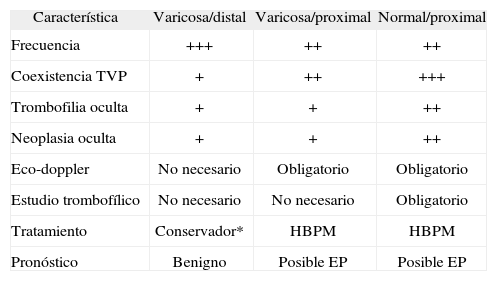
Las diferencias entre las diferentes TVS, según el tipo de vena afectada (varicosa o normal) y localización de la misma (proximal o distal), se pueden apreciar en la tabla 1.
Trombosis venosa superficial: tipos de vena y localización de la trombosis
| Característica | Varicosa/distal | Varicosa/proximal | Normal/proximal |
| Frecuencia | +++ | ++ | ++ |
| Coexistencia TVP | + | ++ | +++ |
| Trombofilia oculta | + | + | ++ |
| Neoplasia oculta | + | + | ++ |
| Eco-doppler | No necesario | Obligatorio | Obligatorio |
| Estudio trombofílico | No necesario | No necesario | Obligatorio |
| Tratamiento | Conservador* | HBPM | HBPM |
| Pronóstico | Benigno | Posible EP | Posible EP |
EP: embolia pulmonar; HBPM: heparinas de bajo peso molecular; TVP: trombosis venosa profunda.
La clínica suele aparecer de forma repentina. Localmente el paciente refiere dolor más o menos intenso y en la exploración se aprecia dolor, enrojecimiento, calor y discreto edema sobre una vena superficial. Posteriormente la vena se convierte en un cordón sólido, desapareciendo los síntomas inflamatorios bien por el tratamiento, bien de forma espontánea. En ocasiones se asocian manifestaciones generales inespecíficas, tales como febrícula y malestar general.
La varicoflebitis también se manifiesta de forma súbita, como un nódulo varicoso doloroso, indurado, caliente y enrojecido. La variz afecta pierde su reducibilidad, convirtiéndose en un "bultoma" lleno de sangre coagulada.
El diagnóstico de TVS, sin más, es relativamente sencillo mediante la referida clínica y exploración física. No obstante, un paciente con inflamación superficial a lo largo del trayecto de la vena safena, sobre todo si esta no es varicosa, puede confundirse con otros procesos (linfangitis, celulitis). Hasta hace pocos años, aquí finalizaba el proceso diagnóstico.
Sin embargo, los conocimientos actuales obligan a profundizar en el diagnóstico. La TVS ya no es considerada un proceso banal, dada su frecuente asociación con TVP y EP18. Estas cifras varían en relación con el método diagnóstico empleado, ya que muchas de esas TVP o EP son asintomáticas.
Dos mecanismos explican la asociación TVS + TVP/EP: a) la propagación del trombo del sistema superficial al profundo, a través de los cayados safenos o una perforante, y b) por la existencia de un estado de hipercoagulabilidad que afecta a ambos sistemas venosos por igual. Dicha asociación es más frecuente en caso de TVS sobre VNV19. También es muy elevada en las TVS que afectan a la safena externa (65,6 %)20.
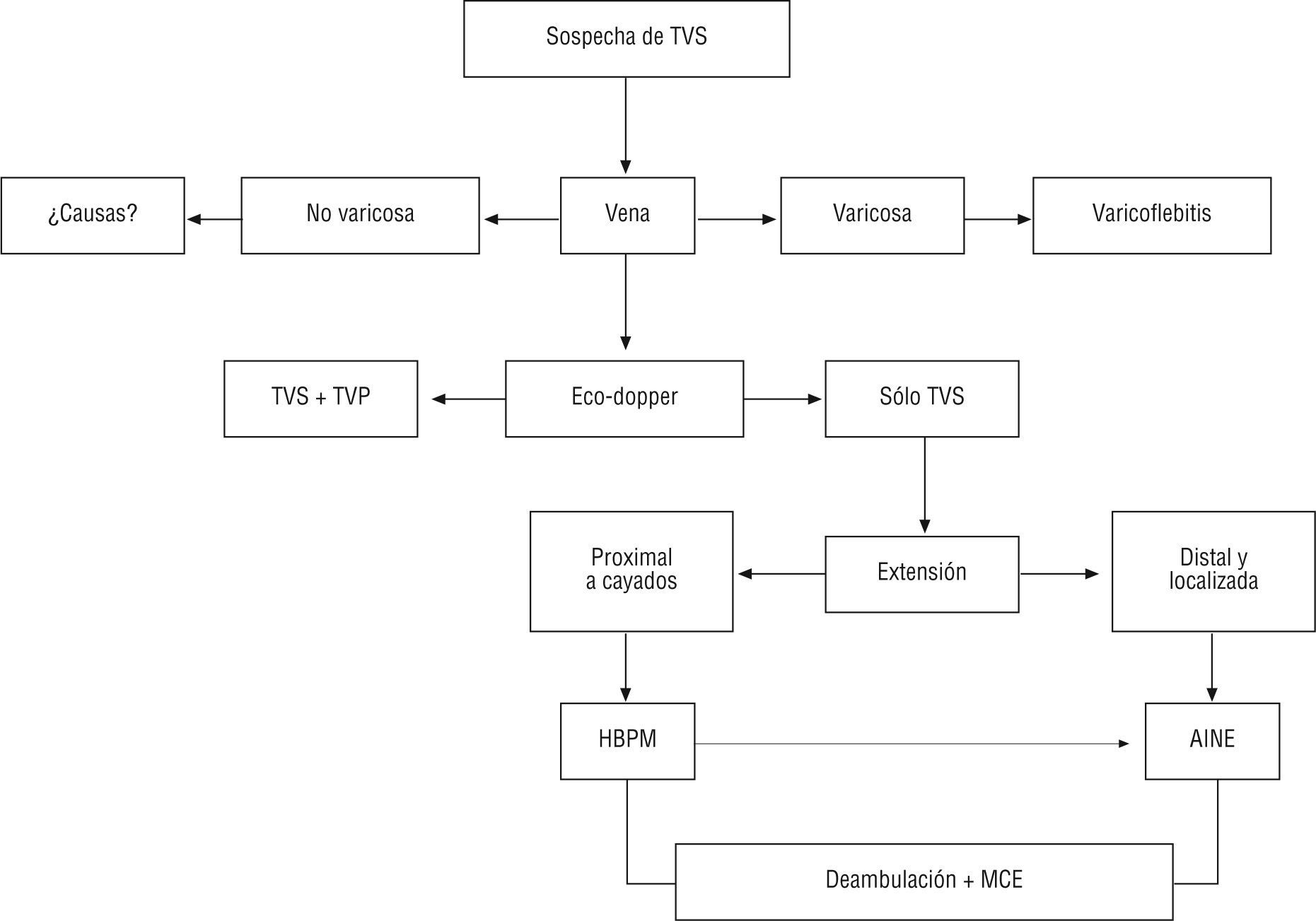
Por toda esta información se aconseja la práctica sistemática (obligatoria) de un eco-doppler a todos los pacientes con clínica y exploración física compatibles con TVS 21–23. Se debe realizar un eco-doppler de urgencia, completo (tanto del sistema venoso superficial como del profundo) y bilateral (de ambas extremidades inferiores). Dicha exploración nos informará: a) de la presencia o ausencia de TVS; b) de la extensión real del trombo (confinado al sistema venoso superficial, distal o proximal a los cayados de las safenas, o con progresión al sistema venoso profundo), y c) la concomitancia de una TVP ipsilateral o contralateral. Sólo un eco-doppler fiable permite un correcto enfoque terapéutico.
Para evitar recidivas (e incluso para predecir futuras TVP), el enfoque diagnóstico debe buscar los factores de riesgo que desencadenaron la TVS. En la etiopatogenia de la TVS también es válida la tríada de Virchow: estasis sanguínea, alteración de la coagulación y el trauma local (lesión de la pared venosa). Es decir, como ya se ha referido repetidas veces, los factores de riesgo son similares a los propios de la TVP (trombofilias, neoplasias, etc.).
En este orden de ideas también sabemos que las trombofilias se asocian en el 20–35 % de los pacientes con TVS, siendo la mutación del factor V Leiden la más frecuente. La presencia de una trombofilia es más frecuente en el grupo de TVS con VNV16. Por ello, la recomendación es hacer búsquedas sistemáticas en el subgrupo TVS-VNV y selectivas (historia personal o familiar) en el subgrupo TVS-VV.
La asociación con neoplasias (la clásica tromboflebitis migratoria) está menos investigada y su búsqueda, al igual que en otras enfermedades sistémicas (por ejemplo, enfermedades autoinmunes), debe hacerse según la historia y estado del paciente.
TratamientoEl tratamiento de la TVS no está bien establecido. El documento de opinión de expertos24 menciona una ingente cantidad de posibilidades terapéuticas, que muchas veces inducen a confusión (tabla 2). En cualquier caso, los objetivos del tratamiento deben ser: a) prevenir la extensión del trombo; b) disminuir el riesgo de recurrencia, y c) controlar los síntomas locales.
Trombosis venosa superficial: opciones terapéuticas disponibles
| Médico |
| Deambulación/reposo excepcionalmente |
| Terapia de compresión |
| Antibióticos (excepcionalmente) |
| Farmacológico |
| Antiinflamatorios no esteroideos: tópicos y sistémicos |
| Heparinas/heparinoides locales: cremas, spray (forma liposomal) |
| Heparinas no fraccionadas |
| Heparinas de bajo peso molecular |
| Pentasacárido (Fondaparinux) |
| Cirugía |
| Flebectomías |
| Ligadura profiláctica del cayado safeno femoral |
| Trombectomías |
| Stripping venas safenas |
Durante mucho tiempo el tratamiento de la TVS consistía en administrar por vía oral un antiinflamatorio no esteroideo (AINE) y colocar una media elástica en la pierna afecta; en caso de intenso dolor, se podía realizar una trombectomía venosa local; pasado el episodio agudo se solía indicar cirugía de las varices, practicándose generalmente un stripping de la safena afecta.
Más recientemente se propuso, en caso de una TVS de la safena próxima al cayado, la ligadura del mismo. El objetivo era evitar la progresión del trombo del sistema venoso superficial al profundo.
En los casos de TVS y TVP asociada (ipsilateral o contralateral), no cabe la menor duda que prima tratar la TVP y sus posibles consecuencias. En esta situación una heparina de bajo peso molecular (HBPM) es el fármaco de elección, ya que los AINE o la ligadura del cayado son inefectivos.
La aparición de las HBPM también ha cambiado el panorama terapéutico de la TVS. Las revisiones 25,26 al respecto han localizado 6 ensayos clínicos (tabla 3) que intentan contestar las siguientes preguntas:
- 1.
¿Ligadura del cayado o tratamiento antitrombótico? Los dos estudios disponibles 27,28 no muestran diferencias entre ambos tratamientos.
- 2.
¿Tratamiento con AINE o HBPM? Existen dos ensayos que comparan ambos tratamientos 29,30 y en ambos el resultado es más favorable a las HBPM.
- 3.
¿ Dosis de HBPM? Se dispone de un ensayo31 que compara dos diferentes dosis de heparina no fraccionada (HNF), y otros tres 29,30,32 que comparan diferentes dosis de HBPM. En estos últimos, la HBPM fue similar tanto a dosis terapéuticas como profilácticas.
- 4.
¿ Duración del tratamiento antitrombótico? Existe una disparidad aún mayor. Entre 629, 8–12 días30, hasta tres meses27, si bien la mayoría mantiene el tratamiento 28–30 días 28,31,32.
Ensayos clínicos y revisiones sistemáticas con terapia antitrombótica en el tratamiento de la trombosis venosa superficial
| Ensayos clínicos |
| Titon et al29 (Ann Cardiol Angeiol [Paris]. 1994;43:160–6) |
| Belcaro et al27 (Angiology. 1999;50:523–9) |
| Marchiori et al31 (Haematologica. 2002;87:523–7) |
| Lozano y Almazán28 (Vasc Endovasc Surg. 2003;37:415–20) |
| Ensayo STENOX30 (Arch Intern Med. 2003;163:1657–63) |
| Ensayo VESALIO32 (J Thromb Haemost. 2005;3:1152–7) |
| Uncu H36 (Phlebology. 2009;24:56–60) |
| Ensayo CALISTO37 (N Engl J Med. 2010;363:1222–32) |
| Revisiones sistemáticas |
| Wichers et al25 (Haematologica. 2005;90:672–7) |
| Di Nisio et al35 (Cochrane Database Syst Rev. 2007;(2):CD004982) |
| Kearon et al33 (Chest. 2008;133(6 Suppl):454S-545S) |
Tomando como base estos ensayos la reconocida guía ACCP refiere la siguiente recomendación: "En TVS extensas, recomendamos el tratamiento con dosis intermedias de HBPM o HNF durante cuatro semanas (Grado 1B)"33. Cuatro años antes (7.° consenso aparecido en el 2004) decía: "Sugerimos el tratamiento con dosis intermedias de HNF o HBPM durante al menos cuatro semanas en pacientes con TVS espontáneas (Grado 2B)"34.
Por su parte, la revisión Cochrane de 200735, la última de las tres existentes al respecto, afirma que las HBPM y los AINE reducen significativamente la incidencia de extensión y recurrencias al compararlos con placebo. Recomiendan también dosis intermedias de HBPM, y especulan con la posible utilización de la terapia combinada (HBPM + AINE). La efectividad de dicha asociación ha sido demostrada recientemente en un ensayo36 al comparar una HBPM sin/con un agente antiinflamatorio, durante 10 días, en el tratamiento de la TVS que afecta a la vena safena interna.
En nuestra experiencia28, en las TVS proximales a los cayados, ya no realizamos ligadura de éste, sino que empleamos HBPM a dosis terapéuticas durante una semana y luego pasamos a dosis profilácticas (1/2 dosis terapéutica) hasta completar un total de cuatro semanas de tratamiento.
Indudablemente todavía quedan muchas preguntas por contestar (al margen de la dosis óptima y durante cuánto tiempo); en este sentido el estudio CALISTO37 informa de buenos resultados terapéuticos con el pentasacárido (Fondaparinux) en el tratamiento de las TVS proximales a los cayados safenos, excluida la presencia de TVP-EP.
Lo que sí parece claro es que el tratamiento clásico (o antiguo) de una TVS "de momento" sólo está indicado en casos de trombosis muy localizadas, distales (a los cayados) y una vez excluida la afectación del sistema venoso profundo. La deambulación precoz con una contención elástica continúa siendo imprescindible; el reposo en cama no está indicado nunca, incluso en la TVS localizada y distal, pues puede permitir la progresión y extensión del proceso. La TVS no está producida por bacterias y por lo tanto no están indicados los antibióticos. El empleo de antiinflamatorios puede ser útil si el dolor es importante y no es aliviado por el vendaje compresivo; no obstante, es preciso recordar que pueden dar lugar a efectos secundarios. Los antiinflamatorios locales (heparina o heparinoides) también pueden ser de utilidad al mejorar la sintomatología local.
Conclusiones- 1.
La TVS es una enfermedad frecuente.
- 2.
En la TVS se asocian en muchas ocasiones la TVP e, incluso, la EP.
- 3.
Los factores de riesgo de TVS son similares a los de la TVP.
- 4.
La TVS es un marcador de riesgo de TVP.
- 5.
Ante una TVS realizaremos sistemáticamente un ecodoppler.
- 6.
Las HBPM son el tratamiento de elección en muchas TVS. Siempre se asociará a medias elásticas y se debe aconsejar la deambulación. El tratamiento local es útil para aliviar la sintomatología local. En la actualidad la cirugía ocupa un lugar muy secundario en el tratamiento de la TVS en la fase aguda.
- 7.
Existen notables diferencias entre las TVS sobre VV y sanas.
- 8.
En las TVS sobre venas sanas es importante buscar la causa subyacente. Ello evitará recidivas de TVS y predice la aparición de TVP.
En resumen, la TVS ha sido considerada durante mucho tiempo como una patología banal sin importancia. Ese concepto ha cambiado recientemente y, por tanto, su diagnóstico y tratamiento. En este sentido, el diagnóstico y tratamiento de la TVS es variable según las características de la misma (fig. 1).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.