Introducción. La importancia de la detección precoz de los aneurismas de aorta abdominal (AAA) como medio de reducir la elevada morbimortalidad asociada a su rotura, se encuentra ampliamente reconocida, especialmente en grupos de riesgo. Objetivo. Determinar si la hernia inguinal (HI) debe considerarse un factor de riesgo para el desarrollo de un AAA. Sujetos y métodos. Se diseñó un estudio de casos y controles, prospectivo y muticéntrico en la comunidad asturiana. Se comparó 291 pacientes que iban a ser intervenidos por HI con 459 controles, obtenidos de la misma población (varones de 50 o más años de edad). La definición de AAA fue la de un diámetro máximo mayor o igual a 30mm medidos con ecografía. Se evaluó la asociación entre HI y AAA. Resultados. Se realizó un total de 750 ecografías abdominales, obteniéndose una prevalencia similar de AAA en ambos grupos: 3,8% en el grupo de pacientes con HI y 3,5% en el grupo control. Conclusiones. De acuerdo con los resultados, no podemos confirmar una asociación positiva entre AAA y HI; por lo tanto, con los datos presentes, no se puede justificar el cribado selectivo de pacientes con HI para la detección precoz de AAA. [ANGIOLOGÍA 2008; 60: 403-8]
Introduction. Early detection of abdominal aortic aneurysms is broadly accepted as a prominent issue to reduce the high morbimortality rates results from ruptured AAAs, especially in high-risk population. Aim. To estimate whether inguinal hernia (IH) must be considered as a risk factor for the development of an abdominal aortic aneurysm (AAA). Subjects and methods. A multi centric, prospective case-control study was designed. 291 patients suffering from IH expecting surgical repair were compared with 459 controls. We seek to evaluate the association between AAA and IH. AAA is defined by a maximum aortic diameter of 30mm or more measured by ultrasonography. All male aged 50-yearsold or older subjects were recruited from a single population. Results. An overall 750 abdominal duplex-scans were performed. We found a similar prevalence of AAA in both groups: 3.8 % for the hernia group and 3.5 % for the controls. Conclusion. According to the results, we can not confirm a positive association between AAA and IH. Thus, present data do not support selective screening in patients with IH for an early AAA detection. [ANGIOLOGÍA 2008; 60: 403-8]
Las aún elevadas cifras de morbimortalidad derivadas de la rotura de un aneurisma de aorta abdominal (AAA) hacen que sea crucial la detección precoz de los pacientes con AAA en fase asintomática. Así, los programas de cribado poblacional han demostrado ser decisivos en prevenir la rotura y mejorar la supervivencia de estos pacientes [1-4], en especial y teniendo en cuenta parámetros de coste-eficacia, en aquellos grupos que pueden considerarse de riesgo por presentar mayor prevalencia de AAA (varones de más de 60 años, fumadores, hipertensos, con arteriopatía periférica o familiares de pacientes con AAA) [5-8].
Planteamos como hipótesis el que los enfermos de hernia inguinal (HI) tengan mayor riesgo de presentar un AAA. Nos basamos en estudios previos, en los que se registra una asociación positiva entre estas dos patologías (mayor prevalencia de HI en pacientes con AAA) [5,9-12], y se sugiere incluso el cribado mediante ecografía abdominal previa a las herniorrafias para detectar posibles AAA [5].
Esta relación entre AAA y HI podría explicarse por una alteración estructural en las proteínas de la matriz extracelular (colágeno y elastina), que influyen en la formación y crecimiento tanto de los AAA como de las HI [9,13]. Además, alteraciones congénitas en la regulación de estas proteínas, como las enfermedades de Marfan y Ehler-Danlos, presentan una mayor prevalencia tanto de HI como de AAA respecto a la población general [14-16].
El objetivo de este estudio es investigar si los pacientes con HI son un grupo poblacional de riesgo para desarrollar AAA, dada la posible asociación entre ambas enfermedades y teniendo en cuenta la relativamente alta prevalencia de HI (8% en varones de 40 años), que, al igual que los AAA, se incrementa con la edad [17,18].
Sujetos y métodosEntre octubre de 1998 y enero de 2002, un total de 750 varones con una edad igual o superior a los 50 años fueron incluidos en este estudio, realizado en el Principado de Asturias, con una población estimada de 1.100.000 habitantes. Se les distribuyó de forma prospectiva y consecutiva durante este período en dos grupos: varones con HI (casos) y varones sin HI (controles).
No se incluyó a mujeres debido a la baja prevalencia de ambas patologías en el sexo femenino. Se registraron otros factores de riesgo: tabaquismo, hipertensión arterial (HTA), enfermedad pulmonar obstructiva y enfermedad coronaria. Los criterios que definen estos factores se basaron en la anamnesis que realizaba el médico colaborador y que trasladaba a un formulario: HTA (presión arterial elevada o tratamiento con hipotensores), cardiopatía isquémica (historia de angina, infarto de miocardio o revascularización), tabaquismo (fumador en el último año) y enfermedad pulmonar (criterios clínicos de bronquitis crónica o uso de broncodilatadores).
Se definió el AAA como un diámetro transverso máximo de la aorta infrarrenal ≥ 30mm, medido por ecografía. La existencia de HI la determinó un cirujano digestivo tras llevar a cabo el examen físico pertinente y la subsiguiente inclusión en la lista de espera quirúrgica.
Grupo de casos (pacientes con HI)Doscientos noventa y un pacientes varones de 50 o más años de edad con HI, que serían sometidos a reparación quirúrgica y a los que se realizó una ecografía abdominal como parte del estudio preoperatorio, determinándose la presencia o no de AAA.
Se escogió al grupo, tras consentimiento informado, desde cuatro hospitales de nuestra comunidad (hospitales de Cabueñes, Monte Naranco, Grande Covián y Central de Asturias). Posteriormente, el cirujano colaborador en cada centro nos remitió por correo la información en forma de cuestionario escrito.
Grupo control (varones sin HI)Cuatrocientos cincuenta y nueve varones de 50 o más años de edad, sin relación con la enfermedad (HI), a los que se les realizó una medición ‘oportunista’ de la aorta infrarrenal en el transcurso de una exploración ecográfica abdominal solicitada por distintas especialidades (Urología, 65,8%; Digestivo, 32,2%; Cirugía General, 1,7%; otras, 0,2%).
Los controles se obtuvieron de fuentes que, en principio, no se relacionaban previsiblemente con una patología relacionada con los AAA. A este grupo se le reclutó en el Ambulatorio Noroeste (La Lila, Oviedo), donde todas las exploraciones ecográficas fueron realizadas por la misma radióloga.
Se eliminó previamente a 55 pacientes con HI o ya intervenidos de herniorrafia, en la constitución del presente grupo control.
Para el análisis estadístico, realizamos un test de contraste de hipótesis sobre una asociación, asumiendo un error tipo I del 5%. Definimos la hipótesis nula H0 como ‘no existe diferencia en la prevalencia de AAA entre pacientes con HI y la población general’ y la hipótesis alternativa H1 como ‘sí la hay’. Con el fin de determinar si existe o no una asociación significativa, se calcularon intervalos de confianza del 95% para la odds ratio (OR) y la OR ajustada. Se utilizó la regresión logística para el cálculo de esta última, introduciendo en el modelo las variables ‘edad’ y aquellas que mostraban una diferencia significativa entre ambos grupos. En el análisis de las características de los casos y los controles, se consideraron significativas aquellas comparaciones con una p < 0,05. Las variables continuas se compararon mediante la t de Student para casos no apareados. Las variables discretas, mediante chi al cuadrado o el test exacto de Fisher en aquellas con un número reducido de casos. Como base de datos y en el análisis posterior, se utilizó el paquete estadístico SPSS para Windows, versión 11.0.
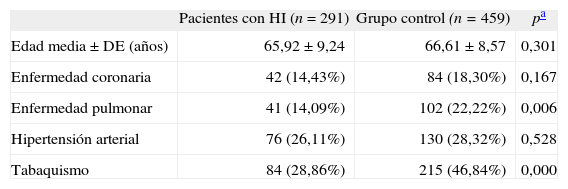
ResultadosSe realizó un total de 750 exploraciones ecográficas abdominales en cinco centros sanitarios de nuestra comunidad autónoma. Las características de los sujetos se muestran en la tabla I.
Características de los sujetos.
| Pacientes con HI (n = 291) | Grupo control (n= 459) | pa | |
| Edad media ± DE (años) | 65,92 ± 9,24 | 66,61 ± 8,57 | 0,301 |
| Enfermedad coronaria | 42 (14,43%) | 84 (18,30%) | 0,167 |
| Enfermedad pulmonar | 41 (14,09%) | 102 (22,22%) | 0,006 |
| Hipertensión arterial | 76 (26,11%) | 130 (28,32%) | 0,528 |
| Tabaquismo | 84 (28,86%) | 215 (46,84%) | 0,000 |
DE: desviación estándar.
Un paciente del grupo de HI tenía un aneurisma ilíaco bilateral y un sujeto del grupo control, un aneurisma ilíaco unilateral, ambos sin presentar AAA, por lo que no fueron incluidos en el análisis posterior. Los dos grupos que comparamos -pacientes con HI y sin ella– presentaban diferencias significativas en cuanto a las variables ‘enfermedad pulmonar obstructiva’ y ‘tabaquismo’, por lo que calculamos la OR ajustada para dichas variables.
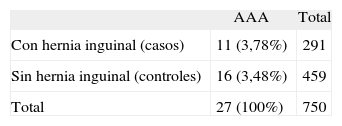
Se detectó un total de 27 AAA, 11 en el grupo de HI y 16 entre los controles, con una prevalencia de AAA del 3,78% en el grupo de pacientes con HI y del 3,48% en el grupo control (Tabla II). Si consideramos solamente a los pacientes mayores de 65 años, la prevalencia de AAA alcanza el 5% y el 4,7%, respectivamente.
Si, junto a los AAA, consideramos a los aneurismas ilíacos en principio no incluidos en el análisis como manifestaciones de la misma enfermedad aneurismática aortoilíaca, encontramos en el grupo de pacientes con HI una prevalencia del 4,12% (12/291) de enfermedad aneurismática aortoilíaca y un 3,7% (17/459) en el grupo control. Por encima de los 65 años, el porcentaje ascendería al 5,6% (9/159) y 5% (14/278), respectivamente.
La edad media de pacientes con AAA fue de 72 años (rango: 55-84 años). El diámetro de los AAA detectados varió entre 30 y 50,1mm, con un diámetro medio de 35,46mm.
Previamente a la constitución del grupo control, se realizaron 514 ecografias a varones de más de 50 años, 55 de los cuales presentaban HI o historia de herniorrafia inguinal. Obtenemos, por lo tanto, una prevalencia de HI en varones de más de 50 años del 10,7%.
En el grupo de casos (pacientes con HI), 44 enfermos (15,12%) presentaban afectación bilateral.
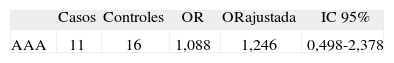
La causa que motivó con más frecuencia una exploración ecográfica de abdomen en el grupo control fue la patología urológica (65,8%), fundamentalmente en el estudio del síndrome prostático. Una vez realizado el análisis estadístico de los datos recogidos, podemos resolver el test de contraste de hipótesis respecto a la asociación entre AAA y HI, y que podemos resumir en la tabla III. Dado el intervalo de confianza tanto general como ajustado para la edad, la enfermedad pulmonar y el tabaquismo, no hallamos evidencia suficiente para aceptar que la HI supone un mayor riesgo relativo para sufrir un AAA.
DiscusiónCannon [9] fue el primer autor en sospechar una relación entre la HI, el AAA y el tabaquismo, sugiriendo como causa de aquélla un incremento en las concentraciones séricas de proteasas, que estaría favorecido por el tabaco y que podría contribuir al desarrollo de ambas patologías. Halló un 25% de HI en pacientes con AAA. Lehnert [10], también en un estudio retrospectivo, determinó una alta prevalencia de HI en pacientes con AAA (41%), en comparación con pacientes afectados por enfermedad arterial aortoilíaca (18,5%) y con enfermedad coronaria (18,1%). Propone por primera vez la utilidad de la ecografía en pacientes ancianos con HI para la detección de los AAA. Por su parte, al revisar los resultados quirúrgicos de pacientes con AAA y pacientes con enfermedad aortoilíaca, que tienen una técnica similar en cuanto a incisión y cierre, Adye [11] observó que la frecuencia de hernias incisionales (31% frente a 12%) y también de HI (19% frente a 5%) era mayor en el grupo de AAA. Este autor recuerda la asociación familiar demostrada tanto en hernias como en AAA, y propone que una anomalía de la síntesis o remodelación de proteínas estructurales, al provocar una debilidad de la fascia y otras estructuras colágenas, sería un factor patogénico común entre ambas enfermedades. Similares resultados ha obtenido Raffetto [12]. En un interesante estudio realizado por Pleumeekers [5] en Spijkenisse (Holanda), y con un diseño diferente (prospectivo, de casos y controles), este autor determinó una alta prevalencia de AAA en pacientes operados de HI (12,2%) respecto a un grupo control (3,7%), y además propuso la realización de una ecografía abdominal preoperatoria en los pacientes que fueran a ser intervenidos de HI.
Sin embargo, el número de pacientes es escaso y el grupo de casos y el de controles se obtiene de distinta población, con importantes diferencias en cuanto a edad y comorbilidad; todo ello los hace difícilmente comparables (el grupo de pacientes con hernia presentaba significativamente más edad, más HTA, más tabaquismo y más claudicación intermitente, variables todas ellas con una importante y demostrada asociación para el padecimiento de un AAA).
En nuestra comunidad nunca se había realizado hasta ahora un cribado selectivo de enfermedad aneurismática, y en vista de los resultados de los estudios previos, escogimos realizar este rastreo sobre los pacientes con HI y determinar si este grupo podría considerarse en nuestro medio como una población de riesgo para presentar un AAA.
Por otra parte, nos apoyamos en nuestra impresión subjetiva de que podría existir esta relación al observar en la práctica diaria que la HI es un antecedente personal muy frecuente entre los pacientes con AAA.
De todas formas, a pesar de reunir un mayor número de pacientes con HI estudiados para AAA, no hemos encontrado una evidencia suficiente para confirmar una relación entre ambas enfermedades. Los motivos pueden ser múltiples. Por un lado, debemos considerar, en primer lugar, la posibilidad de que ambas enfermedades, sin rechazar su posible etiopatogenia común, no presenten una asociación tan estrecha como se había propuesto. De este modo, la frecuencia aumentada de HI en pacientes con AAA quizá se deba en gran parte a que son dos patologías prevalentes en un determinado grupo poblacional (varones de edad avanzada, sobre todo si son fumadores).
Por otra parte, reconocemos las limitaciones de nuestro estudio, que han podido influir en los resultados. Es posible que el número de individuos incluidos aún no sea suficiente, dado el amplio intervalo de confianza obtenido en la estimación de la OR. Además, ‘tabaquismo’ y ‘enfermedad pulmonar obstructiva’ son variables significativamente más frecuentes en el grupo control, pudiendo haberse aumentado de forma relativa la prevalencia de AAA en este grupo, al ser bien conocida la asociación entre tabaquismo y AAA. Sin embargo, tras realizar el análisis multivariable, descartamos su influencia como variables de confusión.
Si, junto a los AAA, considerásemos a los aneurismas ilíacos en principio no incluidos en el análisis como manifestaciones de la misma enfermedad aneurismática aortoilíaca, tampoco hallamos una asociación entre aneurismas aortoilíacos y HI.
En definitiva, obtuvimos una prevalencia de AAA del 3,5% en varones mayores de 50 años y del 4,7% en mayores de 65 años, en concordancia con otras series publicadas para estos grupos de edad [19,20]. Como ejemplo cercano, cabe destacar que la prevalencia de AAA obtenida por el Servicio de Angiología y Cirugía Vascular de León es del 4,2% en varones de entre 65 y 75 años [21].
Respecto a las HI, obtuvimos una prevalencia también similar a la de estudios previos realizados en España [18].
En conclusión, tras no hallar evidencias suficientes para afirmar la existencia de una asociación entre el padecimiento de una HI y los AAA, y en espera de estudios con mayor potencia estadística, no es posible justificar el cribado rutinario en pacientes con HI para la detección precoz de AAA.
Este trabajo fue motivo de tesis doctoral en la Universidad de Oviedo, en abril de 2003, calificada con un sobresaliente cum laude.
Agradecimientos. A los Servicios de Cirugía General y Digestiva de los siguientes hospitales: Hospital Central de Asturias (Dr. Aza González, Dra. Sanz Álvarez, Dr. Sariego García), Hospital de Cabueñes (Dr. Alonso Blanco, Dr. Álvarez Obregón), Hospital Carmen y Severo Ochoa (Dra. Santamaría Girón, Dr. Otero Díez, Dra. Pérez Suárez, Dr. García Flórez, Dra. Álvarez López, Dña. M.P. Díaz Gutiérrez). Hospital Monte Naranco (Dr. Cervero Vázquez, Dr. Arias Pérez, Dr. Bermejo Abajo, Dña. J. Vázquez Ares). A los Servicios de Radiología de los hospitales anteriores, especialmente a la Dra. Salvador Aguiar (Ambulatorio de La Lila, de Oviedo, HCA), a la Dra. Medina Navarro y a la Dra. Pardo Barro (Hospital Central de Asturias).