Introducción. Se ha desarrollado el estudio DETECT-IVC 2006, con los objetivos de verificar los elevados datos de prevalencia de insuficiencia venosa crónica (IVC) obtenidos en la encuesta DETECT-IVC del año 2000 y comprobar si se ha modificado el patrón del tratamiento de esta patología entre los médicos de atención primaria (AP). Sujetos y métodos. Se ha realizado una encuesta con fines epidemiológicos, de tipo transversal, que debía incluir 16.770 sujetos que acudían por cualquier motivo a una consulta de AP. Participaron como investigadores 1.118 médicos de AP, con 37 coordinadores especialistas en Angiología y Cirugía Vascular. Se ha seguido con cada paciente el protocolo del estudio. Resultados. El 71% refería algún síntoma o signo dependiente de la IVC, especialmente la pesadez de piernas y las varículas. Un 62% de los encuestados presentaban algún tipo de signo de IVC en el examen físico. Se identificaron úlceras cutáneas en un 2% de los examinados. Un 38% de los sujetos se encontraba dentro de los grupos del 2 al 6 de la clasificación CEAP, y un 88% de sujetos salían de la cita con tratamiento. Conclusión. Los resultados de la encuesta confirmaron la elevada prevalencia de la IVC en España, muy superior a las cifras comunicadas por los estudios referenciales. En los seis años transcurridos entre uno y otro estudio ha variado el patrón de tratamiento de la IVC por los médicos de AP, que han incrementado las recomendaciones de las diversas terapias, adecuándolas a los estadios evolutivos de la enfermedad. [ANGIOLOGÍA 2008; 60: 27-36]
Introduction. The DETECT-IVC 2006 study was developed with the aim of verifying the high figures for the prevalence of chronic venous insufficiency (CVI) that were obtained in the DETECT-IVC survey carried out in the year 2000 and to determine whether any modifications have been made to the pattern of treatment of this condition employed by primary care (PC) physicians. Subjects and methods. A cross-sectional epidemiological survey was carried out involving 16,770 subjects who visited a PC clinic, regardless of the reason for doing so. The researchers who took part in the survey were 1,118 PC physicians, with 37 coordinators who were specialised in Angiology and Vascular Surgery. The study protocol was followed in the case of each patient. Results. Seventy-one per cent reported some CVI-related symptom or sign, the most frequent being heaviness in the legs and variculae. In the physical examination 62% of the respondents presented some sign of CVI. Skin ulcers were identified in 2% of those submitted to examination. Thirty-eight per cent of the subjects belonged to groups 2 to 6 in the CEAP classification and 88% of the subjects left the visit with some kind of treatment. Conclusions. The results of the survey confirm the elevated prevalence of CVI in Spain, which is much higher than the figures reported in the reference studies. In the six years separating the two studies, changes have taken place in the pattern of treatment of CVI by PC physicians, who have increased the recommendations of the different therapies in order to adapt them to the different stages of the progression of the disease. [ANGIOLOGIA 2008; 60: 27-36]
Tradicionalmente, la atención de la insuficiencia venosa crónica (IVC) en nuestro país se reparte entre los diferentes niveles asistenciales, sin que medie un tratamiento de la citada patología descanse en la atención primaria (AP), todavía sin disponer de la dotación instrumental adecuada. La derivación de los pacientes con IVC desde este primer escalón asistencial hacia la atención especializada (AE), en ciertas áreas geográficas sólo se realiza en el caso de que concurra una demanda por parte del enfermo, o si éste presenta lesiones tróficas cutáneas o varices de gran tamaño que pudieran aconsejar un tratamiento quirúrgico. Y dentro de la AE el escenario era semejante, ya que la responsabilidad asistencial puede recaer en cirujanos vasculares, cirujanos generales e incluso, excepcionalmente, otros especialistas. Todo ello conduce a un déficit en la apreciación de la magnitud de la IVC como problema de salud por parte de los gestores sanitarios, responsables de ofertar los medios necesarios para desarrollar una atención adecuada de esta patología. En este sentido, los cirujanos vasculares, que somos los encargados del tratamiento de la IVC, estamos obligados a realizar los estudios necesarios para evaluar la verdadera prevalencia de la citada enfermedad.
Hace unos años, la Junta Directiva de la Sociedad Española de Angiología y Cirugía Vascular (SEACV) toma conciencia del problema y decide coordinar la realización de una encuesta epidemiológica sobre la prevalencia de la IVC en AP en España, para determinar exactamente cuál es la realidad de esta patología y así poder ponerla en perspectiva. La población, estudiada el año 2000, la constituían los pacientes que acudían por uno u otro motivo a una consulta de AP. Causó un gran impacto la publicación en 2001, en Angiología, de los resultados de este estudio denominado DETECT-IVC [1], ya que elevaban de forma considerable las cifras de prevalencia respecto a los estudios referenciales de que se disponía hasta el momento, de tal modo que se llegó a saber que el 68,6% de los pacientes que acudían al médico de AP por cualquier causa, es decir, más de las dos terceras partes, refería o sufría algún signo o síntoma de IVC.
El análisis de estos datos y sus alarmantes consecuencias en cuanto a la carga asistencial que podría suponer la IVC para los servicios de Cirugía Vascular, introdujo la convicción de que eran necesarios estudios poblacionales para conocer la importancia real de este proceso crónico.
Se plantea así, y a propuesta de los presidentes de la SEACV y el Capítulo Español de Flebología (CEF), el estudio DETECT-IVC 2006. Sus objetivos son la verificación de los datos obtenidos en la encuesta del año 2000 antes de emprender un estudio epidemiológico poblacional y comprobar si en seis años se ha modificado el patrón del tratamiento de la IVC entre los médicos de AP.
Sujetos y métodosSe realiza un estudio epidemiológico transversal, que debe incluir teóricamente 16.770 sujetos que acuden por cualquier motivo a una consulta de AP.
Participan como investigadores 1.118 médicos de AP de 36 provincias españolas, elegidos de forma no aleatoria, con 37 coordinadores regionales que son especialistas en Angiología y Cirugía Vascular.
Cada investigador elige 15 pacientes consecutivos sin aplicar ningún criterio de selección, y que se incluyen en el estudio durante un máximo de dos días seguidos de consulta, en la semana laboral comprendida entre los días 29 de mayo y 2 de junio de 2006. Se evita reclutar pacientes el día de la semana que se dedica a consultas programadas para un determinado tipo de patologías, si éste es el caso.
El número de sujetos válidos incluidos en el estudio es de 16.186, es decir, el 97% de los teóricos calculados; en el 3% restante, la ficha del estudio no se había cumplimentado debidamente. De ellos, un 64% son mujeres y un 36% hombres. En cuanto a la edad media global, fue de 52,3 ± 18,5. El 52,6 ± 20,7 en las mujeres y 51,9 ± 18,9 en los hombres.
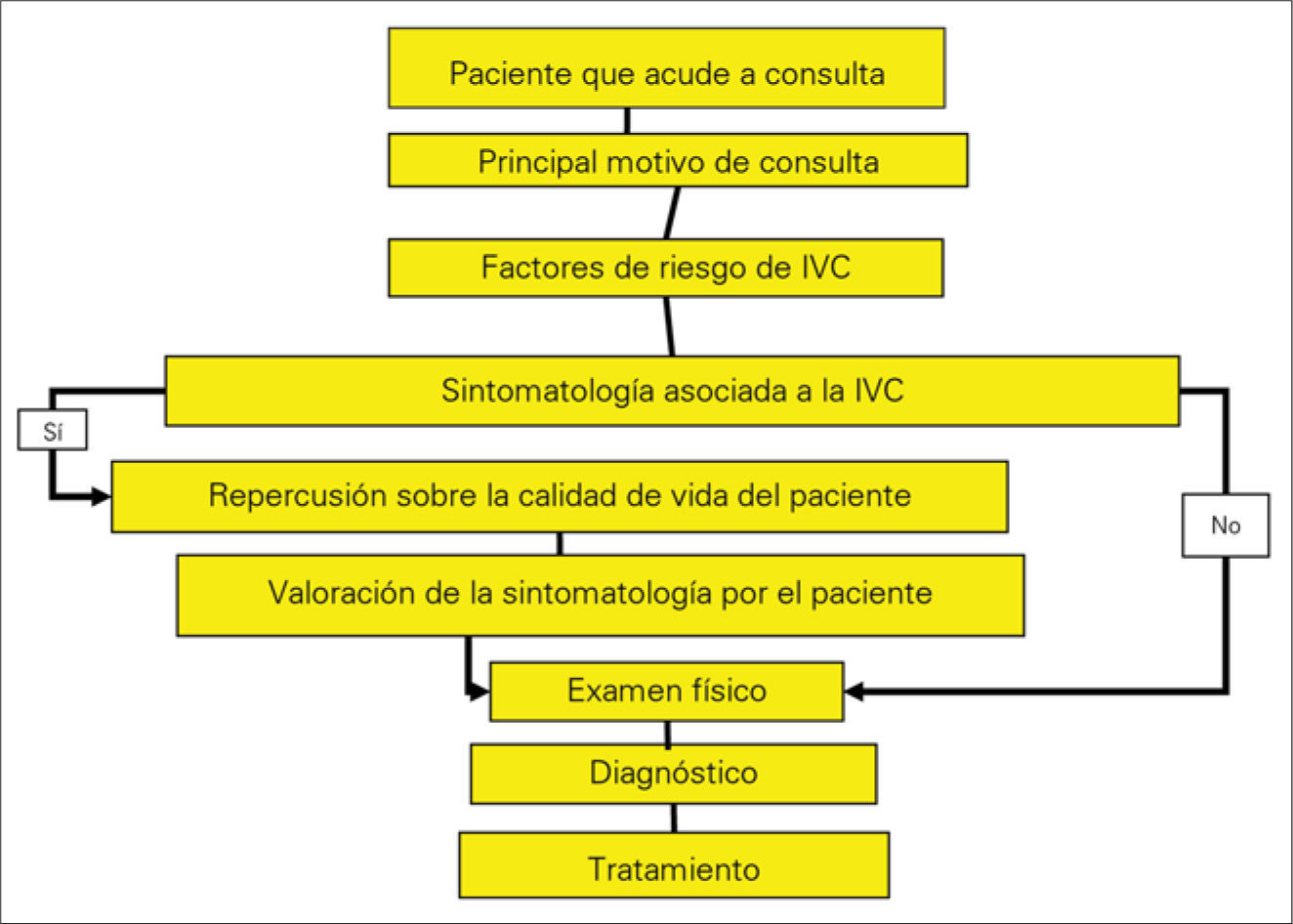
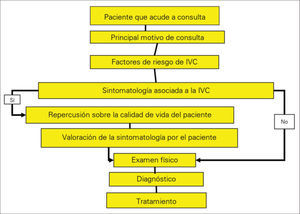
Una vez valorado el motivo principal de la consulta, se procede a realizar la anamnesis de los sujetos participantes. El protocolo (Fig. 1) consiste en identificar en un primer paso los factores de riesgo (FR) para padecer IVC y, luego, recoger los datos relativos a la sintomatología asociada con la citada patología crónica. En el caso de presentar algún tipo de clínica, se mide su repercusión sobre la calidad de vida (CV) y se incluye la valoración que hace cada paciente de los diferentes síntomas. A continuación, vienen el examen físico –con exploración de pulsos arteriales, maniobras de Lassegue, etc., que permitan descartar otras posibles etiologías de sus síntomas–, el diagnóstico y el tratamiento, que son también los apartados a los que pasan directamente los sujetos que no presentan clínica relacionada con la IVC.
Se elabora una ficha de cada sujeto que contiene datos relativos a la fecha y hora de la consulta, identificación del paciente –haciendo constar el sexo, la edad y si habita en un medio rural o urbano–, el principal motivo se consulta –si es por IVC, otra patología vascular, diferentes enfermedades de cualquier tipo, o motivos administrativos como baja laboral, recetas, etc.–, y los diferentes apartados señalados con anterioridad y relativos a los FR para padecer IVC, su posible sintomatología relacionada, la repercusión sobre la CV del paciente, la valoración que éste hace de cada síntoma, el examen físico, el diagnóstico y el tratamiento.
En cuanto a los FR, aparte de la edad y el sexo, se consideran los antecedentes familiares y de trombosis venosa, el sobrepeso –se ha adoptado la clasificación del Comité de Expertos de la Organización Mundial de la Salud, que habla de sobrepeso cuando el índice de masa corporal (IMC) se sitúa entre 25 y 29,9 kg/m2, y de obesidad si supera los 30 kg/m2–, los embarazos, el tratamiento hormonal, las profesiones de riesgo –aquéllas en las que una persona pasa más de 5 horas de su jornada laboral de pie o sentado: peluqueras, camareros, recepcionistas, etc.– y la vida sedentaria –ante la falta de definiciones claras y universales sobre este concepto se ha optado por determinarla en oposición a las recomendaciones de ejercicio físico para las estrategias de prevención cardiovascular: es decir, el que no hace como mínimo 30 minutos de actividad física, al menos moderada, en casi todos los días de la semana–.
Si el paciente refiere espontáneamente manifestaciones clínicas de IVC, se señala en una casilla determinada y correspondiente a cada síntoma concreto. En el caso de que la clínica se reconozca sólo tras un cuestionario dirigido, se hace constar en casillas diferentes, así como si el paciente está completamente asintomático.
Por otra parte, en el apartado de la repercusión sobre la CV, se procede a clasificar a los sujetos se gún presenten deterioro intermitente y/o estacional, deterioro constante, baja laboral u hospitalización.
Se solicita al paciente, a continuación, que valore por sí mismo los síntomas sin la interpretación del investigador. Se emplea una escala de 4 puntos (0 = ausente, 1 = leve/ moderado, 2 = importante, 3 = grave), que permite a cada sujeto dimensionar su pesadez de piernas, edema, sensación de quemazón, piernas inquietas, calambres y dolor.
El examen físico de los miembros inferiores permite hacer constar en la encuesta la presencia de varículas, varices, edemas, cambios tróficos o úlceras.
La anamnesis y la exploración conducen al diagnóstico, según la parte clínica de la clasificación internacional clínica, etiológica, anatómica y patofisiológica (CEAP): clase 0, sin signos visibles o palpables de patología venosa; clase 1, con telangiectasias, venas reticulares o corona maleolar; clase 2, varices; clase 3, edema sin cambios tróficos; clase 4, cambios tróficos –pigmentación, eczema, lipodermatoesclerosis–; clase 5, cambios tróficos con úlcera cicatrizada; y clase 6, con úlcera activa. Si existe una afectación sivabilateral, se incluye exclumente el diagnóstico del miembro con mayor afectación.
Se refleja para finalizar si el paciente seguía o no un tratamiento médico previo para la IVC, especificando cuál. Se añade además si en la visita actual se le ha recomendado algún tipo de fármaco para su patología venosa crónica, y se hacen constar, si se trata de flebotónicos, la denominación común internacional (DCI) y la dosis diaria.
En el análisis estadístico se emplean procedimientos normalizados de trabajo que incluyen la doble entrada de la información y la detección de inconsistencias. Para la descripción de las variables cuantitativas se usan tablas de frecuencia, y para las cualitativas, los parámetros de centralización y dispersión. Tanto el proceso de datos como el análisis estadístico se realizan por Espisteme Healthcare como unidad estadística independiente, empleando el programa SPSS v. 14.0.
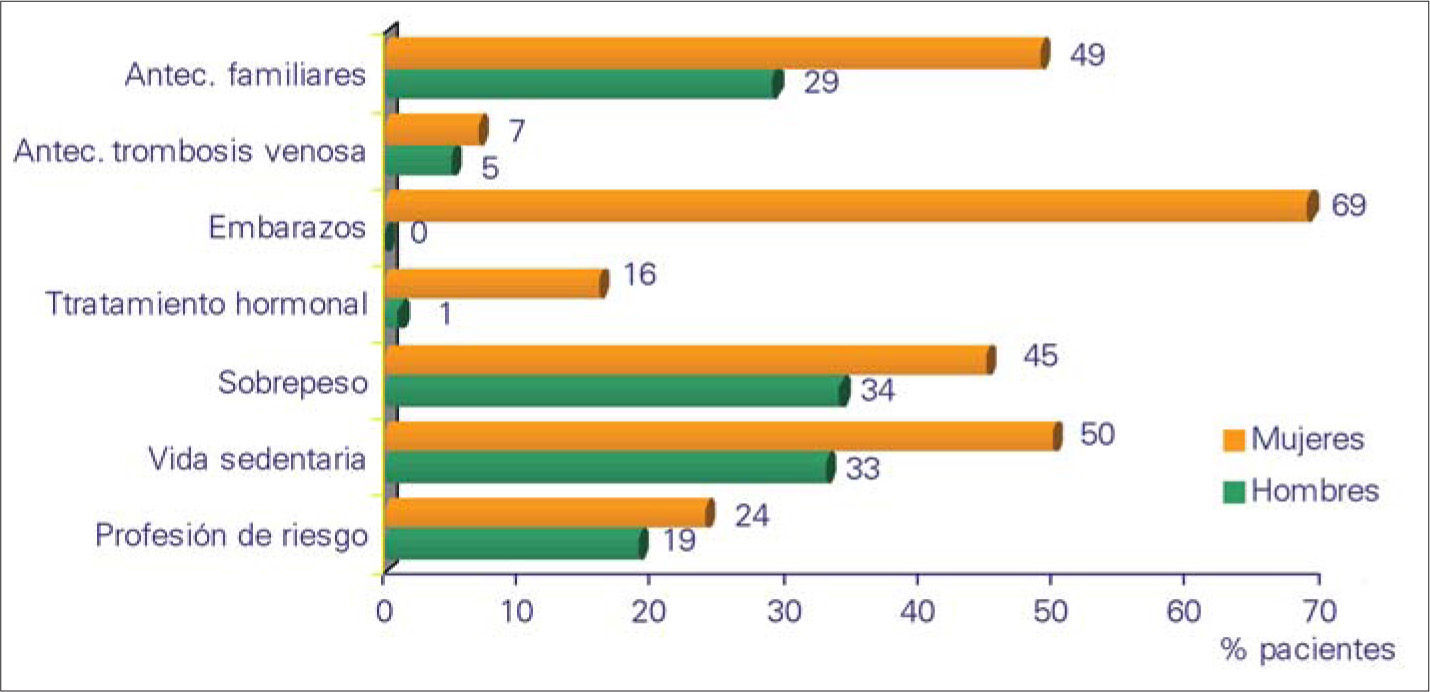
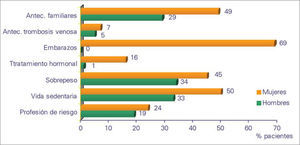
ResultadosUn 82% de los sujetos presenta algún FR, y la media era de dos FR por encuestado. Destacan en las mujeres los embarazos, la vida sedentaria, antecedentes familiares y el sobrepeso, en tanto que entre los hombres los más prevalentes son el sobrepeso, la vida sedentaria y los antecedentes familiares, por este orden (Fig. 2).
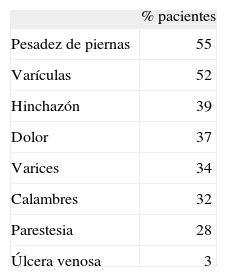
El 71% refiere algún síntoma o signo dependiente de la IVC, con la pesadez de piernas y las varículas a la cabeza del listado (Tabla). La úlcera venosa, que es el trastorno más limitante y con más repercusiones económicas sobre la salud, se recogió en el 3% de los sujetos.
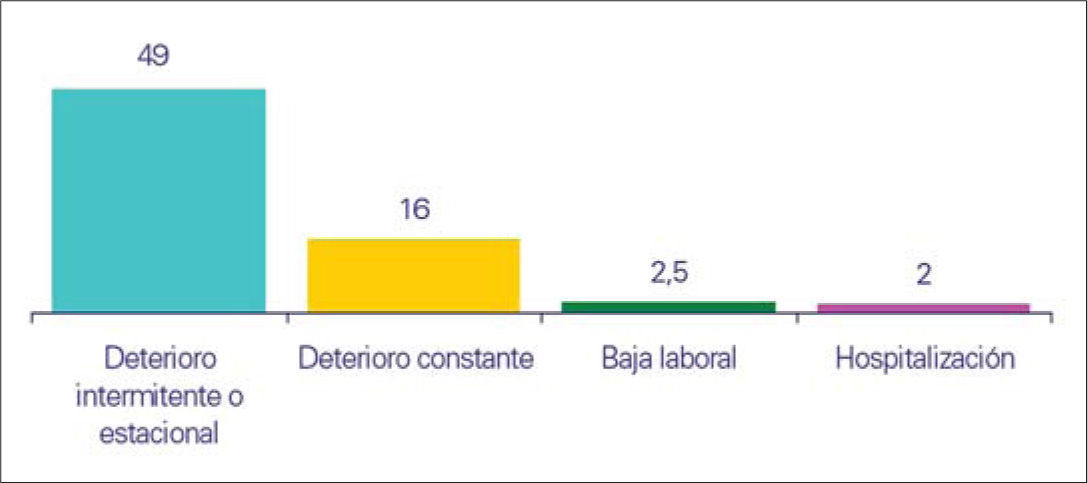
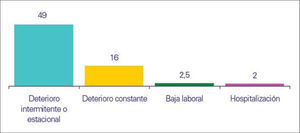
Clasifican su sintomatología como importante y/o grave el 49% de los pacientes que refieren manifestaciones clínicas, es decir, la mitad de los encuestados. La baja laboral y la hospitalización se presentan en un 2,5 y 2%. La mediana de la baja laboral, que comunicaban 295 pacientes, era de 30 días y la de la hospitalización, que precisaron 272 de los encuestados, alcanzaba los 8 días (Fig. 3).
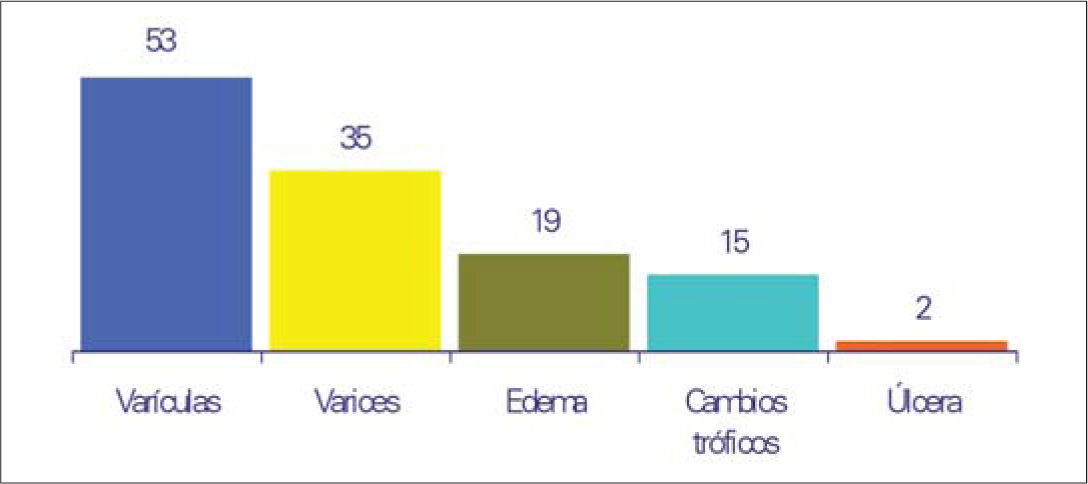
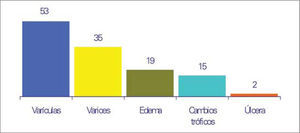
Hasta un 62% de los encuestados presentaban algún tipo de signo de IVC en el examen físico, fundamentalmente varículas (53%) y varices (35%), aunque es de resaltar que el 17%, un porcentaje considerable por tanto, sufrían algún tipo de cambio trófico o úlcera, y un sujeto de cada 5 tenía edema. En concreto, en referencia a las úlceras cutáneas, la consecuencia más grave, se identificaron en un 2% de los examinados (Fig. 4).
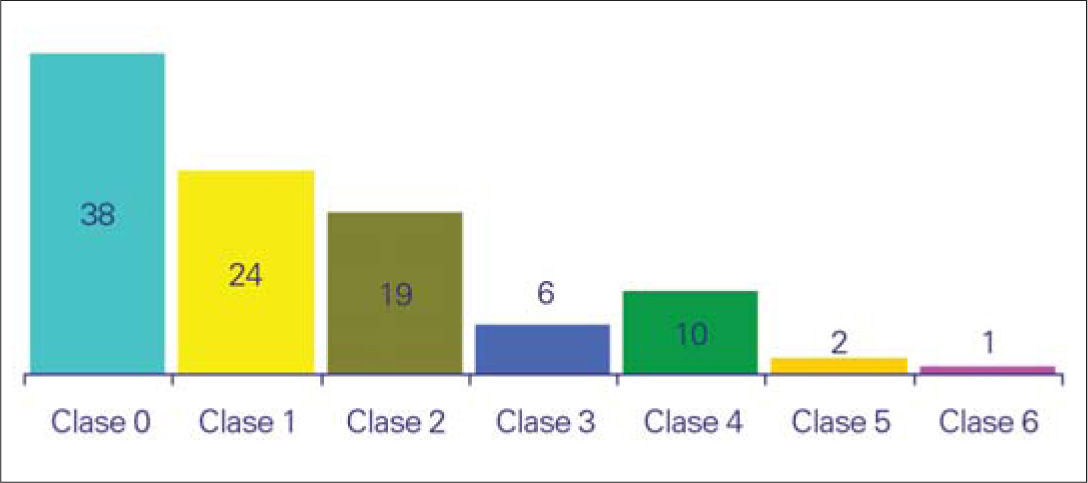
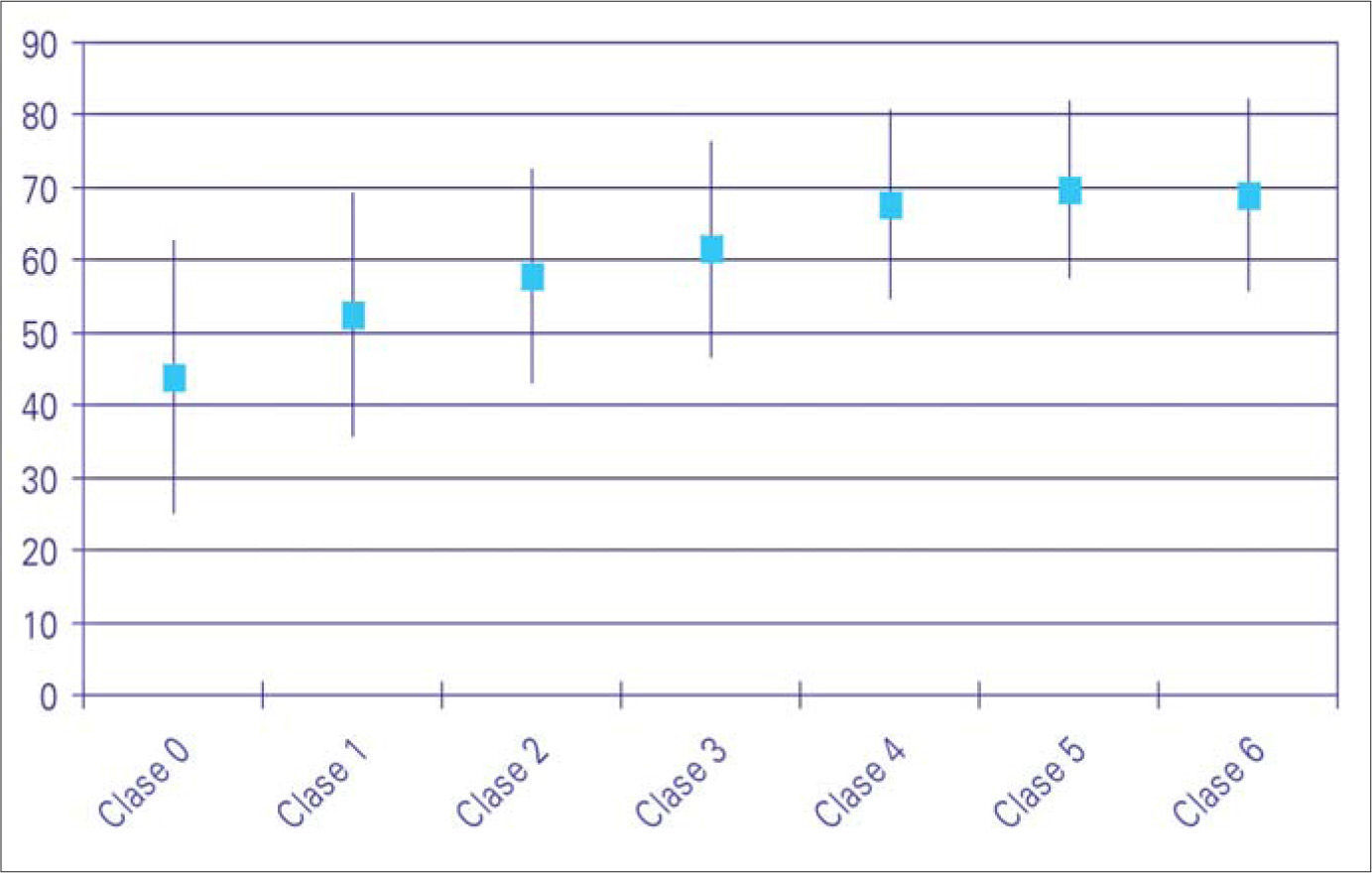
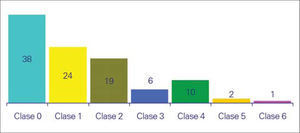
Al concretar el diagnóstico, llama la atención que un 38% de los sujetos se encontraba dentro de los grupos del 2 al 6 de la clasificación CEAP (38% en la clase 0,24% en la 1,19% en la 2,6% en la 3,10% en la 4, 2% en la 5 y 1% en la 6) (Fig. 5). Por otra parte, en la figura 6 cómo el porcentaje de encuestados que se encuadran en las clases con una patología más avanzada se eleva en sincronía con la edad.
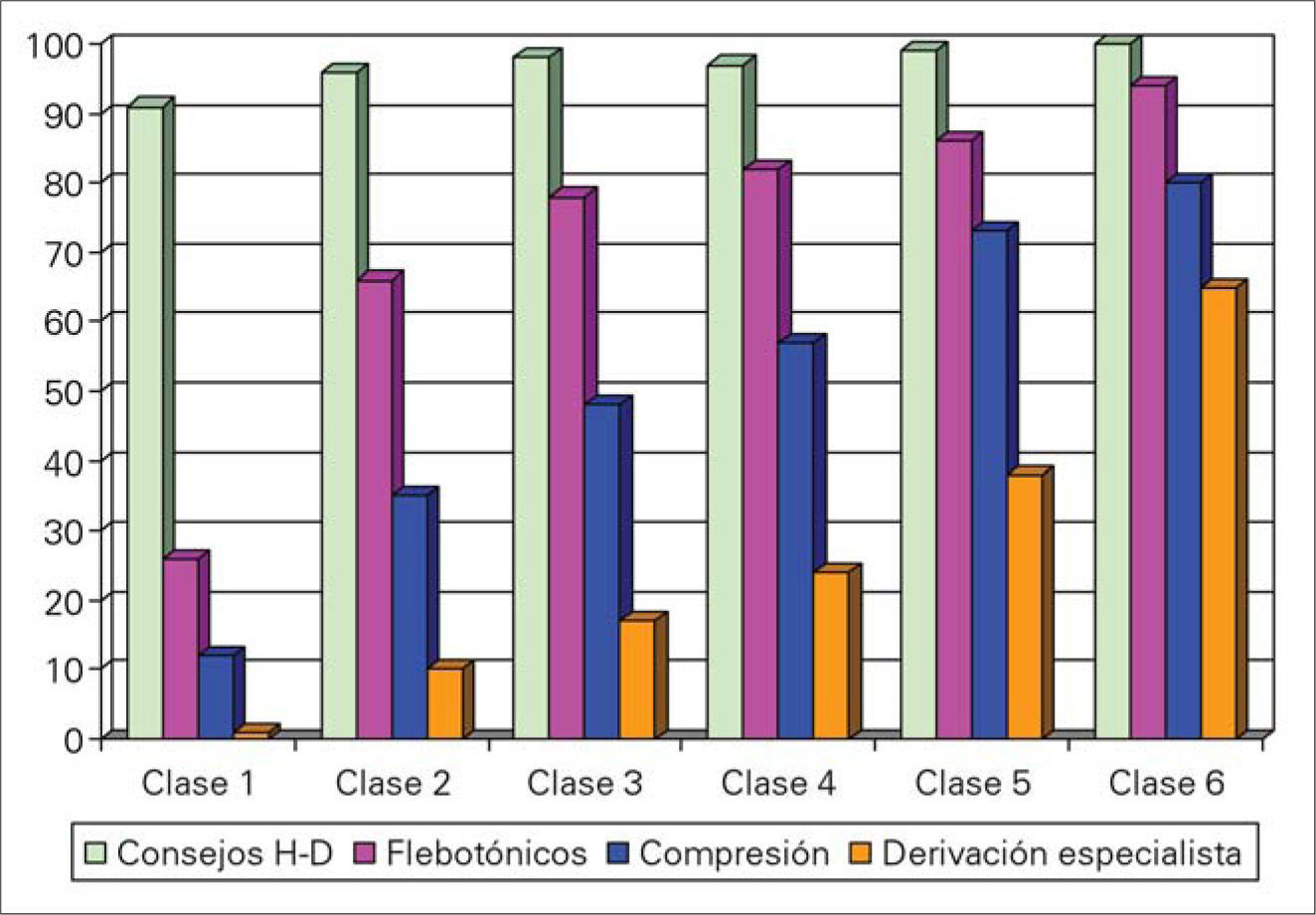
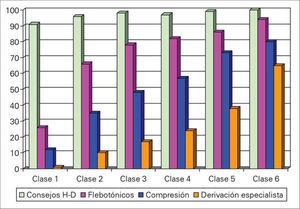
En cuanto al último apartado, que recoge los datos sobre el tratamiento para la IVC, ocurre que el 62% lo tenían prescrito previamente. El porcentaje de pacientes tratados tras la realización de la encuesta alcanza el 88%. Si se analizan las diferentes recomendaciones que se hacen a los pacientes, el resultado es que en el 90% de los casos consisten en consejos higienicodietéticos, flebotónicos en un 48%, terapia compresiva en el 28% y la derivación se reserva para un 9%. En la figura 7 se demuestra que, en tanto los consejos higienicodietéticos se mantienen estables, el porcentaje del empleo, tanto de los flebotónicos como de la compresión elástica y la derivación, se eleva progresivamente conforme aumenta la gravedad clínica según las diferentes clases de la clasificación CEAP.
DiscusiónUno de los objetivos del estudio es verificar los datos de la encuesta DETECT-IVC 2000 [1], que arrojó unas cifras elevadas de prevalencia de IVC; en consonancia con lo expuesto, se procede a comparar los resultados de ambos trabajos, el realizado el año 2000 y el que se ha desarrollado a lo largo de 2006.
Así, en cuanto a la distribución por sexos, ambas encuestas incluyen porcentajes superponibles (63% de mujeres y 37% de hombres en 2000 frente a un 64% de mujeres y 36% de hombres en 2006).
Sin embargo, la edad de los participantes se ha elevado en cerca de un año. La edad media global en 2000 fue de 51,4 años, siendo de 51,6 para las mujeres y de 51 en el caso de los hombres, mientras que en 2006 la cifra global fue de 52,3 años, correspondientes a 52,6 en mujeres y 51,9 en varones. Es posible que este aumento de la edad de los encuestados sea una de las causas de que en el DETECT 2006 se hayan recogido unas cifras más altas de manifestaciones clínicas –síntomas y signos– para la IVC.
El porcentaje de la presencia de FR ha saltado desde el 80,7% en el 2000 hasta el 82% en el 2006, aunque la media se ha mantenido en dos por encuestado. En concreto, en las mujeres se han registrado más antecedentes familiares y embarazos, con una mayor prevalencia de sobrepeso y profesiones de riesgo, en tanto que para los hombres la elevación más llamativa se ha producido en el apartado de la obesidad. Parece que el aumento del porcentaje de sobrepeso en el estudio de 2006 viene a convertir esta condición en un problema de salud, dado que se ha identificado hasta en el 45% de las mujeres y el 34% de los hombres. Si revisamos la bibliografía, existe unanimidad en considerar como FR asociados de forma significativa la edad y la historia familiar [28], en tanto que el sexo femenino [2], el embarazo [2,4], los antecedentes personales de IVC y la bipedestación laboral prolongada [2,3], la obesidad [2,6], el bajo nivel educativo [7] y el edema [8] sólo alcanzan esta consideración en algunos de los estudios publicados.
En general, se puede señalar que las manifestaciones más leves son con lógica más frecuentes, ya que aquellas graves, como los trastornos tróficos y las úlceras, precisan de un tiempo de evolución de la enfermedad para aparecer. También comentar que el número de los FR aumenta con la edad, por acumularse aspectos como vida sedentaria, obesidad, posibles antecedentes de trombosis venosa, tratamientos hormonales, etc.
Al analizar los FR desagregando a los encuestados según el sexo, se puede comprobar que, tanto en el caso de las mujeres como para los hombres, no han variado los que ocupan los lugares más elevados de las listas conforme a su peso porcentual. De tal modo que, en el sexo femenino, destacan los embarazos, la vida sedentaria, los antecedentes familiares y el sobrepeso en ambas encuestas, exactamente igual que ocurre con el sobrepeso, la vida sedentaria y los antecedentes familiares cuando hablamos de los hombres.
En cuanto a las manifestaciones clínicas, un 71% de los encuestados en el 2006,2,4 puntos por encima de lo registrado en el año 2000, refieren algún síntoma o signo dependiente de la IVC. Es posible que este incremento pueda deberse a cuestiones como la elevación de la edad de los sujetos, el período de inclusión –marzo en DETECT-ICV 2000 y junio en el presente trabajo, que por ser calurosos podría haber contribuido a agravar la sintomatología– y a otras como el alto porcentaje de sobrepeso. Los ligeros aumentos porcentuales de ciertos FR, siempre a favor de la encuesta de 2006, como son los embarazos, antecedentes familiares y profesiones de riesgo, aunque con menor impacto, también podrían desempeñar un papel en esta mayor prevalencia de la clínica. Al comparar con otros estudios próximos en el tiempo, observamos que las cifras de prevalencia que éstos presentan oscilan entre menos del 1 y el 17% en hombres y de menos del 1 al 40% para las mujeres [2]. También se comunican cifras globales para ambos sexos en torno al 45,6%, que descienden hasta el 38,3-49,6% en mujeres cuando se incluyen exclusivamente los sujetos con signos visibles de IVC [3]. Estas diferencias tan importantes en las estimaciones de la IVC pueden depender de los diferentes criterios de inclusión y exclusión en relación con las diversas manifestaciones clínicas. Así, si los estudios se refieren exclusivamente a úlceras activas o cicatrizadas, obtienen con toda lógica unos resultados más bajos de prevalencia que aquellos otros que contemplan además la hiperpigmentación, el edema o las venas varicosas. De hecho, los trabajos que se ciñen a registrar exclusivamente la prevalencia de las venas varicosas comunican cifras que van del 2,1 al 57% para los hombres y del 0,1-73,2% en el caso de las mujeres [4,5,9-12]. Las variaciones tan amplias pueden explicarse por la disparidad en las metodologías de los estudios, los criterios de enfermedad, el empleo de métodos de imagen y la composición de la población, en lo que hace referencia a la edad, el sexo, la raza [12] y la distribución geográfica. Generalmente, la prevalencia es más alta en las zonas más desarrolladas, más industrializadas [13,14]. Por otra parte, las prevalencias obtenidas para la IVC en los estudios más recientes, que emplean métodos de imagen para el diagnóstico, las cifras tienden a situarse en las zonas medias de las horquillas referidas anteriormente [12,15,16].
Cuando se desciende al detalle, se comprueba que algunos de los síntomas aparecen en porcentajes elevadísimos, como son la pesadez de piernas (55%), el edema (39%), el dolor (37%), los calambres (32%) o las parestesias (28%). Es conveniente tener en cuenta, sin embargo, que algunos de ellos son muy inespecíficos y que otros, como la hinchazón de piernas, exigen un cierto rigor conceptual y metodológico en el diagnóstico, para evitar la contaminación de las cifras que en realidad se pueden imputar a la IVC con casos que quizás dependen más bien de cuestiones constitucionales o de morfotipo, o están causados por otro tipo de enfermedades (linfedemas, lipedemas, etc.). Por lo que hace referencia a aspectos más objetivables, como son la presencia de varículas, varices o úlcera venosa, de nuevo apreciamos un aumento de la prevalencia en 7,5, 2,7 y 0,5 puntos porcentuales, respectivamente, en la encuesta de 2006 al compararla con la de 2000, quizás a causa de las variables que se han comentado con anterioridad en este mismo párrafo. Un trabajo realizado en el mismo entorno sociogeográfico que el que se presenta en este momento, registra unas cifras de prevalencia de los diversos síntomas asimismo muy elevadas, de tal modo que para la pesadez de piernas refiere un 84,8 y un 53,9% en el caso del prurito; y si pasamos a los signos, obtiene un 43,6% de edemas y un 37,6% de telangiectasias [6].
La mitad de los pacientes (49%) percibe su sintomatología como importante y/o grave, en la valoración individual que cada sujeto hace de las manifestaciones clínicas de la IVC que sufre. Al analizar las repercusiones sobre la CV, un 49% de los encuestados entiende que el deterioro causado por la IVC es intermitente o estacional y un 16% señala que es constante. El número de bajas laborales que tienen como causa esta enfermedad fue de 295 (2,5%) y son 272 (2%) los pacientes que precisan hospitalización. Son datos más que suficientes para valorar como importante el impacto negativo que, según los pacientes y su historia clínica, tiene la IVC sobre la CV. Hay publicaciones que inciden en estos aspectos, confirmando que los perjuicios sobre la CV aumentan paralelamente con la gravedad de las distintas clases de la clasificación CEAP [17-19] y señalando cifras de incidencia de hospitalizaciones a causa de una IVC grave de 92 por 100.000 admisiones [20].
Una vez superada la fase de anamnesis, se llega al examen físico, en el que se registran un 53% de varículas, un 35% de varices, 19% de edema, 15% de cambios tróficos y 2% de úlceras venosas, cifras todas ligeramente por encima de las obtenidas en el DETECT del año 2000. Al comparar con los datos obtenidos de la información aportada por el paciente, se observa una concordancia casi absoluta, salvo en el caso del edema, valorado 20 puntos por debajo en la exploración. A este respecto, ya se ha introducido en párrafos anteriores un comentario que podría explicar la diferencia.
Con todos los datos que venimos reflejando, se procede a diagnosticar un 38% de pacientes con IVC en las clases 2-6 de la clasificación CEAP, que supera el 33% del año 2000. Además, se comprueba que con la edad aumenta el número de pacientes incluidos en las clases más graves, pues la IVC precisa de tiempo para que se establezcan las secuelas cutáneas mayores y limitantes.
En referencia al tratamiento, se ha producido un gran avance en el tratamiento de esta patología desde la encuesta del año 2000, en la que el porcentaje de pacientes tratados previamente a la celebración de la entrevista era del 24,8% frente al 62% del DETECT-2006. Son además un 88% de sujetos los que salen de la cita actual con tratamiento, un 73,7% el año 2000. Al desglosar las diferentes posibilidades terapéuticas, se aprecia que los consejos higienicodietéticos han pasado del 71,9% en el DETECT-2000 al 90% en el DETECT-2006, la terapia compresiva del 19,328% y los flebotónicos del 30,5-48%. Además, se comprueba que la indicación de uno u otro tipo de tratamiento está bien acompasada con los diferentes niveles de gravedad de la clasificación CEAP, de tal manera que los consejos higienicodietéticos dominan proporcionalmente en las clases con afectación más leve, para ceder protagonismo de forma progresiva a los otros tipos de terapias al aumentar la gravedad del cuadro. El porcentaje de derivación de pacientes hacia la AE es del 9%, que podría entenderse como una cifra algo baja, si se compara con el 38% de encuestados que fueron incluidos en las clases 2 a 6 de la clasificación CEAP.
Este estudio presenta las limitaciones inherentes a la metodología empleada del tipo encuesta; se trata simplemente de confirmar los sorprendentes resultados obtenidos en el año 2000 con idéntico método, como paso previo a otro tipo de trabajos poblacionales de prevalencia más estructurados.
En conclusión, los resultados de la encuesta DETECT-IVC 2006 confirman la elevada prevalencia de la IVC en España ya avanzada por el DETECT-IVC 2000, muy superior a lo que cabría esperar tras la revisión de las cifras comunicadas por los estudios referenciales de que se disponía previamente.
Se comprueba, además, que en los seis años transcurridos entre uno y otro estudio ha variado el patrón de tratamiento de la IVC por los médicos de AP, que han incrementado las recomendaciones de los diversos tipos de terapias, adecuándolos a los diferentes estadios evolutivos de gravedad de los pacientes.
Se trata de un problema que afecta a muchas personas, a las que lesiona de forma importante su CV. Conduce, en su evolución, hacia complicaciones graves, con amplias repercusiones asistenciales, por sus requerimientos estructurales y organizativos y de costes tanto directos como indirectos.
La exigible búsqueda de la excelencia en el desempeño de nuestra profesión, que es un compromiso ético, debe animar a emprender estudios poblacionales que permitan perfilar con más exactitud la magnitud de esta patología crónica y diseñar estrategias de prevención y tratamiento con la colaboración y coordinación de los diferentes niveles asistenciales.
Coordinadores regionales del estudio DETECT-IVC 2006: F.S. Lozano Sánchez (Salamanca), A. Velasco Lerones (Bilbao), M. Gómez Fleitas (Santander), J.M. Egaña Barrenechea (San Sebastián), M. Rodríguez Domínguez (Lleida), V. Martín Paredero (Tarragona), E. Latorre Raez (Barcelona), J.R. Escudero Rodríguez (Barcelona), J. Royo Serrando criterio médico claro y explícito. Los porcentajes son desiguales en las diferentes áreas geográficas, dependiendo del desarrollo que en cada una de ellas haya alcanzado la Cirugía Vascular como especialidad. En general, es muy frecuente que el diagnóstico y (Terrassa), J.M. Simeón Nogués (Barcelona), A. Giménez Gaibar (Sabadell), C. Corominas Roura (Palma de Mallorca), J. Marinel¿lo Roura (Mataró), A. Torres Blanco (Valencia), M.A. González Gutiérrez (Alicante), A. Masegosa Medina (Albacete), E. Cano Triguero (Murcia), J. Moreno Escobar (Almería), A. Utrilla López (Madrid), V. Cabrera Morán (Las Palmas), J.L. Pérez Burkhardt (Tenerife), V. García Róspide (Granada), E. Rodríguez Czaplicki (Málaga), R. Gómez Aragón (Cádiz), R. Romero Campos (Sevilla), B. Méndez Sangil (Huelva), A. Chacón Quevedo (Córdoba), G. Collado Bueno (Badajoz), D. Caicedo Valdés (Pontevedra), J.L. García Vázquez (León), L.J. Alvarez Fernández (Gijón), A.J. Pacho Rodríguez (Oviedo), L.M. Urien Blázquez (Avila), A. Galindo García (Madrid), J.L. Fernández Casado (Madridy Toledo), T. Marsal Machín (Zaragoza), J.M. Jiménez Arribas (Pamplona).
Estudio financiado por los laboratorios Servier S.A.