Resumen. Objetivo. Presentar una excepcional asociación, en un varón joven, entre pioderma gangrenoso, acné conglobata, infarto de miocardio y embolia aortoilíaca, analizando sus posibles relaciones etiopatogénicas. Caso clínico. Varón de 25 años con clínica de isquemia arterial aguda en la extremidad inferior derecha. Como antecedentes, presentaba acné conglobata diseminado en tórax, abdomen y extremidades, y pioderma gangrenoso con tratamiento crónico corticoideo de más de 12 años de duración. En el electrocardiograma se apreciaron imágenes sugestivas de infarto de miocardio antiguo silente y trombos apicales intracavitarios en el ecocardiograma, confirmados en resonancia cardíaca. Se le practicó tromboembolectomía de ambos miembros inferiores, en dos tiempos, y se obtuvo un buen resultado morfológico y clínico, por lo que se asumió el riesgo del acceso quirúrgico a través de las lesiones ulceradas, por la posibilidad de infección y del fenómeno de patergia, característico del pioderma. Conclusiones. Los procesos inflamatorios crónicos han sido relacionados con estados de trombofilia, que podrían deberse a mecanismos autoinmunes. El pioderma está frecuentemente asociado a enfermedades sistémicas, como las enfermedades inflamatorias intestinales, que a su vez han sido relacionadas con complicaciones trombóticas. El tratamiento crónico con corticoides, que mantenía el paciente, produce alteraciones en el electrocardiograma y enfermedad isquémica cardíaca. Sea como asociación sistémica no descrita, o como proceso protrombótico multicausal, los trombos intracavitarios asociados al infarto de miocardio fueron los causantes de la isquemia. [ANGIOLOGÍA 2008; 60: 445–50]
Summary. Aims. To present an exceptional association, in a young male, of pyoderma gangrenosum, acne conglobata, myocardial infarct and aortoiliac embolism, and to analyse their possible aetiopathogenic relations. Case report. We studied the case of a 25-year-old male with a clinical picture of acute arterial ischaemia in the right lower limb. The patient had a history of disseminated acne conglobata on his thorax, abdomen and limbs, and had been receiving corticoid treatment for pyoderma gangrenosum for over 12 years. An electrocardiogram revealed images suggesting a previous silent myocardial infarct and the echocardiogram showed intracavitary apical thrombi, which were confirmed in the cardiac magnetic resonance scan. A thromboembolectomy was performed in both lower limbs, in two sessions, and a good morphological and clinical result was obtained; the decision was therefore made to risk taking a surgical approach via the ulcerated lesions, due to the possibility of infection and the phenomenon of pathergy, which is characteristic in pyoderma. Conclusions. Chronic inflammatory processes have been related to thrombophilic states, which could be due to autoimmune mechanisms. Pyoderma is often associated with systemic diseases, such as inflammatory bowel diseases, which have in turn been linked to thrombotic complications. Chronic treatment with corticoids, which is what maintained the patient, produces alterations in the electrocardiogram and ischaemic heart disease. Whether as a systemic association that has not yet been described or as a prothrombotic process with multiple causation, the intracavitary thrombi associated with the myocardial infarct were the cause of the ischaemia. [ANGIOLOGÍA 2008; 60: 445-50]
El pioderma gangrenoso es un trastorno cutáneo raro, con frecuencia asociado a enfermedades sistémicas subyacentes [1], normalmente enfermedades inflamatorias intestinales, que se relacionan con patología cardiovascular y complicaciones trombóticas [2].
Por otro lado, el tratamiento con corticoides a largo plazo, que se emplea en esta enfermedad dermatológica y en el acné conglobata, puede producir alteraciones en el electrocardiograma de los sujetos, así como enfermedad coronaria isquémica [3].Presentamos una excepcional asociación, en un paciente joven, entre pioderma gangrenoso, acné conglobata, infarto de miocardio y embolia aortoilíaca, y se analizan sus posibles relaciones etiopatogénicas.
Caso clínicoVarón de 25 años de edad, que acudió al Servicio de Urgencias de nuestro hospital, remitido desde otro centro, por presentar un cuadro de 24 horas de evolución de dolor a nivel gemelar y en el pie derecho, que le obligaba a detenerse tras recorrer 20–40 m, junto con parestesias en reposo en dicha extremidad.
Como antecedentes personales del paciente cabe destacar el diagnóstico de acné conglobata desde los 12 años, diseminado en cara, tórax, abdomen y extremidades, por el cual recibió tratamiento con retinoides, antibióticos y corticoides, además de dos sesiones de radioterapia en el muslo derecho hacía tres años; confirmación de pioderma gangrenoso a los 19 años de edad, en tratamiento con ciclosporina, metotrexato y corticoides, estos últimos en dosis de 45 mg/día.
En la exploración vascular presentaba ausencia de pulsos a todos los niveles en la extremidad inferior derecha, con una disminución de temperatura y relleno capilar, junto con palidez, manteniendo la sensibilidad y la motilidad conservada y los pulsos femoral y poplíteo débiles en el miembro inferior izquierdo, con ausencia de pulsos distales, buena temperatura, coloración y relleno capilar.
Se determinó el ingreso del paciente, instaurando tratamiento con heparina sódica sistémica.
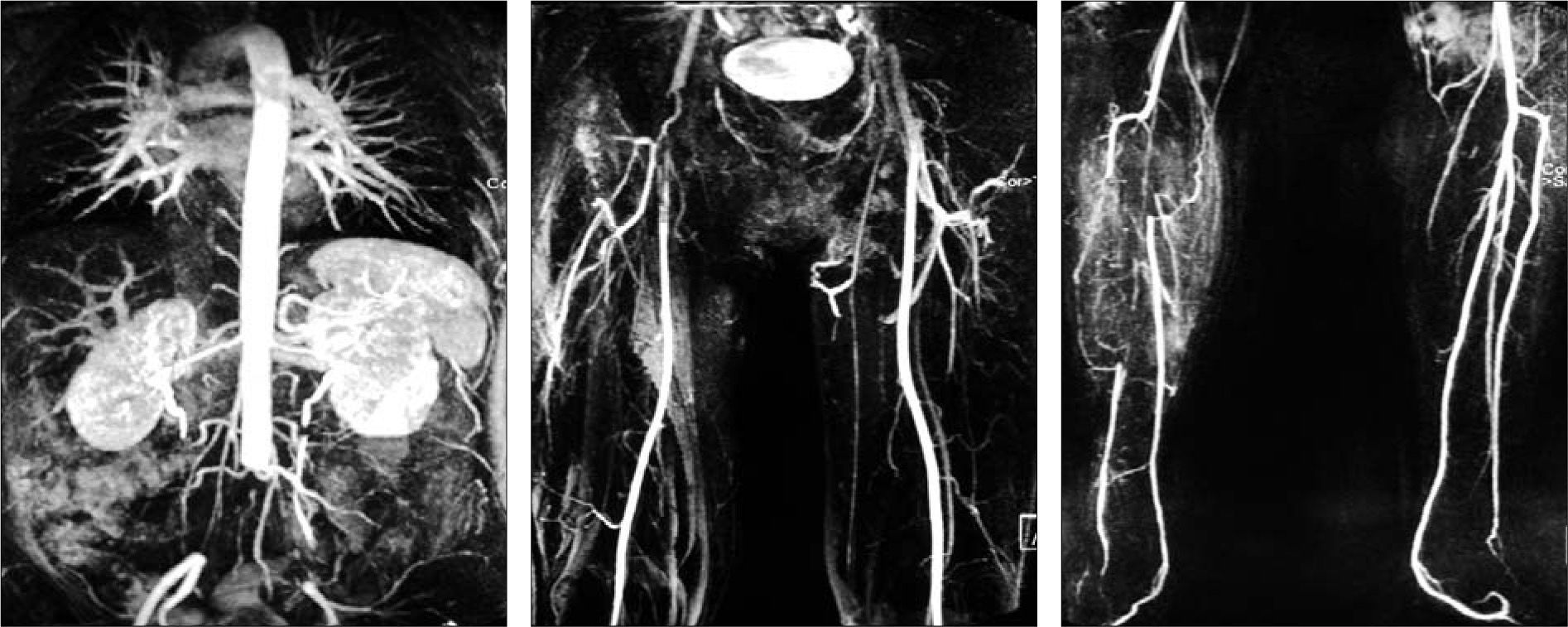
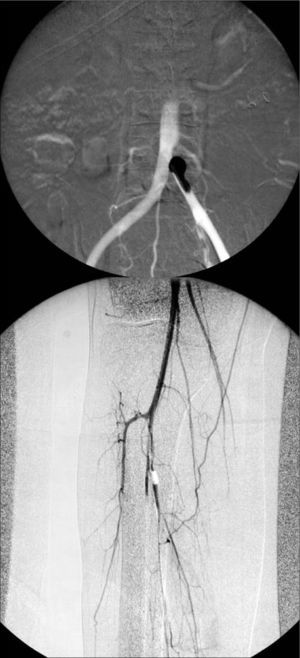
La angiorresonancia magnética (Fig. 1) demostró una oclusión de las ilíacas comunes, recanalizando en bifurcación ilíaca; trombosis de arteria femoral común derecha con permeabilidad de la arteria femoral superficial hasta la tercera porción de poplítea, tronco tibioperoneo ocluido y recanalización de tercio proximal de tibial posterior y tercio distal de peronea. Oclusión de tibial anterior. En el eje izquierdo, tras la recanalización en la arteria ilíaca externa, el resto del árbol arterial distal izquierdo estaba permeable.
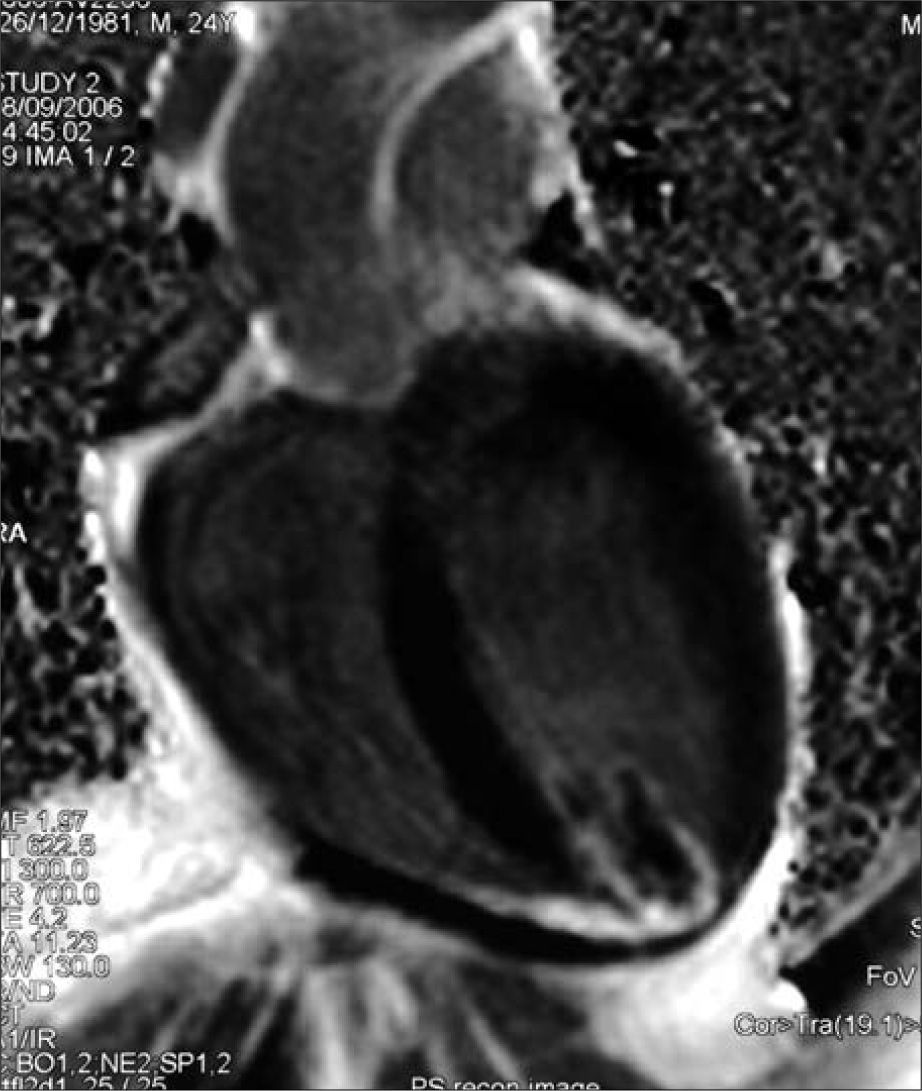
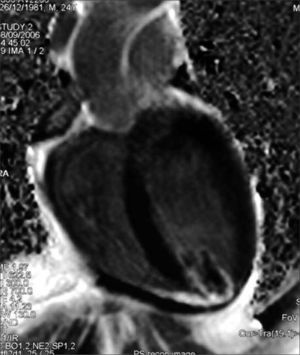
En el electrocardiograma realizado se apreciaron imágenes sugestivas de infarto de miocardio silente, y en el ecocardiograma se encontró, en el ápex del ventrículo izquierdo, dos imágenes, implantadas en el endocardio, compatibles con trombos, tumores o papilares ectópicos, por lo que se recomendó la realización de la resonancia magnética cardíaca (Fig. 2), que confirmó el diagnóstico de trombo pediculado en el ápex del ventrículo, con imagen hiperintensa subendocárdica sugerente de infarto antiguo.
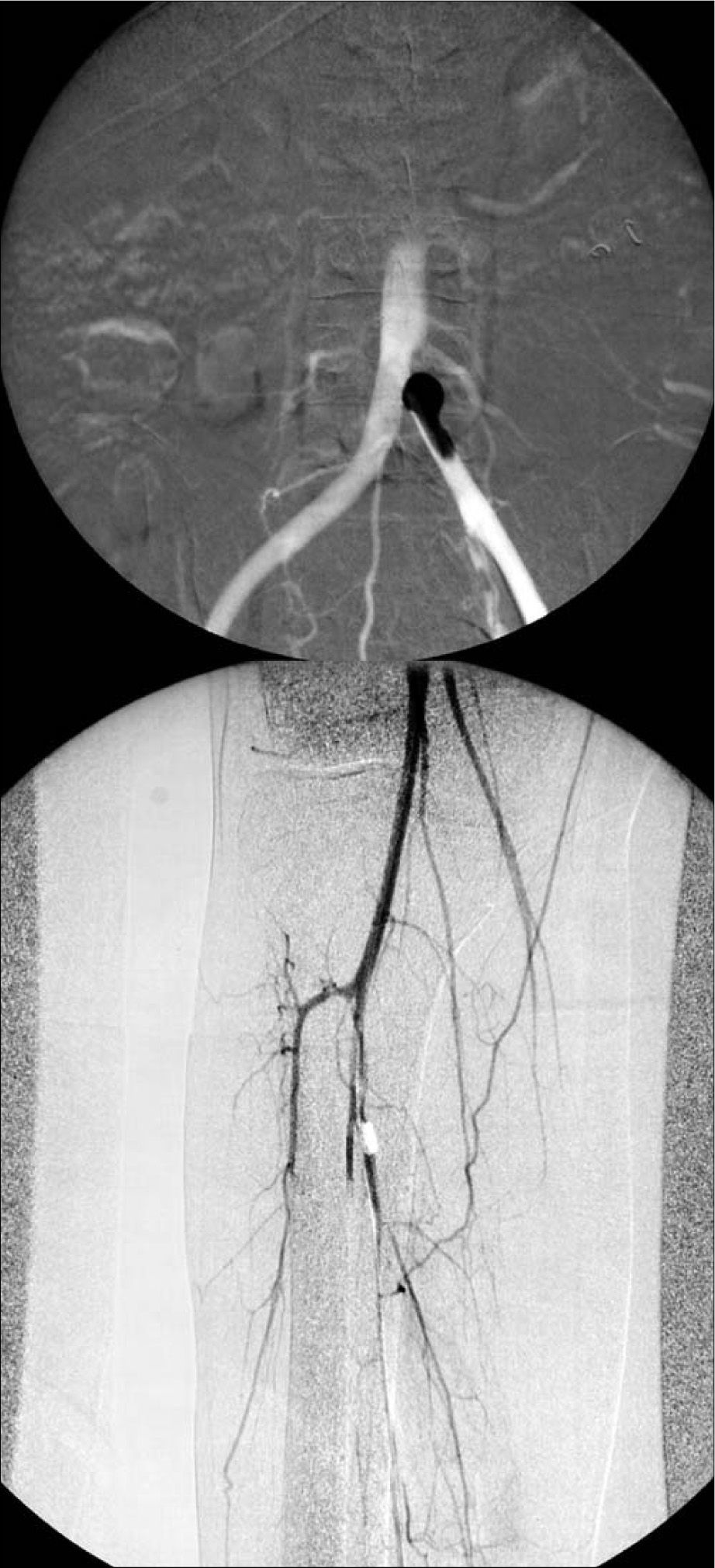
Asumiendo el riesgo de acceder quirúrgicamente a través de las lesiones cutáneas, debido al riesgo de infección y del fenómeno de patergia, característico del pioderma, se practicó una tromboembolectomía de ambos miembros inferiores en dos tiempos, en los días 5 y 12 tras el ingreso (Fig. 3), con lo que se obtuvo un buen resultado morfológico y clínico, sin complicaciones.
La anatomía patológica que resultó de las trombectomías realizadas determinó que hubo fibrina en su porción central, con cristales de colesterol en su periferia, microcalcificaciones nodulares, siderófagos aislados y transición hacia la pared miofibroblástica, que contenía fibras musculares lisas y estructuras vasculares bien constituidas, todo ello compatible con émbolo cardíaco con datos focales de organización, sin que se encontraran datos de mixoma.
Con objeto de excluir enfermedades subclínicas, asociadas al pioderma, y para la valoración de enfermedades trombofílicas, se realizó un estudio analítico que descartó síndrome antifosfolípido, concentraciones de antitrombina III normales (120%), anticuerpos anti-ANA y ACA IgM negativos, A2 antiplasmina normales (116%), concentraciones de plasminógeno normales (100%), test de resistencia de proteínas C y S negativos, y valores de homocisteína normales (11 μM/L). Serología de virus de inmunodeficiencia humana (VIH), de hepatitis B y C y sífilis negativas. Se descartó también enfermedad inflamatoria intestinal, por lo que no se pudo enmarcar la enfermedad en una entidad sindrómica.
A los 24 meses, el seguimiento ambulatorio llevado a cabo determinó la buena evolución del paciente. No desarrolló síntomas que pudieran orientar a una enfermedad inflamatoria intestinal, ni otras enfermedades sistémicas. Continuó con anticoagulación oral y en tratamiento corticoideo por el acné conglobata y el pioderma gangrenoso.
DiscusiónEl émbolo arterial puede ser la complicación de una cardiopatía, de una lesión arterial proximal o de un procedimiento quirúrgico, cardíaco o vascular. El origen más frecuente de los émbolos arteriales es el corazón izquierdo. La incidencia de trombo intracardíaco, auricular o ventricular, asociada a embolismo arterial varía del 60 al 90% [4].
El 10% de los casos de embolia arterial se puede asociar a un infarto agudo de miocardio silente. Otras causas de formación de trombos intracavitarios son los síndromes de hipercoagulabilidad [4].
En el caso de este joven paciente, la coexistencia de condiciones poco frecuentes, como son el pioderma gangrenoso, el acné conglobata y un trombo intracavitario, secundario a un infarto agudo de miocardio previo silente, genera algunas dudas etiopatogénicas y dificultades potenciales en el abordaje quirúrgico del cuadro vascular.
El pioderma gangrenoso es una rara enfermedad cutánea inflamatoria crónica ulcerosa [1], que ya describieron Brunsting et al en 1930 [5]. Afecta principalmente a adultos de entre 25 y 54 años [1]. Las manifestaciones clínicas del pioderma gangrenoso se caracterizan por ulceraciones destructivas, necrosantes y no infectadas de la piel, principalmente en las extremidades inferiores. Aunque esta enfermedad tiene unas características clínicas 'claras', los cambios histopatológicos no son específicos, no hay hallazgos de laboratorio patognomónicos, y hay que excluir otras etiologías potenciales antes de confirmar el diagnóstico [6,7]. Una característica común del paciente con pioderma gangrenoso es el fenómeno de patergia [6,7] o la inducción de lesiones al manipular la piel. Las úlceras no responden al desbridamiento quirúrgico ni a la terapia con antibióticos, por lo que el tratamiento se fundamenta en altas dosis de corticoides [6].
No se puede establecer una relación de causa y efecto entre el pioderma gangrenoso y el trombo intracavitario, secundario al infarto de miocardio.
Los procesos inflamatorios crónicos han sido relacionados con estados de trombofilia. La hipercoagulabilidad en enfermedades inflamatorias está probablemente mediada por una expresión de mecanismos anticoagulantes y/o una sobrerregulación de factores procoagulantes [1]. La trombosis podría deberse a la activación de mecanismos autoinmunes. Ocasionalmente, el pioderma gangrenoso ha sido asociado con vasculitis locales; no obstante, como en nuestro caso, el complejo inmune circulante o la activación del complemento no se pudo demostrar.
Esta enfermedad dermatológica se ha encontrado asociada con varias enfermedades sistémicas [6,7], las más frecuentes de las cuales son, entre otras, las enfermedades inflamatorias intestinales (colitis ulcerosa y enfermedad de Crohn), las mieloproliferativas, las infecciosas (VIH, hepatitis), las autoinmunes (lupus eritematoso sistémico, enfermedad de Behçet, artritis reumatoide, gammapatía monoclonal) y la malignidad (Tabla). Además, algunos procesos asociados pueden estar silentes, por lo que el diagnóstico debe ser minucioso [6].
Enfermedades asociadas con pioderma gangrenoso.
|
Por otro lado, es bien conocida la existencia de manifestaciones extraintestinales de la enfermedad de Crohn y la colitis ulcerosa, que, además de iritis, uveítis, colangitis primaria esclerosante, eritema nudoso y pioderma gangrenoso, pueden sufrir vasculitis, lo que representa un mecanismo de enfermedad inflamatoria del sistema cardiovascular [2]. Algunas veces los pacientes presentan complicaciones trombóticas, con activación del sistema de coagulación, que pueden resultar en trombo atrial, embolismo de las arterias pulmonares, infarto de miocardio y coagulación intravascular diseminada [2]. Incluso, recientemente, se les ha llegado a definir como 'síndromes autoinflamatorios' [8], que engloban enfermedades inflamatorias sistémicas, asociadas con mutaciones de genes, que regulan la inmunidad innata y tienen características clínicas comunes, que se basan en la activación de neutrófilos. Esta definición se basa en el concepto acuñado por Vignon-Pennamen [9], quien catalogó al pioderma gangrenoso como una afectación multisistémica, denominándole 'enfermedad neutrofílica'.
Posteriormente, se ha vinculado la patología cutánea con otros estados de hipercoagulabilidad, como el síndrome antifosfolípido idiopático [1], del que hubo sospecha en nuestro caso, por tratarse de un paciente joven, y que se descartó finalmente por determinaciones negativas de anticuerpos anticardiolipina. También se ha descrito como complicación de la arteritis de Takayasu o arteriopatía crónica inflamatoria [8].
Se puede también plantear el interrogante de en qué medida la isquemia miocárdica, que originó el trombo cardíaco, puede deberse al tratamiento crónico con corticoides.
Se ha demostrado un incremento de la incidencia de cambios del segmento ST en el electrocardiograma y de enfermedad isquémica cardíaca en pacientes tratados crónicamente con corticoides [3].
Se ha relacionado la hiperlipemia como un factor predisponente de la arterioesclerosis precoz. Los esteroides pueden causar resistencia a la insulina, y el resultado de la hiperinsulinemia puede estimular la producción hepática de lipoproteínas de muy baja densidad. Estudios in vitro sugieren que los esteroides inhiben el receptor y la entrada en las células de lipoproteínas de baja densidad [10].
En resumen, nuestro paciente tiene un conjunto de hallazgos complejo, que pueden interpretarse en varios sentidos. No hemos encontrado publicado en la bibliografía ningún caso de pioderma gangrenoso asociado con trombo intracardíaco secundario a cardiopatía isquémica sin enfermedad sistémica asociada. Sea como enfermedad sistémica subyacente, o como proceso protrombótico multicausal, los trombos intracavitarios asociados al infarto de miocardio en este varón joven fueron los causantes de la isquemia distal. Dado que el pioderma gangrenoso pudo ser la primera manifestación, parece oportuno realizar, en casos similares, una investigación de enfermedades sistémicas subyacentes por las consecuencias y complicaciones a las que pueda conducir.