Las bases esenciales del entrenamiento quirúrgico contemporáneo fueron establecidas a finales del siglo XIX. Los médicos interesados en convertirse en cirujanos iban directamente a la práctica o se acercaban como observadores a uno o más cirujanos o clínicas quirúrgicas de diferente calidad asistencial, por periodos de tiempo variables. Estos aprendices, aún estaban en entrenamiento, colaboraban de forma gratuita con el profesor y solo este formalizaba los niveles de responsabilidad de los graduados. Este tipo de formación se llevaba a cabo en los centros universitarios o de beneficencia. Finalmente en el mejor de los casos producían un cirujano independiente y bien entrenado. La extensión del entrenamiento en este paradigma era inexistente y venía determinado por la evaluación de las habilidades del alumno por parte del profesor, que inicialmente comprendía todos los aspectos de la cirugía. Esta práctica perduró hasta bien entrado el siglo XX.
Por otra parte, en las últimas décadas del siglo XX, en España, el entrenamiento en Angiología y Cirugía Vascular (ACV) incluía un periodo en Cirugía General con extensiones variables. El advenimiento del programa MIR no solo no cuestionó, sino que confirmó esta rotación como recomendable. A pesar de que las habilidades tanto en Cirugía General (por ejemplo: la laparoscopia) como en ACV iban cambiando, no sucedía así en los modelos de entrenamiento. El residente solo tenía que completar un periodo de tiempo establecido para ser considerado un cirujano formado, independientemente de su verdadera capacitación. No había, ni hay, ni al final ni durante el tiempo de residencia, ningún tipo de evaluación objetiva ni objetivable. En resumen, hay una estructura homogénea y rígida que no se adapta a los cambios de forma ágil y rápida.
Si bien se uniformaron los programas, hecho positivo, el proceso de evaluación de los docentes siguió siendo subjetivo. Se asumió que, en el transcurso de 5 años de entrenamiento clínico, los residentes adquirirían el conocimiento requerido para practicar la cirugía vascular, mientras que la práctica quirúrgica cambiada rápidamente. Es evidente que la inclusión de los hospitales no universitarios o clínicos en el sistema nacional de salud fue una bocanada de aire fresco para la antigua y endogámica formación universitaria anclada en modelos de enseñanza caducos. Pero seguía existiendo un verdadero desfase entre la realidad clínica de nuestra práctica diaria y el paradigma de formación en estos nuevos centros asistenciales.
En el último decenio, la rápida evolución de los procedimientos endovasculares y de mínima invasión ha cambiado la práctica para el cirujano vascular del siglo XXI. Debido a las limitaciones que los MIR encuentran en su entorno ha habido un proliferación de programas de «entrenamiento avanzado», más allá de los 5 años de la residencia. En la actualidad, muchos residentes y también médicos de plantilla buscan esa formación extra en cursos y reuniones, principalmente, cirugías en directo de técnicas endovasculares.
El MIR continúa siendo aprendiz a expensas de lo que el cuerpo médico o el jefe de servicio tenga a bien delegar en el residente. Por otra parte, las dotaciones de equipamiento radiológico no son, en muchos centros, las idóneas. Todo esto, agravado por la imposición de las restricciones de horas laborales por parte de la directiva de la UE. Esta reducción del 20% en las horas laborales obliga a desarrollar nuevos métodos educativos. Ya no basta el aprendizaje basado en la práctica y en la «transmisión» de conocimientos porque los supuestos transmisores han tenido a su vez que reciclarse en la nueva praxis quirúrgica desde una visión de cirugías convencionales.
El verdadero cambio para los cirujanos vasculares fue el desarrollo de la terapia endovascular exitosa para el aneurisma aórtico que inició Juan Parodi. Su trabajo inicial fue recibido con escepticismo por muchos cirujanos vasculares, incluso aun cuando estaba siendo adoptado por especialistas no quirúrgicos. Sin embargo, para el final del siglo XX estuvo claro que esta técnica revolucionaría el tratamiento de la enfermedad aneurismática. Al comprobar esta realidad, algunos cirujanos vasculares fuimos conscientes de los avances en el tratamiento de la enfermedad aneurismática, además de en otras enfermedades y localizaciones. Algunos pasaron de la negación a la adopción de la nueva tecnología como la única realidad, relegando el corpus de conocimiento quirúrgico adquirido a un segundo plano.
Este mar tecnológico de cambios fue una llamada de alerta para nuestra especialidad. Quedaba claro que era necesario el dominio de las nuevas técnicas con catéter, de la imagen, de las indicaciones de la nueva intervención vascular y del creciente cuerpo de conocimiento en el área de la medicina vascular para evitar verse sobrepasado por «especialistas vasculares» no quirúrgicos. La cuestión era, y es, cuántos cirujanos vasculares serían capaces de ofrecer un manejo convencional y endovascular integral a los pacientes con enfermedades vasculares. Hay una evidente división entre los cirujanos vasculares de cirugía abierta y los endovasculares, posiblemente en detrimento de los primeros. Esta realidad preocupa si las nuevas generaciones de «endovasculares» no llegan a adquirir una capacitación suficiente en cirugía convencional.
Mientras la técnica avanzaba a pasos agigantados, no se contemplaba en la formación del MIR programas que permitieran una experiencia sólida en estas nuevas habilidades sin las cuales no se deberían certificar como formados. La comisión nacional de la especialidad no cuestionó la docencia a los anteriores servicios ya acreditados sin que hubiese una verdadera reevaluación de sus capacidades para la formación en las nuevas terapéuticas endovasculares. Quizás inicialmente fuese recomendable para no perder la posibilidad de inclusión de las mencionadas terapias, pero una vez asentada esta tecnología y aceptada por los cirujanos como propia, la reevaluación de los servicios era un necesidad. Por estos motivos, y por la ausencia de una valoración final del residente, su formación es más que heterogénea. Factores variados como número de intervenciones, formación de los miembros del servicio, efectividad de los tutores (no siempre consentida), equipamiento disponible, entre otros, han producido grandes variaciones en la formación de los MIR. A todo ello hay que añadir el decreto de troncalidad que dificulta aún más si cabe su formación en ACV, entendiéndola como englobadora de todas las opciones terapéuticas disponibles.
Un aspecto importante que deberían tener los programas de formación es la flexibilidad. La flexibilidad en los paradigmas de entrenamiento es atractiva para los médicos jóvenes y maximiza la capacidad de atraer residentes hacia nuestra especialidad. La flexibilidad también es importante para los programas de entrenamiento individual, dado que no todos los servicios actúan con modelo organizativo y educativo único. Sin embargo, la flexibilidad solo puede mantenerse si existen hitos identificables para asegurar a los tutores de los programas que los residentes de diferentes tipos de entrenamiento han alcanzado el mismo nivel básico de experiencia y aptitud. Este es uno de los grandes retos que enfrentan los responsables de programas de formación y las sociedades científicas. Por otra parte, la flexibilidad es importante para permitir la adaptación a un cambiante paradigma clínico. Mientras el manejo de la enfermedad vascular sigue en evolución, la futura especialización en Cirugía Vascular no debe dudar en adaptarse. Y esta adaptación se me antoja difícil si nos aferramos al compartimento estanco del título, las dificultades de tipo laboral, las restricciones presupuestarias y la competitividad de otras especialidades. Hace un decenio, radiólogos y cardiólogos predijeron la desaparición de la Cirugía Vascular como especialidad. Afortunadamente no ha sido así, pero, sin duda, los cirujanos vasculares nos sentíamos y nos sentimos asediados por ellos y, tristemente, en algunos servicios han logrado vencer.
El hecho de que un buen número de los residentes busque entrenamiento adicional es el argumento más irrefutable para reconsiderar nuestros paradigmas actuales. La experiencia indica que los futuros programas se deben basar en planes de estudios bien definidos que abarquen los componentes enfocados a la realidad práctica actual y, al mismo tiempo, su diseño debe ser relevante en la práctica futura. El manejo integral de las enfermedades «vasculares» comprende el dominio de todas las técnicas y me parece esencial que mantengamos el papel central en la atención del paciente. La evaluación precisa de los logros será más eficaz que confiar solamente en un paradigma de entrenamiento que sostiene que todos adquieren las habilidades después de un periodo determinado en un hospital concreto.
Con todo ello, o quizás como consecuencia de lo expuesto, la práctica diaria se aleja de las aspiraciones de la mayoría de los cirujanos. La realidad que deseo la construyo más allá de mi hospital y hago todos los esfuerzos para que, con más o menos estadística, así sea. Era así en los albores de la Cirugía Vascular, mal llamada abierta (anteriormente directa) y lo es más en la actualidad para la práctica endovascular.
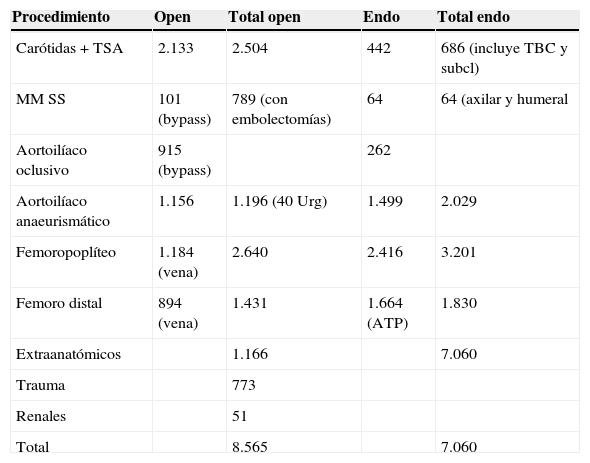
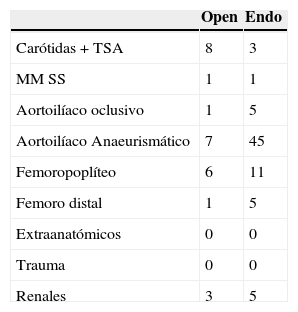
Según el registro de la SEACV, en el año 2012 la cirugía convencional seguía siendo mayoritaria a excepción del número de aneurismas aortoilíacos, en los que la cirugía endovascular era ligeramente superior (tabla 1). Sin embargo, en las presentaciones tanto de paneles como de comunicaciones hay una abrumadora mayoría de endovascular. Para los aneurismas aortoilíacos la cifra es de 45 en contraste con 7 convencionales. La relación es de 15 a 1, cuando en la actividad registrada son prácticamente equiparables. No hay presentaciones de extraanatómicos ni tampoco trauma, entre otras ausencias destacables (tabla 2).
Registro de la SEACV de 2012
| Procedimiento | Open | Total open | Endo | Total endo |
|---|---|---|---|---|
| Carótidas + TSA | 2.133 | 2.504 | 442 | 686 (incluye TBC y subcl) |
| MM SS | 101 (bypass) | 789 (con embolectomías) | 64 | 64 (axilar y humeral |
| Aortoilíaco oclusivo | 915 (bypass) | 262 | ||
| Aortoilíaco anaeurismático | 1.156 | 1.196 (40 Urg) | 1.499 | 2.029 |
| Femoropoplíteo | 1.184 (vena) | 2.640 | 2.416 | 3.201 |
| Femoro distal | 894 (vena) | 1.431 | 1.664 (ATP) | 1.830 |
| Extraanatómicos | 1.166 | 7.060 | ||
| Trauma | 773 | |||
| Renales | 51 | |||
| Total | 8.565 | 7.060 |
Con estas cifras, ¿qué tipo de paradigma de formación real tenemos?, ¿estamos indirectamente inculcando a nuestros médicos en formación que la técnica quirúrgica es un tema de menor trascendencia si la comparamos con la cirugía endovascular? O debería decir de aquellas técnicas endovasculares que los cirujanos vasculares practicamos, porque un buen número de estas son realizadas por otros especialistas a pesar de que la realidad diaria lo desmienta. No es motivo de estas líneas discutir si la permeabilidad de un bypass importa, o que lo relevante es que cicatricemos una lesión y salvemos una pierna, aunque esta técnica se deba repetir más de una vez. Nadie discute la intervención endovascular en casos de claudicación con el consabido argumento de que es poco agresiva. Tampoco se cuestiona el coste de esta tecnología, ni cuántas reoperaciones endovasculares practicamos en un mismo paciente. Está claro que hay un abismo entre lo que hacemos en los hospitales y lo que decimos en los congresos.
Fue Hipócrates el que tuvo el glorioso mérito de separar la medicina de la religión, entendida como poseedora de la «verdad absoluta». Se cuestionó los conocimientos tradicionales y simbólicamente quemó los tratados tradicionales de Asclepios, dogmas dominantes en las escuelas de Medicina de la época. «Todo debe ser rediscutido, la duda debe sacudir toda doctrina» dijo Hipócrates. Sin embargo, con el tiempo esos principios no se continuaron y se transformaron en la verdad sagrada de la escolástica. Mientras el paradigma de entrenamiento actual ha servido a la cirugía durante decenios, existe la creciente evidencia de que se requiere una revisión profunda para cumplir con las necesidades educativas y sociales actuales; obvio es decir que teniendo al paciente como fin y motivo último.